Препараты для лечения ревматизма рук
Ревматическая атака — серьезный недуг, требующий незамедлительного лечения. Медицинские сотрудники настаивают на начале лечебного процесса непосредственно после установления неприятного диагноза. Ревматическое заболевание не оставляет больным надежд на самостоятельное исцеление, но хорошо поддается влиянию современных медицинских средств. Пациентов интересуют инновационные лекарственные препараты, применяемые клиниками для лечения ревматизма.
Выбор антибиотиков при ревматизме
В медицинский среде общепризнанной причиной развития ревматического недуга признается проникновение стрептококка группы А. В ответ на инфекционного возбудителя организмом выдается атипичная реакция, приводящая к воспалительному поражению суставов, тканей, органов.
Опытные специалисты обязательно выписывают курс средств для погашения стрептококковой инфекции. Антибиотики пенициллинового ряда — признанные докторами лекарства от ревматизма:
- На первой стадии лечения ревматического недуга медицинские сотрудники предлагают антибиотики с кратким сроком воздействия на пациента (например, Ампициллин, Амоксициллин). Больной лечится антибиотиками краткого действия обычно около 10 суток.
- Вторая стадия лечения антибиотиками наступает незамедлительно после окончания приема кратко действующих препаратов. Больным предлагаются антибиотики, обладающие пролонгированным воздействием. Широко распространен Бициллин.
Важным критерием признается отсутствие у пациентов непереносимости лекарств пенициллинового ряда. В ситуации проявления атипичных реакций препарат заменяется макролидами (например, назначается Азитромицин).
Среди внутримышечных инъекций пациентам ревматических отделений предлагается три группы препаратов Бициллина:
- Бициллин 1 колют раз в месяц;
- Бициллин 3 применяют еженедельно;
- Бициллин 5 обычно назначают раз в месяц.
Выбор конкретного вида Бициллина — задача медицинских сотрудников. Не стоит самостоятельно заменять прописанные медицинские уколы, пытаться комбинировать антибиотики с иными лекарственными средствами. При малейших сомнениях целесообразно дополнительно проконсультироваться с доктором, обратиться в другое лечебное учреждение.
После окончания лечения пациента ставят на специализированный учет. Несколько лет медицинские сотрудник наблюдают за больными, регулярно назначают курсы бициллинопрофилактики, тщательно излечивают простудные заболевания. Риски проявления рецидивов обуславливают необходимость самоконтроля, внимательного отношения к сохранению здоровья, избегания пребывания в негативных условиях (сырости, постоянно холоде).
Применение нестероидных противовоспалительных препаратов для пациентов с ревматическим недугом
Группа нестероидных противовоспалительных препаратов используется для погашения воспалительного процесса. При назначении препаратов данного вида доктора придерживаются следующих правил:
- Лечение нестероидным противовоспалительным препаратом должно быть длительным. Данное требование обуславливается широким распространением воспалительного процесса при ревматизме. Рекомендуется применять препараты, обладающие противовоспалительным эффектом, не менее 3-4 месяцев. Конкретный срок лечения нестероидными средствами разрабатывается медицинским специалистом с учетом определенной ситуации, стадии ревматической лихорадки, возраста пациента, индивидуальных реакций организма на предлагаемую терапию.
- Наибольший эффект в борьбе с ревматизмом проявляют лекарства индолоцтовой группы (например, Индометацин). Исследования подтверждают высокую результативность применения противовоспалительных средств с арилоцтовой кислотой (например, Вольтарен). Известными противовоспалительными анальгезирующими средствами выступают Диклофенак, Индеметацион.
- Важно учитывать многозадачность данных лекарственных средств. Нестероидные противовоспалительные средства снимают воспаление, снижают температуру, облегчают боль. Пациенты часто описывают облегчение болевой симптоматики практически сразу после начала приема лекарств.
Нестероидные препараты при ревматизме могут проявлять ряд побочных эффектов. Стоит внимательно отслеживать реакции пациента при введении в лечебный процесс лекарственных средств. Нарушения сна, изменения в сфере пищеварительной системы, проявление высыпаний — повод для внеочередной консультации с врачом. Резкое изменение температуры, обильная рвота, потеря сознания — условия срочного звонка в скорую помощь.
Особенности применения цитостатиков в лечении болезни
Отличительная особенность цитостатиков — высокая активность биологических компонентов. Цитостатические препараты помогают
от ревматизма следующим образом:
- Способствуют устранению атипичных реакций. Ревматический недуг вызывается проникновением стрептококка, запускающего атипичную реакцию. Для погашения такого аутоимунного ответа активно используются цитостатики.
- Угнетают деление клеток, способствуя устранению патологических поражений суставов, околосуставных сфер.
Среди цитостатиков, используемых в борьбе с ревматической лихорадкой, популярен Метотрексат. Необходимо тщательно контролировать пациентов после приема данного лекарства в связи с риском проявления побочных действий. Среди побочных эффектов Метотрексата выделяются:
- нарушения сферы нервной системы (проблемы со зрением, мигрени, потери ориентации, выраженные головокружения, судорожный синдром, параличи);
- сбои в сердечно-сосудистой сфере (упадок содержания гемоглобина в крови, резкое снижение тромбоцитов, недостаток лимфоцитов);
- поражения соединительной ткани в легких;
- проблемы с деятельностью почек, мочевого пузыря (цистит, двустороннее поражение почек);
- нарушения репродуктивной деятельности (понижение двигательной активности сперматозоидов, сбои в менструации);
- аллергические реакции (зуд, сыпь, повышение температуры).
Таблетки, уколы от ревматизма суставов назначаются опытными медицинскими сотрудниками. Не рекомендуется самостоятельно приобретать цитостатики, ориентироваться на сомнительные источники данных, прибегать к советам близких. Только доктор способен адекватно оценить конкретный случай, предложить эффективный путь исцеления, предупредить больного о возможных сложностях. По разрешению доктора можно дополнять лечение мазями от ревматизма.
Возможности хондропротекторов в исцелении ревматической лихорадки

Ревматический недуг наиболее часто поражает области суставов, приводя к нарушениям координации. Основное отличие хондропротекторов от иных лекарственных препаратов — прямое воздействие на область хряща. По составу хондропротекторы разделяются на несколько видов:
- лекарства с хондроитинсульфатом (например, Мукосат);
- препараты, содержащие гиалуроновую кислоту (например, Суплазин);
- лекарства с растительным составом (например, Пиаскледин);
- лекарственные средства с животными хрящами (например, Румалон).
Обычно хондропротекторы применяются в инъекциях. Некоторые лекарства данной группы представлены в таблетках, капсулах. Стандартная схема принятия лекарственных средств составляет около 10-12 дней. Доктор корректирует медицинские схемы с учетом конкретной ситуации.
Гормональные средства в борьбе с болезнью
В медицине господствует тенденция избегать применения гормонов в борьбе с заболеванием. Применение кортикостероидов в ситуации лечения ревматического недуга используется в следующих случаях:
- предыдущая схема лечения отличается недостаточной результативностью;
- у больного диагностирована серьезная степень заболевания;
- ревматизм проявился осложнениями в области сердца. Медицинские сотрудники незамедлительно назначают глюкокортикостероиды в ситуации кардита (воспаления сердечных оболочек, обусловленное ревматическим недугом). При ревматическом поражении сердца доктора дополнительно назначают сердечные гликозиды и диуретики.
Пациентам не стоит бояться назначения гормонов. Доктор выписывает только обоснованные лекарственные средства, без которых состояние пациента стремительно ухудшится.
Существует несколько форм ввода кортикостероидов в организм пациента:
- Таблетки от ревматизма принимают перорально (например, Метилпреднизолон).
- Растворы попадают к больному через внутримышечные инъекции (например, укол с Дексаметазоном) либо посредством внутривенного введения (например, капельница с раствором Медрола).
Инъекции действуют быстрее по сравнению с приемом таблеток. Доктора назначают капсулы для лечения легких форм ревматических атак. Тяжелое течение ревматизма требует использования уколов, капельниц. Критические ситуации, требующие немедленной доставки лекарства в организм больного, обуславливают необходимость укола в вену.
Негативными последствиями гормонального вмешательства признаются нарушения в области водно-солевого баланса больных. Данный факт обуславливает важность применения дополнительных средств:
- активно используются лекарства, восполняющие потерю калия (например, Панангин);
- в ситуации проявления отеков предлагаются мочегонные лекарства (допустим, Канефрон).
Больным стоит внимательно описывать нюансы самочувствия медицинским специалистам. Организмы реагируют на лекарства по-разному. Средства, которые эффективно используется для лечения болезни у сотни пациентов, легко вызовут атипичную реакцию у одного больного. Гарантии специалисты дать не в состоянии, поэтому важно контролировать индивидуальное реагирование на препарат.
Сложность недуга обуславливает длительность лечения. Медицинские специалисты предлагают пациентам комплексное преодоление недуга. Для исцеления выписываются антибиотики, назначаются цитостатики, прописываются противовоспалительные лекарства. Тяжелые ситуации ревматизма приводят к целесообразности применения кортикостероидов. Возникновение осложнений — повод для расширения назначаемых препаратов. Тщательное соблюдение схемы исцеления поможет быстрее выздороветь, преодолеть осложнения, вернуть привычную жизнь.
Существуют болезни, которые постоянно о себе напоминают. К ним относится ревматизм. Это группа различных патологий, характеризующихся болезненными ощущениями в костно-мышечной системе: мышцах, суставах, сухожилиях, костях.

Заболевание ухудшает качество жизни. Люди с воспалительным ревматизмом в два раза чаще имеют инсульт. Нужно научиться противостоять этому заболеванию.
Что такое ревматизм суставов?
Ревматизм — это реактивное заболевание после заражения стрептококками группы А (классификация Лэнсфилда). Через одну-три недели после заражения происходит бактериальное воспаление различных систем органов. Компоненты стрептококковой мембраны, некоторых типов белка M, действуют как антиген и стимулируют продуцирование антител.
Однако антигены стрептококков сходны по структуре с собственными белками организма. Образовавшиеся антитела реагируют на эндогенные структуры и вызывают воспаление.
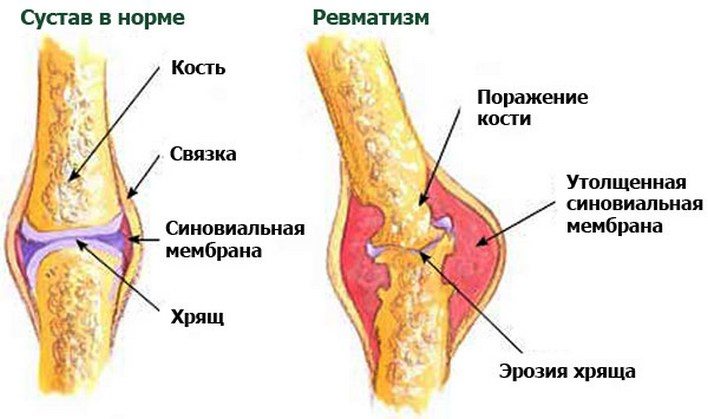
Причины развития ревматизма
Основные причины заболевания у взрослых и детей одинаковы:
- неполноценное питание;
- пониженный иммунитет;
- наличие стрептококковой инфекции (скарлатина, фарингит, тонзиллит и ряда других);
- переохлаждение организма;
- наследственная предрасположенность;
- отсутствие физических упражнений;
- переутомление.
Заболеванию подвержены подростки в возрасте от 7 до 15 лет, в три раза чаще болеют девочки, которые переболели заболеваниями лор органов (синусит, гайморит, фронтит, ангина) или стрептококковой инфекцией.
Стадии развития и виды ревматизма
Заболевание чаще обостряется весной и осенью.
Существует три стадии активной фазы ревматизма:
- Минимальная (I степень), симптомы можно увидеть только при диагностике на ЭКГ и ФКТ. При исследованиях показатели лишь слегка отклонены от нормы.
- Умеренная (II степень). Наблюдаются повышенная температура, выявляются все симптомы кардита, появляются боли в суставах, слабость, быстрая утомляемость.
- Максимальная (III степень). Наблюдается острая и подострая фаза болезни, встречаются все симптомы болезни, возможные осложнения. Грамотно составленная программа лечения предотвращает острую форму болезни и осложнения кардиосклероз — и порок сердца.
Болеют в основном дети от 7 до 15 лет. Он исключителен до 3 лет и редко встречается после 30 лет. Возникновение ревматической лихорадки через 2-3 недели после ангины, назофарингита или синусита, который не лечился.
Симптомы: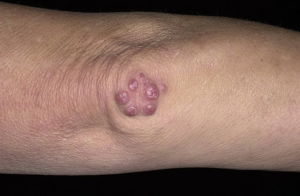
- Большая бледность, когда анемия.
- Высокая температура, сопровождающаяся сильным потоотделением, болями в теле, ознобом.
- Горячие и болезненные суставы.
- Увеличенный объем сустава.
- Регрессия боли без осложнений.
- Иногда под кожей и в области пораженных суставов появляются узелки Мейнета.
- Появление пятен на коже (макулопапулы — слегка заметные пятна).
- Частая боль в животе с гепатомегалией (увеличение объема печени) или ревматическим перитонитом.
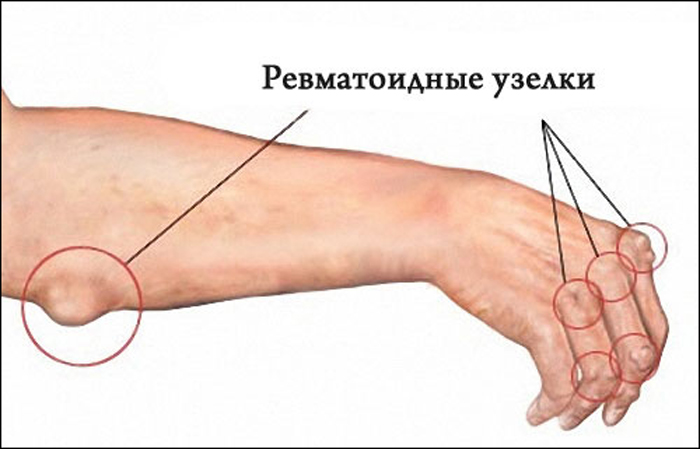
Ревматизм в основном поражает колени, запястья, лодыжки и характеризуется сильной и кратковременной болью в суставах. Мигрирующие боли переходят, через несколько дней, от одного сустава к другому.
Летучий ревматизм провоцируется такими факторами:
- Молодой возраст.
- Генетические факторы.
- Социально-экономические факторы.
- Возникновение стрептококковой эпидемии в местах скопления людей: школе, армии.
Лечится антибиотиками и кортикостероидами по назначению врача.
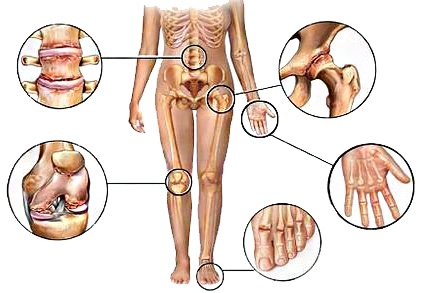
Ревматизм, который сохраняется в течение времени, проходит с приступами и периодическими обострениями — называется хроническим. Хроническое воспаление развивается в течение длительного периода времени и может быть вызвано аутоиммунным заболеванием, при котором иммунная система атакует хрящ.
Наиболее часто болеют:
- пожилые люди с избыточным весом;
- женщины после менопаузы;
- спортсмены, которые интенсивно используют суставы.
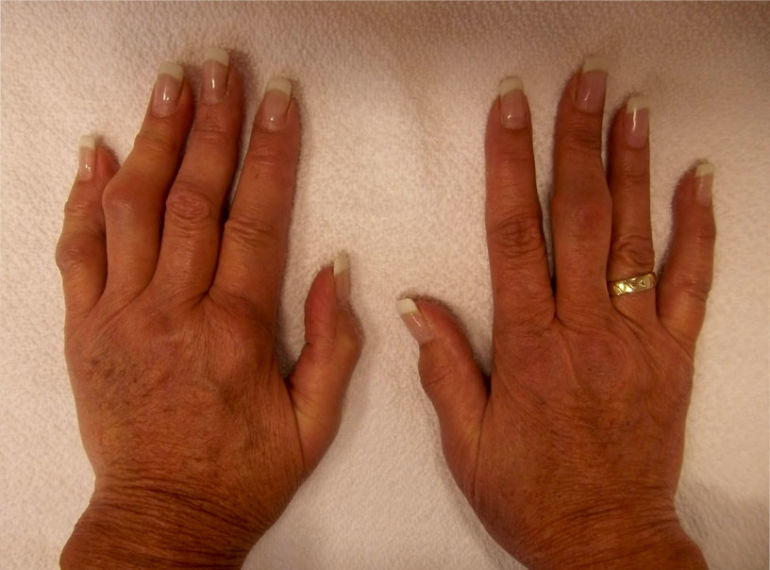
Воспаление тканей вокруг сустава вследствие травмы или чрезмерного стресса может быть причиной воспаления мышц, сухожилий, связок вокруг сустава.
Острая фаза развивается через 1-3 недели после перенесенного инфекционного заболевания.
Симптомы:
- боли в суставах;
- повышенная температура тела;
- головные боли;
- гипергидроз;
- слабость;
- быстрая утомляемость.
Диагностика
Диагностика проводится с помощью обычного медицинского обследования, в котором врач задает вопросы пациенту:
- о продолжительности боли;
- о характере боли, какие суставы затронуты;
- как проявляется боль при обследовании суставов.
В зависимости от местоположения боли и симптомов, проводятся дополнительные исследования:
- Анализ крови.
- МРТ.
- Ультразвуковое сканирование.
- Компьютерная томография.
- Анализ жидкости в суставе, на наличие бактерий или затвердевших кристаллов.
При активной фазе ревматизма, наблюдается:
- повышенное СОЭ;
- умеренный лейкоцитоз со сдвигом влево;
- анемия.
Диагноз ставится на основании истории болезни, физического осмотра, лабораторных исследований, а также рентгеновских лучей рук и ног.
Какой врач лечит ревматизм?
Когда суставы заставляют вас страдать, обратитесь к врачу-терапевту. Этот врач в случае необходимости направит к разным специалистам: ревматологу, физиотерапевту или травматологу. По мере того как тело стареет, организм меняется, с годами меняется структура костей и мышечная масса.
Ревматизм у детей и взрослых лечат врач кардиолог-ревматолог.
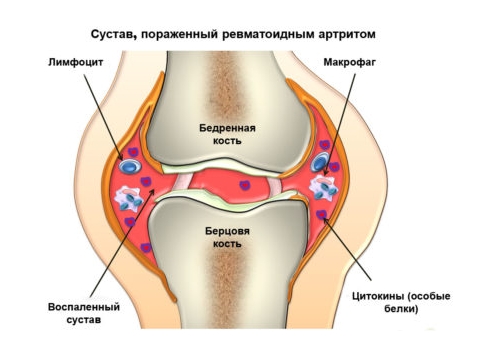
Признаки и симптомы ревматизма
Ревматизм является общим термином для болезней, которые могут влиять на суставы, кости, сухожилия, мышцы, соединительную ткань, а иногда и внутренние органы.
Существует множество различных форм, которые отличаются:
- продолжительностью возникновения боли;
- местом локализации боли;
- количеством пораженных суставов;
- продолжительностью симптомов;
- другие связанные симптомы (пищеварительный тракт, кожа, глаза и т. д.).
Основные причины:
Лечение ревматизма у взрослых
Больному назначается постельный режим, полноценное питание. Этиологическое или этиотропное лечение – это ликвидация очагов стрептококковой инфекции. Пенициллинотерапию проводят в течение двух недель. Патогенетическое лечение — стероидные и нестероидные противовоспалительные препараты и лекарства.
Успех лечения зависит от правильного плана лечения. Для лечения показано назначение обезболивающих.
Для облегчения боли используют анальгетики:
- Аспирин.
- Парацетамол.
- Ибупрофен.
Нестероидные противовоспалительные препараты используются для устранения боли и воспаления соединительной ткани в виде мазей и таблеток:
Миорелаксанты центрального действия:
- Толперизон.
- Баклофен.
- Дитилин.
Основная цель антибиотиков — подавление стрептококковой инфекции. Для этого применяют препараты группы пенициллина и антибиотики широкого спектра действия (Эритромицин, Ампициллин). Терапия не менее одной недели проводится по определенной схеме в стационарных условиях.
В дальнейшем, в течение 5 лет проводится профилактика рецидива, а также осложнений по назначению врача препаратами последнего поколения:
- Бициллин — 3 показан, при обострениях заболевания.
- Бициллин — 5 показан, для профилактики рецидивов заболевания.
- Пенициллин.
Необходимо очень внимательно отнестись к лечению инфекций. Лучше не игнорировать, необходимость принимать антибиотики по схеме и протоколу, прописанному врачом. Они могут сохранить вас от пагубных последствий.
Они используются при аутоиммунных заболеваниях, связанных с образованием антител, которые атакуют собственное тело, а не защищают его от микробов:
- Меркаптопурин.
- Азотиоприн.
- Лейкеран.
Хондопротекторы способствуют лечению суставов :
- Глюкозамин.
- Артрон.
- Алфлутоп.
Кортикостероидные гормоны назначаются при выраженном болевом синдроме и активном воспалительном процессе:
- Преднизолон.
- Дипроспан.
- Гидрокортизон.
- Целестон.
Хирургия: протез коленного сустава — заменяется слишком поврежденный остеоартритом сустав. Это происходит тогда, когда человек не может выпрямить сустав и других способов, кроме оперативного вмешательства не существует.
Важная поддержка для пациентов с ревматизмом — физиотерапия. В случае воспалительного ревматизма сеансы физиотерапии могут уменьшить боль и облегчить страдание пациентов. Все больше и больше практики используют новые методы для лечения воспалительной боли.
Физиолечение активно применяют вместе с другими методами лечения. С целью реабилитации пациентов ревматологические службы предлагают студии со специальными тренажерами, где учат справляться с жизненными трудностями. Тренажеры является частью терапевтического обучения пациента и важным шагом в лечении ревматизма.

Существует несколько санаториев, которые предлагают стандарты лечения пациентам страдающим ревматизмом. Лечится ревматизм в санаториях Кисловодска и Крыма.
В санаториях пациенты могут получить оздоровительные процедуры: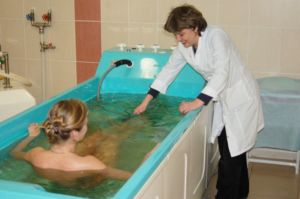
- кислородные и хлоридно-натриевые ванны;
- радоновые, сухие углекислые, сероводородные ванны — назначают больным с ревмокардитом;
- криосауна — камеры на медицинском жидком азоте;
- бальнеогрязелечение;
- магнитотерапия;
- диадинамотерапия — лечение электрическим током;
- биоптрон — светотерапия.
Если ребенок перенес стрептококковой инфекции, и появились первые симптомы боли в суставах, спешите к врачу. А если генетическая предрасположенность, то диагностику нужно провести, даже если признаков проблем с суставами еще нет.
Лечение детского ревматизма проводится в стационаре медикаментозными способами, при строгом двухнедельном постельном режиме. Следующие две три недели не строгий постельный режим. Рекомендуются настольные игры и дыхательная гимнастика.
Для лечения детей используют медикаменты:
- Кортикостероидные гормоны (Преднидозолон, Триамсолон);
- НПВП (Вольтарен, Индометацин);
- Иммунодепрессанты (Делагил, Хлорбутин).
Бициллин – 5 показан для профилактики ревматизма у детей во время ремиссии, а также в качестве противорецидивной терапии.
Как лечить ревматизм народными средствами?
Народная медицина предлагает большой спектр вариантов для лечения в домашних условиях:
- Для лечения подагры и ревматизма хорошо помогают компрессы из свежих листьев болиголова. Обдать кипятком свежие листья, прикладывать на больное место, для снятия боли накрыв пищевой пленкой и повязкой.
- Лечат ревматизм укусами пчел: метод заключается в том, чтобы приложить пчелу, чтобы ужалила больное место. В первый день нужно 1 пчела. Через сутки — уже 2 пчелы. Укус делают на 4-5 сантиметров в сторону от первого места. Через день берут 3 пчелы. И так до пяти. Затем нужно сделать двухдневный перерыв и повторить в обратном порядке: 5, 4, 3, 2,1.
- Возьмите 30 грамм листьев желтой акации, 200 мл водки. Настоять течение 7 дней. Принимать по 1 ч. л. 3 раза в день.
- Возьмите 20 грамм вяза, залейте стаканом кипятка. Кипятить на медленном огне 10 минут. Затем оставить на 3 часа. Настойку принимают по 1 ст. л. 4 раза в день.
- Возьмите 2 ст. л. свежих цветов одуванчика, добавьте 2 ст. л. сахара. Настоять в прохладном темном месте на 8-9 дней, затем отожмите сок. Принимать 3 раза в день по 1 ч. л.
Николай Мазнев в своем лечебнике собрал множество рецептов для избавления от ревматизма:
- Основной терапией воспалительного ревматизма в период ремиссии является курс талассотерапии.
- Снизят боль суставов активные упражнения в горячей воде.
- Анкилозирующий спондилит поражает в основном крестцово-подвздошный сустав и позвоночник. Постепенно позвоночник теряет гибкость, страдают в основном мужчины. Показаны морские грязи.
- Периартрит чаще поражает бедренные и плечевые суставы. Вызывает скованность и боль. Восстанавливает функции: физические упражнения и подводный гидромассаж душем.
Питание при ревматизме
При ревматизме показана диета No 15.
В период обострения рекомендуется исключить:

- бобы и горох;
- мясные бульоны;
- шпинат;
- грибы;
- щавель.
Рекомендуется кушать:
- овощи и фрукты;
- яйца;
- сыр;
- мясо и рыбу можно кушать в отварном и тушеном виде.
Профилактика
В целях профилактики ревматизма необходимо:
- принимать витамины: В1, В6, В12, С, Р и полноценно питаться.
- закаливать организм и повышать иммунитет;
- вовремя лечить инфекционные заболевания, своевременное лечение ЛОР-органов и зубов;
- соблюдать гигиену;
- не переохлаждаться.
Лечение ревматизма в Китае и Израиле
В Китае ревматизм лечат комплексным подходом к оздоровлению всего организма. Самыми распространенными методами являются: лечение травами, иглоукалывание, массаж.
Лечение ревматизма в клиниках Израиля базируется на использовании даров Мертвого моря и гомеопатическими препаратами. Однако без традиционных схем терапии обойтись нельзя, поэтому израильские врачи используют разные комбинации лекарств в сочетании с плазмоферезом и иммуномодуляторами.

Заключение
Для того чтобы не было ревматизма: важно вести здоровый способ жизни и своевременно проходить диагностику. От скорости обращения к врачу зависит объем усилий, которые придется приложить для ликвидации недуга. Не нужно волноваться, лечение от ревматизма проводится успешно, особенно при своевременном обращении в поликлинику. Заболевание необходимо вовремя лечить, иначе человек может стать инвалидом.
Ревматизм - воспаление соединительной ткани с преимущественной локализацией процесса в оболочках сердца. Развивается у предрасположенных к нему лиц.
Ревматизм - симптомы
Симптомы ревматизма проявляются через 1—2 недели после перенесённой острой стрептококковой инфекции. Ревматизм проявляется в 5 вариантах:
— воспалительное поражение сердца с вовлечением в процесс всех оболочек сердца, но прежде всего миокарда.
Симптомы ревматизма сердца:
- Интоксикация (слабость, утомляемость, потливость, снижение аппетита);
- Боли в области сердца тянущего, колющего характера;
- Повышение температуры тела до фибрильных цифр (больше 38 градусов);
- Умеренная гипотония;
- Тахикардия (сердцебиение);
- Изменение границ сердца;
- Симптомы сердечной недостаточности;
- Симптомы ревматизма сердца могут сопровождаться симптомами ревматизма суставов.
— воспалительное поражение суставов, с характерными для ревматизма изменениями.
Симптомы ревматического полиартрита (ревматизма суставов):
- Преимущественное поражение крупных суставов (коленные, локтевые, голеностопные);
- Симметричность поражения;
- Как правило, симптомы ревматизма суставов быстро проходят после применения нестероидных противовоспалительных препаратов;
- Доброкачественное течение заболевания, деформации сустава после ревматизма не остаётся.
— патологический процесс, характеризующийся проявлением васкулита мелких мозговых сосудов.
Симптомы ревматической хореи:
- Двигательное беспокойство, активность;
- Гримасничанье, нарушение почерка, невозможность удерживания мелких предметов (столовые приборы), нескоординированные движения. Симптомы ревматической хореи исчезают во время сна;
- Мышечная слабость, вследствие чего пациент не может сидеть, ходить, нарушается глотание, физиологические отправления;
- Изменение в психическом состоянии пациента — появляется агрессивность, эгоистичность, эмоциональная неустойчивость, или, напротив, пассивность, рассеянность, повышенная утомляемость.
Причины ревматизма
Развитие ревматизма тесно связано с предшествующей носоглоточной инфекцией, вызванной стрептококком, прямым или опосредованным повреждающим воздействием его компонентов и токсинов на организм с развитием иммунного воспаления.
За избирательное поражение клапанов сердца и миокарда с развитием иммунного асептического воспаления ответственны противострептококковые антитела, перекрестно реагирующие с тканями сердца (молекулярная маскировка).
Немаловажную роль отводят генетическим факторам, что подтверждается более частой заболеваемостью детей из семей, в которых кто-то из родителей страдает ревматизмом.
Лечение ревматизма
Лечение ревматизма должно быть направлено на подавление стрептококковой инфекции и подавления активности воспалительного процесса, а также на предупреждении развития или прогрессирования порока сердца.
Реализуют эту программу поэтапно:
- I этап - стационарное лечение ревматизма,
- II этап – долечивание в санатории,
- III этап – диспансерное наблюдение в поликлинике.
В стационаре больному назначают лекарственное лечение ревматизма, коррекцию питания и ЛФК. Лечебная физкультура при ревматизме должна подбираться индивидуально с учетом особенностей и стадии заболевания.
В условиях стационара проводят также устранение хронических очагов инфекции, в частности, операцию по удалению миндалин, осуществляемую через 2–2,5 месяца от начала заболевания при отсутствии признаков активности процесса.
В санатории продолжают начатую в стационаре терапию, лечат очаги хронической инфекции, осуществляют соответствующий лечебно-оздоровительный режим с дифференцированной двигательной активностью, лечебной физкультурой, закаливающими процедурами.
Третий этап комплексного лечения ревматизма - это профилактика рецидивов и прогрессирования заболевания.
Когда можно помочь
Наши рекомендации при ревматизме
При ревматизме в качестве вспомогательной терапии мы рекомендуем следующие препараты:
- Диэнай 70 капсул. - снимает воспалительные процессы, выводит токсины, нормализует обмен веществ
- Бифизим 70 капс. - иммуномодулятор, который помогает бороться с инфекцией, в том числе стрептококковой.
- Хондромарин 70 капсул. - хондроитинсульфат в составе Хондромарина обладает противовоспалительной активностью, уменьшает болевой синдром, улучшает функциональное состояние суставов. Коллаген и свободные аминокислоты обеспечивают стимуляцию обменных процессов соединительной ткани.
Перечисленные препараты применяются последовательно , сначала курс одного препарата, затем - другого и т.д. Каждая упаковка - это курс на месяц . Рекомендуется начинать с курса "Диэнай 70 капс". Этот препарат нормализует обмен веществ, снимает воспаления, "чистит" организм, улучшает общее самочувствие пациента.
Читайте также:


