Почему болит ладьевидная кость руки
Без выходных с 9-00 до 21-00
- Главная
- Что лечим
- Повреждения ладьевидной кости
Повреждения ладьевидной кости
Ладьевидная кость – небольшая кость запястья на стороне большого пальца (с лучевой стороны).
Анатомия лучезапястного сустава является, вероятно, самой сложной из всех суставов организма человека. Ладьевидная кость является одной из мелких костей запястья. Из всех повреждений ладьевидной кости, переломы являются наиболее распространенными.
Перелом ладьевидной кости составляет 80% всех возможных переломов в области лучезапястного сустава.
Диагностика этой травмы очень трудна, поэтому данное повреждение является самым нераспознаваемым в костной системе человека. К сожалению, даже если диагноз поставлен правильно, а лечение быстро назначено, травма связана с большой вероятностью осложнений, по причине специфики обеспечения отдельных частей кости кровью.
Причины переломов ладьевидной кости:
- падение на вытянутую руку
- обратный удар
Симптомы переломов ладьевидной кости:
ПРИЕМ ВЕДУТ

Стаж работы 25 лет
Основатель и руководитель Клиники.
Врач-невролог, доктор остеопатии Европы (DOE), реабилотолог, ортопед.

Стаж работы более 20 лет
Остеопат, мануальный терапевт, реабилитолог.
Специалист по восстановительной медицине, вакуум-градиентной терапии, медицинской растяжке и лечебной гимнастике.
Диагностика переломов ладьевидной кости:
- Рентгенография поврежденного участка конечности помогает увидеть характер перелома ладьевидной кости.
- Компьютерная томография помогает визуализировать особенности смещения отломков при сложных повреждениях суставных поверхностей.
- Магнито-резонансная томография используется для визуализации возможных повреждений капсуло-связочного аппарата стопы.
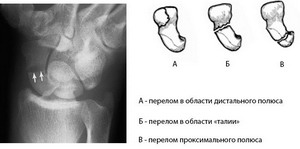
Виды переломов:
- Переломы в области дистального полюса. Оба фрагмента имеют достаточное кровоснабжение, и срастание происходит надежно и быстро независимо от иммобилизации лучезапястного сустава. Однако все же рекомендуется наложение гипсовой повязки на 2-3 недели.
- Переломы тела ладьевидной кости. Как правило, оба фрагмента имеют достаточное кровоснабжение. Срастание отломков возможно только при полной иммобилизации сустава в гипсовой повязке. При свежем переломе срастание обычно происходит через 8-10 недель, но иммобилизация должна быть продолжена до рентгенографического подтверждения полного срастания.
- Переломы проксимального полюса. Каждый фрагмент имеет достаточное кровоснабжение, и при полной иммобилизации лучезапястного сустава срастание обычно наступает через 6-8 недель. В 1/3 случаев перелома проксимального полюса нарушается кровоснабжение малого фрагмента. Восстановление тогда происходит очень медленно, и иногда требуется продолжение иммобилизации до 12 месяцев или даже дольше.
Лечение переломов ладьевидной кости:
- При консервативном методе, лечение требует приведения иммобилизации (гипсования) лучезапястного сустава и первого пальца на срок от 2 недель, и пока перелом срастается.
- Оперативные методы применяются при невозможном сращении перелома путем консервативного лечения. Устраняют смещение костных фрагментов и выполняют их фиксацию имплантатом (винтом) для стабилизации.
Реабилитация после лечения:
Независимо от вида лечения, необходима последующая реабилитация для предотвращения развития контрактуры и тугоподвижности кисти.
Специалисты нашей Клиники доктора Григоренко рады составить комплексную реабилитационную программу, целями которой будут являться:
- снятие болевых ощущений в месте перелома
- улучшение кровоообращения в кисти и лучезапястном суставе
- восстановление обмена веществ в поврежденных тканях руки
- восстановление физиологической функции поврежденной верхней конечности
- разработка поврежденного лучезапястного сустава
- восстановление объема активных движений в руке
Программа курса составляется в зависимости от факторов заболевания и индивидуальных особенностей пациента. Подбираются разные соответствующие методы терапии, среди которых можно выделить:
- Физиотерапия. Положительно влияет на поврежденные участки организма, обладает противовоспалительным и обезболивающим эффектом, улучшает обменные процессы в тканях, снимает отеки.
- Остеопатия и мануальная терапия. Способствуют укреплению мышц, улучшают подвижность сочленения, снимают болезненные ощущения. Позволяют восстановить околосуставной кровоток, способствуют уменьшению фибротизации мышц, связок.
- Рефлексотерапия. Улучшает работу поврежденных суставов и нормализует кровообращение и обменные процессы, помогает снять воспаление, отечность тканей.
- Гирудотерапия. Заменяет массу лекарственных препаратов. Способствует улучшению кровообращения и питания белковых структур, помогает стабилизировать давление, устранить симптомы. Оказывает комплексное воздействие на организм.
- PRP-терапия. Применяется для восстановления функций суставов после заболеваний и травм, в том числе, для восстановления функции опорно-двигательного аппарата.
- Лечебная физкультура. Помогает расслабить мышцы, находящиеся в тонусе и укрепить мускулатуру, способствует восстановлению нарушенных свойств опорно-двигательного аппарата, обучению правильному и безопасному выполнению движений, улучшению функции кровообращения, органов дыхания, обмена веществ, увеличению выносливости, силы и координации.
- Механотерапия. Способствует укреплению мышечного каркаса всего тела и поддержания организма в тонусе, обеспечивает функциональное восстановление суставов, устраняет осложнения заболеваний, развивает физические качества — силу, гибкость, выносливость, подвижность, вырабатывает правильные стереотипы движений и поз.
- Функциональный тренинг. Помогает отработать механизмы движения, необходимые в повседневной жизни, подготовить организм к любым нагрузкам, способствует развитию координации движений, гибкости, увеличению мышечной силы и выносливости, укреплению суставного аппарата.
Важно понимать, что повреждение ладьевидной кости относится к серьезным повреждениям. Если своевременно не провести комплексное и полноценное лечение, последствия могут быть неприятными, что скажется на качестве дальнейшей жизни и работоспособности.
Ни в коем случае нельзя пренебрегать симптомами, возникающими после падения или получения травмы. Своевременная диагностика и лечение способны полностью восстановить утраченные функции сустава.
Ладьевидная кость — это одна из небольших костей запястья. Ее перелом чаще всего возникает при падении на отведенную руку. Симптомами перелома ладьевидной кости являются боль и отек в области тотчас выше основания большого пальца. Боль может усиливаться, когда вы попытаетесь взять что-либо пальцами или всей кистью.
Лечение переломов ладьевидной кости зависит от тяжести и локализации перелома и может быть как консервативным, так и хирургическим. Часть ладьевидной кости отличается плохим кровоснабжением, и перелом может в еще большей степени его нарушать, что осложняет процесс сращения перелома.
Лучезапястный сустав образован двумя костями предплечья — лучевой и локтевой, и восемью костями запястья. Кости запястья расположены в два ряда и образуют основание кисти. Каждый ряд состоит из четырех костей.
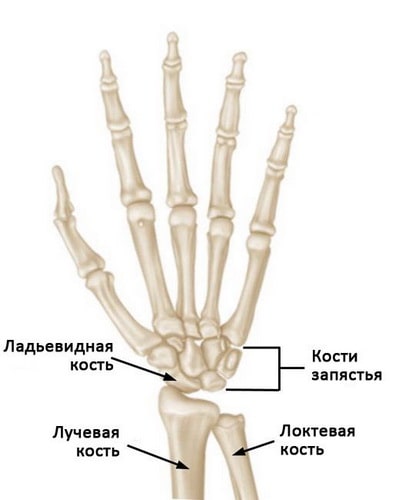
Нормальная анатомия кисти и лучезапястного сустава. Ладьевидная кость — это одна из небольших костей запястья.
Ладьевидная кость — это одна из костей запястья, расположенная со стороны большого пальца кисти и сочленяющаяся непосредственно с лучевой костью. Эта кость выполняет важную роль в обеспечении движений и стабильности лучезапястного сустава. Кость получила свое название благодаря вытянутой и изогнутой форме, напоминающей греческую ладью.
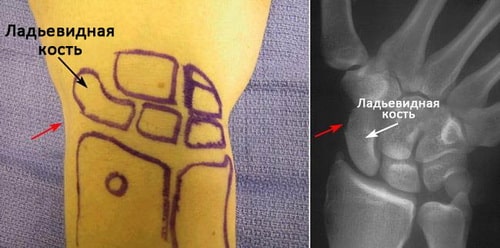
Локализация ладьевидной кости запястья. Красными стрелками отмечена область анатомической табакерки.
Переломы подразделяются в зависимости от выраженности смещения фрагментов.
- Переломы без смещения. При таких переломах фрагменты кости сохраняют свое правильное положение.
- Переломы со смещением. При этих переломах костные фрагменты смещаются, между ними может формироваться промежуток или они могут накладываться друг на друга.
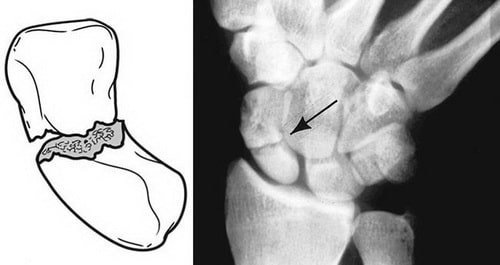
Перелом ладьевидной кости обычно происходит при падении на выпрямленную руку, когда вы приземляетесь с опорой на разогнутую кисть. При таком механизме травмы также может ломаться дистальный конец лучевой кости.
Подобные повреждения могут возникать при занятиях спортом или автомобильных авариях.
Переломы ладьевидной кости встречаются во всех возрастных группах, в т.ч. у детей. Специфических факторов риска или заболеваний, которые увеличивают вероятность таких переломов, не существует. В некоторых исследованиях показано, что использование специальной защиты при занятиях такими видами спорта, как роликовые коньки или сноуборд, снижает риск переломов в области лучезапястного сустава при травме.
Переломы ладьевидной кости обычно приводят к появлению боли и отека в области анатомической табакерки у основания большого пальца кисти. Боль может усиливаться при движениях в лучезапястном суставе и 1 пальце, либо когда вы пытаетесь что-либо взять кистью.
При отсутствии деформации лучезапястного сустава перелом ладьевидной кости может быть неочевиден. При некоторых переломах боль выражена незначительно, и перелом может быть пропущен или ошибочно принят за повреждение связок.
Боль, которая не проходит в течение нескольких дней после травмы, может быть признаком перелома. В таких случаях важно обратиться к врачу. Раннее и правильное лечение перелома ладьевидной кости позволяет предотвратить ряд возможных осложнений.

Симптомы перелома ладьевидной кости обычно локализуются в области анатомический табакерки у основания большого пальца.
В ходе осмотра доктор расспросит вас о состоянии вашего здоровья в целом и попросит описать ваши симптомы. Также он попросит вас рассказать об обстоятельствах вашей травмы.
Затем доктор осмотрит лучезапястный сустав. При большинстве переломов ладьевидной кости будет болезненность непосредственно в области этой кости, т.е. в анатомической табакерке. Также доктор обратит внимание на такие возможные признаки, как:
- Отек
- Кровоизлияния
- Ограничение движений
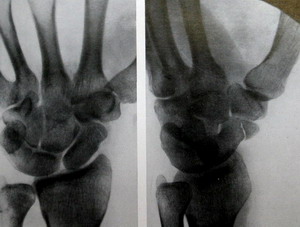
Рентгенография. Это основной метод диагностики переломов ладьевидной кости, позволяющий в т.ч. оценить смещение фрагментов. Также рентгенография назначается для исключения любых других переломов.
В некоторых случаях перелом ладьевидной кости не виден на рентгенограмме. Если доктор подозревает такой перелом, но не видит его на рентгенограмме, он может порекомендовать вам иммобилизацию лучезапястного сустава в течение 2-3 недель с последующей повторной рентгенографией. Нередко по истечении этого периода перелом ладьевидной кости становится виден на рентгенограмме. В течение всего этого периода вы должны носить гипс или брейс и избегать тех видов физической активности, которые могут усугубить возможную проблему.
Магнитно-резонансная томография (МРТ). МРТ позволяет получить более детальные изображения костей и мягких тканей запястья. Иногда МРТ позволяет увидеть перелом ладьевидной кости раньше, чем он становится виден на рентгенограммах.
Компьютерная томография (КТ). Это весьма информативный метод диагностики переломов, позволяющий более точно оценить в т.ч. характер смещения фрагментов ладьевидной кости. Информация, полученная при КТ, поможет доктору выбрать наиболее оптимальную тактику лечения.
Выбор метода лечения переломов ладьевидной кости определяется несколькими факторами:
- Локализация перелома в пределах кости
- Смещение фрагментов
- Давность травмы
Переломы дистального полюса. Переломы дистального полюса ладьевидной кости, т.е. ближе к основанию большого пальца, обычно хорошо срастаются в течение нескольких недель при соответствующей иммобилизации и ограничении физической активности. Эта часть ладьевидной кости хорошо кровоснабжается, т.е. здесь есть все условия для хорошего заживления перелома.
При таких переломах выполняется иммобилизация лучезапястного сустава и большого пальца кисти гипсовой или полимерной фиксирующей повязкой.
Сроки заживления перелома у разных пациентов могут быть разные. Процесс заживления контролируется повторными рентгенологическими или другими исследованиями.
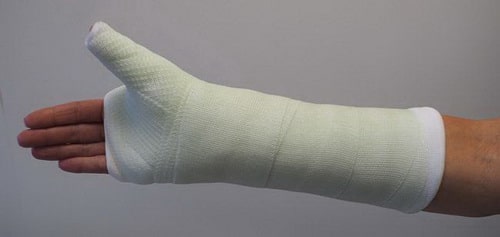
При некоторых переломах ладьевидной кости для удержания фрагментов на период их заживления выполняется иммобилизация, включающая предплечье, лучезапястный сустав и большой палец.
Переломы проксимального полюса. Если ладьевидная кость ломается в своей центральной части (талия) или ближе к лучевой кости (проксимальный полюс), сращение фрагментов может быть проблематичным в связи с не очень хорошим кровоснабжением этой части ладьевидной кости.
Иммобилизация в таких случаях может включать и локтевой сустав, чтобы максимально ограничить движения кости и стабилизировать фрагменты.
При переломе ладьевидной кости в области талии или проксимального полюса, либо при смещении фрагментов доктор может порекомендовать хирургическое лечение. Целью операции является восстановление нормального положения и стабилизация фрагментов с целью создания оптимальных условий для заживления перелома.
Репозиция. При операции в условиях анестезии доктор добивается восстановления правильного положения фрагментов. В некоторых случаях для этого выполняется небольшой разрез или используются специальные инструменты. В других случаях выполняется полноценный доступ и фрагменты репонируются под контролем глаза. Возможна репозиция фрагментов под контролем небольшой видеокамеры, называемой артроскопом.
Внутренняя фиксация. Для фиксации фрагментов в правильном положении до полного их сращения используются металлические конструкции — винты и/или спицы.
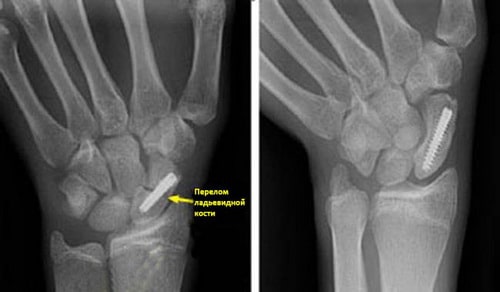
(Слева) На рентгенограмме представлен перелом ладьевидной кости, фиксированный винтом. (Справа) Эта рентгенограмма сделана через 4 месяца после операции. Перелом полностью консолидировался.
Место и размер доступа зависят от локализации перелома ладьевидной кости. Иногда для введения винта или спицы достаточно небольшого разреза. В других случаях необходим полноценный доступ, обеспечивающий адекватную репозицию фрагментов под контролем глаза. Разрез может выполняться по тыльной или ладонной поверхности запястья.
При определенных типах переломов мы применяем очень небольшие доступы (менее 1,0 см), через которые выполняют репозицию перелома и фиксацию его винтом в правильном положении. Такая операция выполняется под постоянным рентгенологическим контролем.
Кроме того, доктор может ввести в сустав небольшую камеру, называемую артроскопом, и визуализировать перелом на экране монитора. Такой метод помогает контролировать репозицию и фиксацию перелома и позволяет уменьшить объем хирургической травмы.
Сегодня ведется много исследований различных вариантов костных трансплантатов и костных заместителей, стимулирующих регенерацию костной ткани. Также ведутся исследования костных морфогенетических белков, участвующих в нормальных процессах перестройки костной ткани.
Костная пластика. В некоторых случаях может быть показана костная пластика в сочетании с внутренней фиксацией или без таковой. Костная пластика предполагает помещение здоровой костной ткани в область перелома. Она стимулирует регенерацию костной ткани и сращение перелома. Для забора костного материала можно использовать лучевую кость этого же предплечья или бедро.
Вне зависимости от выбранного метода лечения вам может быть рекомендовано ношение шины или гипса до 6 месяцев или до сращения перелома. В отличие от большинства других переломов переломы ладьевидной кости срастаются медленно. В течение всего периода заживления вы должны избегать следующих видов активности (если только это не разрешит доктор):
- Поднятие, перенос и другие манипуляции с грузами весом более 0,5 кг
- Броски/метание предметов этой рукой
- Занятие контактными видами спорта
- Лазание по деревьям
- Занятие такими видами деятельности, которые связаны с риском падения на кисть, например, катание на коньках или прыжки с трамплина
- Работа с тяжелыми или вибрирующими инструментами
- Курение (может замедлять или препятствовать сращению перелома)
У некоторых пациентов после перелома ладьевидной кости ограничиваются движения в лучезапястном суставе. Чаще всего подобная проблема возникает при длительной иммобилизации или более обширных вмешательствах.
На протяжении всего периода реабилитации необходимо уделять внимание сохранению движений в пальцах кисти. Доктор предложит вам комплекс упражнений или направит вас к физиотерапевту, который поможет вам максимально восстановить подвижность и силу лучезапястного сустава и кисти.
Несмотря на адекватно проводимое лечение и значительные усилия как со стороны врачей, так и самого пациента, полная функция лучезапястного сустава может так и не восстановиться.
В случаях несращения перелома ладьевидной кости доктор может рекомендовать операцию и костную пластику. Существует несколько вариантов такой костной пластики. В случаях ложных суставов могут использоваться костные трансплантаты, имеющие собственное кровоснабжение (васкуляризированные трансплантаты). При коллапсе (т.е. уменьшении размеров) фрагментов для восстановления формы кости могут использоваться структурные трансплантаты, например, из бедренной кости.
Наиболее эффективным методом лечения подобного состояния является костная пластика васкуляризированным костным трансплантатом до момента, когда разовьется выраженный коллапс кости или остеоартрит лучезапястного сустава.
Ложный сустав или аваскулярный некроз ладьевидной кости может вести к остеоартрозу лучезапястного сустава. Это состояние характеризуется изнашиваем и повреждением суставного хряща.
Симптомы остеоартрита включают:
- Боль
- Скованность
- Ограничение движений
- Боль при физической нагрузке
Лечение остеоартроза направлено в первую очередь на купирование симптомов заболевания. Это могут быть нестероидные противовоспалительные средства или безрецептурные анальгетики, фиксация лучезапястного сустава и отказ от видов активности, усиливающих боль в суставе. Иногда купирования болевого синдрома можно добиться за счет введения в сустав кортикостероида.
Если консервативное лечение оказывается неэффективным, доктор может порекомендовать операцию. Предложено несколько вариантов хирургического лечения остеоартрита лучезапястного сустава.
Читайте также:


