Перелом руки у новорожденного ребенка

Роды — тяжелое испытание для мамы и малыша. Не всегда рождение проходит благополучно. Распространенная проблема — перелом у новорожденного. В большинстве случаев причина нарушения целостности костей — родовая травма.
Предрасполагающие факторы
Предрасполагающими факторами переломов являются:
Классификация
Есть несколько классификаций переломов.
По характеру повреждения:
- Линейные.
- Продольные.
- Поперечные.
- Косые.
- Винтообразные.
В большинстве случаев переломы новорожденных диагностируются сразу после рождения. Клиническая картина зависит от локализации травмы.

Самая распространенная травма. Особенно часто страдают крупные дети с широкими плечами. Кости новорожденного эластичны, поэтому чаще встречаются поднадкостничные переломы.
На 3-4 день после рождения мать или медицинский персонал обращают внимание на отек в области плеча. Ребенок становится беспокойным, отказывается от груди. При осмотре заметно ограничение движений руки на стороне повреждения.
Поднадкостничный перелом ключицы зарастает на 7-8 день жизни. Образуется костная мозоль, которая вначале имеет большие размеры из-за высокой активности пролиферативных процессов у малыша, но со временем уменьшается.
Иногда диагноз ясен с первых минут жизни, когда во время первичного осмотра врач обращает внимание на крепитацию в области ключицы. Пальпация болезненна, должна проводиться бережно.

Такой вид травмы встречается при рождении в тазовом предлежании. Обычно плечевая кость ломается в средней трети, часто встречается смещение отломков. При осмотре ребенок беспокоен, больная рука неподвижно лежит вдоль туловища. Пальпация плеча резко болезненна. Через 1-2 часа появляется отек конечности.
Инструкция по лечению: если смещение отломков не выявлено, поместите ватно-марлевую подушечку в подмышечную впадину и прибинтуйте руку к туловищу. Для полного выздоровления понадобится 10 суток. В случае смещения отломков их надо вправить. Рука фиксируется с помощью картонной или пластиковой шины. Лечение продлевается до 2 недель.

Редкая патология, которая может быть осложнением ручного извлечения запрокинувшейся ручки плода из родовых путей. Без лечения эпифизеолиз приводит к остановке роста кости в длину, асимметрии конечностей. Во время осмотра обращает на себя внимание отек плечевого сустава и пассивное положение ручки.
Лечение: фиксация конечности отводящей шиной на 2 недели.
Типичная локализация повреждения — граница верхней и средней трети бедра. Редкая травма, встречается у первородящих при ягодичном предлежании.
Этот перелом костей у новорожденных обычно сопровождается смещением отломков. Бедро укорочено и деформировано, на пальпацию малыш отвечает громким криком. Фиксация конечности производится с помощью отводящей шины.
Симптомы появляются, когда ребенок встает на ноги и начинает ходить. Родители жалуются на хромоту. Заметно укорочение конечности.
В периоде новорожденности проблему можно заподозрить по затруднению отведения бедра, но чаще диагноз запаздывает. Приходится решать проблему с помощью операции. Цена несвоевременной диагностики — инвалидность.

Травмы позвоночника сопутствуют тяжелой родовой травме. Часто приводят к смерти. Иногда сопровождаются разрывом спинного мозга. Основная нагрузка при родах падает на шейный отдел позвоночника.
Могут быть следствием травматичной реанимации или патологических родов. Если на грудной клетке новорожденного имеются кровоподтеки, необходим рентген.

Мама отвлеклась, и малыш упал с высоты… Обычная ситуация, которая может закончиться трагически. Патологические роды, неумело оказанное акушерское пособие и вакуум-экстракция зачастую тоже приводят к травме. Диагностика — рентгенологическое исследование, компьютерная томография.
Совет! Обязательна рентгенография при кефалогематомах большого размера. Кефалогематома — скопление крови между костью черепа и надкостницей.
В тяжелых случаях возможно повреждение головного мозга. Лечение зависит от степени поражения.

Фото и видео в этой статье расскажут вам о переломах у новорожденных.
Частые вопросы врачу
Здравствуйте, доктор! У меня 3 дня назад родилась дочь. Сегодня сказали, что у нее сломана ключица. Говорят, это произошло в родах. Почему же тогда сказали, что все хорошо? Я сам был в родзале и слышал. Я знаю, они уронили малышку и скрывают это от меня!
Добрый день! При поднадкостничном повреждении ключицы симптомы проявляются на 3-4 день. Специального лечения не требуется.
Добрый день, доктор! У внука была сломана ключица. Проводилось лечение. Сегодня они выписались домой. В области ключицы — большая костная мозоль. Меня это беспокоит.
Здравствуйте! Не волнуйтесь, костная мозоль со временем уменьшится. Ее величина говорит об активности восстановительных процессов.
У детей относительно упругие кости, плотная эластичная надкостница и хорошо развитые мягкие ткани, защищающие от переломов. Тем не менее уже в первые десять лет жизни каждый 15 россиянин перенес перелом [1] . К пятнадцати годам хоть раз в жизни носил гипс (или перенес операцию по поводу перелома) уже каждый восьмой ребенок. Чаще всего дети ломают кости предплечья — 37,4% всех переломов. Чуть реже повреждаются кости голени и лодыжки (22%), на третьем месте по частоте — переломы ключицы (9%).
Чем отличаются детские переломы от взрослых, возможные последствия травмы и современные методы восстановления — в нашем обзоре.
Особенности переломов костей у детей
В то же время у детей крайне активный обмен веществ, а значит, костная ткань обновляется быстрее, чем у взрослых. Поэтому и переломы срастаются быстрее, а образование ложного сустава или дефекта костей у ребенка скорее казуистика. Из-за активного роста у детей самопроизвольно устраняется смещение костных отломков, в связи с чем репозицию (совмещение костей) при переломах со смещением в детском возрасте обычно проводят без операции.
По соотношению костных отломков переломы могут быть без смещения, когда отломки сохраняют нормальное анатомическое соотношение, и со смещением, когда они сдвигаются относительно друг друга. У детей переломы без смещения, как правило, имеют смазанную клиническую картину и их трудно диагностировать. Возможен ошибочный диагноз ушиба, и, как следствие, из-за неправильного лечения конечность может искривиться, а ее функция — нарушиться.
Повреждение зоны роста может вызывать ее преждевременное закрытие. Пораженная конечность будет расти тем медленнее, чем младше ребенок, и тем заметнее окажется отставание.
Особая группа переломов у детей — компрессионные переломы позвоночника, которые часто могут оставаться незамеченными. Они возникают при падении с относительно небольшой высоты (что вроде бы не дает повода для беспокойства) и плохо выявляются на рентгенограммах. Дело в том, что при компрессионном переломе позвонок приобретает клиновидную форму, и это единственный рентгенологический признак патологии. При этом у детей клиновидная форма позвонков — возрастная норма. Поэтому при подозрении на подобный перелом рекомендованы не просто рентгенограмма, но КТ или МРТ.
Поскольку у детей симптомы перелома не так явно выражены, как у взрослых, до прихода врача (в случае сомнения) лучше действовать исходя из того, что перелом есть. Возможные признаки перелома:
До прихода врача нельзя:
Пострадавшую конечность фиксируют шиной, под которую подкладывают мягкую ткань. Шина обязательно должна заходить за суставы выше и ниже области перелома.
После фиксации следует вызвать скорую, либо, если позволяет состояние ребенка, довезти его в дежурную травматологическую поликлинику. Можно дать ребенку парацетамол.
В медицинском учреждении сделают рентгенограмму. Иногда бывает, что по первой рентгенограмме точно диагностировать перелом не получается из-за возрастных особенностей. Тогда обязательна повторная ренгенография через семь–десять дней, когда из-за начавшейся консолидации (срастания) костей перелом на снимке станет заметнее. Поэтому, когда врач порекомендует сделать контрольный рентген через неделю, пренебрегать этой рекомендацией ни в коем случае не стоит.
Лечение переломов может быть консервативным и оперативным.
94% переломов у детей требуют консервативного лечения [2] . Врач сопоставляет костные отломки и накладывает на конечность гипсовую лангету, неподвижно фиксируя область перелома и два смежных сустава. Кроме гипса могут быть использованы современные легкие материалы на основе пластика, благодаря которым можно принимать душ в период фиксации перелома. Продолжительность фиксации зависит от возраста ребенка и поврежденной кости и может составлять от 7 до 42 дней. Раз в неделю необходим рентгенологический контроль состояния костных отломков.
При переломах бедренной кости используют скелетное вытяжение, поскольку мышцы бедра слишком сильны и смещают отломки костей.
Операции для фиксации костных отломков у детей применяются редко. Показания к оперативному вмешательству следующие:
- внутри- и околосуставные переломы со смещением и ротацией костного фрагмента;
- при диафизарном переломе после двух–трех попыток репозиций сохраняется слишком сильное смещение отломков;
- открытые переломы;
- неправильно сросшиеся переломы с выраженной деформацией кости;
- патологические переломы;
- повреждение магистрального сосуда или нерва;
- межотломковая интерпозиция (между отломками костей оказываются мягкие ткани).
При операции чаще всего используют спицевой остеосинтез, т.е. соединение отломков костей посредством спиц, как максимально щадящий. Металлические пластины применяют у детей старшего возраста при скошенных и винтовых переломах диафизов крупных костей: бедренной, большой берцовой. При любом вмешательстве стараются не повредить ростковые зоны.
Реабилитационный прогноз у детей обычно благоприятен. Очевидно, что период восстановления будет зависеть от тяжести травмы: если перелом, например, ключицы без повреждения сосудисто-нервного пучка, скорее всего, не оставит после себя никаких последствий, то осложненный компрессионный перелом позвоночника может потребовать множество усилий для восстановления утраченных функций. Осложненный прогноз имеют и переломовывихи, внутрисуставные переломы: часто их следствием становится оссификация (сращение) сустава и ограничение его подвижности.
Процесс восстановления зависит не только от тяжести травмы и возраста пациента, но и от общего состояния организма и сбалансированного питания и подразделяется на три периода:
- Иммобилизационный — с момента оперативного вмешательства до консолидации перелома или формирования рубца, имеющего достаточную прочность. В этот период должны быть созданы благоприятные условия для правильного течения процесса восстановления.
- Постиммобилизационный — с момента снятия иммобилизации до улучшения состояния тканей и восстановления амплитуды движения, силы мышц. Важной задачей в этом периоде является максимальное препятствование сопутствующим нарушениям: атрофии, контрактурам, ригидности суставов и пр.
- Восстановительный — до полного восстановления поврежденного сегмента и восстановления двигательного мастерства.
Каждый период включает в себя несколько значимых задач и способов для их реализации, от которых будет зависеть дальнейший успех.
Занятия в периоде иммобилизации — это профилактика вторичных нарушений, которая включает:
- Идеомоторные упражнения — мысленное представление движения в поврежденном сегменте для профилактики координационных нарушений, сохранения динамического стереотипа.
- Упражнения на свободные от иммобилизации мышечные группы для сохранения подвижности, профилактика атрофии.
- Статические упражнения иммобилизированной конечности для поддержания тонуса мышц.
- Упражнения на противоположной конечности для улучшения трофики.
Занятия в постиммобилизационном периоде направлены на преодоление контрактуры:
- Упражнения на увеличение объема активных движений — профилактика контрактур или же их устранение.
- Механотерапия — добавление пассивного компонента движения.
- Правильное позиционирование конечности способствует профилактике или устранению контрактур.
- Упражнения в воде.
- Криотерапия — противоотечная мера, уменьшение боли. Может использоваться охлажденная вода при заживлении послеоперационной раны, лед в пакете.
Важно помнить, что как раз в периоде постиммобилизации достигается восстановление структурного компонента движения, подвижности, а в восстановительном периоде накладываются различные предметные действия с поврежденной конечностью, достигается утраченное двигательное мастерство или ловкость.
В этом периоде широко используются игровые методы реабилитации, например упражнения с мячом, вовлечение поврежденной конечности в повседневную бытовую активность.
На сегодня только 50% детей, нуждающихся в реабилитации, получают ее в государственных медицинских учреждениях.
У детей реабилитация отличается от нее же у взрослых: часто приходится работать не только с восстановлением утраченных навыков, но и формировать их с нуля — к примеру, многие родители детей младше шести лет жалуются, что после сращения перелома голени ребенка его приходится учить ходить буквально заново. Восстановление после травмы — комплексная задача, затрагивающая не только физические особенности, но и психику маленького пациента. Кроме того, дети нуждаются не только в медицинской, но и в социальной реабилитации. То есть восстановление ребенка после травмы — сложная комплексная задача, включающая медицинские, психологические, педагогические, социальные и физиотерапевтические формы работы. Выпадение любой из них часто ухудшает результат — и это еще одна проблема государственной медицины: жесткие ведомственные разграничения, мешающие координированной работе, которую в идеале должна выполнять мультидисциплинарная бригада специалистов.
Компенсаторные возможности детского организма крайне велики, но большинство специалистов подчеркивает: уже на этапе сопоставления отломков нужно обращаться с поврежденными тканями чрезвычайно бережно, выбирая минимально инвазивные методики — чем обширней вмешательство, тем хуже реабилитационный прогноз. То есть, по сути, медицинская реабилитация пациента начинается еще на этапе лечения, и очень важно не упустить время.
Реабилитация ребенка после перелома требует координированного участия многих специалистов. Так, в нашем центре это мультидисциплинарная бригада, включающая физиотерапевта, врача ЛФК, эрготерапевта, логопеда, нейропсихолога и, конечно же, педиатра. Мы используем игровые методики, которые могут помочь маленьким пациентам восстановить амплитуду движений, мышечный тонус и координацию. Терапевтические сеансы проходят не только с пользой для пациента, но и весело. Ребенок постоянно находится в комфортных условиях, чувствует себя как дома, и это ускоряет восстановление.
Восстановительная терапия учитывает уникальные потребности каждого ребенка и проходит в интенсивном режиме: до пяти часов в день шесть дней в неделю. Вся работа проводится индивидуально, один на один с ребенком и его родителем.
Наши специалисты оценивают способность ребенка выполнять различные действия при участии в спортивных состязаниях и играх, ходьбе, беге, оценивают диапазон движения и мышечную силу. Реабилитологи занимаются исправлением нарушений двигательной активности, разрабатывают программу для улучшения баланса, координации, силы и выносливости ребенка.
Мы делаем все возможное, чтобы ребенок смог достичь оптимальной самостоятельности и адекватного объема двигательной активности как можно быстрее и вернулся в привычную среду сверстников.


Реабилитация после переломов зависит не только от тяжести травмы, но и от возраста пациента.

При выборе медицинского центра стоит обратить внимание на учреждения, специализирующиеся на детской реабилитации и имеющие положительный опыт в решении подобных проблем.

Своевременно начатая реабилитация повышает шансы на устранение последствий переломов.

Некоторые реабилитационные центры предлагают фиксированную стоимость услуг.

Получить консультацию, узнать больше о реабилитационном центре, а также забронировать время лечения можно с помощью онлайн-сервиса.
Реабилитационные центры обязательно должны обеспечивать высокий комфорт проживания маленьких пациентов: жизнеутверждающую эмоциональную атмосферу, игровые комнаты, приветливый персонал, полноценное и разнообразное питание и, конечно, возможность пребывания родителей, бабушек или дедушек на протяжении всего курса реабилитации. Поэтому обязательно контролируйте, какие условия созданы в медучреждении для пребывания ваших детей.

- Причины родовой травмы
- Как проявляется перелом ключицы
- Возможные осложнения
- Методы диагностики
- Правила лечения

Перелом ключицы новорожденного является родовой травмой
Причины родовой травмы
Предрасполагающие факторы к перелому ключицы у новорожденных:
- несоответствие размера плода и таза матери, что наблюдается при рождении крупного ребенка или клинически узком тазе;
- неправильное положение плода – ягодичное или ножное, иногда – поперечное;
- хроническая внутриутробная гипоксия плода;
- преждевременные роды;
- переношенная беременность;
- стремительные или затяжные роды.
Но не в каждом из этих случаев происходит перелом. К родовой травме может также привести воздействие сопутствующих факторов:
- наложение акушерских щипцов;
- чрезмерная защита промежности;
- стимуляция родов;
- использование бинта Вербова или приема Кристеллера.
Чаще всего перелом ключицы у новорожденного происходит при попытке бережной тракции за головку, извлечении ребенка за грудную клетку в момент, когда еще не родились плечики.
Травма ключицы чаще происходит у детей с широким плечевым поясом, большим весом. Крупный плод может появиться при наследственной предрасположенности, у женщин, больных гестационным сахарным диабетом.
Чаще всего диагностируется перелом правой ключицы. Это связано с особенностями положения плода при родах – он занимает первую позицию, при которой сначала рождается правое плечо.
Редкой причиной перелома является несовершенный остеогенез. Патология может приводить к травмам других частей тела, например, увеличивается риск травмы плечевой кости, особенно у детей в ягодичном предлежании. Несовершенный остеогенез относится к генетическим аномалиям, поэтому на протяжении жизни у ребенка возможны частые переломы костей, искривления позвоночника.
Как проявляется перелом ключицы
Симптомы перелома чаще всего заметны сразу. Движения конечностями у грудничка в первые дни хаотичные, они не подчиняются сознанию. Уже в первые сутки будет заметно, что траектория одной руки отличаются от второй, взмахи ею менее активные. Срочно необходимо показать ребенка врачу, если у него не шевелится ручка.
Через сутки в месте травмы становится заметна краснота и отечность, может появиться гематома. Во время пеленания ребенок громко кричит. Резкий крик появляется при надавливании на ключицу, а под пальцами в это время ощущается хруст. Из-за неприятных ощущений нарушается сон новорожденного, он плохо берет грудь.
Возможные осложнения
Чтобы избежать осложнений, необходимо как можно раньше начать лечение. Если родители вовремя не заметили травму, ребенка не осматривал неонатолог, через несколько дней кость начнет срастаться самостоятельно. При этом происходит образование костной мозоли. Последствие неправильного сращения костей – формирование ложного сустава.
Перелом сказывается на периоде адаптации ребенка. После родов происходит физиологическая потеря веса, но после травмы дети теряют массу тела стремительнее, поэтому им сложно восстановиться и перейти к набору веса.
Лечение родовой травмы проходит комплексно
Последствия могут быть связаны и с более тяжелой травмой или сочетанием нескольких повреждений. Опасно поражение плечевого сплетения, которое может происходить при родах в ягодичном предлежании, если плод извлекали за таз. Патология проявляется в виде отека, кровоизлияния и повреждения нервных корешков в области плечевого сплетения. Неврологические признаки зависят от объема повреждения и могут быть следующими:
- паралич Эрба – возникает при повреждении корешков 5 и 6 спинномозговых нервов, направляющихся к руке;
- паралич Клюмпке – повреждается нижняя часть сплетения;
- тотальный паралич конечности – повреждение всего сплетения, заметно, что ручка не шевелится уже после рождения;
- паралич диафрагмального нерва – при вовлечении в патологический процесс отростков 3 и 4 спинномозговых нервов.
Если у новорожденного диагностируется родовой плексит или паралич рук, эта патология не связана с повреждением ключицы или плечевого сплетения. К параличу приводят травмы позвоночника.
Методы диагностики
Заподозрить перелом врач может уже при первичном осмотре новорожденного в родзале. Учитывается, как проходили роды. Тщательный осмотр плечевого пояса требуется в следующих случаях:
- стремительные роды;
- наложение акушерских щипцов или другие приемы;
- затрудненное рождение плечиков;
- большой вес новорожденного.
Во время осмотра врач может выявить крепитацию в области ключицы. Отек и гематома проявляются не раньше, чем на следующий день.
Проверить сочетанное движение конечностями помогает рефлекс Моро. Это спинальный двигательный автоматизм, который в норме имеется у грудничков до 4–5 месяцев, а после начинает угасать. Для его проверки ребенка укладывают на спину на пеленальный стол. Врач резко ударяет по поверхности стола ладонями в 15 см от головки. Другой способ вызвать рефлекс – приподнять разогнутые ноги и таз над постелью. Проявления автоматизма проходят 2 фазы:
- ребенок отводит руки в стороны и разжимает кулачки;
- через несколько секунд конечности возвращаются в исходное положение.
Полное отсутствие рефлекса наблюдается при травмах черепа. Если ребенок отводит слегка руки, это говорит о гипертонусе. При поражении центральной нервной системы рефлекс возникает не сразу, а с небольшой задержкой. Для перелома ключицы характерно отсутствие автоматизма с пораженной стороны.
Точно диагностировать перелом можно при помощи рентгенологического снимка. Чаще всего травма происходит в средней трети ключицы.
Дифференциальную диагностику проводят с повреждением плечевого сплетения, травмой лучевого нерва, которая может происходить при переломе плеча. Для последней характерно слабое разгибание кисти, а большой палец свисает.
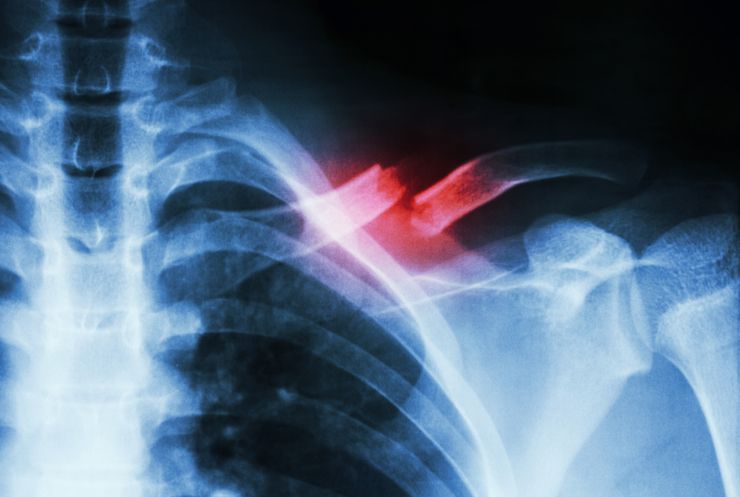
При родах ключица чаще ломается при тазовом предлежании плода
Правила лечения
Для успеха лечения важно начать его как можно раньше. У детей репаративные процессы протекают значительно быстрее, чем у взрослых. Поэтому после перелома на 3–4 сутки уже может формироваться костная мозоль, фиксирующая кость в неверном положении.
После подтверждения диагноза врач подкладывает в подмышечную впадину специальный валик и фиксирует руку в особом положении. Ее обездвиживают при помощи повязки, которую не рекомендуется снимать. Если ребенок смог извлечь поврежденную руку, необходимо снова обратиться к врачу для правильной фиксации.
Чтобы перелом хорошо срастался, нужно соблюдать следующие правила:
- не укладывать ребенка на травмированный бок;
- во время кормления пораженная сторона не должна прижиматься к матери;
- не снимать повязку в течение 10–14 дней;
- следить за состоянием пальцев на кисти.
Посинение, отечность пальцев у новорожденного связаны с нарушением кровотока из-за сдавления сосудов слишком тугой повязкой или смещением валика. При появлении этого симптома необходимо срочно ослабить бинт. Возможные последствия – ишемия конечности и дополнительные поражения нервов.
В курс лечения включают витамин К для детей с обширной гематомой. После срастания кости необходим период реабилитации. Ребенку назначают массаж, ЛФК, магнитотерапию и электрофорез. Чтобы новорожденный хорошо набирал вес, питание мамы должно быть полноценным, грудное вскармливание – по требованию, но не реже, чем через 2 часа.
Повреждения костей скелета во время родов часто связаны с неверным оказанием пособия детям в неправильном положении. Для профилактики этих осложнений врач может принять решение о необходимости эпизио- или перинеотомии. Надрез промежности доставит дополнительные проблемы маме, но позволит избежать тяжелой травмы ребенка.
Перелом кости руки – нарушение целостности одной или нескольких костей руки, возникающих в результате травм, неудачных падений, ударов и патологических причин, характеризующиеся общими и местными симптомами: отёком, гематомой, крепитацией, нарушением двигательной функции руки.
Причины
Причиной таких переломов в основном служат патологические роды.
- Несоответствие ширины костей таза и размера ребёнка;
- Некорректное использование акушерских инструментов для придания нужного положения плоду во время родов;
- Не правильное предлежание плода;
- Преждевременные роды;
- Стремительные роды, при которых грудничок не успевает свершать все необходимые движения;
- Слишком активная или пассивная родовая деятельность;
- Патология в развитии костной системы младенца.
Симптомы
Данный вид перелома встречается не часто. Клиническая картина и первые признаки проявляются в следующем:
- Смещение обломков кости, что можно определить при пальпации;
- Крепитация и патологическая подвижность костей в месте перелома;
- Появляется отёк тканей в результате повреждения сосудов и свободному выходу жидкости из кровеносного русла. Отёк может быть болезненным из-за сдавливания мягких тканей;
- Развитие подкожной гематомы, которая проявится через час после травмы. Кожа на месте перелома приобретёт синюшный оттенок, возможна пульсация. Местная температура повышена;
- Активность руки снижена;
- Рука лежит вдоль туловища;
- Снижение аппетита, плач во время пеленания, переодевания;
- Плечо деформировано;
- Гемартроз;
- Укорочение руки в результате перелома.
При родовом эпифизиолизе проксимального эпифиза плечевой кости происходит отсоединение эпифиза от метафиза, который смещается в сторону. Проявляется такой перелом обширным отёком, гематомой, отсутствием движения руки.
Определить родовой эпифизиолиз дистального эпифиза можно по незначительному его смещению. Первые признаки проявляются через 7 дней после перелома. Для этого перелома характерно окостенение расслоившейся надкостницы, по снижению плотности проксимального фрагмента плеча.
При переломе костей возможно затрагивание нервов. Клиническая картина такого перелома будет выглядеть следующим образом:
- Потеря чувствительности;
- Потеря функции руки;
- Покалывание.
Если были повреждены крупные сосуды, то кожа будет бледной и приобретёт мраморный рисунок, возможно чувство покалывания.
Для диагностирования этого перелома опытному врачу будет достаточно только осмотра и пальпации. Для подтверждения и дифференциальной диагностики используют:
- Рентгенологическое исследование. Делается оно только в одной проекции – прямой. Однако, при неинформативном результате, крохе назначается МРТ и УЗИ-диагностика;
- МРТ (магнитно-резонансная томография);
- УЗИ-диагностика костей и суставов для определения гемартроза (патологического скопления крови в суставе). При этом проводится эхографическое сравнение здоровой руки с сделанным УЗИ-обследованием сломанной конечности.
Дифференцировать перелом плечевой кости стоит с вывихом и параличом Эрба.
Осложнения
К осложнениям и последствиям можно отнести:
- Паралич;
- Неправильное сращение костей;
- Образование большой костной мозоли;
- Частичная потеря дееспособности руки;
- При несоблюдении правил наложения фиксирующей повязки возможно появление раздражения, некрозов.
Лечение
Перелом руки у младенца выявляется сразу же. Потому новоявленной маме не стоит паниковать. Просто необходимо довериться врачам и точно выполнять все их рекомендации. А самое главное – это наладить грудное вскармливание. Оно поможет малышу чувствовать себя в безопасности и поможет быстрому выздоровлению.
Алгоритм действия врача следующий:
- Осмотр;
- Пальпация;
- Сбор анамнеза;
- Постановка предварительного диагноза;
- Подтверждение диагноза и дифференциальная диагностика;
- Назначение лечения, которое сводится к закрытому вправлению костей путём вытягивания руки грудничка по оси. Далее рука новорожденного фиксируется под прямым углом. При этом у врачей не стоит цель полное сопоставление костей. Этого не требуется, так как в период роста и развития ребёнка, сломанные кости встанут на свои места в результате перестройки образовавшейся костной мозоли.
После того, как будет снята фиксирующая повязка, малышу назначается массаж и восстанавливающая терапия.
Профилактика
Профилактика перелома кости руки у новорожденного начинается ещё с внутриутробного развития. А именно:
- Приём будущей мамой необходимых витаминов, элементов;
- Ведение здорового образа жизни и отказ от вредных привычек;
- Поиск хорошей бригады врачей-акушеров;
- Будущая мама может записаться и посещать курсы для беременных;
- Своевременно выявлять и лечить заболевания.
Читайте также:


