Перелом ладьевидной кости кисти классификация
Лечение переломов костей кисти в центре неотложной помощи представляет собой комплекс мер, состоящих из тщательного клинического обследования и проведения лечения, основанного на компетентном медицинском заключении. Часто к этим переломам относятся как к незначительным повреждениям, не представляя себе того, что неадекватное лечение может привести к пожизненной инвалидности.
Например, неустраненное незначительное ротационное смещение при переломах пястных костей и проксимальных фаланг пальцев может привести к нарушению функции кисти. Только хорошо зная основы анатомии, можно поставить правильный диагноз и провести адекватное лечение.
Другим важным элементом диагностики и лечения повреждений кисти является концепция ротации. Для безупречной функции все части кисти должны работать как один механизм. Пример этого демонстрирует рисунок, на котором показано, что в норме все пальцы сжатой в кулак кисти направлены на одну точку на ладьевидной кости. Ротационные деформации нарушают эту слаженность в результате неправильного положения пальца или же захождения одного пальца за другой.
Очень важно, чтобы врач неотложной помощи понял важность устранения угловых и ротационных смещений при лечении переломов кисти.

Обратите внимание на то, что линии, проведенные по оси пальцев, в норме пересекаются на ладьевидной кости
Аксиома: при переломах пястных костей и фаланг пальцев ротационное смещение недопустимо. Возможность оставления угловой деформации при переломах пястных костей зависит от степени углового смещения и подвижности костей. Она подлежит устранению при лечении перелома неподвижных костей (т. е. II—III пястных костей).
При лечении больных с травмой кисти до проведения какой-либо лечебной манипуляции крайне важно в первую очередь обследовать и документировать состояние сосудов, нервов и сухожилий. Кроме того, необходимо клинически выявить и исправить ротационное смещение.
Классификация переломов костей кисти сложна и нередко противоречива. Авторы предпочитают классифицировать эти переломы на основании анатомической локализации и механической функции. Например, переломы пястных костей выделяют в одну анатомическую группу, за исключением I пястной кости, которую из-за ее специфичности выделяют отдельно. Ниже приведена классификация переломов костей кисти.
Переломы начальных фаланг:
Класс А: внесуставные переломы
Класс Б: внутрисуставные отрывные переломы дорсальной поверхности
Класс Б: внутрисуставные отрывные переломы ладонной поверхности
Переломы средних и проксимальных фаланг:
Класс А: внесуставные переломы диафиза проксимальной фаланги
Класс Б: внесуставные переломы диафиза средней фаланги
Класс А: внесуставные переломы проксимальной фаланги
Класс Б: внутрисуставные переломы средней фаланги I, II и III типа
Класс Б: внутрисуставные переломы средней фаланги IV типа
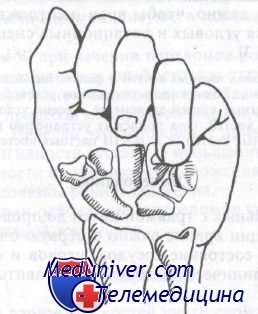
У больного при переломе с ротационным смещением ноготь поврежденного пальца не указывает на ладьевидную кость
Переломы II—V пястных костей:
Класс А: переломы головки
Класс Б: переломы шейки
Класс В: переломы диафиза
Класс Г: переломы основания
Переломы I пястной кости:
Класс А: внесуставные переломы основания и диафиза
Класс Б: внутрисуставные переломы основания
При всех значительных повреждениях кисти, даже если вероятность перелома мала, следует выполнить рентгенологическое исследование. Отщепленные, краевые и отрывные переломы можно и не обнаружить, однако, будучи недиагностированными и нелеченными, они могут привести к значительным функциональным нарушениям. При подозрении на перелом костей кисти снимки делают как минимум в трех проекциях (переднезадняя, боковая и косая). Переломы пястных костей могут потребовать специальных проекций.
Например, иногда невозможно распознать переломы IV и V пястных костей, пока не сделаны снимки под углом 10° в положении супинации. Переломы II и III пястных костей часто выявляются на боковых снимках под углом 10° в положении пронации. Переломы фаланг пальцев часто требуют боковой проекции без суперпозиции изображений пальцев. Врачу не следует принимать к сведению данные неадекватного рентгенологического исследования и ставить на их основании диагноз.

Большой палец следует иммобилизовать в указанном положении, а лонгету наложить с тыльной стороны (убрать комок марли из руки)
Лучший метод обезболивания при повреждении кисти — регионарная блокада, как правило, в области запястья. При лечении переломов фаланг часто с успехом применяют блокады межпястных промежутков. Внутривенная анестезия лидокаином или блокада по Виру весьма эффективна, но использовать ее должен только опытный специалист.
В лечении переломов костей кисти редко используют простое вытяжение из-за нестабильности репозиции. При нестабильных переломах часто применяют противовытяжение (лонгету) или скелетное вытяжение по Киршнеру. После выполнения репозиции кисть иммобилизуют под углом разгибания лучезапястного сустава 20°, пястно-фаланговые суставы сгибают под углом от 45° в указательном до 60° в мизинце, а межфаланговые суставы устанавливают в положении до 15° сгибания. Большой палец обычно иммобилизуют в положении, указанном на рисунке.
Важной проблемой при лечении переломов костей кисти является тенденция к развитию раннего лимфостаза и отека. Экссудат состоит из богатой протеином жидкости, которая обладает свойством вызывать спаечные процессы между сухожилиями, синовиальными футлярами и в суставе. Нередко это осложнение приводит к фиброзному перерождению и ригидности сустава. Уменьшению отека способствует придание конечности приподнятого положения с нетугим бинтованием. Кроме того, полезны ранние движения.
К наиболее частым осложнениям переломов костей кисти относят и хроническую ригидность суставов.
Причины: падение с опорой на максимально разогнутую кисть, реже — прямая травма (удар, сдавление). Из всех костей запястья чаще повреждается ладьевидная.
Перелом ладьевидной кости
Классификация переломов ладьевидной кости представлена на рис. 1.
Рис. 1. Классификация переломов ладьевидной кости (АО/А81Р): А — отрывные переломы; В — косой, параллельный, поперечный перелом (по отношению к оси предплечья); С — сложные и оскопьчатые переломы
Признаки: отек и сглаженность контуров анатомической табакерки, локальная болезненность при пальпации и нагрузке по оси I пальца, ограничение движений в лучезапястном суставе (особенно разгибания и отведения в лучевую сторону). Диагноз уточняют по рентгенограмме в три четверти и в тыльно-ладонном направлении с отклонением кисти в локтевую сторону. Целесообразно делать сравнительную рентгенограмму здоровой руки, а также повторное рентгенологическое обследование через 10—14 дней, когда щель перелома выявляется более четко.
Лечение. Поскольку условия для сращения отломков ладьевидной кости неблагоприятны (плохое кровоснабжение, подвижность дистального отломка вместе с костями запястья), необходима продолжительная, в течение 12-16 нед., иммобилизация круговой гипсовой повязкой (рис. 2). Особенностью последней является фиксация I пястной кости и основной фаланги I пальца до межфалангового сустава. Кисть — в положении тыльного сгибания и локтевого отклонения. При несращении перелома ладьевидной кости предпринимают оперативное лечение в специализированном стационаре. Операция заключается в фиксации освеженных отломков ладьевидной кости шурупом (рис. 3). Для стимуляции срастания между отломками укладывают губчатую ткань, взятую из метафиза лучевой кости.
Рис. 2. Лечебная иммобилизация при переломах ладьевидной кости
Рис. 3. Остеосинтез шурупом при переломе тела ладьевидной кости
Срок и характер иммобилизации такие же, как и при неоперативном лечении.
Реабилитация — 4—6 нед.
Трудоспособность восстанавливается через 4—6 мес.
Операции на кисти выполняют чаще под проводниковой анестезией (рис. 4).
Рис. 4. Проводниковая анестезия пальцев и кисти (Усольцева Е. В., Машкара К. И., 1986): а — по Лукашевичу; через пальцевую складку; через межкостные промежутки; б — проводниковая анестезия срединного (1), локтевого (2), поверхностной ветви лучевого (3) нерва
Вывихи пястных костей
Причины: падение на сжатые в кулак пальцы.
Признаки: отек и деформация в области пястно-запястных суставов за счет смещения проксимальных концов пястных костей в тыльную или, реже, в ладонную сторону, относительное укорочение кисти, невозможность сжать пальцы в кулак вследствие натяжения сухожилий разгибателей. Больной жалуется на боль и нарушение движений в пястно-запястных сочленениях. Диагноз уточняют рентгенологически.
Лечение. Вправляют вывих пястных костей под внутрикостным или общим обезболиванием. Вывихи II—V пястных костей вправляют вытяжением по оси соответствующих пальцев и давлением на выступающие проксимальные концы пястных костей. Для удержания в правильном положении их целесообразно фиксировать спицами, проведенными чрескожно на срок 2—3 нед.
При вправлении вывиха I пястной кости вытяжение по оси I пальца нужно проводить в положении его отведения. Хирург давит на основание I пястной кости в направлении, обратном ее смещению. Удержать вправленный вывих трудно, поэтому целесообразно фиксировать I и II пястные кости двумя спицами, проведенными чрескожно.
Вывихи пальцев
Причины: падение на разогнутый палец или удар по прямому пальцу вдоль оси. Чаще страдает I палец.
Признаки: укорочение и деформация за счет смещения пальца в тыльную сторону с отведением и сгибанием ногтевой фаланги вследствие натяжения сухожилия длинного сгибателя. Палец с I пястной костью образует угол, открытый в лучевую сторону, в области тенара пальпируется головка I пястной кости (рис. 5). Активные движения отсутствуют.
Рис. 5. Вид кисти при вывихе I пальца (а) и этапы вправления (б-г)
Лечение. Вывих вправляют под внутрикостным или местным обезболиванием. Хирург одной рукой переразгибает палец и осуществляет вытяжение по оси, другой рукой давит на головку I пястной кости в тыльную сторону. Как только появится ощущение скольжения основной фаланги по верхушке головки I пястной кости, палец резко сгибают в пястно-фаланговом суставе. В этом положении накладывают гипсовую лонгету. Срок иммобилизации — 3 нед.
В случаях интерпозиции разорванной капсулы сустава или захлестнувшегося сухожилия длинного сгибателя вправление вывиха возможно только оперативным путем. После операции накладывают гипсовую шину на 2—3 нед.
Реабилитация — 1-2 нед.
Трудоспособность восстанавливается через 1—1 1 /2 мес.
Вывихи II—V пальцев в пястно-фаланговых суставах бывают редко. Лечение их не отличается от лечения вывихов I пальца.
Переломы пястных костей
Причины: непосредственный удар или сдавление. Различают внутрисуставные, околосуставные и диафизарные переломы.
Классификация переломов трубчатых костей кисти представлена на рис. 6.
Рис. 6. Классификация переломов трубчатых костей кисти (АО/А81Р): А — диафизарные переломы (А1 — простой; А2 — с промежуточным фрагментом; A3 — оскольчатый); В — метафизарные переломы (В1 — простой; В2 — с промежуточным фрагментом; В3 — оскольчатый); С — внутрисуставные переломы (С1 — неполный; С2 — полный простой; С3 — полный оскольчатый с вдавливанием)
Признаки: боль, деформация, нарушение функции, ненормальная подвижность и крепитация. Переломы без смещения и внутрисуставные переломы часто маскируются вследствие кровоизлияния и нарастающего отека. В распознавании перелома решающее значение имеет рентгенологическое обследование.
Лечение. Кисть фиксируют шиной, пальцы укладывают на ватно-марлевый валик. Лечение проводят амбулаторно. Больные с множественными переломами нуждаются в оперативном лечении.
Переломы без смещения отломков лечат иммобилизацией гипсовой лонгетой, наложенной по ладонной поверхности кисти и предплечья в среднем физиологическом положении. Срок иммобилизации — 3—4 нед.
При переломах со смещением под местной анестезией производят репозицию посредством вытяжения по оси за палец и давления на отломки. Для удержания в правильном положении накладывают ладонную гипсовую шину от верхней трети предплечья до кончиков пальцев. Пальцам придают обязательно среднее физиологическое положение, т. е. положение сгибания в каждом суставе до угла 120°. Это имеет значение для осуществления вытяжения, а также для предупреждения тугоподвижности в суставах. На тыльную поверхность накладывают дополнительную лонгету, которую хорошо моделируют. Результат репозиции проверяют рентгенологически. При неудовлетворительном положении отломков показана их фиксация спицами или шурупами (рис. 7).
Рис. 7. Фиксация отломков при переломах пястных костей: а — наружная; б, в — остеосинтез мини-шурупами и спицами
Сроки иммобилизации при диафизарных переломах — 4 нед. При околосуставных переломах срок иммобилизации сокращается до 3 нед. При внутрисуставных переломах эти сроки еще короче (до 2 нед).
Реабилитация — 1—2 нед.
Трудоспособность восстанавливается через 1—1'/2 мес.
Переломы Беннета
Возникают при действии насилия в направлении продольной оси при согнутом I пальце (рис. 8).
Рис. 8. Переломовывих Беннета: а — типичное смещение отломков; б — репозиция и лечебная иммобилизация; в — скелетное вытяжение; г, д — чрескожная фиксация спицами; е — фиксация аппаратом
Признаки: деформация области I пястно-запястного сустава, резкая локальная болезненность, ограничение функции, болезненность при осевой нагрузке. Диагноз подтверждается рентгенографически.
Лечение. Под местной анестезией производят репозицию путем вытяжения по продольной оси отведенного I пальца и давления на основание пястной кости. Для этого марлевую ленту помещают на основание I пястной кости и производят вытяжение за концы ее в локтевом направлении. Иммобилизацию осуществляют гипсовой лонгетой, дистальный конец которой разрезают на две части. Лонгету накладывают на тыльно-лучевую поверхность предплечья, частями разрезанного конца охватывают I палец с боков, и соединяют их на ладонной стороне основной фаланги.
Срок иммобилизации — 4 нед.
Реабилитация — 2—4 нед.
Трудоспособность восстанавливается через 1 1 /2—2 мес.
Для удержания отломков их фиксируют спицами или наружным аппаратом.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Общая информация
Перелом ладьевидной кости, костей запястья нарушение целостности кости, вызванное физической силой или патологическим процессом ладьевидной кости, костей запястья [1].
Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| S62.0 | Перелом ладьевидной кости кисти. | 79.13 | |
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: врачи/фельдшеры скорой медицинской помощи, врачи общей практики, хирурги, травматологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |


Классификация
Классификация [1]
Переломы ладьевидной кости:
Класс А: переломы средней трети;
Класс Б: переломы проксимальной трети;
Класс В: переломы дистальной трети;
Класс Г: переломы бугорка.
Рисунок-1. Классы переломов ладьевидной кости.

Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы и анамнез
Анамнез:
· указание на травму.
Лабораторные исследования: нет.
Инструментальные исследования:
· рентгенограммы костей запястья в трех проекциях (переднезадней, боковой и полупрофильной) – линии переломов: поперечные, косые, спиральные, продольные, краевые внутрисуставные и внесуставные.
Диагностический алгоритм: 
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне:
Жалобы и анамнез: см. амбулаторный уровень.
Физикальное обследование: см. амбулаторный уровень.
Лабораторные исследования: нет.
Инструментальные исследования: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· общий анализ крови;
· кровь на микрореакцию;
· определение группы крови;
· определение резус-фактора;
· общий анализ мочи;
· рентгенография лучезапястного сустава в двух проекциях
· определение времени свертываемости.
Перечень дополнительных диагностических мероприятий:
· глюкоза крови;
· ЭКГ;
· биохимический анализ крови (билирубин общий АЛаТ, АСаТ, мочевина, креатинин, белок общий).
Дифференциальный диагноз
Лечение
| Ванкомицин (Vancomycin) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Линкомицин (Lincomycin) |
| Прокаин (Procaine) |
| Трамадол (Tramadol) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
Лечение переломов ладьевидной кости, костей запястья требует полной и непрерывной иммобилизации до полной консолидации перелома, которая контролируется лучевыми методами исследования. При переломе без смещения проводится иммобилизация лучезапястного сустава и первого пальца с небольшим отведением в течение 2 месяцев, пока перелом срастается.
NB! Если перелом ладьевидной кости происходит без смещения отломков, то линию перелома на рентгенограмме можно и не увидеть. При любой травме кисти выполняется шинирование на 10 дней, на 10-й день повторить.
NB! Если имеется смещение отломков, присутствует риск асептического некроза, то рекомендуется хирургическое лечение перелома.
Немедикаментозное лечение:
· режим 2;
· стол №15.
Медикаментозное лечение: для купирования болевого синдрома применяются ненаркотические анальгетики
· кетопрофен;
· кеторолак.
Показания для консультации специалистов:
· консультация невропатолога: при наличии неврологической патологии;
· консультация терапевта: при изменениях на ЭКГ.
Профилактические мероприятия
Профилактика травматизма:
· соблюдение правил техники безопасности в быту и на производстве;
· соблюдение правил дорожного движения;
· соблюдение мер по профилактике уличного травматизма;
· создание безопасной среды на улице, в быту и на производстве (гололедица, установление дорожных знаков и.т.д.);
· проведение информационно-разъяснительной работы среди населения о мерах профилактики травматизма.
Мониторинг состояния пациента:
· индивидуальная карта наблюдения пациента.
Индикаторы эффективности лечения:
· купирование болевого синдрома;
· стабильный остеосинтез репонированных костных отломков;
· консолидация перелома;
· восстановление функции кисти.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· сбор жалоб и анамнеза, клиническая диагностика повреждения;
· физикальное обследование.
Медикаментозное лечение:
Первая помощь при переломе ладьевидной кости руки: 
Обезболивание ненаркотические анальгетики:
· кеторолак;
· кетопрофен.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения:
Лечение переломов ладьевидной кости требует полной и непрерывной иммобилизации до полной консолидации перелома, которая контролируется рентгенологически/компьютерной томографией. При переломе без смещения проводится иммобилизация лучезапястного сустава и первого пальца с небольшим отведением в течение 2 месяцев, пока перелом срастается.
NB! Если перелом ладьевидной кости происходит без смещения отломков, то линию перелома на рентгенограмме можно и не увидеть. При любой травме ладъевидной кости выполняется иммобилизация на 10 дней, с последующим контрольным осмотром и рентгенологическим исследованием на 10-й день.
NB! Если имеется смещение отломков, присутствует риск асептического некроза, то рекомендуется хирургическое лечение перелома.
Немедикаментозное лечение:
· режим II, III;
· диета – №15.
Медикаментозное лечение:
Ненаркотические и наркотические анальгетики применяются с целью обезболивания и предоперационной премедикации (таблица 1). НПВС в целях обезболивания назначается перорально, в целях послеоперационного обезболивания следует начинать за 30-60 мин до предполагаемого окончания операции внутривенно.
NB! Не показано внутримышечное введение НПВС для послеоперационного обезболивания из-за изменчивости концентраций препаратов в сыворотке крови и боли, вызванной инъекцией, исключением является кеторолак (возможно внутримышечное введение). НПВС противопоказаны пациентам с язвенными поражениями и кровотечениями из желудочно-кишечного тракта в анамнезе.
Антибактериальные средства используются для проведения периоперационной антибиотикопрофилактики при проведении оперативного вмешательства и при инфицировании послеоперационной раны (таблица 1). Изменение перечня антибиотиков для должно проводиться с учетом микробиологического мониторинга в стационаре.
Перечень основных лекарственных средств
Местноанестезирующие препараты:
· прокаин.
Периоперационная антибиотикопрофилактика:
· цефазолин
или
· ванкомицин
Антибиотикотерапия:
· цефуроксим
или
· линкомицин
или
· цефтазидим
Опиоидные анальгетики:
· трамадол
Нестероидные противовоспалительные средства:
· кетопрофен
· кеторолак
Перечень дополнительных лекарственных средств: нет.
Таблица – 1. Лекарственные средства, применяемые при переломе ладьевидной кости.
| № | Препарат, формы выпуска | Дозирование | Длительность применения | Уровень доказательности |
| Местноанестезирующие препараты | ||||
| 1 | Прокаин | |||
Хирургическое вмешательство
Название оперативного вмешательства:
· костная пластика кортикальным трансплантатом;
· костная пластика по Matti-Russe.
Цель проведения процедуры/вмешательства: стабилизация перелома ладьевидной кости.
Показания:
· нестабильные переломы со смещением на 1 мм или более;
· оскольчатые переломы;
· переломы проксимального полюса ладьевидной кости;
· переломы с увеличением угла ладьевидной кости более 45°;
· при нестабильности запястья;
· открытая репозиция с внутренней фиксацией отломков.
Противопоказания к процедуре/вмешательству:
· гнойно-воспалительные заболевания кожи;
· наличие ран в области лучезапястного сустава;
· наличие нейротрофического синдрома (синдром зудека).
Операция обычно выполняется с использованием либо региональной анестезии (блок нерва плечевого сплетения)/местной. Во время операции устраняется смещение костных фрагментов и выполняется их фиксация имплантатом (винтом) для стабилизации. Во время операции выполняются рентгенограммы для подтверждения восстановления анатомии кости и правильной фиксации отломков. В большинстве случаев, используют один винт для стабилизации костных отломков. Разрез может быть выполнен на ладонной или тыльной стороне запястья. В случаях, когда кость ломается на более чем две части, используется костный трансплантат. Костный трансплантат – это синтетический аналог костной ткани, который помещается вокруг сломанной кости и используется для стимуляции заживления костной ткани. Он увеличивает производство костной ткани. Либо же трансплантат может быть взят из лучевой кости предплечья, гребня подвздошной кости.
Удаление проксимального отломка ладьевидной кости показано при его размере менее 4/3 и наличии асептического некроза.
В случае развития деформирующего артроза кистевого сустава при ложном суставе ладьевидной кости выполняют ограниченные костно-пластические артродезы цилиндрическим трансплантатом по Ашкенази. Выбор варианта артродеза зависит от степени дегенерации в области различных сочленений. Иммобилизация после таких операций 8-12 недель.
Другие виды лечения: нет.
Показания для консультации специалистов: см. амбулаторный уровень.
Показания для перевода в отделение интенсивной терапии и реанимации:
· угнетение сознания;
· резкое нарушение жизненно важных функций (ЖВФ): гемодинамики, дыхания, глотания, вне зависимости от состояния сознания;.
Индикаторы эффективности лечения:
· купирование болевого синдрома;
· стабильный остеосинтез репонированных костных отломков;
· консолидация перелома;
· восстановление функции кисти.
Другие виды лечения: нет.
Госпитализация
Показания для плановой госпитализации:
· переломы с неустраненным смещением;
· переломы неправильно сросшиеся;
· переломы несросшиеся.
Показания для экстренной госпитализации:
· переломо – вывихи.
Информация
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Шаповалов В.М., Грицанов А.И., Ерохов А.Н. Травматология и ортопедия / Под ред. проф. В.М. Шаповалова, проф. А.И. Грицанова, доц. А.Н. Ерохова..— 2-е изд. – СПб.: ООО "Издательство Фоллиант", 2004. — 544 с. 2) MedUniver,11.09.2015.(http://meduniver.com/Medical/travmi/perelomi_kostei_kisti.html ) 3) Травматология и ортопедия: Руководство для врачей / под ред. Н.В.Корнилова: в 4 томах. – СПб.: Гиппократ, 2004. – Т. 1: 4) Клюквин И.Ю., Мигулева И.Ю., Охотский В.П. Травмы кисти / Москва, 2009.-188с 5) Кипшакбаев Р.К. Анализ новых медицинских технологий на основании доказательной медицины и фармакоэкономических показателей. Методические рекомендации, -Алматы. 2008. - 125с. 6) Грицюк А.А. Реконструктивная и пластическая хирургия боевых повреждений конечностей : автореф. дис. д-ра мед. наук / Грицюк А.А.-М.,2006.-43с. 7) Травматология: Ортопедия: национальное руководство/ под ред. С.П. Миронова, Г.П. Котельникова. - М.: ГЭОТАР-Медиа,2008.-808с. 8) Родоманова Л.А., Кочиш А.Ю.Реконструктивные микрохирургические операции при травмах конечностей. Руководство для врачей,- Санкт-Петербург. 2012.-115с. 9) Валетова С.В. Хирургическое реабилитационное лечение больных после реплантации (реваскуляризции) длинных пальцев кисти: автореф. дис. … канд. мед.наук/С.В. Валетова,-СПб.,2004.-23с. 10) The epidemiology of hand injuries in The Netherlands and Denmark / C.F. Larsen, S. Mulder, A.M. Johansen, C. Stam // Eur J Epidemiol. -2004 .-Vol. 19 .-№4 .-P.323-327. 11) Moran S.L., Berger R.A. Biomechanics and hand trauma: what you need //Hand Clin. -2003.-Vol. 19.-№1.-P.17-31. 12) Родоманова JI.A., Полькин А.Г. Реконструктивная микрохирургия верхней конечности //Травматология и ортопедия России—2006—№4 (42). — С. 15—19. 13) Рекомендации по оптимизации системы антибиотикопрофилактики и антибиотикотерапии в хирургической практике. А. Е. Гуляев, Л. Г. Макалкина, С. К. Уралов и соавт., Астана,2010г, 96стр. 14) Пархотик И.И. Физическая реабилитация при травмах верхних конечностей, 2007.
| АЧТВ | – | активированное частичное тромбопластиновое время |
| АЛТ | – | аланинаминотрансфераза |
| АСТ | – | аспартатаминотрансфераза |
| КТ | – | компьютерная томография |
| НПВС | – | нестероидные противовоспалительные средства |
| НПВС | – | нестероидные противовоспалительные средства |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ЭКГ | – | электрокардиограмма |
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Читайте также:


