Остеотомия фаланги пальцев кисти

Флегмона руки представляет собой острый процесс гнойного характера, который поражает глубокие ткани либо подкожно-жировую клетчатку. Флегмона пальца руки называется панариций, потому в этой статье речь пойдет именно об этом поражении.
Вызывается гноеродными микробами (зачастую – золотистым стафилококком), которые проникли в ткани сквозь небольшие повреждения кожного покрова. Наблюдается отечность, гиперемия и болевое ощущение в пальцевой области. В случае сложных вариантов больные отмечают озноб и лихорадку. Болевой синдром может быть резкими, постоянного либо пульсирующего характера, в результате чего у пациента может развиться расстройство сна из-за изнуряющих болей. На начальных этапах допускается консервативная терапия, на более поздних – показано оперативное вмешательство.
Патология зачастую поражает детский организм, людей молодого и среднего возрастного периода (20-50 лет). В соответствии со статистическими данными около 75 % больных заболевают на фоне перенесенного микротравмирования, которое получено в производственных условиях. Самой часто встречаемой локализацией выступают I, II и III фаланги правой кисти.
В соответствии с расположением и видом вовлекаемых в патпроцесс тканей панариций разделяют:
- Кожный. Гнойный очаг развивается в толще дермы.
- Околоногтевой (паронихия). Размещается в области околоногтевого валика.
- Подногтевой. Очаг находится под роговой пластиной.
- Подкожный. Формируется в подкожном слое ладонной плоскости фаланг.
- Костный. Типичной чертой выступает вовлечение в гнойный патпроцесс костных структур.
- Суставной. Локализуется в междуфаланговых, пястно-фаланговых артрсоединениях.
- Костно-суставной. В основном случается на фоне усугубления суставной формы после перехода патпроцесса на суставные окончания костей пальцев.
- Сухожильный. Располагается в зоне сухожильных волокон.
Непосредственным этиофактором зачастую выступает золотистый стафилококк, который проникает в ткани сквозь мелкие раневые поверхности, которые часто игнорируются больным либо не замечены им.
Несколько реже возбудителем бывают грамотрицательная и грамположительная палочка, стрептококк, протей, а также гнилостные микроорганизмы.
В группу наружных провоцирующих факторов следует отнести систематическое переохлаждение, частое и постоянное нахождение кистей во влажных условиях, вибрационные воздействия, мацерация, воздействие веществ с раздражающими характеристиками.
Эндофакторами провоцирующего действия выступают эндокринные патологии, недостаток витаминов в организме, обменные расстройства и понижение иммунной реактивности организма.
Клиника может отличаться в соответствии с формой патологии. Однако, есть ряд общих признаков. На начальных этапах наблюдается гиперемия, небольшие отечность и болевой синдром, в некоторых случаях больной отмечает жжение. Далее отек растет, альгия интенсифицируется, становится распирающей, пульсирующей.
В проблемной зоне развивается гнойное воспаление, хорошо визуализируемое при поверхностных формах. Иногда сопровождается слабостью, утомляемостью, цефалгиями и лихорадкой. Интоксикация более выражена вследствие глубоких, тяжелых разновидностях (костном, суставном, сухожильном).
Тем не менее, каждая форма имеет свою характерную особенность:
- Кожная форма в основном формируется в ногтевой зоне. Кожные покровы гиперемируются, затем в центральной части гиперемии начинает отслаиваться ограниченный эпидермальный участок. Формируется пузырь с мутным содержимым серовато-желтого цвета, с примесью крови. Первоначально болевое ощущение нерезкое, далее оно постепенно усиливается, ощущается пульсация. Зачастую протекает в сопровождении стволового лимфангита в виде формирования на предплечье и кисти красных полос вдоль воспаленных лимфоузлов. В случае не осложненного течения общее состояние интактно, в случае лимфангита может повыситься температура, пациент жалуется на общую слабость.
- Околоногтевая форма (паронихия), преимущественно возникает в результате неправильно выполненного маникюра либо выступает осложнением заусенцев и трещин параногтевого валика у лиц, занятых физическим трудом. В начале патпроцесса наблюдается локальная отечность и гиперемия, далее происходит переход на валик, сопровождающийся выраженным болевым ощущением.
Может произойти самопроизвольное вскрытие гнойного очага, но при неполном опорожнении возможна хронизация патпроцесса. В случае прогрессирования гной иногда прорывается под основание ногтя и генерализуется в пальмарную подкожную клетчатку, на костные структуры, вплоть до дистального межфалангового артрсоединения.
- Подногтевой. Выступает осложнением паронихии, однако, способен сформироваться вследствие занозы, колотой раны либо нагноения гематомы под ногтем. Из-за давления ногтевой пластины отмечается выраженная болезненность, общее недомогание и небольшая лихорадка. Ногтевой участок отечный, под ногтем визуализируется гной.
- Подкожный. Наиболее распространенный вид. Формируется вследствие инфицирования мелких и глубоких колотых ран. Первоначально возникает маленькое покраснение и локальная болезненность. Далее быстро прогрессирует в сопровождении выраженной боли пульсирующего характера, отечности. Общее состояние или интактно, или ухудшается. Может повыситься температура до субфебрильных и выше показателей. При отсутствии или неадекватной терапии может произойти генерализация гнойного процесса вглубь с вовлечением костных структур и сухожильного аппарата.
- Костный, суставной, сухожильный. Может возникнуть вследствие открытого перелома или быть осложнением подкожной формы. Свойственно развитие явлений расплавления костной ткани (остеомиелит). Больного изнуряют чрезвычайно выраженные пульсирующие болевые ощущения.
Поврежденная фаланга увеличивается, палец становится колбообразным. Кожные покровы гладкие, блестящие, гиперемичны с цианотическим оттенком. Палец несколько согнут, двигательные акты ограничены вследствие болезненности. Отмечается озноб и лихорадка.
- Возможные причины резкой боли в пояснице
- Причины развития и проявления миеломенингоцеле
- Остеофиты позвоночника — каким должно быть лечение?
- Причины развития, симптомы и лечение спонтанного деформирующего спондилеза
- Симптомы и лечение миотендинита
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
10 февраля 2019
- Церебральный паралич.
- Миелодиспластическая полая стопа.
- Полиомиелит.
- Любое плоскостопие.
- Склероз.
- Сахарный диабет.
- Артрит.
- Нарушение функций мышечного корсета в стопах.
- Различные болезни суставов, их травмы.
- Растяжения и разрывы связок.
- Неправильную походку.
- Анатомическую особенность стопы, при которой второй палец намного выступает в сравнении с остальными.
- Неудобную обувь (меньшего размера, чем требуется, узкую, жёсткую, жмущую).
- Проксимальную остеотомию плюсневой кости.
- Дистальную остеотомию плюсневой кости.
- Транспозицию сухожилия-сгибателя.
- Артродез межфалангового сустава.
- Устранение ротационной деформации путём дистальной или проксимальной остеотомии фаланги пальца.
- поперечный раскол, который приводит к образованию двух практически одинаковых по размеру отломков;
- отрывы кости по краю, имеющие небольшие размеры;
- перелом с наличием большого количества отломков – многооскольчатый, который сопровождается смещением кости.
- появление отека на пораженном участке, который без своевременного лечения может распространиться на всю область сустава;
- наличие болевых ощущений, локализованных на тыльной поверхности запястья, которые обычно усиливаются при разгибании сустава, а также при надавливании на запястные кости и пораженный участок;
- заметное нарушение нормального функционирования кистевого сустава, вызывающее дискомфорт.
- Накладывается гипсовая повязка, носить которую нужно около двух недель.
- По истечении срока гипс снимается и делается повторная рентгенография.
- Обезболивание. Как правило, боли у пострадавшего с этим типом травмы не слишком интенсивные, поэтому можно обойтись анальгетиками ненаркотической группы. Часто применяется Кетарол в виде инъекции или таблеток.
- Если травма тяжелая, то необходимо вызвать скорую помощь. Врач проведет новокаиновую блокаду.
- При переломе без деформации можно наложить шину, используя дощечку или другой подручный предмет.
- При транспортировке больного требуется иммобилизация конечности. При этом к пальцам обязательно необходимо оставить доступ, чтобы можно было контролировать кровообращение в них. Для иммобилизации используется проволочная шина.
- При открытом переломе необходимо в первую очередь обработать рану антисептическими средствами.
- в момент получения травмы повреждаются сосуды или нервный пучок в области запястья;
- перелом носит внутрисуставный характер;
- гипсовая повязка была наложена неправильно.
- удаления небольших отломков, сращение которых невозможно;
- введения штифта для скрепления двух больших расколов;
- введения костных фрагментов для фиксации отломков;
- резекции отростка лучевой кости (такое хирургическое вмешательство направлено на снижение болевых ощущений при движении, благодаря увеличению свободного пространства возле поврежденной кости).
- контрактура — суставные или внесуставные мягкие ткани (сухожилия, мышцы) укорачиваются, что приводит к ограничению подвижности в области сустава запястья;
- ограничение подвижности кисти из-за деформаций лучезапястного сустава;
- анкилоз — полное отсутствие подвижности в лучезапястном суставе из-за неправильного сращивания ладьевидной кости.
- обеспечить расслабление мышц в поврежденной области;
- устранить кровоизлияние в области кисти;
- снять боль;
- улучшить кровообращение и циркуляцию лимфатической жидкости;
- восстановить метаболические процессы.
- маятниковые движения вперед и назад кистью;
- круговые движения в направлении по часовой стрелке и обратно лучезапястным суставом;
- сгибание и разгибание пальцев;
- сгибание и разгибание в локтевом суставе.
- восстановление функций поврежденной руки;
- разработка сустава после иммобилизации;
- восстановление амплитуды движений суставом.
- восстановление полной амплитуды движений в суставе;
- повышение тонуса организма;
- улучшение настроения пациента.
- лазеротерапию;
- магнитную и ударно-волновую терапию;
- УВЧ;
- парафиновые аппликации;
- электрофорез;
- массаж и специальную гимнастику.
Мидокалм и ипигрикс — можно ли их смешивать в одном шприце?
09 февраля 2019
Какие есть противопоказания к плаванию при сколиозе?
08 февраля 2019
Как избавиться от боли в пояснице, которая возвращается после лечения?
Молоткообразная деформация пальцев встречается исключительно на стопах. Патология обусловлена сложными нарушениями в ногах, в частности, поперечно-продольным плоскостопием, при котором нарушается функционирование мышц сгибателей/разгибателей фаланговых суставов. Лечение – консервативное на ранних стадиях и оперативное в запущенных случаях.
Помните, обращаться за медицинской помощью необходимо как можно раньше. В этом случае есть вероятность повернуть процесс вспять, получив от лечения максимальный результат.
Заболевания, из-за которых развитие молоткообразной деформации пальцев стоп наиболее вероятно:
Если в анамнезе больного присутствует остеоартроз, патология часто осложняется подвывихом фаланг пальцев.
Молоткообразная деформация пальцев бывает фиксированной и нефиксированной. В первом случае распрямить больные суставы руками невозможно, во втором это не составит труда, однако если отпустить пальцы, она снова согнутся.

Патология характерна для лиц, имеющих наследственную предрасположенность к продольному и поперечному плоскостопию и иным деформациям стопы. Среди других причин стоит отметить:
Симптомы заболевания не спутать ни с чем. Основное, на что обращает внимание больной – косметический дефект, при котором второй палец на ногах (ноге), согнут. Следствием его неправильного положения становится боль – стандартная обувь не приспособлена к таким стопам, поэтому жмёт и натирает. Встать на цыпочки больной не может из-за болевого синдрома. Дополнительно может ощущаться натяжение сухожилий под согнутым молоткообразным пальцем. Изменяется походка, что влечёт за собой вереницу сопутствующих заболеваний вплоть до проблем с тазобедренными суставами и поясницей, нарушается венозная циркуляция, поднимающая кровь к сердцу.
В зоне риска находится в среднем 20% населения. Женщины страдают чаще мужчин. Это связано с постоянным хождением на каблуках, из-за чего смещается центр тяжести (он приходится не на пятку, как при перемещении босиком, а на кончики пальцев).

Посещение специалиста-ортопеда начинается с визуального осмотра и пальпации, при которых явно заметно натяжение сухожилия и изменение формы больного пальца. Дополнительно может потребоваться сделать рентген ног (стоп) в нескольких проекциях.
Больному предлагается ношение сделанных на заказ ортопедических стелек, использование гребешков и лонгет, покупка удобной обуви на полразмера больше стопы с широким носом, занятие лечебной гимнастикой, прохождение курса корректирующего массажа. Одновременно проводится лечение заболеваний, которые провоцируют появление молоткообразных пальцев.
Нужно отметить, что гребешки, лонгеты, ортопедические стельки и удобная обувь проблему не решают. Они лишь делают передвижение больного более комфортным. Лечение массажем и гимнастикой эффективно лишь в самом начале, когда деформация почти незаметна. Оно позволяет снять спазм с зажатых мышц, уменьшить боль, однако полностью убрать натяжение сухожилия, сгибающего палец, также не в состоянии.

Бывает двух видов – симптоматическое и радикальное. Симптоматическое подразумевает удаление костных наростов, правда велик процент возврата к прежнему состоянию. Радикальное лечение – это глубокая артропластика молоткообразных пальцев. В процессе операции хирург работает не только с костями, но и со связками, сухожилиями, суставными капсулами. Врачу приходится заново формировать свод стопы, чем сразу же устраняется плоскостопие – одна из основных причин молоткообразной деформации пальцев.
Среди хирургических методов лечения стоит выделить:
Современная хирургия позволяет проводить такие операции малоинвазивным способом. Анестезия проводится как местная, так и спинальная или проводниковая – всё зависит от сложности вмешательства. В обязательном порядке операционная должна быть оборудована аппаратом интраоперационного рентген-контроля.
Период восстановления (реабилитация) составляет около полутора месяцев. Всё это время больной передвигается в специальной обуви.
Деформация стопы чревата не только появлением согнутых наподобие молотков пальцев. Поэтому при появлении боли, даже если никаких изменений пока незаметно, обращайтесь к врачу.
Перелом ладьевидных костей рук
Переломы случаются у людей довольно часто. Вызвать такое неприятное явление могут разные факторы: травмы, падения и т. п. Чаще всего травмируются конечности. Такие переломы сами по себе не несут угрозы для жизни человека. В большинстве случаев их лечение и последующее восстановление проходят успешно.
Одной из наиболее частых травм является перелом ладьевидной кости. Особенность его заключается в том, что выявить его в некоторых случаях оказывается достаточно проблематично. Обычно с этим сталкиваются начинающие врачи, которые принимают возникшую симптоматику за ушиб. Кроме того, такая травма часто сопровождается повреждением и других костей, вследствие чего все внимание обращается на явный перелом, а терапия ладьевидной кости не проводится.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Главной причиной возникновения перелома ладьевидной кости является падение на руку. Если основной удар был нанесен на кисть, то, скорее всего, произошла именно такая травма.
Возникает перелом из-за того, то вследствие падения происходит переразгибание в кистевом суставе, и большая часть нагрузки приходится на ладьевидную кость. Могут также возникать ситуации, когда перелом оказывается следствием травмы, однако такие случаи встречаются достаточно редко.
В подавляющем большинстве случаев такой перелом носит закрытый характер. Наличие разрывов кожного покрова, скорее всего, будет связано с особенностями травмы – падение на каменистую поверхность и т.п. Нарушение целостности ладьевидной кости может иметь несколько вариантов. Основными из них являются следующие:
Наличие того или иного варианта перелома зависит от характера травмы – внутрисуставный или внесуставный перелом, а также индивидуальных особенностей человеческого организма, перенесенных ранее травм кисти.
Как уже говорилось ранее, выявление перелома такого типа в некоторых случаях оказывается достаточно проблематичным. Связано это с неясной и слабовыраженной симптоматикой. Поэтому очень важно после травматизации кистевого сустава обратиться к врачу и пройти обследование. Это поможет уберечься от неприятных последствий невылеченного перелома.
К основным симптомам перелома ладьевидной кости можно отнести следующие:
Важно понимать, что несросшиеся переломы или появление ложных суставов несут большую опасность для нормальной жизнедеятельности человека. Они могут привести к неподвижности запястной области, что является большой проблемой как для выполнения бытовых работ, так и для нормальной трудовой деятельности. Поэтому, выявив какие-либо симптомы, независимо от того, была травматизация, падение или нет, необходимо сразу же обратиться к специалисту, который сможет определить истинные причины жалоб.
Получив травму кистевого сустава или обнаружив у себя один или несколько симптомов, представленных выше, следует сразу же обратиться к специалисту. Это может быть травматолог или хирург. В случае необходимости врач перенаправит пациента к более компетентному в каждой конкретной ситуации специалисту.
Первым этапом диагностики перелома является сбор анамнеза. Он подразумевает подробное описание пациентом особенностей травматизации ладьевидной кости – было ли это падение, травма и т.п. Также на этом этапе больной должен сообщить врачу о ранее перенесенных травмах, связанных с кистевым суставом, и о наличии заболеваний опорно-двигательного аппарата – суставов, костей.
Он определяет локализацию и размер припухлости, выявляет наличие болевых ощущений при пальпации той или иной зоны кистевого сустава. Также он должен обратить внимание на особенности движения кистевой зоны, предложив пациенту провести несколько сгибаний и отклонений в лучевую и тыльную стороны. Выявить при этом нужно и наличие дискомфорта или боли при таких манипуляциях.
Если выявлено подозрение на перелом, больной направляется на рентгенографию. Эта процедура обязательно должна быть проведена в трех проекциях – боковой, прямой и полупрофильной. Если она не показывает наличие переломов, трещин или отколов, это еще не свидетельствует об их отсутствии. Особенности такого рода травмы заключаются в том, что она не всегда явно видна на рентгеновском снимке. Если в таком случае симптоматика указывает на явную травматизацию, проводится следующая процедура:
В связи с тем, что за это время происходит рарефикация кости, щель между отломками увеличивается. Такой перелом уже можно легко распознать на рентгеновском снимке. После этого можно переходить к терапии.
Сразу после получения травмы пострадавшему может потребоваться первая помощь. Ее грамотное оказание позволит избежать негативных последствий для человека — снимет боль и предотвратит осложнения перелома.
При оказании первой помощи прибегают к такому алгоритму действий:
В большинстве случаев достаточно проведения консервативного лечения. Однако бывают ситуации, когда без оперативного вмешательства не обойтись. Оно может потребоваться при невозможности самостоятельного срастания перелома.
Главная задача консервативной терапии заключается в полной иммобилизации руки в области повреждения. С этой целью кисть устанавливается в положение легкого лучевого отведения и разгибания. Фаланги пальцев должны иметь вид, как будто держат теннисный мяч. Именно в такой позиции сближение отломков является максимальным. Данное положение фиксируется гипсовой повязкой, которая должна быть наложена на участок от плюсне-фаланговых суставов до трети плечевой области.
Носить такую повязку в среднем необходимо 2-3 месяца. Однако этот срок может быть продлен в связи с медленным сращением кости. Для полного срастания кости может потребоваться до 6 месяцев. Очень важно выдержать повязку нужный срок, так как из-за преждевременного ее снятия может произойти неправильное сращение, которое имеет множество негативных последствий, вплоть до потери функциональности сустава. После снятия повязки делают контрольный рентгеновский снимок, по результатам которого принимают решение о необходимости накладывать гипс повторно.
У больного может образоваться ложный сустав в области запястья. Причинами, которые вызывают образование ложного сустава, являются:
Операция назначается в том случае, когда консервативное лечение не дает должного результата. Заключается оно в проведении следующих вмешательств:
После проведения необходимой операции также проводится фиксирование сустава с использованием гипсовой повязки.
В некоторых случаях больному требуется сшивать сосуды и сухожилия. Врач проводит эти действия, прибегая к методам микрохирургии.
Если у больного диагностируется неправильное сращивание ладьевидной кости, то в ходе хирургического вмешательства проводится остеотомия — искусственный перелом кости. После этого выполняется правильное сопоставление фрагментов.
Перелом ладьевидной кости в тяжелых случаях или при отсутствии своевременного и адекватного лечения может привести к следующим осложнениям:
Обязательным этапом лечения перелома является грамотно организованная реабилитация. Она должна проводиться как в период ношения повязки, так и после ее снятия.
Упражнения, подобранные специалистом, направлены на устранение таких негативных последствий перелома, как тугоподвижность и контрактура. Ни в коем случае нельзя подбирать такие упражнения самостоятельно и выполнять их без ведома лечащего врача. Самолечение в этом случае имеет очень негативные последствия.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Реабилитационный период делится на 3 этапа. В каждом из периодов применение ЛФК призвано решить определенные задачи. В первом задачи лечебных упражнений:
К основным применяемым упражнениям относятся:
Этот этап реабилитации длится 2 недели. С третьей недели задачи и упражнения ЛФК немного меняются. Упражнения направлены на следующее:
Во втором периоде больной выполняет упражнения на гимнастическом станке и с мячом. В третьем периоде задачи ЛФК:
В этот период больной выполняет достаточно сложные упражнения: вис на шведской стенке, отжимания, подтягивания и т.д.
После снятия гипсовой повязки обязательно должна быть проведена физиотерапия, которая включает такие методы:
Правильно подобранные методы реабилитации полностью восстанавливают нормальное функционирование поврежденного сустава.
Важно понимать, что, несмотря на слабовыраженную симптоматику и незначительные болевые ощущения, перелом ладьевидной кости является достаточно серьезной травмой. При отсутствии надлежащего комплексного лечения он может иметь неприятные последствия, способные значительно снизить качество жизни. Поэтому ни в коем случае нельзя игнорировать симптомы, появившиеся после падения или травматизации. Вовремя проведенная диагностика и терапия способны вернуть все функции суставу, обеспечить ему нормальную работу и отсутствие осложнений.
Гость — 07.11.2016 — 18:07
При ригидности суставов пользование кистью становится почти невозможным. Положение ухудшается, если неподвижность наступает в функционально невыгодном положении, так как она нарушает функцию всей кисти. Для устранения деформации суставов пальцев применяются следующие виды оперативных вмешательств.
1. Эксцизия сухожилия поверхностного сгибателя пальцев дает хорошие результаты в том случае, если ограничение движения обусловлено сращением сухожилия с подлежащими тканями. При этом делается средний латеральный разрез, выделяется влагалище сухожилия и сухожилие освобождается от места сращения (например в области перелома). Затем сухожилие выделяется до места его прикрепления, оставляется приблизительно 6 мм дистального его конца и сухожилие поверхностного сгибателя резецируется.
2. Капсулотомия является одним из методов исправления тугоподвижности, вызванной сморщиванием суставной капсулы. Она показана в том случае, если рентгенологически доказано, что причина ригидности сустава заключается не в повреждении суставных поверхностей, а в периартикулярных тканях. Если вмешательство производится на пястнофаланговых суставах, находящихся в состоянии переразгибания, то результаты будут далеко не блестящими.
Применяется разрез кожи на тыльной поверхности сустава. Тыльный апоневроз надсекается с обеих сторон и отсепаровывается от суставной сумки. Затем производится разрез капсулы по всей ширине и отделение коллатеральных связок с обеих сторон. Чтобы обеспечить успех вмешательства, на суставной сумке вырезаются овальные отверстия (капсулоэктомия). Зашивание раны и иммобилизация производятся при согнутом положении сустава.
Результаты капсулотомии в межфаланговых суставах неудовлетворительны, в этих суставах показано применение артропластики или артродеза.
3. Артропластика на дистальных и средних суставах пальцев не приводит к желаемым результатам ввиду анатомических соотношений и недостаточных стабилизирующих возможностей. Если неудовлетворительная функция сустава обусловлена лишь неправильным положением, то в данном случае показана остеотомия, которая устраняет деформацию. Остеотомия производится на фаланге, расположенной проксимально от патологически измененного сустава.
В порядке исключения артропластика может быть произведена на средних суставах пальцев в том случае, если на той же кисти поражены средние суставы нескольких пальцев. Артропластика приводит к наилучшим результатам на пястнофаланговом суставе указательного пальца у молодых людей.
При операции артропластики кожный разрез делается на тыльной поверхности сустава. Суставная сумка разрезается по длине. Формирование анкилозированного сустава происходит таким образом, что головке пястной кости придается форма несколько сплюснутого в дорзо-волярном направлении клина, она покрывается листком, взятым из поверхностного слоя широкой фасции бедра (fascia lata). Между поверхностями полученного таким образом псевдоартроза оставляется щель по крайней мере в 5 мм. Рана зашивается, и накладывается гипсовая повязка на 14 дней.
Короля, Робине и другие авторы вместо гипсовой повязки применяют эластическое шинирование в положении сгибания пальца для предупреждения сморщивания вновь образованного сустава.
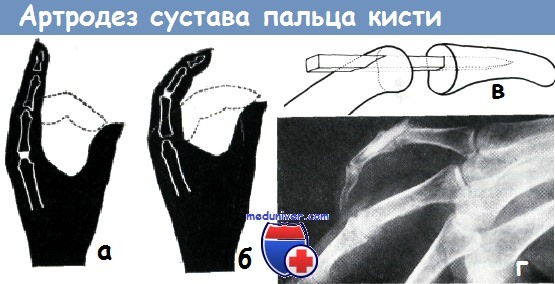
Влияние ригидности основного и среднего сустава на способность захвата по Уайту.
С точки зрения функции пальцев наиболее благоприятным является ригидность основного сустава при разгибании на 150° (а), среднего сустава — на 130—140° (б).
Способ внутренней фиксации костей Моберга (в).
Рентгенограмма (г) после операции с введением костной спицы из лиофилизованной телячьей кости
4. Артродез является наиболее целесообразной восстановительной операцией на суставах. Эта операция особенно рекомендуется на межфаланговых суставах и в пястнофаланговом суставе большого пальца. Анкилозы после артродезов основных суставов трёхчленных пальцев, как правило, приводят к менее благоприятным результатам.
Артродез показан в следующих случаях:
а) анкилоз в функционально невыгодном положении;
б) болезненная неподвижность периартикулярного происхождения в средних суставах пальцев;
в) деформация суставов пальцев травматического происхождения, нарушающая функцию пальца;
г) привычный вывих сустава;
д) необратимый паралич локтевого нерва; при этом целью вмешательства является изменение сгибательного положения в средних суставах для того, чтобы улучшить функциональные возможности сгибателей;
е) неустойчивость сустава, в первую очередь на почве застарелого разрыва сухожилия разгибателя в дистальных суставах пальцев.
Операция артродеза концевых суставов под углом 20° намного улучшает функциональное положение пальца. Артродез в среднем суставе пальца производится при условии подвижности основного сустава и сохранении чувствительности и целостности ладонной поверхности пальца. (Палец с неподвижными средним и основным суставами затрудняет функции остальных пальцев, поэтому его желательно ампутировать). Функционально выгодное положение в среднем суставе для каждого пальца различно: если выпрямленное положение берется за 0, то у указательного пальца функциональное положение соответствует 60°, у среднего пальца — 70°, у безымянного пальца — 80° и у мизинца — 90°. Среднее положение при артродезе, рекомендованное Виттом, показано на рисунках.
При артродезе кости, составляющие средний сустав, укорачиваются, так как палец с неподвижным средним суставом, но в функционально выгодном положении менее препятствует движению остальных пальцев. По мнению Зрубецкого, артродез среднего сустава указательного пальца благоприятен с точки зрения щипцового захвата, а среднего сустава мизинца - с точки зрения укрепления сжатия кисти в кулак. Однако на среднем и на безымянном пальцах с точки зрения функции кисти ампутация является более целесообразной, чем артродез. Но при выборе операции необходимо принимать во внимание желание и профессию больного, его возраст, а также косметические соображения.
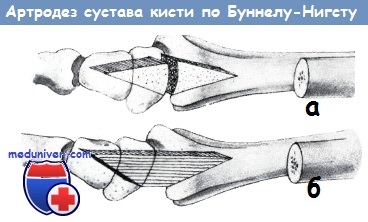
При операции артродеза мы рекомендуем производить внутреннюю фиксацию костей, что избавляет от наложения гипсовой повязки на продолжительное время. Имеются два способа внутренней фиксации костей.
а) Фиксация при помощи спицы Киршнера. При этом операция является небольшой, срастание костей происходит быстро. Однако для удаления спицы требуется повторная операция. В среднем суставе фиксация производится перекрещенными спицами или спицами, расположенными параллельно друг другу.
Для фиксации дистальной фаланги применяется только одна спица, хотя она не препятствует должным образом ротации.
б) Из способов внутрикостной фиксации наиболее удачным является способ Моберга, так как предложенный им костный гвоздь квадратного поперечного сечения обеспечивает быстрое сращение костей, при этом полностью исключена возможность ротации. Костный гвоздь выпиливается из верхнего конца локтевой кости. Операции производятся после штыкообразного разреза кожи тыльной поверхности. Суставные хрящи полностью удаляются, из костной суставной поверхности вырезается клиновидный участок таким образом, чтобы при необходимом сгибательном положении пальцев костные поверхности хорошо соприкасались.
Введение спицы Киршнера или же образование канала для костного гвоздя проводится именно при согнутом положении пальца. Для лучшего доступа к дистальному суставу отсепаровывается прикрепление разгибателя, а в среднем суставе надсекается в вертикальном направлении сухожилие разгибателя, чтобы его функция не пострадала.
5. Пересадка сустава. В 1910 году X. Вольф для замещения сустава кисти произвел пересадку сустава пальца стопы. Лексер, Кюттнер, Ру осуществили свободную пересадку полусустава стопы. Буннелл замещал пораженный вследствие огнестрельного ранения основной сустав среднего пальца свободной пересадкой основного сустава поврежденного указательного пальца. Зрувецки и Келлер для замещения среднего сустава пальцев успешно применяли пересадку сустава пальца стопы.
6. Бурманн предпринял попытку восстановления движений в суставе с помощью эндопротеза. В последнее время Бреннен и Клейн сконструировали металлический эндопротез (производство Ульрих), отдаленные результаты применения которого пока неизвестны.
Потеря способности противопоставления большого пальца наступает вследствие повреждений, рубцевания, контрактуры и паралича нервов мускулатуры I межпальцевого промежутка. Возникает исключительно неблагоприятное положение кисти, так как при отсутствии противопоставления карпальной кости большого пальца захват становится невозможным.

На рисунке показан способ пересадки костной пластинки при операции оппонентдеза по Бруксу (а), по Смилли (б)
Если противопоставлению препятствует аддукционная контрактура большого пальца, то для восстановления этой функции в пястнофаланговом и седловидном суставах большого пальца производится капсулотомия, отсепаровывание сморщенной приводящей мышцы большого пальца и тыльных межкостных мышц от пястных костей, а затем при втором этапе операции производится транслокация поверхностного сгибателя безымянного пальца по Буннеллу.
Для восстановления противопоставления транспозиция сухожилий неэффективна, возникает вопрос об остеотомии I пястной кости или об оппонентдезе.
Последний осуществляется путем применения костного трансплантата, взятого из локтевого отростка одноименной кости или из большеберцовой кости. Фиксация трансплантата осуществляется при помощи спицы Киршнера в течение 8 недель. Оппонентдез, проведенный при помощи внутрипястно пересаженного костного трансплантата, приводит к хорошим результатам только в том случае, если имеется сгибание большого и указательного пальцев и сохранена и абдукция последнего.
До операции большой палец фиксируется в требуемом положении пробной гипсовой повязкой и оценивается степень возможного улучшения. Операция осуществляется только в том случае, если эта проба оказывается эффективной.
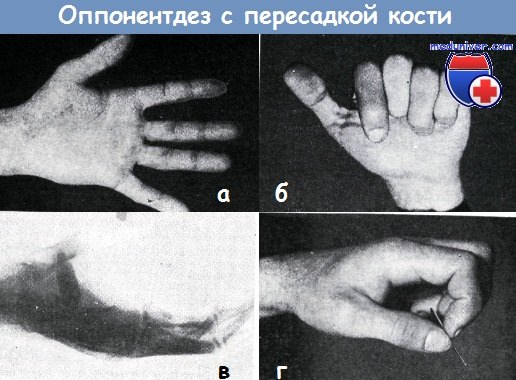
У мужчины 23 лет вследствие травмы разрушены: тенарная двигательная ветвь срединного нерва, мускулатура тенара и седловидный сустав.
Потеряна способность противопоставления большого пальца левой кисти (а—б). Ввиду наличия обширных рубцов области тенара транспозиция сухожилия не была осуществлена.
Способность захвата восстановлена (г) путем оппонентдеза с пересадкой кости (в)
Читайте также:


