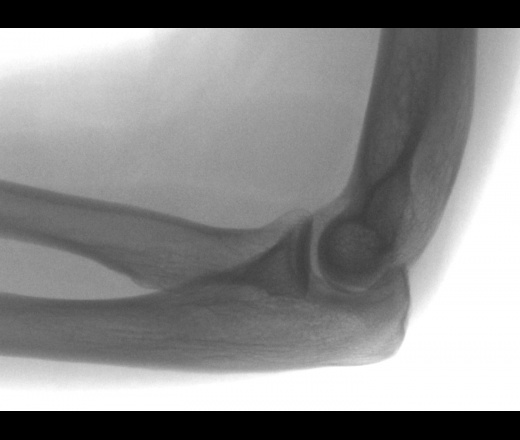
Обызвествление связок локтевого сустава рентген
Эпикондилит плеча является одним из распространенных и серьезных профессиональных заболеваний рабочей руки. Это заболевание нередко приводит к потере трудоспособности и необходимости в переквалификации. Вместе с тем эпикондилиту плеча уделяется незаслуженно мало внимания, рентгенологическая картина его недостаточно изучена. Между тем в связи с неполной еще механизацией и автоматизацией процессов производства и применением ручного труда в промышленности эпикондилит плеча встречается чаще других профессиональных заболеваний опорно-двигательного аппарата.
Эпикоидилитом заболевают лица физического труда — столяры, сельскохозяйственные рабочие, нагревальщики на рейдерах, шлифовщики, обрубщики, слесари, машинистки, парикмахеры, утюжильщицы, музыканты, теннисисты и др.
При эпикондилите наружном и внутреннем поражаются мягкие ткани в области надмыщелков плеча.
Клиническая картина эпикондилита, описанная В. П. Недохлебовым и особенно полно М. А. Элькиным, весьма характерна.
Рентгенологическое исследование при эпикондилитах занимает важное место. Рентгенологический метод помогает дифференцировать эпикондилит со сходными по клинической картине другими заболеваниями локтевого сустава, как-то: деформирующим остеоартрозом, невритом, миозитом и бурситом. Особое значение он, естественно, приобретает при решении профпатологических и спорных экспертных вопросов.
При рентгенологическом исследовании в одних случаях определяются костные изменения в виде ограниченной краевой резорбции кортикального слоя надмыщелка или наружного суставного края плеча. Иногда кортикальная каемка сохранена, а участок резорбции лежит в кости рядом. Размеры его не превышают 1—2 см, контуры нечеткие, и он постепенно переходит в нормальную структуру соседней ткани. При резорбции кортикального слоя контур его неровный, шероховатый.

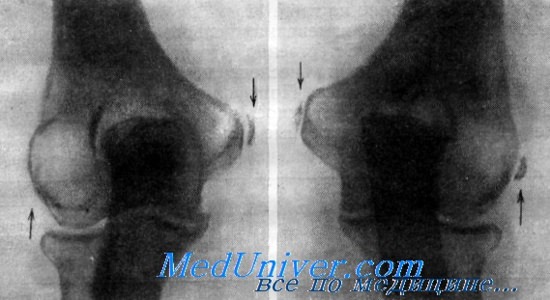
Схематическое изображение многообразных изменений при эпикондилите плеча.
а — гомогенное уплотнение на широком основании; б — параоссальные обызвествления;
в — шиловидные уплотнения; г — краевая резорбция надмыщелка; д — плоские остеофиты.
В других случаях, наряду с указанными изменениями или без них, определяются многообразные параоссальные обызвествления. Они занимают типичное место рядом с надмыщелком плеча, охватывая его выпуклый контур. Обызвествление имеет форму свисающей капли или запятой, иногда одиночной, а иногда в виде 2—3 мелких скоплений. Тень обызвествления весьма интенсивна, гомогенна, контуры ее четкие.
Обычно из-за сложного профиля надмыщелка и близкого расположения к нему извести тень обызвествления накладывается на тень кости. Только специальными дополнительными проекциями удастся отделить контур надмыщелка от тени обызвествления. К сожалению, просвет между ними столь мал, что он ненадежно устанавливается просвечиванием.
Заболевает один наружный надмыщелок, реже можно видеть изменения во внутреннем, а иногда одновременно поражаются оба. В редких случаях наблюдается двустороннее одновременное или последовательное заболевание. При обследовании нами 233 больных эпикондилитом рентгенологические изменения были установлены у 53,6% обследованных (Н. С. Толстопятова).
Наиболее многочисленную группу — 52% составляли гомогенные бесструктурные, неинтеисивиые уплотнения, повторяющие по форме контуры надмыщелка, к которому они прилежат, размером 0,2—0,4x0,5-1,0 см. Эти уплотнения имеют обычно ровный четкий наружный контур, реже фестончатый.
Следующую группу — 14,4% образовали бесструктурные уплотнения шиловидной формы, основание которых неотделимо от надмыщелка, а вершина обращена дистально или проксимально по ходу сухожилия.
Наряду с бесструктурными параоссальными уплотнениями в ряде случаев (8%) наблюдалось развитие окостенений этих образований с усилением интенсивности их тени и появлением костной структуры. Они располагаются рядом с надмыщелком или сливаются с ним костной связью — широким или узким основанием. Иногда их местная структура переходит в костный рисунок надмыщелка. Для появления окостенения требуется обычно длительное время (2—6 лет).
Краевая резорбция надмыщелка иногда являлась или единственным проявлением эпикоидилита, или сочеталась с параоссальными уплотнениями.
Реже (4,8%) встречались лежащие отдельно от надмыщелка овальной или округлой формы гомогенные, бесструктурные уплотнения, размеры которых не превышают 0,2—0,4 см. Целесообразно привести одно наблюдение.
Штамповщица, 49 лет. Два месяца тому назад у нее заболел левый локоть.
Объективно: припухлость и локализованная болезненность внутреннего надмыщелка левого плеча.
На рентгенограмме левого локтевого сустава определяется характерная картина внутреннего и наружного эпикоидилита в виде параоссальных обызвествлений по соседству с палмыщелками. Больная продолжала выполнять работу штампопщицы, нагружая преимущественно здоровую правую руку. Через 10 месяцев вслед за левым локтем заболевает правый локоть. На рентгенограмме правого локтевого сустава явления те же, что и слева.
Больная оставила штамповку. Руки постепенно перестали болеть. Через 6 лет жалобы отсутствуют. Пальпация надмыщелков безболезненна. На рентгенограмме локтевых суставов по-прежнему определяются параоссальные окостенения надмыщелков плеча.
Рентгенограмма локтевых суставов. Наружный и внутренний эпикондилит с обеих сторон у 49-летней штамповщицы.
Рентгенологические изменения при эпикоидилитах зависят от профессионального стажа. Однако иногда и при небольшом стаже, в пределах 2—3 месяцев, уже определяются явные изменения, в то время как у лиц, с продолжительностью заболевания свыше 3 лет, рентгенологически может быть нормальная картина.
Все же чем больше времени проходит от начала заболевания, тем чаще обнаруживаются рентгенологические симптомы эпикондилита.
Рентгенологические изменения, следовательно, присоединяются к клиническим. Естественно, что отрицательные данные первого рентгенологического исследования не могут быть доводом против эпикондилита. При упорном клиническом течении повторное рентгенологическое исследование раньше или позже устанавливает характерные изменения.
Практически важно, что у части больных рентгенологические изменения обнаруживаются в относительно ранние сроки, спустя 2—6 месяцев от начала болезни.
Повторное рентгенологическое обследование больных, проведенное спустя 1 и 3 года, показывает, что морфологические изменения у половины больных прогрессируют, а у другой половины остаются без изменений. Это прогрессирование выражается как в увеличении размеров уплотнений и окостенения их, так и в появлении уплотнений, ранее неустановленных.
Таким образом, у рабочих с клинически выраженным эпикондилитом рентгенологические изменения обнаруживаются в 60%. При этом «несколько чаще встречается краевая резорбция и реже параоссальные обызвествления и остеофиты. При повторных исследованиях рентгенологически отрицательных случаев позднее можно наблюдать отложение известковых масс. Большей частью рентгенологические изменения при эпикондилите при повторных исследованиях через 5 и 8 лет, т. е. много времени спустя после клинического выздоровления, остаются без существенных перемен.
Проведенные исследования в нашем отделении (Д. С. Кузьмин, Н. С. Толстопятова) склоняют нас рассматривать эпикондилит как параоссалыюе обызвествление, которое может быть связано с суставной сумкой, связками сустава и сухожилиями мышц на месте бывших кровоизлияний в результате хронической микротравматизации. Исследования других авторов свидетельствуют о том, что эти обызвествления не связаны с расположенной здесь слизистой сумкой, а локализуются в клетчатке, окружающей сухожилия и связки.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Женщина средних лет. В анамнезе, раньше, травма. Беспокоят боли в локте. Ваше мнение? 







![]()
Отрыв коркового слоя боковой поверхности наружного надмыщелка плечевой кости.
![]()
Отрыв коркового слоя боковой поверхности наружного надмыщелка плечевой кости.
Травма. раньше. все то, что мы видим - последствия. как по мне. Не есть ли это признаки эпикондилита?
![]()
Светлая стрелочка, то, вполне мочжет быть откал фрагмента "кортикалочки", а, вот черные стрелочки, то мягких тканях. ЧТО?
И мал - мал остеопороз в области соответствующего мышелка и надмыщелка, на мой взгляд, имеет место быть.
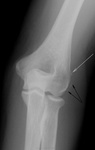
![]()
Стрелочка указывает на т.н. "шпору" . что является характекрным для эпикондилита - оссификат у места прикрепления мышцы, насколько я понимаю.
![]()
Рентгенологические признаки наружного эпикондилита плеча бывают двух видов.
Во-первых, они проявляются в виде ограниченной краевой резорбции кортикального слоя надмыщелка или наружного суставного края плеча, причем контур кортикального слоя шероховатый, неровный.
Во-вторых, наряду с изменениями в кортикальном слое или без них, определяются разнообразные параоссальные обызвествления, занимающие типичное место рядом с надмыщелком плеча и охватывающие его выпуклый контур. Эти обызвествления имеют форму запятой, заостряющейся к периферии, или капли.
Параоссальные тени весьма интенсивны, гомогенны, контуры их четкие. Тень обызвествления обычно накладывается на контур кости, но довольно часто удается видеть, что контур надмыщелка находится на некотором расстоянии от тени параоссального обызвествления. Изредка в области надмыщелка образуется узура. На схематическом рис. представлены варианты рентгенологических симптомов наружного эпикондилита плеча.
При повторных рентгенологических исследованиях, проведенных с большими интервалами, нередко удается отметить, что морфологические признаки эпикондилита прогрессируют в размерах и интенсивности плотности, хотя клинические признаки эпикондилита стали менее выраженными или вовсе исчезли. Рентгенологические признаки эпикондилита плеча (в отличие от таковых при плече-лопаточном периартрите) отличаются стойкостью и остаются отчетливо выраженными даже в случаях полного клинического выздоровления. На основании наблюдений, проведенных у оперированных больных, считается, что параоссальные обызвествления при эпикондилите плеча локализуются в тканях, непосредственно прилегающих к надмыщелку плеча, — связках, сухожильных волокнах и мышцах— и образуются на месте бывших кровоизлияний, возникших в результате микротравматизации.
Рис.Схематическое изображение различных рентгенологических картин при эпикондилите плеча.
а — гомогенное уплотнение на широком основании; 6 — параоссальное обызвествление; в — шиповидные уплотнения; г — краевая резорбция надмыщелка; д — плоские остеофиты.
Что может выявить рентгенография

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Принято считать, что рентгеновское исследование оказывает более вредное воздействие на организм, чем ультразвуковая диагностика. Это действительно так. В ряде случаев врачи назначают УЗИ с профилактической целью — для оценки размеров, формы и функционирования определенных органов, для выявления ранних стадий некоторых заболеваний, а также для получения картины состояния здоровья беременной женщины и растущего в ее утробе малыша.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Рентгенография не может часто применяться даже для того, чтобы наблюдать за развитием тяжелых патологий. Беременным женщинам она и вовсе противопоказана, так как может нанести непоправимый вред плоду. Медицинские специалисты не рекомендуют пациентам выполнять в профилактических целях рентгеновский снимок колена, направление на такое исследование вправе дать только врач. Связано это с тем, что суставная ткань во время анализа получает суточную дозу излучения. Она и может негативно отразиться на нормальном функционировании конечностей.
Необходимо безотлагательно пройти диагностику при помощи рентгеновских лучей, если в области коленного сустава появились:
- боли;
- припухлость:
- отечность:
- покраснение;
- повышенная температура,
- суставные деформации;
- признаки смещения костей.
Рентгенография коленного сустава способна выявить наличие жидкости в суставных тканях, она также качественно диагностирует состояние хрящей. Необходимо знать: если на снимке между костями (там, где должны находиться суставы) не видно ничего, это означает, что суставные ткани находятся в норме и в них нет никаких патологических изменений и опасных для здоровья деструктивных процессов; когда же в области коленного сустава есть отеки или жидкость, они станут видны на снимке, сделанном посредством рентгенографии коленного сустава. Но точно определить плотность кости с применением такой диагностики не удастся, однако рентген покажет форму, строение костей и поможет определить прогрессирующие в них патологии. Рентгенография коленного участка способна найти и нарушения костной ткани.
Если костная ткань на том или ином участке организма начала разрушаться и утончаться, рентген обнаружит это отклонение, поэтому данный метод исследования применяют как один из эффективных способов выявления остеопороза.
Как распознать и лечить растяжение связок плечевого сустава
Одной из наиболее частых типов травм является растяжение связок плечевого сустава. Столь высокая частота объясняется особенностью строения и выполняемой функциональностью плечевого сустава. Вследствие этого, рука отказывается работать в качестве рабочего органа, и человеку уже не предоставляется возможность осуществлять не только сложные профессиональные, но и простые бытовые работы.
Если травмируется плечо, ответственный момент наступает при дифференциации растяжения от разрыва связочного аппарата, так как именно от того, насколько правильно будет поставлен диагноз, зависят и предполагаемые последствия.
Основные симптомы представлены:
- Болезненными ощущениями в плечевом суставе, в особенности при пальпации или движении.
- Появлением покраснений и гипертермии кожного покрова в участке плеча.
- Началом образований гематом.
Основополагающие симптомы – это болезненные ощущения. В случае небольшого разрыва, они носят ноющую, тупую и нерезкую характеристику. При массивном разрыве, боль достаточно сильная и зачастую нестерпимая. Кроме того, преимущественно головка плечевой кости будет смещена вперед или впадину подмышки. Заднее растяжение встретить можно достаточно редко.
Симптомы имеют свойство нарастать спустя некоторое время после получения травмы. Болезненные ощущения становятся нестерпимыми, а сила мышц в руке ослабевает.
Несомненно, симптомы могут иметь отличия друг от друга, и зависят от того, насколько тяжела травма и степень повреждения.
Так, в случае сильного механического воздействия могут полностью разорваться связки и капсулы плечевого сустава. В данном случае, такие связующие элементы не могут зафиксировать головку кости плеча. Последняя же, в свою очередь, выскальзывает из лопаточной впадины – начинает развиваться вывих. Наряду с этим появляется кровоизлияние.
Лечение растяжения в первую очередь направляется на то, чтобы устранить симптомы. Так, растяжение плечевого сустава имеет следующую схему лечения:
- Обезболивание.
- Восстановление двигательной функциональности.
- Устранение осложнений и воспалений.
Таким образом, лечить такую травму нужно консервативными методиками. Обезболивание купируется замораживанием в пораженном участке посредством применения новокаина или хлорэтила, а также при помощи наложения давящей повязки. В том случае, если растяжение связок плечевого сустава незначительно, то можно просто приложить холод к участку травмы: такая процедура повторяется на протяжении нескольких суток, при одновременном обеспечении покоя поврежденной руки.
Кроме того, чтобы снять боль применяются анальгетики, преимущественно те, в которых содержится анальгин и парацетамол, к примеру, Панадол, Темпалгин, Эффералган и другие. Для снятия отечности сустава назначаются медикаментозные препараты с содержание ибупрофена или диклофенака. Такие средства принимаются внутрь от 1 до 2 таблеток несколько раз в сутки. Восстановительная терапия продолжается порядка месяца.
Чтобы стимулировать регенерацию тканей назначается глюкозамин, гиалуроновая кислота. Такие препараты принимаются внутрь и посредством внутрисуставного введения. Последними оказываются более выраженная эффективность, благодаря чему воздействие происходит в непосредственном участке поражения. В некоторых случаях практикуется впрыск искусственной жидкости сустава, не стимулирующей восстановление, но облегчающей движение.
Спустя некоторое время после получения травмы лечить растяжение нужно курсом физиотерапии, представленным лазеротерапией, электрофорезом и фонофорезом. Также используется магнитотерапия, ЛФК, УВЧ и массаж.
Эффективно помогают мази в случае растяжения связок плечевого сустава. Они бывают различными по воздействию:
- Гомеопатические – помогают в улучшении местного обмена, притормаживают разрушение ткани и положительно влияют на их регенерацию, оказывая анальгезирующее воздействие. К таким препаратам можно отнести Цель Т и Траумель С. Первый препарат помогает в укреплении связочного аппарата, восстановлении костной и хрящевой ткани. Накладывается до 5 раз в сутки, либо в виде компресса. Траумель С является обезболивающей, антивоспалительной и иммуномодулирующей мазью. Наносятся тонким слоем до трех раз в день на протяжении месяца.
- Отвлекающие и разогревающие – помогают в улучшении питания тканей, снять болезненные ощущения, а также в активизации местного кровообращения. Растяжение связок плечевого сустава помогают вылечить такие мази, как: Финалгон (наносится посредством аппликатора тонким слоем), Капсикам (легко втирается несколько раз в сутки) Эфкамон, Никовфлекс, Апизартрон (в составе имеется пчелиный яд), Випросал (содержится змеиный яд).
- Хондопротекторы – оказывают воздействие на замедление дегенерации в ткани, а также на восстановление тканевого обмена веществ. Растяжение лечат: Терафлекс М, Хондроитин, Хондроксид. Их нужно нанести тонким слоем несколько раз в сутки, слегка втереть и оставить до полного впитывания.
- Нестероидные противовоспалительные – уменьшают болезненные ощущения, снимают воспаления, однако, имеют большое число побочных явлений и противопоказаний. Запрещается применение таких препаратов на протяжении долгого периода времени. Представлены средствами: Найз, Ибупрофен, Фенилбутазон, Нимесулид.
- Комбинированные – помимо всего вышесказанного имеют эффект рассасывания, уменьшая риск образования тромб. Известным препаратом данной группы является гель Долобене. Он представляет собой противовоспалительный, противоотечный, и регенерирующий препарат. Гель должен наноситься на чистый кожный покров несколько раз в сутки.
Определенными анальгезирующими свойствами обладают и лекарственные растения, к примеру, корень сельдерея, трава тысячелистника, цветки пижмы. Они заливаются крутым кипятком в соответствии с расчетом: на 1 столовую ложку сырья приходится 300 мл. Принимать средство нужно по одной трети до 4 раз в сутки до приема пищи.
- sustavlife
- Травмы
- Растяжение
- Анатомия
- Болезни
- Сколиоз
- Радикулит
- Подагра
- Остеохондроз
- Остеопороз
- Киста
- Другие болезни
- Грыжа
- Бурсит
- Артроз
- Артрит
- Голова
- Диагностика
- Лекарства
- Лечение
- Хирургическое
- Физиотерапия
- Народные средства
- Медикаментозное
- Массаж
- ЛФК
- Йога
- Диета
- Нога
- Тазобедренный
- Стопа
- Мениск
- Коленный сустав
- Голеностоп
- Ортопедические изделия
- Рука
- Плечевой
- Локтевой
- Кисть и запястье
- Связки
- Синдромы
- Спина
- Шейный отдел
- Спинной мозг
- Поясница
- Позвоночник
- Травмы
- Растяжение
- Перелом
- Вывих
- Упражнения
- Карта сайта
Одной из наиболее частых типов травм является растяжение связок плечевого сустава. Столь высокая частота объясняется особенностью строения и выполняемой функциональностью плечевого сустава. Вследствие этого, рука отказывается работать в качестве рабочего органа, и человеку уже не предоставляется возможность осуществлять не только сложные профессиональные, но и простые бытовые работы.
Если травмируется плечо, ответственный момент наступает при дифференциации растяжения от разрыва связочного аппарата, так как именно от того, насколько правильно будет поставлен диагноз, зависят и предполагаемые последствия.
Основные симптомы представлены:
- Болезненными ощущениями в плечевом суставе, в особенности при пальпации или движении.
- Появлением покраснений и гипертермии кожного покрова в участке плеча.
- Началом образований гематом.
Основополагающие симптомы – это болезненные ощущения. В случае небольшого разрыва, они носят ноющую, тупую и нерезкую характеристику. При массивном разрыве, боль достаточно сильная и зачастую нестерпимая. Кроме того, преимущественно головка плечевой кости будет смещена вперед или впадину подмышки. Заднее растяжение встретить можно достаточно редко.
Симптомы имеют свойство нарастать спустя некоторое время после получения травмы. Болезненные ощущения становятся нестерпимыми, а сила мышц в руке ослабевает.
Несомненно, симптомы могут иметь отличия друг от друга, и зависят от того, насколько тяжела травма и степень повреждения.
Так, в случае сильного механического воздействия могут полностью разорваться связки и капсулы плечевого сустава. В данном случае, такие связующие элементы не могут зафиксировать головку кости плеча. Последняя же, в свою очередь, выскальзывает из лопаточной впадины – начинает развиваться вывих. Наряду с этим появляется кровоизлияние.
Лечение растяжения в первую очередь направляется на то, чтобы устранить симптомы. Так, растяжение плечевого сустава имеет следующую схему лечения:
- Обезболивание.
- Восстановление двигательной функциональности.
- Устранение осложнений и воспалений.
Таким образом, лечить такую травму нужно консервативными методиками. Обезболивание купируется замораживанием в пораженном участке посредством применения новокаина или хлорэтила, а также при помощи наложения давящей повязки. В том случае, если растяжение связок плечевого сустава незначительно, то можно просто приложить холод к участку травмы: такая процедура повторяется на протяжении нескольких суток, при одновременном обеспечении покоя поврежденной руки.
Кроме того, чтобы снять боль применяются анальгетики, преимущественно те, в которых содержится анальгин и парацетамол, к примеру, Панадол, Темпалгин, Эффералган и другие. Для снятия отечности сустава назначаются медикаментозные препараты с содержание ибупрофена или диклофенака. Такие средства принимаются внутрь от 1 до 2 таблеток несколько раз в сутки. Восстановительная терапия продолжается порядка месяца.
Чтобы стимулировать регенерацию тканей назначается глюкозамин, гиалуроновая кислота. Такие препараты принимаются внутрь и посредством внутрисуставного введения. Последними оказываются более выраженная эффективность, благодаря чему воздействие происходит в непосредственном участке поражения. В некоторых случаях практикуется впрыск искусственной жидкости сустава, не стимулирующей восстановление, но облегчающей движение.
Спустя некоторое время после получения травмы лечить растяжение нужно курсом физиотерапии, представленным лазеротерапией, электрофорезом и фонофорезом. Также используется магнитотерапия, ЛФК, УВЧ и массаж.
Эффективно помогают мази в случае растяжения связок плечевого сустава. Они бывают различными по воздействию:
- Гомеопатические – помогают в улучшении местного обмена, притормаживают разрушение ткани и положительно влияют на их регенерацию, оказывая анальгезирующее воздействие. К таким препаратам можно отнести Цель Т и Траумель С. Первый препарат помогает в укреплении связочного аппарата, восстановлении костной и хрящевой ткани. Накладывается до 5 раз в сутки, либо в виде компресса. Траумель С является обезболивающей, антивоспалительной и иммуномодулирующей мазью. Наносятся тонким слоем до трех раз в день на протяжении месяца.
- Отвлекающие и разогревающие – помогают в улучшении питания тканей, снять болезненные ощущения, а также в активизации местного кровообращения. Растяжение связок плечевого сустава помогают вылечить такие мази, как: Финалгон (наносится посредством аппликатора тонким слоем), Капсикам (легко втирается несколько раз в сутки) Эфкамон, Никовфлекс, Апизартрон (в составе имеется пчелиный яд), Випросал (содержится змеиный яд).
- Хондопротекторы – оказывают воздействие на замедление дегенерации в ткани, а также на восстановление тканевого обмена веществ. Растяжение лечат: Терафлекс М, Хондроитин, Хондроксид. Их нужно нанести тонким слоем несколько раз в сутки, слегка втереть и оставить до полного впитывания.
- Нестероидные противовоспалительные – уменьшают болезненные ощущения, снимают воспаления, однако, имеют большое число побочных явлений и противопоказаний. Запрещается применение таких препаратов на протяжении долгого периода времени. Представлены средствами: Найз, Ибупрофен, Фенилбутазон, Нимесулид.
- Комбинированные – помимо всего вышесказанного имеют эффект рассасывания, уменьшая риск образования тромб. Известным препаратом данной группы является гель Долобене. Он представляет собой противовоспалительный, противоотечный, и регенерирующий препарат. Гель должен наноситься на чистый кожный покров несколько раз в сутки.
Определенными анальгезирующими свойствами обладают и лекарственные растения, к примеру, корень сельдерея, трава тысячелистника, цветки пижмы. Они заливаются крутым кипятком в соответствии с расчетом: на 1 столовую ложку сырья приходится 300 мл. Принимать средство нужно по одной трети до 4 раз в сутки до приема пищи.
Что видно на снимке в норме?
Большинству пациентов приходится сохранять результаты своих обследований, так как врачу иногда нужно сравнить их для понимания полной картины болезни. В одних случаях для определения скорости развития патологии, а в других – для контроля эффективности назначенной терапии.
Чтобы врач мог сопоставить ранние и новые снимки, следует их хранить в большом бумажном конверте, не допуская никаких деформаций. При особой необходимости можно свернуть в трубочку. Обязательно беречь их от царапин, загрязнений или иных повреждений, так как они могут проявиться как патологии и сбить врача с толку.
На снимке здорового сустава в прямой проекции видны суставные концы бедренной и большеберцовой кости. На их поверхности нет осколков или трещин. Плотность костной ткани тоже одинакова. Поверхности концов костей соответствуют друг другу. Суставная щель симметрична с обеих сторон и одинаковой ширины, не имеет наростов или вкраплений.
Когда начинать занятия?
Начинать ЛФК после перелома локтевого сустава можно почти сразу после накладывания гипса – через несколько дней после этого. Необходимо выполнять простейшие упражнения для пальцев, но предварительно нужно проконсультироваться с врачом. Иногда при переломе специалисты запрещают любые движения поврежденной конечностью или ее кистью. При отсутствии подобных противопоказаний, начните заниматься ежедневно:
- Сжимайте-разжимайте пальцы в кулак.
- Разводите пальцы.
- Поочередно выполняйте каждым пальцем круговые движения.
- Купите обычный пластилин и разминайте его, поддерживая моторику.
Определение эпикондилита локтевого сустава
Итак, эпикондилит это дегенеративно — дистрофическое поражение энтезисов. Эпикондилит локтевого сустава делят по анатомическому принципу на латеральный и медиальный. Возникновение каждого из них связано с определенным типом физической нагрузки на локтевой сустав.
Читайте также: