Лучевое поражение костного мозга
После масштабных техногенных катастроф 20-го века опасность ионизирующего излучения стала предметом страха для многих людей. Однако и в обычной жизни мы сталкиваемся с влиянием радиации. Последствия облучения зависят от многих факторов, и, если доза достаточно высока, они могут быть очень опасны. Впрочем, современная медицина знает, как минимизировать риск для здоровья. О способах реабилитации после облучения расскажем в этой статье.
Виды облучения, которым может подвергнуться организм
Нормальный, безопасный для здоровья радиационный фон составляет 0,1-0,2 мкЗв/ч (зиверт — современная единица измерения поступившей в организм радиации). Значения до 0,6 мкЗв/ч считаются допустимым облучением. Более высокие показатели радиации несут прямую угрозу здоровью людей — при условии, что они действуют постоянно, а не в разовой дозе. [1]
В повседневной жизни мы не можем полностью защититься от ионизирующего излучения. Оно сопровождает нас повсюду — при контакте со стройматериалами, из которых построены здания, в процессе пользования бытовым газом, во время авиаперелетов. Уровень облучения определяется разными условиями — регионом проживания, профессиональной деятельностью и другими. Например, в некоторых областях радиационный фон выше из-за того, что в земной коре находится большое количество радиоактивных веществ. Люди, живущие поблизости от атомных электростанций и прочих объектов ядерного комплекса, а особенно работающие на таких предприятиях, сильнее подвергаются облучению.
Помимо естественных источников радиации, есть еще и искусственные. Чаще всего мы сталкиваемся с ними во время медицинского вмешательства. Рентгеновские методы исследования считаются безопасными: пациент получает очень малую дозу радиации.
Гораздо более сильное облучение происходит во время лучевой терапии, которая применяется чаще всего при лечении злокачественных опухолей. Самая распространенная схема — регулярное локальное воздействие разовыми дозами в 200-250 рад (2-2,5 Зв) [2] . Ионизирующее излучение в таких масштабах разрушает опухолевые клетки, но затрагивает и расположенные рядом здоровые ткани. При соблюдении правил лучевой терапии эти негативные эффекты сводятся к минимуму.
В зависимости от того, где находится источник, различают два типа облучения:
- Внешнее , когда радиация действует на организм снаружи. Его природным источником служат, например, лучи из космоса. Внешнему облучению искусственного происхождения человек подвергается во время рентгенодиагностики и лучевой терапии;
- Внутреннее , когда излучение исходит из источника в самом организме. Радиоактивные вещества могут проникнуть через легкие с воздухом, через ЖКТ с пищей и водой, через поврежденную кожу. Их также используют при некоторых видах медицинских процедур (радиоизотопная диагностика). Попав в организм, радионуклиды продолжают действовать до момента полного распада или выведения.
Кроме того, виды облучения классифицируются по:
- типу ионизирующих частиц (-альфа, -бета, -гамма, рентгеновские и т. д.);
- продолжительности воздействия (острое — в течение минут или часов, пролонгированное — несколько дней или месяцев, хроническое — длящееся годами, но в малых дозах);
- площади поражения тела (местное, широкопольное, общее);
- смертельным последствиям, зависящим от дозы (сублетальное, летальное, сверхлетальное).
При сильном кратковременном облучении или продолжительном воздействии не столь больших (но превышающих допустимые) доз радиации у людей формируется лучевая болезнь. Ее симптомы и отдаленные последствия разнообразны. Главное, от чего они зависят, — это доза облучения, полученная за определенный период времени. С этой позиции выделяют две формы болезни: острую и хроническую.
Острая лучевая болезнь
Это угрожающее жизни состояние возникает, когда организм в течение короткого времени подвергается равномерному воздействию внешнего ионизирующего излучения в дозе более 1 Зв. [3] Есть несколько форм болезни. Какая именно из них разовьется, зависит от степени облучения. Мы будем говорить только о костномозговой форме, которая возникает под действием дозы 1-6 Зв и, в свою очередь, подразделяется на несколько степеней:
- легкая — 1-2 Зв;
- среднетяжелая — 2-4 Зв;
- тяжелая — 4-6 Зв;
- сверхтяжелая — более 6 Зв.
Выделяют несколько стадий прогрессирования острой лучевой болезни. Начальный период, который длится до 5 дней от момента облучения, проявляется признаками интоксикации: рвотой, головной болью, слабостью, лихорадкой, покраснением кожи. Они выражены тем сильнее, чем тяжелее степень болезни.
Затем эти симптомы проходят, и наступает фаза затишья. Состояние после облучения на данном этапе удовлетворительное, что создает ложное впечатление о выздоровлении. Определить поражение костного мозга можно по анализам крови.
Далее болезнь вступает в фазу разгара. Симптоматика в этом периоде разнообразна. В крови больных отмечается уменьшение уровня лейкоцитов и тромбоцитов, развивается анемия. Присоединяются инфекции, возникают кровотечения, язвы на слизистой оболочке рта, атрофические изменения кожи, поражения желудочно-кишечного тракта, сердечно-сосудистой системы. Впоследствии может развиться радиационный гепатит.
Легкая и среднетяжелая формы болезни при адекватном и вовремя начатом лечении заканчиваются выздоровлением. Клетки костного мозга со временем восстанавливаются. Однако спустя месяцы или годы после облучения болезнь может напомнить о себе.
В результате воздействия радиации в дозах от 10 Зв и выше возникают другие формы острой лучевой болезни: кишечная, сосудистая, церебральная. Они во всех случаях приводят к летальному исходу, быстрота наступления которого зависит от степени облучения: от нескольких дней до нескольких часов или даже секунд. [4]
Хроническая лучевая болезнь
Ее причина — долгое непрерывное или часто повторяющееся воздействие сравнительно невысоких доз радиации (0,1-0,5 Зв в сутки) [5] . Заболевание развивается постепенно, процесс длится годы. В зависимости от общей дозы облучения различают степени тяжести: легкая и среднетяжелая — 1-5 Зв, тяжелая — свыше 5 Зв. Хроническая лучевая болезнь протекает в три стадии.
Стадия формирования заболевания , когда появляется и нарастает симптоматика. Чем тяжелее степень поражения, тем она ярче. При легкой форме изменения в крови незначительны, нарушения работы внутренних органов выражены неявно (чаще всего бывают расстройства ЖКТ). На первом плане — явления астении: головные боли, утомляемость, раздражительность, плохой сон.
Среднетяжелая форма болезни сопровождается отчетливыми симптомами. Больные жалуются на слабость, утомляемость, боли в костях. Часто возникают кровотечения, кровоизлияния в кожу. Заметны атрофические явления: кожа становится сухой, утрачивает эластичность, выпадают волосы, истончаются ногти. Нарушаются функции ЖКТ и печени. При исследовании крови выявляются анемия, уменьшение содержания лейкоцитов, тромбоцитов и другие признаки угнетения кроветворения.
При тяжелой форме все эти симптомы выражены еще резче. Развивается сильная анемия, возникают кровотечения, поражаются внутренние органы и ЦНС. Часты инфекционные осложнения.
Стадия восстановления . Легкая степень ХЛБ при прекращении облучения имеет благоприятный прогноз, заканчивается выздоровлением через 2 месяца. Среднетяжелая форма протекает годами, периодически обостряется, завершается частичной ремиссией. При тяжелой степени нередко бывает летальный исход (из-за инфекции или кровотечения).
Стадия отдаленных последствий . Перенесенная лучевая болезнь спустя годы может напомнить о себе развитием злокачественных опухолей, иммунных заболеваний, склероза сосудов, катаракты, нарушений работы органов пищеварения. Продолжительность жизни больных уменьшается. Отдаленные последствия облучения могут сказаться и на потомстве (генные мутации).
Лечение после облучения ведется по нескольким направлениям. Его задачи сводятся к облегчению симптомов, нормализации психологического состояния больного, предупреждению осложнений.
Симптоматическая терапия острой лучевой болезни начинается после оказания первой помощи. Она включает купирование рвоты, нормализацию водного баланса, детоксикацию. Назначают сосудистые средства для предотвращения коллапса и шока.
При хронической лучевой болезни применяют физиотерапию, щадящую, но полноценную диету, лечебную физкультуру (при легкой форме), средства, поддерживающие работу ЦНС, витамины. При среднетяжелом течении добавляют стимуляторы кроветворения, гормональные препараты, антибиотики. Иногда приходится прибегать к переливанию крови, в тяжелых случаях — к трансплантации костного мозга.
Психотерапия играет большую роль в восстановлении после облучения, особенно в случае острой формы болезни. Люди часто оказываются под воздействием больших доз радиации в результате аварий, которые сами по себе являются психотравмирующим фактором.
Профилактика осложнений — как ближайших, так и отдаленных — имеет очень большое значение. Для повышения стойкости организма к воздействию радиации назначают растительные адаптогены (элеутерококк, женьшень, лимонник), комплексы витаминов и аминокислот, нуклеозиды. Чтобы предупредить инфекционные осложнения острого лучевого поражения, больного помещают в асептические условия, вводят антибиотики.
Особой чувствительностью к радиационному воздействию отличается пищеварительная система. Нарушениями ЖКТ часто осложняются острая и хроническая формы лучевой болезни. Для поддержки работы органов пищеварения используется ферментная терапия.
С излучением мы сталкиваемся повсюду, но иногда его дозы оказываются выше допустимых. Особенно подвержены риску работники предприятий ядерного комплекса и ТЭК, люди, проживающие вблизи таких объектов, а также сотрудники медицинских и научно-исследовательских учреждений, которые вынуждены взаимодействовать с источниками радиации. При сильном или продолжительном облучении возникает лучевая болезнь, исход которой во многом зависит от своевременно начатой терапии.
Имеются противопоказания. Перед применением необходима консультация врача.
Благодаря костному мозгу кровь человека обновляется за счет постоянного обновления клеток. Рак костного мозга может возникнуть при развитии различных клеточных мутаций. Костный мозг является мягкой массой, заполняющей кость изнутри и содержащий в себе стволовые клетки. Они восстанавливают клетки остальных органов, если те по каким-либо причинам разрушились.
Данная патология еще называется саркомой костного мозга или миеломной болезнью и приводит к разрастанию и неконтролируемому делению атипичных клеток, которые начинают вытеснять здоровые. В итоге ткани костного мозга мутируют и перестают нормально функционировать. Это влияет на работу других органов, начинает страдать весь организм, что нередко несет прямую угрозу жизни человека. Бывают случаи, когда человек при такой патологии может прожить без лечения несколько лет, но это случается очень редко и жизнь таких людей наполнена мучениями. Своевременная диагностика и терапия позволяют улучшить состояние больного и продлить его жизнь.
Причины
По среднестатистическим данным рак костного мозга очень редко является отдельным заболеванием. Как правило, опухоль костного мозга возникает из-за других форм рака, вернее, из-за метастазов от онкологии какого-то другого органа, например, от поражения опухолью щитовидной железы, груди у женщин, лёгкого. У детей костный мозг наиболее часто поражается раком по причине нейробластомы. При этой болезни у шестидесяти процентов пациентов происходит метастазирование в костный мозг.
При раке толстой кишки поражение метастазами стволовых клеток происходит лишь в восьми процентах случаев. Атипичные клетки проходят по кровеносной и лимфатической системе по всему организму человека, добираясь от первичного места поражения к костному мозгу. Поспособствовать возникновению онкологии КМ может опухоль в любом органе человеческого тела. Замечено, что доброкачественные опухоли также могут стать причиной развития ракового процесса в костном мозге.

Но случается так, что раку костного мозга не предшествует онкология других органов и систем. Причины заболеваний такого рода до конца не изучены. Факторами, провоцирующими развитие онкологии, могут быть:
- инфекционные поражения,
- химическое воздействие,
- наследственный фактор,
- вредные привычки.
По показаниям большинства исследований костный мозг поражается опухолью из-за соматической мутации плазмоцитов. Это основные клетки, вырабатывающие антитела и способствующие развитию В-лимфоцитов. Таким образом, рак КМ начинается, потому что разрушается миелоидная ткань по причине большого количества в ней плазмацитов. В некоторых случаях они полностью вытесняют здоровую кроветворную ткань.
Стадии и формы
Симптомы рака костного мозга практически отсутствуют, и могут указывать на наличие других заболеваний, поэтому опухоль в костном мозге почти никогда не диагностируется на начале своего развития. Всего поражение костного мозга опухолью имеет четыре стадии, где первая является самой легкой, а четвертая самой тяжелой степенью повреждения костного мозга. При четвертой степени опухоли метастазируют не только в расположенные рядом органы, но и по всему организму больного, включая кровеносную систему.
- 1 стадия начинает свое развитие с нарушения функций иммунитета, усиления бесконтрольного деления клеток и их озлокачетвление. Прогноз на полное излечение при диагностировании заболевания на данном этапе составляет от девяноста пяти до ста процентов.
- На 2-й стадии раковые клетки скапливаются, и формируется опухоль. Если форма рака острая, то происходит быстрое прогрессирование. Прогноз на выздоровление по-прежнему высок при своевременной диагностике и начале терапии.
- На 3-й стадии раковые клетки начинают пускать метастазы по организму, попадая в кровоток и лимфоток. Прогноз на выздоровление составляет пятьдесят процентов, после лечения химическими противоопухлевыми препаратами пациенты живут от пяти до восьми лет.
- 4-я стадия самая тяжелая, раковые опухоли диагностируются даже в отдаленных органах. Вероятность того, что пациента излечат полностью практически нулевая. Такие больные живут от одного до четырех лет.
Форма рака может носить острый и хронический характер. При острой форме течение агрессивное, а метастазы расходятся очень быстро. Хроническая форма более мягкая, ремиссии можно достичь проще, а люди с такой формой чаще выживают. Острая форма диагностируется в семидесяти процентах от всех случаев. В отличие от других заболеваний, острая форма не может переходить в хроническую, а вот хроническая может обостриться во время бластного криза.
При обострении хронической формы человек может прожить полгода или год, после чего умирает. Если вовремя начать лечение хронической формы, то длительность жизни повышается до пяти или семи лет. В некоторых случаях рак излечивается полностью. Если после терапии у пациента пять лет не проявляются никакие симптомы, это говорит о полном выздоровлении.
Симптомы
Симптомы рака костного мозга первой стадии почти всегда отсутствуют или незначительны:
- небольшая потеря веса,
- утомляемость,
- снижение аппетита,
- озноб и лихорадка,
- большие слюнные железы.
Такие признаки могут сопровождать много других болезней, даже простое ОРВИ, потому больные не спешат обращаться к доктору. Позже с образованием костной опухоли появляются такие признаки:
- на кости возникает нарост (иногда несколько),
- в костях ощущаются боли,
- суставы отекают,
- подвижность ограничивается,
- начинается дефицит железа в крови.
К этим признакам часто присоединяются головные боли и головокружения, носовое кровотечение, трудности с дыханием, человек ощущает слабость, на его теле без причины возникают кровоподтеки. Симптомы заболевания взрослых не такие тяжелые, как у детей. Клиническая картина и ее выраженность может отличаться в зависимости от локализации опухоли костного мозга. Человек должен обратиться к врачу при первых же признаках рака костного мозга, это увеличит его шансы на жизнь.
Диагностика
Заболевания костного мозга, в частности, рак чаще диагностируются на второй стадии. Перед тем как проводить обследование, доктор проводит сбор анамнеза, выслушивает жалобы больного. Диагностика рака костного мозга обязательно включает проверку состояния крови. Кроме анализа крови делается анализ мочи и кала. Кровь также берут на биопсию, проводят рентгенологическое исследование.
Помимо простого рентгена методы диагностики включают контрастный рентген и биохимию ткани опухоли. Если на рентгеновском снимке видна вся опухоль, то это говорит о первичном раке. При видимости только метастазов можно подозревать вторичный раковый процесс. В таком случае, пациент обследуется полностью для выявления основного заболевания, которое могло привести к раку КМ.
Лечение
Рак костного мозга требует длительного и сложного лечения. При лечении рака костного мозга применяется симптоматическая терапия медикаментозными средствами – гормонами, андрогенами, глюкокортикостероидами, анаболиками и т.д. Такие сильные препараты имеют массу побочных эффектов.
Лечение рака костного мозга у взрослых пациентов и у детей одинаково и может состоять из:
- курсов химиотерапии – приема химических препаратов, которые угнетают рост опухоли и убивают ее,
- лучевой терапии – облучения пораженных участков для расщепления опухоли,
- пересадки костного мозга проводимой после облучения и способной вызвать стойкую ремиссию или выздоровление.
Дети поддаются лечению лучше взрослых пациентов.
Когда химиотерапия и противоопухолевые препараты не помогают, пересадка костного мозга может быть единственным шансом на спасение человека. Однако такая сложная операция подходит не всем пациентам. Во время оперативного вмешательства больному вводятся донорские стволовые клетки.
Однако донор обязательно должен быть гистосовместимым и его очень тяжело найти. Именно поэтому беременным женщинам предлагают заключить контракт с банком стволовых клеток и сохранить пуповинную кровь ее ребенка при родах, ведь в ней стволовые клетки содержатся в огромном количестве и в случае болезней подходят для пересадки не только ребенку, но и его родственникам. Пересадка костного мозга делится на два вида:
- При аллогенном виде больному пересаживаются чужие клетки,
- При аутологичном виде пациенту трансплантируются свои же, но здоровые клетки.
После проведения операции необходима реабилитация на протяжении нескольких месяцев. В этот период иммунитету предстоит перестроиться, потому человек может часто и тяжело болеть инфекционными заболеваниями, быстро уставать, испытывать эмоциональные и нервные расстройства. Эти осложнения операции проходят приблизительно через год.
Прибегая к народной медицине, следует помнить, что она не заменяет ни гармонотерапию, ни другие медикаментозные препараты, ни хирургическое лечение, а является лишь дополнением к основной терапии. После консультации с доктором можно принимать настой каштана конского, черники, тысячелистника.
Профилактика
Для предотвращения новообразований рекомендуется укреплять иммунную систему. Полностью уберечь от онкологической болезни костного мозга, это не может, но существенно снизит вероятность такого заболевания, как рак. Поскольку саркома костного мозга – заболевание, которое возникает по непонятным причинам, полностью уберечься от него каким-то конкретным способом невозможно, но чем здоровее образ жизни ведет человек, тем меньше у него шансов заболеть.
Врачи рекомендуют употреблять в пищу то, что полезно именно для костного мозга:
- Жирную морскую рыбу,
- Морскую капусту,
- Грецкие орехи.
Для укрепления иммунной системы можно прибегнуть к употреблению аптечных иммуномодуляторов.

Осложнения и прогноз
При раке костного мозга прогноз, в большинстве случаев, очень неутешительный. Но при своевременном обращении к доктору бывает получается полностью излечить пациента. Каждый, кто столкнулся с раком, хочет знать, сколько живут люди данным диагнозом. Это зависит от многого:
- своевременное начало терапии,
- соблюдение врачебных рекомендаций,
- эффективность лечения,
- возраст пациента,
- условия жизни больного.
Если при раке другого органа пошли метастазы в костный мозг, это говорит о том, что процесс запущен. В таком случае лечение может не дать эффекта. При своевременной диагностике первичной миеломы выживаемость пациентов достигает семидесяти пяти процентов. Метастазирование в костный мозг опухолей костной ткани приводит к вторичной саркоме, практически всегда может привести к летальному исходу. По среднестатистическим данным после того, как рак был обнаружен и пролечен, пациент умирает через период от трех до пяти лет.
Костный мозг является одним из важнейших органов, который отвечает за кроветворные функции. С его помощью происходит выработка жизненно необходимых компонентов крови, из которых самыми важными являются:
- лейкоциты;
- тромбоциты;
- эритроциты.
Названия заболеваний костного мозга, симптомы и диагностика их представлены ниже. Но сначала нужно более подробно узнать о компонентах крови.
Эритроциты
В состав эритроцитов входит важный компонент под названием "гемоглобин", именно он придает крови характерный красный цвет. Главной целью эритроцитов является транспортировка кислорода по всему организму. Мозг наиболее требователен к постоянной доставке новых партий кислорода, поэтому в нем раньше всего чувствуется его недостаток. Это обычно происходит в случае недостаточного количества эритроцитов. Из-за этого человек бледнеет и начинает испытывать головные боли.
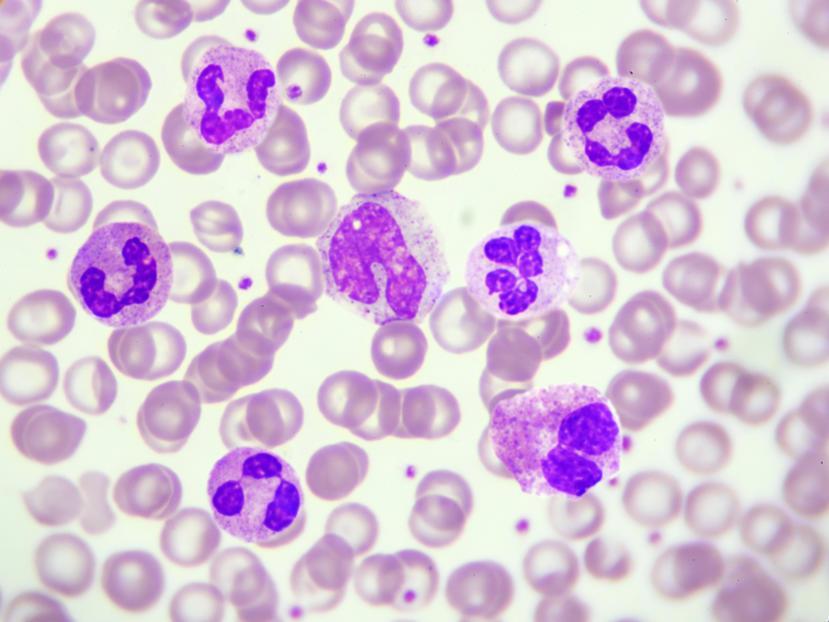
Лейкоциты
Еще одним неотъемлемым компонентом крови, который вырабатывается костным мозгом, являются лейкоциты. Это белые кровяные тельца, стоящие на страже организма и отражающие нападения болезнетворных микробов, которые пытаются нарушить нормальную работу организма. Для этого лейкоциты вырабатывают специальные защитные средства.
Тромбоциты
Третьей группой кровяных телец считаются кровяные пластинки, именуемые также тромбоцитами. Они заботятся о том, чтобы при появлении царапины кровотечение моментально останавливалось. При этом кровь делается липкой, и ранка от повреждения моментально затягивается. Немаловажно, чтобы организм при этом не лишился большого количества крови.
Поэтому даже небольшое нарушение в его стабильной работе может привести к замедлению и даже остановке выработки новой крови, в связи с чем появляются серьезные проблемы в работе организма.
Клетки
В костном мозге человека также расположены уникальные стволовые клетки, которые обладают способностью превращаться в любые необходимые для организма клетки. Их очень активно изучают и пытаются применить в новейших методах лечения онкологических заболеваний.
Существует два вида клеток костного мозга:
- красный, который состоит из кроветворной ткани;
- желтый, состоящий из жировой ткани.
Зарождение красных клеток происходит в организме еще во время эмбрионального развития плода. Эти клетки появляются на втором месяце в ключице, а затем формируются в костях рук и ног. Примерно на пятом с половиной месяце развития ребенка костный мозг становится полноценным органом
С возрастом у человека происходит постепенная замена красной ткани на желтую, что сопровождается процессами старения. Организм теряет свои функции, в связи с чем возникают различные заболевание костного мозга. Так как в костном мозге происходит формирование новых кровяных клеток, то существует вероятность возникновения их мутаций. Такие клетки и являются причиной появления злокачественных новообразований.

Апластическая анемия
Апластическая анемия – это заболевание, которое связанно с утратой костным мозгом возможности производства нужного количества всех основных видов клеток крови. Болезнь сочетает в себе признаки анемии (недостаточное число эритроцитов, низкий уровень гемоглобина) и аплазии кроветворения (угнетение выработки всех клеток крови).
Основной симптом заболевания костного мозга у детей и взрослых - это постоянная слабость и апатия, отсутствие сил.
Это очень редкая болезнь: ее частота составляет порядка 2-6 случаев на миллион жителей в год. Она может возникнуть в любом возрасте, но самого пика достигает в молодом (15-30 лет) и пожилом (свыше 60 лет) возрасте.
Однако по-настоящему страшным заболеванием костного мозга, несомненно, является рак. Он имеет очень спутанные и нечеткие симптомы, по которым его довольно проблематично обнаружить на ранних стадиях. А это является жизненно важным действием, поскольку рак поддается лечению только на начальных стадиях. Распространение болезненных метастазов приводит к мучительной смерти в 95 % случаев. Поэтому следует как можно раньше обратить внимание на признаки болезни и обратиться к врачу. Такие несложные действия смогут спасти жизнь больному.

Причины рака
Существует огромное количество причин, из-за которых у человека может развиться болезнь костного мозга. Достаточно важную роль играет образ его жизни, наличие стрессовых ситуаций, ослабленное здоровье по причине наличия проблем с иммунитетом и некоторые особенности здоровья, передаваемые по наследству. К их числу относится предрасположенность к появлению онкологических заболеваний.
Исследования, которые были проведены в последние годы, позволили прийти к выводу, что отдельно от других органов костный мозг довольно редко подвергается поражению. Наиболее всего распространены случаи, когда костный мозг подвергается атаке метастазов.
Специалисты в области онкологии сообщают, что метастазы в костном мозге чаще всего бывают у людей со злокачественными опухолями легких, щитовидной железы, молочных желез, предстательной железы. Попадание метастазов в мозг при злокачественных новообразованиях в толстой кишке бывают только в 8 % случаев. Распространение клеток из очага опухоли происходит при помощи крови, которая и доставляет раковые клетки в костный мозг.
В очень редких случаях возникает и первичный рак этого органа. Ученые до сих пор не пришли к единому мнению по поводу причины его появления. Такие причины, как инфекции, вредоносные химические вещества или прочие негативные воздействия окружающей среды могут играть существенную роль в его возникновении однако каких-либо убедительных доказательств этого не существует.

Симптомы рака
Заболевание имеет очень характерные особенности:
- Сильная слабость, скорая утомляемость.
- Постоянная сонливость и головные боли.
- Боли в кишечнике, которые сопровождаются диареей.
- Постоянная рвота.
- Сильные боли в мышцах и костях.
- Повышенная хрупкость костной ткани.
- Склонность к инфекционным заболеваниям.
Хотя эти симптомы заболевания костного мозга у взрослых не являются стопроцентным способом определения болезни костного мозга, они являются серьезным сигналом для обращения к высококвалифицированному специалисту за консультацией.
Диагностика
Самым эффективным способом диагностики заболеваний костного мозга является анализ крови, который позволяет выявить рак на ранних этапах развития. Довольно часто происходит обнаружение заболевания во время проведения рядовых медицинских процедур, например обычного УЗИ. Как правило, оно выявляет имеющийся рак, который достиг уже третьей стадии, поскольку метастазы в большом количестве распространились в органах пациента и нанесли удар по их стабильной работе.
Обычно такие стадии заболевания не поддаются успешному лечению, можно лишь немного замедлить процесс и заглушить при помощи медикаментов нарастающие болевые ощущения.
Дополнительные методы
Среди всех методов диагностики стоит выделить следующие:
- На сегодняшний день самым эффективным способом диагностики является обычный анализ крови при заболевании костного мозга. Это исследование позволяет диагностировать заболевание на его ранних этапах, причем сделать это очень быстро. Это поможет незамедлительно приступить к процессу лечения, что значительно увеличит шансы пациента на выздоровление.
- Пункция костного мозга представляет собой процедуру изъятия тканей, проводимую с использованием особой техники. Несмотря на то, что это довольно болезненная процедура для пациента, ее необходимо провести для подтверждения подозрений на наличие болезни. Процедура пункции заключается в использовании специального шприца, которым через прокол в груди происходит забор содержимого костей.
- Единственным способом диагностики и оценки степени развития таких опасных патологий, как лимфома и лейкоз, является биопсия костного мозга. Она также помогает оценить эффективность лекарственной терапии.
- Сцинтиграфия — это исследование с применением радиоизотопов, которое позволяет выявить наличие опухолей костей.
- Использование магнитно-резонансной томографии поможет получить полную картину заболевания, выяснить размеры и расположение раковых образование в организме.
- Еще одним современным методом диагностики является компьютерная томография, при помощи которой можно легко выявить различные патологии.
Только врач способен подобрать оптимальный метод исследования, для этого он анализирует уже имеющиеся симптомы.
Методика лечения
Лечение заболеваний костного мозга – это очень длительное, болезненное и дорогостоящее занятие. Для борьбы с анемией используется большое количество медикаментов, имеющих очень серьезные побочные эффекты. Самым радикальным способом лечения является пересадка костного мозга.
При раке костного мозга применяется три основных метода лечения:
- Во время проведения химиотерапии пациент принимает определенное количество специальных препаратов, которые оказывают воздействие на раковые клетки, вызывая их гибель, и заодно уничтожают метастазы. Такие препараты обычно назначаются курсами, количество которых устанавливается лечащим врачом. Они вызывают большое количество неприятных побочных эффектов, которые сильно ухудшают состояние пациента.
- Перед подготовкой к пересадке костного мозга используется лучевая терапия, во время которой при помощи больших доз радиации уничтожается собственный пораженный костный мозг. Пересадка костного мозга в некоторых случаях является единственным способом спасти человека. Для этого новый костный мозг берется у донора, которым очень часто выступает близкий родственник. Затем его помещают в организм больного, где он должен успешно прижиться. Через некоторое количество времени новые клетки восстанавливают стабильную работу организма.
- К большому сожалению, такая процедура может помочь лишь на начальных стадиях рака. На третьей или четвертое стадии успешное лечение невозможно, однако имеются некоторые способы, которые помогут облегчить боли и немного продлить жизнь больного.
Пересадка
Показания к пересадке важны для пациентов, страдающих гематологическими, онкологическими либо некоторыми наследственными болезнями. Кроме того своевременные показания важны для пациентов с острыми хроническими лейкозами, лимфомами, различными типами анемий, нейробластомами и разными типами комбинированного иммунодефицита.
Пациенты, больные лейкемией либо каким-либо из типов иммунного дефицита, обладают плюрипотентными СК, которые функционируют не должным образом. У заболевших лейкозом в крови начинает формироваться огромное число клеток, не прошедших все периоды развития. В случае же с апластической анемией кровь перестает восстанавливать нужное число клеток. Деградированные либо же незрелые и некачественные клетки неприметно перенасыщают артерии и костный мозг, а со временем разносятся и на другие органы.
Для того чтобы прекратить рост и уничтожить вредные клетки при заболеваниях красного костного мозга, назначается крайне радикальная терапия, такая как химиотерапия либо радиотерапия. К сожалению, во время данных радикальных операций умирают как больные клеточные составляющие, так и здоровые. И по этой причине погибшие клетки органа кроветворения сменяются здоровыми плюрипотентными СК или самого пациента, или совместимого донора.
Нужно следить за своим здоровьем, регулярно посещать специалистов, ежегодно проходить плановый медицинский осмотр. При первых признаках заболевания костного мозга следует сразу же обратиться к врачу.
Читайте также:


