Лучевая диагностика заболеваний костей черепа
Тяжелые осложнения в виде офтальмоплегии, экзофтальма наступают при
нарушении целости верхней глазничной щели, амавроза — при повреждении
зрительного канала в результате сдавления или разрыва зрительного нерва.
Переломы скуловой дуги и челюстей сопровождаются нарушением движе
ний нижней челюсти, акта речи, жевания, а смещение отломков челюсти приво
дит к изменению прикуса.
Повреждение места выхода тройничного нерва может привести к выпадению
чувствительности, обычно в области верхней губы.
Перелом глазницы, преимущественно нарушение целости ее входа, может
возникать при прямом приложении силы, однако чаще переломы распростра
няются со свода черепа или с костей лица (скуловой, верхнечелюстной).
Рентгенологически повреждения входа в глазницу проявляются линией пе
релома, иногда смещением костных отломков с нарушением контуров. Они
могут быть изучены в передней прямой, полуаксиальной и боковой обзорных
проекциях. Рентгенограмма в боковой проекции позволяет изучить переломы
верхней и нижней стенок глазницы. На снимке видно нарушение их контуров в
виде перерывов и уступообразных смещений. Передняя полуаксиальная про
екция удобна для изучения верхней и наружной стенок глазницы, а также верх
ней глазничной щели. Она позволяет распознать линию перелома и костные от
ломки. Иногда выявляются повреждения и нижней стенки глазницы.
Переломы наружной, внутренней стенок, а также нижней глазничной щели
выявляются на рентгенограмме в аксиальной проекции (рис. 69). С особой тща
тельностью следует изучать состояние зрительного канала (на снимке по Резе),
поскольку повреждение его стенок приводит к тяжелым последствиям.
Косвенными признаками перелома нижней и внутренней стенок глазницы
являются гематоцеле и эмфизема глазницы. Гематоцеле дает .интенсивное
гомогенное затенение прилежащей верхнечелюстной пазухи и клеток решетча
того лабиринта. Воздух при эмфиземе глазницы определяется на рентгенограмме
в виде серповидной полосы просветления над глазным яблоком, реже — в
других участках глазницы.
Для выявления перелома и определения смещения костных фрагментов
скуловой кости и дуги необходимо производить рентгенографию в боковой, пе
редней полуаксиальной и носо-подбородочной проекциях.
Линия перелома скуловой кости обычно проходит в области основания ее
отростков (височного, лобного), по лобно-скуловому шву или на границе с
верхней челюстью. При этом в области подглазничного края определяется
уступ, обусловленный смещением костных отломков. В связи с распространени
ем линии перелома на верхнечелюстную пазуху перелом скуловой кости являет
ся открытым. Косвенным его признаком служит кровоизлияние в верхнечелюст
ную пазуху, а также эмфизема глазницы.
Перелом скуловой дуги, в отличие от перелома скуловой кости, является
закрытым. Рентгенологически он лучше выявляется в полуаксиальной и ак
сиальной проекциях и характеризуется наличием двух костных фрагментов,
под тупым углом внедряющихся в подвисочную ямку (рис. 70).
Переломы костей носа бывают прямыми и непрямыми, или продолженными,
при переломах глазницы и верхней челюсти.
Прямые изолированные переломы костей носа многообразны. Рентгеноло
гически их распознают на снимках в боковой проекции в виде одиночной или
множественных линий перелома. Возможно смещение отломков. При ударе,
направленном непосредственно на спинку носа, костные фрагменты смещают
ся под тупым углом по отношению к носовой части лобной кости (рис. 71).
После вправления костных фрагментов необходимо произвести повторную
рентгенографию для контроля правильности сопоставления костей носа и носо
вой части лобной кости.
Непрямые переломы костей носа видны на рентгенограммах в передней по-
Понимание анатомии черепа, волосистой части кожи головы и мозговых оболочек имеет ключевое значение при формулировке правильного рентгенологического диагноза. Несколько важных подходов в дифференциальной диагностике основаны на локализации изменений. Тем не менее изменения в каждой из данных локализаций требуют различного дифференциально-диагностического подхода.
Например, КТ часто является наилучшим методом диагностической визуализации поражений костей черепа и волосистой части кожи головы. При столкновении с комплексным поражением основания черепа часто для оптимальной оценки требуется комбинация КТ в костном режиме и МРТ с контрастированием. МРТ с контрастированием-лучший метод диагностической визуализации поражения мозговых оболочек.
а) Волосистя часть кожи головы. Кожа волосистой части головы состоит из пяти слоев, включая дерму (кожу), подкожную волокнисто-жировую ткань, эпикраниум и мышцы, субапоневротическую ареолярную ткань и перикраниум. Первые три слоя прочно сращены друг с другом и при хирургическом вмешательстве представляют собой один слой.
Большинство поражений волосистой части кожи головы не подлежат диагностической визуализации, поскольку эта область легко доступна как для визуального осмотра, так и для пальпации. Диагностическая визуализация приобретает важное значение, когда поражение волосистой части кожи головы является злокачественным или имеет сосудистый компонент, что может иметь значение в выборе хирургической тактики.
б) Свод черепа. Свод черепа состоит из пяти видов костей: лобная, теменная, затылочная, височная и клиновидная (большие крылья), которые сращены друг с другом посредством основных швов, включая венечный, сагиттальный и лямбдовидный швы. Наличие метопического шва у взрослых характеризуется вариабельностью.
Существует много нормальных вариантов строения черепа. Необходимо распознавать их для предупреждения постановки неверного диагноза и ненужной биопсии. Некоторые из наиболее частых нормальных вариантов строения черепа включают арахноидальные грануляции, сосудистые борозды от артерий и вен мозговых оболочек, венозные озера, вены-выпускники, истончение теменных костей, асимметричное распределение костного мозга (особенно в верхушках пирамид височных костей), пневматизированные наклоненные отростки и дополнительные швы.
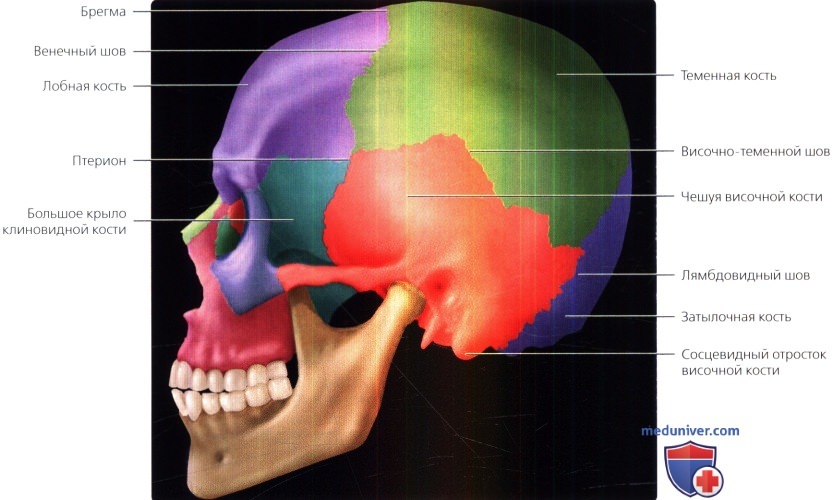
На рисунке (вид сбоку) показаны компоненты свода черепа. Птерион, важный хирургический ориентир, представляет собой небольшой участок в боковых отделах черепа на пересечении лобной, теменной, клиновидной костей и чешуи теменной кости. 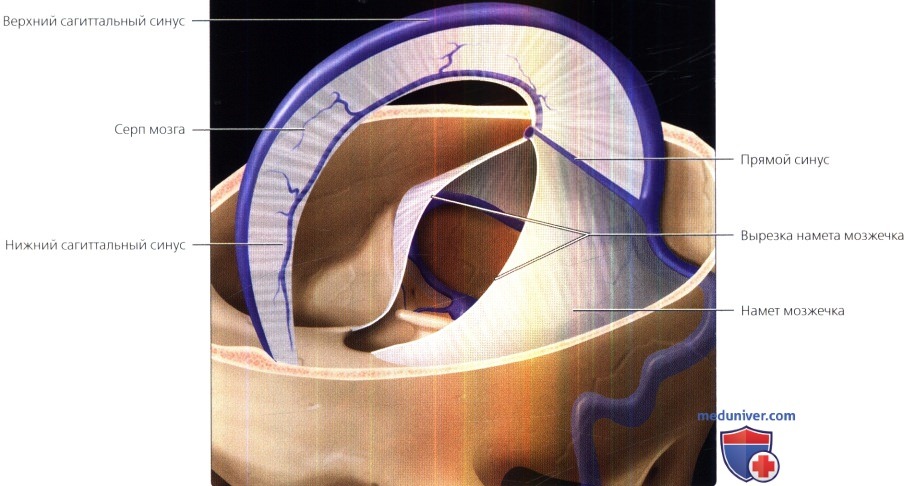
На рисунке показаны основные синусы твердой мозговой оболочки и их взаимоотношение с серпом мозга и наметом мозжечка. Серп мозга связан с петушиным гребнем спереди и изгибаясь направляется кзади по срединной линии к прямому синусу, становясь выше в более задних отделах. В своих самых высоких отделах намет мозжечка встречает серп мозга и криволинейно направляется вниз, охватывая поперечные синусы. Листки намета мозжечка спереди сращены с верхушками височных костей, его волокна проходят далее до передних клиновидных отростков.
в) Мозговые оболочки:
1. Твердая мозговая оболочка. Твердая мозговая оболочка (или пахименинкс) - толстая плотная оболочка из волокнистой соединительной ткани, состоящая из двух слоев: наружный (пери- или эндостальный) слой и внутренний (менингиальный) слой. Эти внешний и внутренний слои плотно прилежат друг другу и сращены, расходятся они только в участках, где окружают венозные синусы.
Наружный слой образует надкостницу свода черепа, плотно прикрепленную к внутренней пластинке, особенно в области швов. Складки внутреннего слоя образуют серп мозга, намет мозжечка и диафрагму седла. Он также подразделяет полость черепа на отделы. На постконтрастных изображениях при диагностической визуализации твердая мозговая оболочка обычно выглядит как тонкая ( 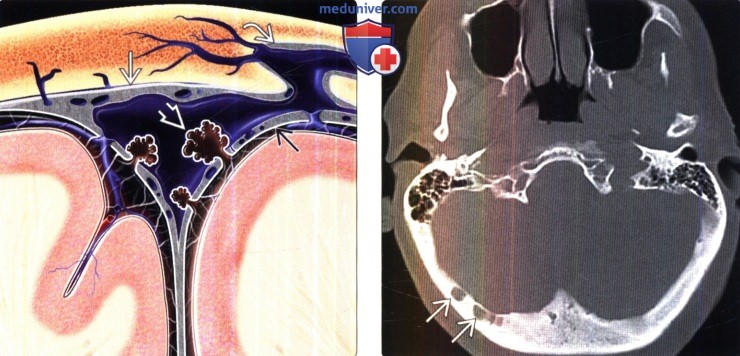
(Слева) На рисунке коронального среза показаны верхние отделы свода черепа с верхним сагиттальным синусом (ВСС) и венозным озером. ВСС образован двумя слоями твердой мозговой оболочки: наружный (надкостничный) и внутренний (менингиальный) слой. Арахноидальные грануляции распространяются из паутинной мозговой оболочки в ВСС. Паутинная мозговая оболочка тесно прилегает к внутреннему слою твердой мозговой оболочки.
(Справа) МР КТ, костное окно, аксиальный срез: в структуре смежных с поперечным синусом отделах затылочной кости определяется несколько гиподенсных образований с четкими контурами, характерных для арахноидальных грануляций. 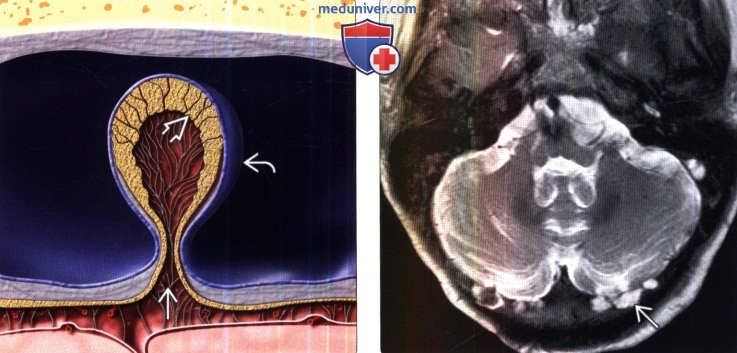
(Слева) На рисунке коронального среза показана арахноидальная грануляция, выходящая из субарахноидального пространства (САП) в ВСС. Центральные отделы грануляции заполнены СМЖ, которая отграничена арахноидальными верхушечными клетками от эндотелия венозного синуса. Арахоидные грануляции обеспечивают дренаж СМЖ в венозную систему.
(Справа) МРТ, Т2-ВИ, режим подавления сигнала от жира, аксиальный срез: определяются множественные образования ликворной интенсивности сигнала, представляющие собой арахноидальные грануляции, расположенные в структуре затылочной кости, типичном месте их локализации.
г) Дифференциальная диагностика. Для помощи в оценке наиболее частых поражений волосистой части кожи головы, черепа и мозговых оболочек ниже представлены соответствующие дифференциально-диагностические ряды.
1. Объемные образования волосистой части кожи головы:
• Субгалеальная гематома, инородное тело (наиболее часто)
• Киста сальной железы (атерома)
• Липома
• Дермальная киста
• Метастатическое поражение (распространение из костей свода черепа)
• Сосудистая мальформация (перикраниальный синус у ребенка)
• Рак кожи (базальноклеточный или плоскоклеточный)
2. Утолщение костей свода черепа:
• Вариант нормы (наиболее часто)
• Хроническая терапия фенитоином (Дилантин)
• Шунтированная гидроцефалия
• Болезнь Педжета
• Фиброзная дисплазия
• Гиперпаратиреоз
• Акромегалия
• Анемии
д) Обзор патологий костей черепа и мозговых оболочек:
1. Истончение костей свода черепа:
• Варианты нормы (истончениетеменных костей)-чаще всего
• Арахноидальная киста
• Mega asterna тадпа
• Периферически расположенные опухоли (олигодендроглиома, ДНЭО)
3. Литическое поражение костей черепа:
• Нормальный вариант или хирургические дефекты (наиболее часто)
• Метастазы
• Эпидермальная киста
• Эозинофильная гранулема
• Гемангиома
• Болезнь Педжета
• Плазмоцитома
• Остеомиелит
4. Склеротическое поражение костей черепа:
• Метастатическое поражение (чаще всего)
• Остеома
• Фиброзная дисплазия
• Обусловленное менингиомой
• Болезнь Педжета
5. Диффузное контрастное усиление твердой и паутинной мозговых оболочек:
• Послеоперационная или послепроцедурная (т.е. люмбальная пункция)
• Хроническая субдуральная гематома
• Менингит (часто лептоменингеальное контрастирование)
• Новообразование
• Нейросаркоидоз
• Внутричерепная гипотензия (венозный застой)
• Гипертрофический пахименингит (может быть IgG4-ассоциированным)
• Тромбоз синусов твердой мозговой оболочки
6. Контрастное усиление мягкой мозговой оболочки:
• Менингит (инфекционный или неопластический); нейросаркоидоз
Редактор: Искандер Милевски. Дата публикации: 11.5.2019
При рентгенодиагностике заболеваний черепа необходимо наряду с глубокими знаниями основ рентгеноанатомии учитывать его возрастные, половые и конституциональные особенности, а также анатомические варианты и аномалии развития костных элементов и черепных швов: вставочные — вормиевы — кости, черепицеобразное расположение чешуи костей в ламбдовидном шве (рис. 11,6) участки истончения костей свода (foramina parietalia permagna), пневматизация крыльев основной кости и др. Это необходимо, с одной стороны, для того, чтобы избежать гипердиагностических заключений, а с другой,— не просмотреть начальные патологические изменения в тех случаях, где они в действительности имеются.
Рентгенологический анализ патологических изменений черепа заключается в изучении состояния следующих основных анатомических элементов, образующих рентгенологическую картину черепа в целом.
1. Общая форма и размеры черепа.
Разнообразные деформации черепа наблюдаются при краниостенозе (см.) в связи с преждевременным заращением черепных швов.
2. Толщина костей черепа, их контуры и структура, рельеф наружной и внутренней поверхности.
Толщина костей свода черепа в различных его участках у разных людей в норме варьирует в довольно широких пределах (от 2 до 10 мм). Патологическое истончение и остеопороз отдельных участков костей (свода черепа, турецкого седла) может появиться в результате атрофии от давления на кость патологических образований, например опухоли и др., а также вследствие воспалительных процессов какого-либо участка кости (рис. 10, а). Нередко деструктивные процессы, сопровождающиеся атрофией кости, могут сочетаться с репаративными изменениями, приводящими к ее утолщению — гиперостозу, что, в частности, наблюдается при сифилисе (рис. 12) и актиномикозе.
Рис. 12. Сифилис лобной кости. Краевые деструктивные очаги в чешуе лобной кости, на границе с которыми кость утолщена и уплотнена.
При эндокринных нарушениях, например акромегалии (см.), наряду с увеличением турецкого седла и истончением его элементов вследствие давления опухоли гипофиза, наблюдается утолщение костей свода черепа, выстояние надбровных дуг и затылочного бугра, прогнатия нижней челюсти и необычное развитие придаточных пазух носа.
Изменения контуров, толщины и структуры костей черепа могут наблюдаться при разного рода первичных и метастатических костных опухолях (см. Костная ткань, рентгенодиагностика опухолей костной ткани). Так, например, при раке, миеломной болезни, остеокластических раковых метастазах отдельные участки кости могут представляться в виде дефектов, совершенно лишенных костной структуры (рис. 13, а).
Рис. 13. Крупные дефекты в костях черепа: а — остеокластические метастазы раковой опухоли в костях свода черепа; б — холестеатома в своде черепа; крупный дефект теменной кости с волнистыми четкими контурами.
Дифференциальная диагностика солитарных дефектов костей свода черепа трудна в тех случаях, когда очаг деструкции распространяется на все три пластинки кости; просветление на его месте имеет довольно правильную округлую форму, четкие контуры и лишено какой-либо структуры. Почти идентичная рентгенологическая симптоматика может наблюдаться при туберкулезе, эозинофильной гранулеме, холестеатоме (рис. 13, б). В этих случаях в дифференциальной диагностике особое значение приобретают клиническая картина и анамнез. Округлые солитарные очаги просветления в костях свода черепа, имеющие правильную звездчатую структуру, типичны для гемангиомы. Очень характерна рентгенологическая картина остеобластических метастазов рака в кости свода черепа, представляющих собой разной величины интенсивные круглые очаги затемнения.
При доброкачественных опухолях, в частности при остеомах, происходит, в противоположность большинству злокачественных, разрастание и утолщение кости в месте локализации опухоли. Контуры остеомы всегда резко очерчены, структура очень плотна и гомогенна. В отличие от остеомы, при ограниченном гиперостозе костей черепа (см. Остеодисплазии) нет резкого перехода утолщенной костной ткани в нормальную.
Характер внутреннего рельефа костей черепа по сравнению с наружным представляется более сложным из-за рентгенологического изображения на обзорных снимках черепа пальцевых вдавлений, сосудистых борозд, каналов и синусов, пахионовых ямок, отверстий выпускников и т. д. Поэтому при его оценке необходимо учитывать как многочисленные анатомические варианты, так и конкретную картину заболевания и возрастные особенности черепа. Выраженные изменения внутреннего рельефа костей свода черепа наблюдаются, в частности, при различных формах гидроцефалии (см.). Открытые формы гидроцефалии отличаются сглаживанием внутреннего рельефа, тогда как закрытые характеризуются, напротив, усилением пальцевых вдавлений, борозд венозных синусов, оболочечных артерий и пахионовых ямок.
Изменения костей свода черепа, сопровождающиеся их утолщением и характерной перестройкой костной структуры, наблюдаются при остеодистрофиях (см.) и остеодисплазиях.
3. Отверстия и каналы мозговой и лицевой частей черепа.
Изучение их состояния нередко требует применения специальных двухмоментных проекций для сопоставления одноименных деталей правой и левой сторон. Иногда незначительная деструкция или относительно небольшое расширение одного из каналов может указывать на наличие опухоли соответствующего нерва (см. Головной мозг, рентгенодиагностика заболеваний). Так, например, при глиоме зрительного нерва обязательно исследование в проекции Резе — Голвина (рис. 4), а при невриноме VIII нерва, расширяющей внутренний слуховой проход,— проекции пирамид по Стенверсу (рис. 14).
Рис. 14. Невринома правого слухового нерва. Рентгенограмма пирамид височных костей по Стенверсу. Справа определяется резкое расширение внутреннего слухового прохода.
Рис. 15 (справа). Острый синуит. Рентгенограмма придаточных пазух носа. Вертикальное положение головы больного и кассеты. Видны горизонтальные уровни жидкости в правой лобной и в правой гайморовой пазухе.
4. Воздухоносные кости черепа (лобная, решетчатая, основная, верхнечелюстная, височная) и воздухоносные клетки и пазухи.
Воздушные пространства воздухоносных костей при воспалительных заболеваниях выполнены патологическим содержимым (серозный или гнойный выпот, отечная слизистая оболочка, полипы, кисты, грануляции) или происходит нарушение целости их стенок в результате перелома или деструкции при поражениях опухолью. В пазухах, преимущественно в лобных, иногда впервые удается обнаружить рентгенологически доброкачественную опухоль — остеому. Во всех случаях замена воздуха более тяжелым содержимым дает рентгенологический симптом затемнения, интенсивность которого зависит от его количества, атомного веса и объема самой пазухи. Рентгенография при вертикальном положении головы больного и кассеты выявляет рентгенологический симптом горизонтального уровня жидкости в ней (рис. 15). В сомнительных случаях пользуются введением в пазуху йодолипола или майодила.
5. Очаги обызвествления черепа.
При рентгенологическом исследовании черепа нередко обнаруживаются внутричерепные кальцификаты, часть которых физиологические (обызвествления шишковидной железы, plexus chorioideus, твердой мозговой оболочки, чаще falx cerebri). По симптому смещения теней шишковидной железы и plexus chorioideus можно установить диагноз и локализацию некоторых опухолей мозга. Обызвествление falx cerebri на снимке придаточных пазух носа может проецироваться на лобную пазуху и симулировать остеому.
Рис. 16. Рентгенограммы черепа при обызвествленной гематоме: а — подбородочно-носовая проекция черепа для исследования придаточных пазух носа. Пазухи воздушны, в наружной части левой лобной пазухи обнаружена интенсивная тень; подозрение на остеому пазухи; б—правая боковая обзорная проекция черепа; в теменной области видна та же тень: обызвествленная гематома (после травмы в детстве) правой теменной доли мозга.
Рис. 17. Краниофарингиома. Небольшое увеличение переднезаднего размера турецкого седла. Уплотнение и утолщение его стенок. Участок обызвествления ландкартообразной формы над турецким седлом.
Поражения костей свода черепа часто выявляются случайно при различных исследованиях головы. Хотя чаще всего они доброкачественные, очень важно выявлять и точно идентифицировать первичные и метастатические злокачественные поражения свода черепа. В этой статье рассматривается анатомия и развитие свода черепа, дифференциальная диагностика как единичных, так и множественных поражений свода черепа. Представлены примеры этих поражений, обсуждаются основные особенности визуализации и клинические проявления.
Цель обучения: перечислить частые одиночные и множественные поражения и псевдопоражения костей свода черепа и описать их типичные радиологические и клинические признаки.
Calvarial Lesions and Pseudolesions: Differential Diagnosis and Pictorial Review of Pathologic Entities Presenting with Focal Calvarial Abnormalities
A. Lerner, D.A. Lu, S.K. Allison, M.S. Shiroishi, M. Law, and E.A. White
Череп можно разделить на две области: основание черепа и свод. Большая часть свода формируется через интрамембранозную оссификацию, тогда как основание черепа через энхондральную оссификацию. Интрамембранозная оссификация происходит из мезенхимальных стволовых клеток соединительной ткани, а не из хряща. У новорожденных мембранозные кости свода черепа разделены швами. В местах пересечения швы расширяются, формируя роднички. Передний родничок находится в месте пересечения сагиттального, коронарного и метопического шва. Задний родничок расположен в месте пересечения сагиттального и лямбдовидного шва. Задний родничок обычно закрывается первым на третьем месяце жизни, а передний родничок может оставаться открытым в течение второго года.
Псевдопоражения свода черепа
Во время радиологического исследования литических поражений следует иметь в виду хирургические дефекты, такие как фрезевые отверстия или дефекты после трепанации черепа и нормальные варианты, известные как псевдопоражения. Сравнение с предыдущими исследованиями, анамнез и клинические данные часто помогают в неясных случаях.
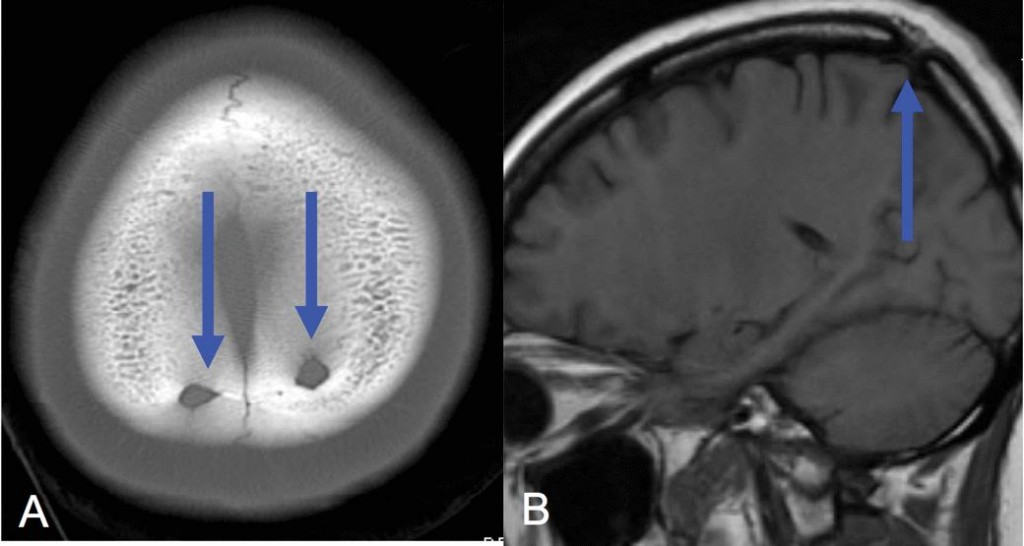
Теменные отверстия
Теменные отверстия – парные округлые дефекты в задних парасагиттальных отделах теменных костей около макушки. Эти дефекты вовлекают как внутреннюю, так и наружную пластики и часто пропускают кровеносные сосуды (Рис. 1).
Сосуды не постоянно присутствуют, но здесь могут проходить эмиссарные вены, впадающие в верхний сагиттальный синус и артериальные ветви. Эти отверстия формируются в результате аномалии интрамембранозной оссификации в теменных костях, поэтому размеры их сильно различаются. Прилегающие мягкие ткани головы всегда нормальные. Иногда встречаются гигантские теменные отверстия, отражающие различную выраженность нарушения оссификации. Хотя эти отверстия считаются доброкачественным состоянием, но они могут сочетаться с внутричерепными венозными сосудистыми аномалиями, выявляемые на КТ и МРТ.
Двустороннее истончение теменных костей является другим состоянием, встречающимся у пожилых людей. Это истончение обычно вовлекает диплоический слой и наружную пластику свода черепа, приводя к зубчатому виду, не связано с сосудистыми структурами.
Венозные лакуны
Венозные лакуны часто выявляются на КТ и рентгенограммах черепа в виде хорошо ограниченных овоидных или дольчатых фокусов просветления в костях свода черепа (Рис. 2).
Венозные лакуны – результат фокального расширения венозных каналов. На КТ часто видны расширенные дуральные венозные каналы без значительного вовлечения наружной пластинки костей свода черепа. МРТ и МР-венография могут демонстрировать расширенные сосуды в диплоическом слое.
Арахноидальные грануляции
Арахноидальные грануляции - это выпячивания арахноидальной оболочки и субарахноидального пространства в твердую мозговую оболочку, обычно в дуральные венозные синусы. Они обнаруживаются в поперечном синусе, в кавернозном синусе, в верхнем каменистом синусе и в прямом синусе. Пульсация ликвора может вызвать эрозию кости, выявляемую при визуализации.
На КТ арахноидальные грануляции изоденсивные ликвору, не накапливающие контраст округлые или овальные дефекты наполнения в синусах. На МРТ изоинтенсивные по отношению к ликвору. Они могут быть окружены костью или венозной пустотой потока и не накапливают контраст (Рис. 3). Дефект обычно вовлекает внутреннюю пластинку и диплоический слой и не затрагивает наружную пластинку.
Единичные поражения костей свода черепа
Дифференциация одиночного поражения от множественных может помочь в диагностике. Гемангиома, плазмоцитома, гемангиоперицитома, эпидермоидная киста, атретическое париетальное цефалоцеле могут быть единичными. Фиброзная дисплазия, остеома, внутрикостная менингиома и лимфома обычно бывают единичными, реже множественными. Поражения также разделяют на литические и склеротические.
Единичные литические доброкачественные и врожденные поражения
Эпидермоидная киста
Эпидермоидная киста - нечастое, доброкачественное медленно растущее образование. Она может быть врожденной или приобретенной, локализуется в любой части черепа, развивается от первой до седьмой декады жизни. Она обычно остается бессимптомной в течение многих лет, но изредка может подвергаться малигнизации в сквамозно-клеточную карциному. Хирургическое вмешательство показано для косметического эффекта, предупреждения неврологического дефицита и малигнизации. На КТ эпидермоидная киста обычно изоденсивна ликвору с хорошо отграниченным склеротическими краями (Рис. 4).
Кальцинаты встречаются в 10%-25% случаев. На МРТ киста изоинтенсивна или слегка гиперинтенсивна по отношению к серому веществу на Т1 и Т2 ВИ, гиперинтенсивна на FLAIR и DWI. Обычно значительного накопления контраста не отмечается. Дермоид предполагается при наличии жирового сигнала (гиперинтенсивный на Т1 и Т2).
Атретическое париетальное цефалоцеле
Атретическое париетальное цефалоцеле – это подапоневротическое образование, состоящее в основном из мягкой мозговой оболочки. Это абортивная форма цефалоцеле, распространяется через наружную и внутреннюю пластики черепа к твердой мозговой оболочке. Эта патология может сочетаться с другими внутричерепными аномалиями и плохим прогнозом с задержкой психического развития и ранней смертью.
Это поражение изначально кистозное, но может сглаживаться и сочетаться с алопецией в прилегающей коже. Существует также сочетание с персистирующей вертикальной веной фалькса, которая может иметь вид аномально расположенного эквивалента вертикального прямого синуса. Ликворный тракт, указывая на поражение, может распространяться через фенестрированный верхний сагиттальный синус (Рис. 5). На КТ видна подкожная киста или узел, изоденсивный ликвору. Узел может накапливать контраст за счет аномальных сосудов.
Гемангиома
Однако большие образования могут быть гипоинтенсивными на Т1. При кровоизлиянии в гемангиоме интенсивность сигнала может быть различной, зависящей от возраста кровоизлияния.
Единичные литические опухолевые поражения свода черепа
Плазмоцитома
Плазмоцитома – плазмоклеточная опухоль, которая может развиваться в мягких тканях или в структурах скелета. Самая частая локализация в позвонках (60%). Может также быть в ребрах, черепе, костях таза, бедре, ключице и лопатке. Пациенты с плазмоцитомой обычно на 10 лет моложе пациентов с множественной миеломой. На КТ определяется литическое поражение с зазубренными, плохо отграниченными несклерозированными контурами. Накопление контраста в них от слабого до умеренного. На Т1 ВИ гомогенный изоинтенсивный или гипоинтенсивный сигнал, на Т2 ВИ также изоинтенсивный или умеренно гиперинтенсивный сигнал в месте поражения (Рис. 7). Иногда может встречаться сосудистая пустота потока. Небольшие поражения могут быть в диплоическом слое, в больших очагах обычно определяется деструкция внутренней и наружной пластинки.
Гемангиоперицитома
Внутричерепная гемангиоперицитома – опухоль, исходящая из мозговых оболочек, растущая из перицистов, происходящих из клеток гладкой мускулатуры, окружающей капилляры. Гемангиоперицитома это гиперваскулярное образование из твердой мозговой оболочки, рентгенологически похожее на менингиому, но другое гистологически. Она высококлеточная, состоит из полигональных клеток с овальными ядрами и скудной цитоплазмой. Типичные спирали и псаммомные тельца, обнаруживаемые в менингиомах, отсутствуют. Часто выявляется сопутствующая фокальная деструкция черепа. Эти опухоли могут развиваться из примитивных мезенхимальных клеток по всему телу. Чаще всего в мягких тканях нижних конечностей, таза и забрюшинного пространства. Пятнадцать процентов возникает в области головы и шеи. Они составляют 0,5% от всех опухолей ЦНС и 2% от всех менингиальных опухолей. При визуализации выявляются дольчатые, накапливающие контраст экстрааксиальные опухоли, связанные с твердой мозговой оболочкой. Чаще всего локализуются супратенториально в затылочной области, обычно вовлекается фалькс, тенториум или дуральные синусы. Размеры могут быть разными, но чаще около 4 см. На КТ определяется экстрааксиальное образование повышенной плотности с перифокальным отеком и кистозным и некротическим компонентом пониженной плотности (Рис. 8).
Кроме деструкции костей свода может определяться гидроцефалия. Гемангиоперицитома может быть похожа на менингиому без кальцинатов и гиперостоза. На МРТ обычно определяется образование изоинтенсивное серому веществу на Т1 и Т2, но с выраженным неоднородным контрастированием, внутренней пустотой потока и очагами центрального некроза.
Лимфома
Лимфомы составляют до 5% от всех злокачественных первичных опухолей костей. Около 5% внутрикостных лимфом возникают в черепе. Важно отличать первичные от вторичных форм, которые имеют худший прогноз. Первичная лимфома относится к единичным опухолям без признаков отдаленных метастазов в течение 6 месяцев после выявления. КТ может выявить костную деструкцию и вовлечение мягких тканей. Лимфома может быть инфильтративной с деструкцией внутренней и наружной пластинок. На МРТ определяется низкий сигнал на Т1 с гомогенным контрастированием, на Т2 неоднородный сигнал от изоинтенсивного до гипоинтенсивного и снижение диффузии (Рис. 9).
Единичные склеротические поражения свода черепа
Фиброзная дисплазия
Фиброзная дисплазия – поражение кости с замещением нормальной костной ткани фиброзной тканью. Как правило, выявляется в детстве, обычно до 15 лет. Основание черепа - частая локализация краниофасциальной фиброзной дисплазии. Типичный КТ-признак это матрикс в виде матового стекла (56%) (Рис. 10). Однако может быть аморфное понижение плотности (23%) или кисты (21%). В этих участках может быть патологический трабекулярный паттерн, похожий на отпечатки пальцев. Усиление на КТ трудно оценить, за исключением участков пониженной плотности. На МРТ фиброзная дисплазия имеет низкий сигнал на Т1 и Т2 в оссифицированных и фиброзных участках. Но сигнал часто неоднородный в активную фазу. Пятнистый высокий сигнал на Т2 соответствует участкам пониженной плотности на КТ. На постконтрастных Т1 ВИ может быть накопление контраста.
Остеома
Остеома – доброкачественный костный вырост мембранозных костей, часто вовлекающий околоносовые синусы и кости свода черепа. Чаще всего встречается на шестой декаде жизни, соотношение мужчины/женщины 1:3. Множественные остеомы позволяют заподозрить синдром Гарднера, который характеризуется развитием множественных колоректальных полипов с возможной малигнизацией и внекишечных опухолей, включая остеомы. При визуализации остеома - хорошо отграниченное склеротическое образование с ровными контурами. На рентгенограммах и КТ обычно видно округлое склеротическое образование из наружной пластики костей черепа без вовлечения диплоического слоя (Рис. 11). На МРТ определяется хорошо отграниченная зона разрежения кости с низким сигналом на Т1 и Т2 ВИ без значимого накопления контраста. Другие доброкачественные мезенхимальные опухоли черепа, такие как хондрома и остеохондрома обычно вовлекают основание черепа.
Менингиома
Первичная внутрикостная менингиома редкая опухоль. Происхождение менингиом свода черепа неоднозначно. Опухоли могут происходить из эктопических менингоцитов или возможно из арахноидальных верхушечных клеток, запертых в черепных швах. Самый частый признак - растущее образование под кожей головы (89%), другие признаки: головная боль (7,6%), рвота и нистагм (1,5%).
На КТ определяются проникающие склеротические изменения в пораженной кости, в 90% с выраженным гомогенным контрастированием. Внекостный компонент поражения изоинтенсивен серому веществу на Т1 и изоинтенсивен или слабо гиперинтенсивен на Т2 с ярким контрастированием и иногда с участками низкого сигнала в кальцинатах (Рис. 12 и 13).
Типичные дуральные менингиомы часто вызывают гиперостоз в прилегающих костях черепа без прямой костной инвазии.
Множественные поражения свода черепа
Обычно это болезнь Педжета, гиперпаратироидизм, метастазы, множественная миелома, гистиоцитоз из клеток Лангенгарса. Они могут быть множественные или диффузные и с поражением других костей скелета. Редко они могут быть единичными поражениями костей черепа, но обычно на момент диагностики есть и другие костные поражения.
Болезнь Педжета
Болезнь Педжета чаще всего возникает у людей старше 40 лет. Обычно болезнь Педжета развивается в три стадии. Остеолизис возникает на ранней стадии в результате преобладания активности остеокластов в пораженной кости. Остеопороз circumscripta - большое литическое поражение на ранней стадии, вовлекающее внутреннюю и наружную пластики. (Рис. 14). Во вторую стадию развивается активность остеобластов, что приводит к восстановлению кости с участками склероза с типичным видом клочков ваты. В поздней стадии преобладает остеосклероз с обезображенными костными трабекулами и утолщением костей свода.
На КТ определяется диффузное гомогенное утолщение основания и свода черепа. Болезнь Педжета обычно не поражает кости носа, пазух и нижнюю челюсть.
На МРТ низкий сигнал на Т1 из-за замещения костного мозга фиброзной тканью, на T2 с высоким разрешением патологически высокий сигнал. Утолщенный свод черепа обычно неоднородно накапливает контраст (Рис. 15).
Гиперпаратироидизм
Метастазы
Метастазы свода черепа относятся к диффузным метастатическими поражениями скелета. Твердая мозговая оболочка является барьером для распространения опухолей из костей свода и эпидуральных метастазов. 18 КТ лучше выявляет эрозии основания черепа и внутренней пластинки, а МРТ более чувствительно для выявления распространения в полость черепа. Радионуклидные исследования костей можно использовать как скрининг для выявления костных метастазов. 18 КТ выявляет фокальные остеолитические и остеобластические поражения диплоического слоя с вовлечением внутренней и наружной пластинки (Рис. 17).
На МРТ метастазы обычно гипоинтенсивны на Т1 и гиперинтенсивны на Т2 с выраженным контрастированием (Рис. 18). Они могут быть единичными и множественными.
Множественная миелома
Гистиоцитоз из клеток Лангерганса
Гистиоцитоз из клеток Лангерганса редкое заболевание, с участием клональной пролиферации клеток Лангерганса, может проявляется множественными очагами в костях черепа и реже солитарным очагом. Другие частые локализации в костях: бедренная кость, нижняя челюсть, ребра, и позвонки. 20 Самый частый симптом увеличивающееся мягкое образование черепа. Но солитарные очаги могут быть бессимптомными и случайно обнаруживаться на рентгенограммах. 20 На рентгенограммах определяются круглые или овальные хорошо отграниченные очаги просветления со скошенными краями.
На КТ определяется мягкотканное образование с литической деструкцией, различной во внутренней и наружной пластинке, часто с мягкотканной плотностью в центре. На МРТ определяется от низкой до средней интенсивности сигнала на Т1, гиперинтенсивный сигнал на Т2 и значительное накопление контраста. На МРТ также может быть утолщение и контрастирование воронки гипофиза и гипоталамуса. Рис 20.
Диффузное утолщение костей свода черепа
Утолщение свода неспецифическое состояние, встречающееся как нормальный вариант, связанное с дискразиями крови, хронической шунтирующей хирургией, акромегалией и терапией фенитоином. На рентгенограммах и КТ можно увидеть диффузное утолщение костей свода черепа (Рис. 21). Корреляция с анамнезом и применение фенитоина может объяснить причину утолщения костей.
Побочный эффект фенитоина, приводящий к диффузному утолщению свода черепа широко освещается. Фенитоин стимулирует пролиферацию и дифференциацию остеобластов через регуляцию преобразования фактора роста-1 и костных морфогенетических белков. Если утолщение костей асимметричное или сочетается с литическими или склеротическими участками, следует думать о другой этиологии, включая болезнь Педжета, диффузные костные метастазы, фиброзную дисплазию и гиперпаратироидизм.
Выводы
Поражения костей свода черепа часто встречаются в клинической практике. Правильная диагностика может быть трудной. Знание нормальных вариантов и дифференциальная диагностика поражений свода черепа важна при первичной диагностике. Рентгенологические и клинические особенности этих поражений и соответствующая дальнейшая диагностика с помощью других модальностей может помочь установить вероятный диагноз.
Читайте также:


