Локтевое сухожилье как его лечить
Из этой статьи вы узнаете: что такое тендинит локтевого сустава (воспаление сухожилий локтя), каковы причины его развития. Два основных вида патологии, их симптомы, диагностика. Лечение и профилактика этого заболевания.

Автор статьи: Нивеличук Тарас , заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности "Лечебное дело".
Тендинит – это воспаление сухожилий. Сухожилия – это гибкие, прочные пучки соединительной ткани, которые соединяют мышцы с костями.

Тендинит часто развивается у профессиональных теннисистов
Другие виды повреждения сухожилий:
- Тендиноз – поражение, разрушение, нарушение функций, истончение (дегенеративно-дистрофический процесс) в сухожилиях, развивающийся постепенно.
- Тендовагинит – воспаление защитной оболочки, которая окружает сухожилие в полости сустава.
- Разрыв сухожилия.
Воспаление может поразить сухожилия вокруг любых суставов: плеча, колена, локтя и других. Между причинами, развитием и симптомами тендинита различной локализации нет никаких различий, кроме места расположения.
Симптомы тендинита не несут опасности для жизни человека, однако они могут значительно ограничивать диапазон движений в локте, из-за чего снижается качество жизни и трудоспособность пациента.
В большинстве случаев правильное и своевременное лечение позволяет вылечить это заболевание.
Диагностикой и лечением тендинита локтевого сустава занимаются травматологи.
Причины и факторы риска
Локтевой тендинит возникает вследствие:
- внезапного повреждения;
- многократного повторения определенных движений руки в этом суставе (более распространенная причина).
Чаще всего тендинит локтя развивается потому, что работа человека или его хобби состоит в повторяющихся движениях, которые создают нагрузку на сухожилия. Из-за повышенной нагрузки появляются микроповреждения сухожилий, которые затем воспаляются.
Другие факторы риска:
- возраст – сухожилия по мере старения становятся менее гибкими и более склонными к повреждению;
- профессия – работа связана с монотонными движениями, неудобным положением рук и тела, вибрацией, большой нагрузкой на локти;
- спорт – повторяющиеся движения в занятиях теннисом, гольфом, бейсболом;
- заболевания – тендинит чаще развивается у людей с сахарным диабетом и ревматоидным артритом;
- прием антибиотиков – редкой причиной тендинита может быть использование ципрофлоксацина или левофлоксацина.
Виды локтевого тендинита, симптомы
Два основных вида тендинита локтевого сустава:
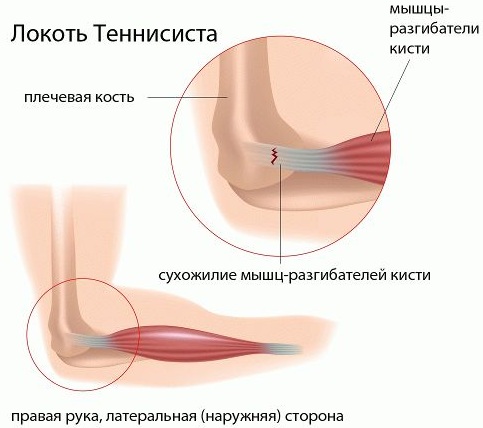
- Латеральный эпикондилит – воспаление сухожилий, присоединяющихся к латеральному надмыщелку плечевой кости.
- Медиальный эпикондилит – воспаление сухожилий, присоединяющихся к медиальному надмыщелку плечевой кости.

Тендинит любой локализации вызывает боль в тканях, окружающих сустав. Она усиливается при нагрузке на пораженные мышцы. Иногда пораженная область опухает, кожа над ней становится красной и горячей на ощупь.
Обычно это заболевание имеет постепенное начало. В 75 % случаев поражаются сухожилия одной руки.
Боль развивается над латеральным (боковым) надмыщелком плечевой кости, откуда она распространяется на предплечье. Болевой синдром усиливается во время сгибания кисти назад, если человек сопротивляется этому движению.
У пациентов есть болевая точка, которая расположена чуть ниже латерального надмыщелка на боковой поверхности локтя.
Болевой синдром нарастает медленно, усиливаясь при нагрузке на пораженные мышцы – например, при открывании банки. Порой интенсивность сухожильной боли выражена настолько, что пациенту тяжело держать в руке даже чашку чая.
В большинстве случаев объем движений в локтевом суставе не уменьшен. Если у больного подвижность в локте ограничена, нужно искать другое заболевание.

Боль и повышенная чувствительность наиболее выражены над медиальным надмыщелком плечевой кости, расположенном на внутренней поверхности локтя.

Строение локтевого сустава. Нажмите на фото для увеличения
Симптомы ухудшаются при сгибании кисти, рукопожатии. Боль может распространяться на медиальную поверхность предплечья.
Иногда при заболевании возникает нарушение функций локтевого нерва, расположенного рядом с сухожилиями и связками. У пациента может появиться ухудшение чувствительности пальцев, а в наиболее тяжелых случаях – слабость мышц предплечья.

Диагностика
После выяснения жалоб и истории их появления врач уточняет информацию, задавая следующие вопросы:
- Какой характер имеет боль: острая, тупая, жгучая?
- Где именно болит: только в локте или в других частях руки?
- Есть ли нарушения чувствительности на предплечье или кисти: онемение или ощущение покалывания?
- Когда появилась боль: после внезапной нагрузки на мышцы руки, после выполнения новых упражнений?
- Что усиливает боль, а что облегчает?
- Боль стихает при отсутствии нагрузки на локоть или нет?
Затем проводится врачебный осмотр, при котором можно выявить зоны повышенной чувствительности, отек, покраснение, мышечную слабость и ограничение движений в области пораженных сухожилий.
Поднимая руку пациента, сгибая ее в локте и запястье, доктор может определить вид тендинита.
В большинстве случаев диагноз удается установить на основании клинических данных. Однако иногда могут понадобиться дополнительные обследования:
- рентгенография локтя – позволяет отличить тендинит от артрита или артроза;
- МРТ – помогает изучить строение связок и сухожилий, обнаружить их утолщение, отек и дегенерацию;
- УЗИ – позволяет выявить утолщение сухожилий (один из самых безопасных, действенных и экономически оправданных методов диагностики тендинита).

УЗИ локтевого сустава – безболезненный способ диагностики
Методы лечения
Тендинит локтевого сустава лечат разными методами. Однако их эффективность точно неизвестна, так как непонятно, лечение ли привело к облегчению симптомов, или боль прошла самостоятельно (такое тоже бывает). В большинстве случаев болезнь можно успешно вылечить.
Несмотря на достаточно высокую распространенность тендинита, единого механизма лечения локтевого сустава при этой болезни нет. Патология распространена среди спортсменов, но какой-то точной статистики в цифрах по ней нет.
Проводимое лечение направлено на устранение симптомов и снижение воспалительного процесса. В большинстве случаев достаточно применения следующих методов:
- Обеспечение отдыха пораженному суставу, функциональный покой.
- Применение холода и тепла.
- Назначение обезболивающих препаратов.
Отдых способствует уменьшению воспалительной реакции. Если тендинит вызван занятиями спортом или другой физической активностью, человеку нужно прекратить эту деятельность или снизить ее интенсивность.
- Для уменьшения нагрузки и движений в пораженном локте надо перебинтовать его или носить налокотник.
- В тяжелых случаях накладывают гипс.
Если не обеспечить суставу функциональный покой – это может привести к развитию осложнений тендинита.
Хотя отдых и является важнейшей частью лечения тендинита, длительная неподвижность может стать причиной скованности в локтевом суставе. Спустя несколько дней полного покоя нужно осторожно восстанавливать полный объем движений в локте, чтобы поддержать гибкость сустава.
Чтобы облегчить боль и уменьшить отек в пораженной области, к ней прикладывают лед на 10– 15 минут 1–2 раза в день.
Очень важно не прикладывать лед напрямую к коже, его нужно обернуть в полотенце. Наиболее эффективен этот метод в первые часы появления симптомов тендинита.

После снятия отека снизить интенсивность боли поможет тепло – горячая ванна, прикладывание грелки или теплого компресса.
Подобным эффектом обладают и согревающие мази, которые наносят на пораженную область – например, Финалгон.
Для обезболивания при тендините чаще всего применяются нестероидные противовоспалительные средства (НПВС): ибупрофен, диклофенак, напроксен.

Их принимают внутрь в виде таблеток или наносят на кожу над пораженной областью в виде мази или геля. Эти препараты эффективно снижают воспаление, благодаря чему уменьшаются боль и отек сухожилий.
Преимущества мазей и гелей в том, что при их использовании намного реже развиваются побочные эффекты.
Возможные неблагоприятные последствия при длительном системном приеме НПВС:
- расстройства со стороны желудочно-кишечного тракта – вздутие, изжога, боль в животе, тошнота, рвота;
- головокружения, головные боли;
- проблемы с координацией и концентрацией внимания.
Тяжелые побочные эффекты, при появлении которых нужно немедленно обратиться за медицинской помощью, включают:
- признаки задержки жидкости в организме – отеки на ногах, руках и лице;
- выраженную сыпь на коже;
- появление кровоизлияний и кровотечений;
- черный стул, сильную боль в животе, рвоту кофейной гущей;
- свистящее и затрудненное дыхание, боль в грудной клетке, желтуху.
При выраженном воспалительном процессе в сухожилиях для облегчения симптомов врачи могут рекомендовать инъекции кортикостероидов. Это препараты, обладающие мощным противовоспалительным действием: Дипроспан, Флостерон. Кортикостероиды вводят рядом с пораженными сухожилиями, избегая попадания препаратов в их толщу. Если сделать инъекцию непосредственно в сухожилие – это вызывает риск его разрыва.

Препарат Дипроспан – представитель группы кортикостероидов. Может вводиться внутрисуставно и околосуставно
По этим же причинам кортикостероиды не рекомендуют вводить при хроническом тендините, длящемся более 3 месяцев. В острую стадию делается 3–5 инъекций с интервалом в 1–2 недели.
Другие возможные побочные эффекты инъекций кортикостероидов:
- Боль и отек в месте введения. Препарат может кристаллизоваться в тканях, вызывая боль и воспаление, усиливая симптомы тендинита. Такое ухудшение длится 1–2 дня, облегчить его можно с помощью прикладывания холода.
- Обесцвечивание кожи. Некоторые пациенты с темным цветом кожи могут заметить ее обесцвечивание в области введения. Такое изменение может быть постоянным, но оно не вредит здоровью человека.
- Повышение уровня глюкозы в крови. Это особенно важно знать пациентам, у которых тендинит развивается на фоне сахарного диабета. Инъекции кортикостероидов у некоторых из них может вызвать незначительный рост глюкозы крови в течение 1–2 дней.
- Инфекционные осложнения в месте введения препарата.
- Аллергические реакции. Пациенты должны сообщать врачу о существовании любых аллергий, особенно на лекарственные средства. Очень редко у людей развиваются аллергические реакции на местные анестетики, которые иногда вводят вместе с кортикостероидами. Аллергия на сами кортикостероиды встречается крайне редко, так как они являются аналогом гормонов, вырабатываемых в организме.
Один из новых методов лечения тендинита – введение рядом с пораженными сухожилиями обогащенной тромбоцитами плазмы.
Для этого врачи берут собственную кровь человека, отделяют от нее плазму, обогащают ее тромбоцитами и восстановительными факторами.
Метод считается экспериментальным, однако результаты исследований показывают его преимущества при лечении многих хронических заболеваний сухожилий.

Что происходит, если не лечить болезнь
Без правильного лечения тендинит может стать причиной разрыва сухожилия. Это уже серьезная проблема: для ее решения достаточно часто необходимо проведение хирургического вмешательства.
Если раздражение и воспаление сухожилия длятся несколько недель или месяцев, может развиться тендиноз (происходит разрушение самого сухожилия, а также рост новых патологических сосудов).

Профилактика
Чтобы уменьшить риск развития тендинита локтевого сустава, следуйте простым рекомендациям:
- Избегайте деятельности и физической нагрузки, которая приводит к чрезмерному напряжению сухожилий, особенно в течение длительного времени. Если вы заметили, что при определенных упражнениях или движениях в локте появляется боль – прекратите их выполнение и отдохните.
- Если одно упражнение постоянно становится причиной боли, попробуйте другое. Это поможет снять нагрузку с одной группы мышц и перенести ее на другую.
- Выполняйте физические упражнения правильно, чтобы избежать поражения сухожилий. Для усовершенствования техники обратитесь к профессиональному тренеру.
- Перед выполнением упражнений и после их завершения делайте растяжки, чтобы максимально увеличить объем движений в локтевых суставах. Это поможет минимизировать повторные травмы жестких тканей.
- Создайте на рабочем месте правильную эргономику. Например, отрегулируйте свой стул и рабочий стол, чтобы они подходили для вашего роста и длины рук. Это поможет защитить суставы и их сухожилия от избыточного напряжения.
- Укрепляйте мышцы, окружающие локтевой сустав, чтобы они лучше противостояли нагрузкам.

Нажмите на фото для увеличения
Прогноз
При соблюдении рекомендаций лечащего врача локтевой тендинит имеет хороший прогноз. Это заболевание редко вызывает осложнения и не угрожает жизни человека.
Однако в случае развития разрыва сухожилия или хронического тендиноза возможно ухудшение трудоспособности пациента.
Воспаление сухожилий в области локтевого сустава развивается при частом физическом перенапряжении верхних конечностей. В большинстве случаев эпикондилит встречается у спортсменов, играющих в гольф, теннис или принимающих участие в борьбе, тяжелой атлетике. Лечение патологии осуществляют консервативно, с помощью обезболивающих и противовоспалительных препаратов.
Тендинит — что это такое?
Тендинит представляет собой воспаление сухожилий, спровоцированное в большинстве случаев дегенеративно-дистрофическими процессами. Реже отечность тканей наблюдается в результате инфекционного поражения или механической травмы.
Патология сопровождается острым болевым синдромом, усиливающимся во время движения поврежденного участка тела или конечности. При прикосновении к отеку ощущается дискомфорт, ноющая боль.
Воспаление сухожилий локтевого сустава, лечение которого проводится с помощью противовоспалительных средств, называется эпикондилит. Заболевание носит дегенеративный характер. Воспалительный процесс охватывает сухожилия в области их фиксации к внутреннему и наружномы мыщелку плечевой кости.
Спровоцировать развитие патологии может физическое перенапряжение скелетной мускулатуры в области кисти и предплечье, что часто наблюдается у спортсменов.
Эпикондилит сопровождается болью в области локтя, которая усиливается во время движения кистью и пальцев пораженной руки. Диагноз и схему лечения устанавливает врач-ортопед или травматолог на основании жалоб, собранного анамнеза и данных инструментальных исследований.
По характеру течения заболевание подразделяется на острую, подострую и хроническую форму. В зависимости от локализации воспалительного процесса выделяют 2 вида эпикондилита.
Спровоцировать отечность тканей может сильное физическое перенапряжение мышц в области их фиксации к надмыщелку плечевой кости. К воспалению приводит часто сгибание и разгибание руки в локте, которая испытывает сильную нагрузку. В спорте к такой травме приводит захват противника, броски, резкие удары.
При отсутствии лечения воспаление может перейти на ближайшие мягкие ткани. Чаще всего у больных развивается бурсит, при котором возникает отечность синовиальной сумки локтевого сустава. Риск появления осложнения повышается при падении на локоть, резком разгибании руки и динамичных движениях.
Причины возникновения
Воспаление сухожилий локтевого сустава, лечение которого осуществляется медикаментами и физиопроцедурами, может быть спровоцировано следующими факторами:
- ревматические патологии;
![]()
- получение механических травм;
- расстройство метаболизма;
- дисплазия соединительной ткани сухожилия;
- ухудшение физического состояния при проведении неправильной медикаментозной терапии;
- резкое поднятие тяжести;
- остеохондроз шейного и грудного отдела позвоночника;
- дегенеративно-дистрофические изменения в структуре суставов;
- нейропатии, на фоне которых развивается расстройство скелетной мускулатуры;
- интенсивные физические нагрузки, особенно во время занятий спортом или в профессиональной сфере;
- поражение иммунной системы;
- расстройство кровообращения в области локтя;
- инфекционные заболевания.
![]()
Сухожилия обладают высокой эластичностью, благодаря которым могут участвовать в многократных сгибаниях и разгибаниях руки. Резкие движения или высокая физическая нагрузка верхней конечности приводят к их спазму. В этом случае, если мышцы продолжают сокращаться и расслабляться, в структуре сухожилия появляются микротравмы. В результате пораженная ткань воспаляется, развивается эпикондилит.
Основные симптомы, как распознать
Заподозрить возникновение эпикондилита можно по следующим признакам:
- неприятное чувство, сильный дискомфорт при нагрузке на больную руку;
- болезненность в области локтя, которая ощущается даже когда конечность находится в состоянии покоя;
- в частных случаях развивается внезапная стреляющая боль;
- при отсутствии лечения противовоспалительными средствами интенсивность болевого синдрома возрастает, поэтому человек не может сгибать и разгибать руку в локте, затрудняются движения кистью;
- в зависимости от локализации воспалительного процесса боль и чувство жжения может возникнуть с наружной, внутренней или с обеих сторон локтевого сустава;
- снижается физическая сила скелетной мускулатуры предплечья, особенно мышц, ответственных за разгибание кисти и пальцев;
- болевой синдром носит острый, ноющий или жгучий характер.
![]()
Специфические симптомы наружного (латерального) эпикондилита заключаются в возникновении острой боли при попытки разогнуть конечность в локте или совершить рукопожатие. При медиальном воспалении сухожилий дискомфорт и жжение развивается при сгибании предплечья.
Чем опасен?
Воспаление сухожилий локтевого сустава, лечение которого проводит ортопед или травматолог, при отсутствии правильной медикаментозной терапии и несоблюдении врачебных рекомендаций может спровоцировать развитие осложнений.
Если сустав не обездвижить и не снять отечность мягких тканей, существует вероятность, что патология приобретает хронический характер. В этом случае симптомы эпикондилита будут обостряться при резких движениях поврежденной рукой, ношении тяжестей, снижении иммунитета или перепадах температуры.
Длительное отсутствие лечения может привести к распространению воспалительного процесса на скелетную мускулатуру и суставную капсулу локтя. В результате развивается бурсит, при котором часто требуется хирургическое вмешательство.
Какие препараты назначаются для купирования боли и снятия воспалительного процесса
Для устранения отечности и болевого синдрома используются следующие медикаментозные средства:
- Ибупрофен;
![]()
- Индометацин;
- Ортофен;
- Пироксикам;
- Нурофен;
- Аркоксиа;
- Диклофенак;
- Найз;
- Нимесил.
Данные группы лекарственных препаратов выпускаются в виде таблеток или мазей. В первом случае медикаменты нельзя принимать на голодный желудок. Противовоспалительные средства в виде таблеток запрещено употреблять при язвенном поражении желудка, колите и гиперацидной форме гастрита. Длительность лечения не должна превышать 3 дней.
Помимо приема обезболивающих и противоотечных препаратов необходимо соблюдать ряд правил:
- Исключить движения пораженной руки и выполнения каких-либо упражнений на область верхних конечностей сразу после появления болей.
- До 4-5 раз в день можно прикладывать холод на локоть. Лед убирают по прошествии 15-20 мин. Процедуру повторяют в течение 3-4 дней. Она поможет снять болевой синдром и замедлить воспалительный процесс.
- По прошествии 3-4 дней необходимо заменить лед на грелку. Ее так же прикладывают к пораженному месту до 5 раз в сутки. Под действием тепла улучшается кровообращение в области локтевого сустава, ускоряется регенерация ткань, снимается отек.
- После того, как боль окончательно пройдет, можно приступать к выполнению упражнений на растяжение. Кистью здоровой руки аккуратно сгибают запястье больной конечности до появления легкой болезненности в области локтевого сустава. В такой позиции задерживаются на 10 сек., после чего возвращают руку в исходное положение. Упражнение выполняют 3 раза в день по 10 повторов.
Когда растяжение больного запястья не будет сопровождаться болью, приступают к укрепляющим занятиям с гантелью весом не более 1 кг 2-3 раза в неделю.
Медикаментозное лечение
Воспаление сухожилий, прикрепленных около локтевого сустава, в большинстве случаев лечат с помощью нестероидных противовоспалительных препаратов (НПВП) в виде средств для наружного применения. Они выпускаются в форме гелей, кремов и мазей. В виде таблеток и инъекций НПВП при эпикондилите используют редко из-за высокого риска развития побочных эффектов.
Для лечения патологии используются следующие группы препаратов:
- на основе активного вещества кетопрофена: Кетонал, Фастум гель и Артрозилен;
![]()
- содержащие диклофенак: Вольтарен, Диклоген, Диклофенак-АКОС, Диклак;
- на основе нимесулида: Найз, Нимулид.
Чтобы процесс заживления проходил нормально, руку обездвиживают на 10 суток. Остановить движения пораженной конечности помогает гипсовая лонгета. Если воспаление носит хронический характер, достаточно перевязать руку эластичными бинтами. При обострении патологического процесса необходимо зафиксировать руку на груди, чтобы предотвратить движения во время сна.
При сильной боли, которая не ослабевает в течение 7-14 суток, требуется проведение медикаментозной блокады. Она помогает снять мышечный спазм и снижает чувствительность нервных сплетений вблизи пораженного сухожилия.
Для проведения блокады используются 3 вида глюкокортикостероидов:
- метилпреднизалон;
- гидрокортизон;
- бетаметазон.
Первая пара активных веществ на начальной стадии терапии нередко усиливает болевой синдром. Это побочное явление обусловлено их высокой токсичностью для мягких тканей организма. Чтобы избежать негативных последствий, в большинстве случаев глюкокортикостероиды смешивают с раствором лидокаина.
Последний оказывает выраженный обезболивающий эффект. Инъекцию вводят напрямую в область пораженного сухожилия.
При проведении медикаментозной терапии без выполнения блокады болевой синдром полностью проходит в течение 2-3 недель, при инъекциях глюкокортикостероидов этот период сокращается до 1-3 суток. При развитии эпикондилита на фоне ушибов рекомендуется прикладывать к области воспаления холодный компресс.
Общие правила лечения мазями с НПВС
Существуют следующие принципы медикаментозной терапии препаратами из группы НПВС для местного применения в форме мазей, гелей и крема:
- Лечебные средства для наружного нанесения категорически запрещается употреблять внутрь. Они не предназначены для усвоения через желудочно-кишечный тракт, поэтому могут вызвать отравление, диспепсические расстройства, раздражение и ожог слизистых органов пищеварительной системы.
- Нельзя смазывать область локтевого сустава, если кожа поражена дерматологическими заболеваниями, на ней имеются ожоги, открытые раны, гнойники или высыпания. В этом случае гели и крема заменяют медикаментами в виде таблеток из группы НПВС.
- Перед нанесением мазей необходимо очистить кожу от загрязнений. Достаточно вымыть локоть с мылом. Далее пораженный участок смазывают 1-2 г лекарственного средства до 4-5 раз в день для снятия дискомфорта, болей и воспаления.
Важно помнить, что мази и гели из группы НПВС не используются в качестве основного лечения эпикондилита, а входят в состав комплексной терапии.
Народные методы терапии
В качестве вспомогательного средства лечения эпикондилита возможно применение следующих средств в рамках нетрадиционной медицины:
- Лечебная мазь. Для ее приготовления необходимо взять в равном соотношении гречишный мед, живокост и любой вид растительного масла. Последнее можно заменить салом, барсучим жиром, пчелиным воском. Ингредиенты смешивают до состояния однородной массы. Полученным составом смазывают область локтевого сустава в течение недели по 3-4 раза в день.
![]()
- Мазь из прополиса. Потребуется 50 г пчелиного клея растопить на паровой бане с добавлением 70 мл подсолнечного или оливкового масла. Полученную однородную массу необходимо остудить. Готовую мазь наносят на область локтя перед отходом ко сну, втирая в кожу легкими массажными движениями. Сверху накрывают пищевой пленкой и укутывают шерстяной тканью. Импровизированную повязку нужно снять на утро. Лечение продолжают до облегчения симптомов.
- Согревающий компресс из глины. Необходимо приобрести в аптеке 200 г лечебной глины и смешать ее с кипятком. Средство нужно немного остудить, чтобы не получить ожог кожи, затем нанести на область поражения. Глину необходимо обернуть бинтом или марлей в 5-6 слоев, сверху утеплить шерстяной тканью. Компресс накладывают до 3 раз в день на час в течение недели.
- Массаж с медом. В период ремиссии рекомендуется развести мед с водой в соотношении 3:1. Полученное средство медленно втирают в пораженный участок в течение 15 мин. После массажа необходимо нанести поверх меда пищевую пленку и укутать плотной тканью. Процедуру проводят перед сном в течение 3-4 дней до облегчения симптомов.
- Компресс на основе конского щавеля. Длительность курса — 10 суток. Этиловый спирт, вода, измельченные щавелевые листья смешивают до однородности в соотношении 2:1:3. Полученным составом растирают область поражения 1 раз в день.
Важно помнить, что народные методы лечения эпикондилита являются вспомогательной, но не основной терапией для устранения воспалительного процесса.
Физиотерапевтические процедуры
Для повышения эффективности медикаментозной терапии назначается физиолечение. Проводимые процедуры улучшают кровообращение в области локтевого сустава, благодаря чему процесс регенерации воспаленных тканей проходит быстрее. В курс лечения по какой-либо программе входит от 7 до 10 сеансов.
Применяются следующие методы физиотерапии:
- Импульсная магнитотерапия. На локоть воздействуют магнитными импульсами низкой частоты.
- Криотерапия. Для облегчения болевого синдрома на область воспаления направляют струю холодного воздуха или прикладывают лед.
- Парафинотерапия. В ходе процедуры осуществляется тепловое воздействие нагретым воском.
- Электрофорез с введением обезболивающих средств. С помощью переменного тока в область воспаления внедряют раствор или гели Лидокаина, Новокаина.
- Диадинамометрия. На эпикондилит воздействуют положительно и отрицательно заряженным электрическим током.
- Озокеритолечение. Для улучшения кровообращения в области локтевого сустава наносят воскообразное средство. Состав называется озокерит, представляющий собой смесь из сероводорода, углеродных соединений, смол и минеральных масел.
Для восстановления подвижности руки в локтевом суставе вместе с физиолечением может быть назначено проведение лечебной гимнастики. В рамках ЛФК пациент выполняет медленное сгибание и разгибание руки в лучезапястном и локтевом суставе. По мере заживления тканей спектр упражнений расширяется.
Хирургическое вмешательство
Воспаление сухожилий локтевого сустава, лечение которого осуществляется консервативными методами, в частных случаях требует проведения хирургического вмешательства.
Операцию проводят, чтобы предотвратить дальнейшее распространение воспалительного процесса в полость суставной капсулы и снизить риск развития осложнений. Хирургическое вмешательство показано при неэффективности лечения медикаментами и физиопроцедурами в течение 6-12 месяцев с момента появления жалоб.
В ходе операции хирург отделяет мышцы от мыщелков плечевой кости, удаляет пораженные ткани и фиксирует мускулатуру на прежнем месте с помощью эластичных имплантов. Врач вырезает не только воспаленные участки сухожилий. В некоторых случаях специалист устраняет ткани, подверженные гнойному абсцессу или дегенеративно-дистрофическим изменениям.
Процедуру выполняют 2 способами: через открытый разрез на руке длиной от около 5 см или по артроскопической технике, при которой врач выполняет пару проколов размером не более 1 см. В последнем случае послеоперационного шрама практически не видно.
Вне зависимости от выбранной методики при проведении операции или в период реабилитации после завершения процедуры возможно развитие следующих осложнений:
- попадание в рану инфекции, при которой возможно развитие сепсиса или гнойного абсцесса;
- повреждение нервных корешков, артериальных и венозных сосудов во время операции;
- уменьшение физической силы мышц предплечья;
- медленное восстановление сухожилий после проведения операции;
- скованность движений.
В случае инфекционного поражения тканей после проведения операции требуется повторное хирургическое вмешательство для удаления гноя, некротизированных участков и промывания раны. При отсутствии осложнений поврежденную руку необходимо обездвижить на 7-14 дней. Иммобилизация конечности поможет предупредить сжатие мышц.
После того, как раны заживут, пациент должен восстановить движения пораженной руки. Для этого назначают физические упражнения. К занятиям приступают минимум по прошествии 2 месяцев после проведения операции. Возвращение к физическим нагрузкам и спорту должно произойти через 4-6 месяцев с момента завершения хирургического вмешательства.
Воспаление сухожилий верхней конечности в области локтевого сустава сопровождается развитием острой или ноющей боли, интенсивность которой усиливается во время движения руки. При отсутствии осложнений осуществляют консервативное лечение обезболивающими и противовоспалительными препаратами для местного применения, проведением физиотерапевтических процедур.
Видео о воспалении локтевого сустава
Эпикондилит локтевого сустава:
Читайте также: