Лазеротерапия при переломе лучевой кости

Переломы лучевой кости обусловлены травмирующим фактором и индивидуальными особенностями организма пациента. Впрочем, реабилитационные мероприятия при различных повреждениях в этой анатомической области примерно одинаковые.
Что такое перелом, виды переломов

Перелом – это нарушение целостности кости, вызванное механическим воздействием извне с деформацией окружающих тканей и нарушением функции поврежденного отдела. Переломы бывают:
- открытыми, если нарушена целостность кожного покрова;
- закрытыми;
- оскольчатыми, в том числе раздробленными при формировании большого количества осколков;
- без осколков.
Помимо этого, переломы классифицируют по отношению к оси:
- поперечные,
- продольные,
- косые,
- раздробленные,
- от сгибания,
- вколоченные,
- винтообразные.
По характеру смешения отломков:
- по ширине,
- по длине,
- под углом,
- по периферии.
Переломы, образовавшиеся вследствие опухоли, остеомиелита и других заболеваний, называют патологическими.
По локализации различают:
- метафизарные,
- диафизарные,
- эпифизарные,
- внутрисуставные.
По количеству пораженных костей различают переломы:
- изолированные — травмирована одна кость;
- множественные — поражены несколько костей;
- сочетанные — повреждены кости и внутренние органы.
Переломы лучевой кости резко снижают трудоспособность пациентов и проявляются резкой болезненностью в предплечье и отеком. В зависимости от вида перелома симптоматику могут дополнять наличие гематомы, разрыва тканей с выходом кости в рану, наличие деформации в области перелома при неповрежденном кожном покрове и т. д.
Диагноз ставится на основе опроса, осмотра, пальпации, наличия патологических синдромов (крепитация, патологическая подвижность), а также комплекса инструментально-диагностических результатов.
Принципы лечения переломов лучевой кости

Целью лечения является восстановление анатомической целостности кости и функции поврежденного отдела.
Существует два вида лечения переломов: оперативный и консервативный. К хирургическим вмешательствам стараются прибегать в крайних случаях и при наличии определенных показаний для данного метода лечения.
Переломы лучевой кости классифицируются в зависимости от травматического фактора и индивидуальных особенностей организма пациента.
Ниже рассмотрим некоторые из них.
Перелом без смещения отломков наиболее благоприятен для пациента, не требует хирургического вмешательства и позволяет больному быстро восстановиться. Случается на различной высоте лучевой кости. При изолированном переломе (при целостности локтевой кости) его диагностирование бывает затруднено. Лечение заключается в фиксации места перелома двухлонгетной гипсовой повязкой с последующей заменой ее на циркулярную гипсовую повязку.
Перелом со смещением отломков в определенных случаях требует остеосинтеза (накостного, чрескостного или внутрикостного) пластинами, шурупами, винтами или проволочными швами.
При наличии внесуставных неоскольчатых переломов под местной анестезией проводится ручная репозиция отломков и накладывается двухлонгетная гипсовая повязка. После спадания отека она меняется на циркулярную гипсовую повязку до конца срока иммобилизации.
В некоторых ситуациях переломы лучевой кости сочетаются с вывихом головки локтевой кости. В таком случае помимо репозиции отломков необходимо вправить головку локтевой кости.
Иммобилизация: фиксация гипсовой повязкой от основания пальцев до верхней трети плеча в физиологическом положении.
Переломы лучевой кости в области шейки и головки бывают следующих видов:
- без смещения костных отломков;
- со смещением костных отломков;
- оскольчатый перелом со смещением;
- внутрисуставный перелом.
В первую очередь необходимо диагностировать перелом и узнать, есть ли смещение костных отломков. После этого выстраивается тактика лечения. При отсутствии смещения отломков назначается консервативное лечение, заключающееся в обезболивании и накладывании гипсовой повязки. В случае наличия смещения отломков или раздробления головки кости необходимо оперативное лечение, заключающееся в проведении остеосинтеза.
При раздроблении или оскольчатом переломе головки лучевой кости ее могут удалить. Однако такие меры не практикуются у детей, чтобы не затронуть зону роста кости.
Одним из самых часто встречающихся повреждений предплечья является перелом лучевой кости в типичном месте. Тогда область перелома локализуется в нижней части луча. Данное повреждение получается в результате падения на вытянутую руку при согнутом или разогнутом лучезапястном суставе.
Иммобилизация: от пястно-фалангового сочленения до верхней трети предплечья. Срок: от 1 месяца (перелом без смещения костных отломков) до 1,5—2 месяцев (при смещении отломков).
Лечебная гимнастика: дыхательные упражнения, комплексы гимнастики для свободных от гипсовой повязки суставов с обязательным вовлечением пальцев кисти.
Постиммобилизационный период: упражнения выполняются перед столом с гладкой поверхностью для облегчения скольжения руки. Полезны упражнения в теплой воде, а также бытовые нагрузки, в частности самообслуживание. Необходимо исключить ношение тяжестей и висы. Весьма полезен массаж пораженной конечности.
Очень часто перелом лучевой кости в типичном месте сочетается с отрывом шиловидного отростка. Диагноз ставится по данным опроса, осмотра, пальпации (синдром крепитации отломков), а также итогам рентгенологического исследования.
Смещение шиловидного отростка при переломе может быть не только в тыльную или ладонную область, но и под различными углами. Тактика лечения подбирается строго индивидуально в каждом конкретном случае после проведения рентгенологического исследования, а в некоторых случаях – компьютерной томографии.
Одним из видов лечения данного перелома является ручная репозиция отломков под местной анестезией с последующей гипсовой иммобилизацией конечности. Однако данный подход может вылиться во вторичное смещение костных отломков, что усложнит дальнейшее лечение перелома.
Общие методики реабилитации после перелома лучевой кости
Реабилитация перелома костей предплечья при различных видах переломов в данной анатомической области различается незначительно. Важно знать общие направления восстановительных мероприятий и варьировать методики в зависимости от особенностей конкретного перелома.
При переломе лучевой кости после сопоставления костных отломков накладывают гипсовую повязку от основания пальцев до верхней трети плеча. Рука при этом должна быть согнута в локтевом суставе под углом в 90 градусов и поддерживаться косынкой. Время иммобилизации: при изолированном переломе лучевой кости – 1 месяц, при множественном переломе (лучевая и локтевая кости) – 2 месяца.
В этот период выполняются упражнения лечебной гимнастики для свободных от гипсовой повязки суставов: активные, пассивные и статические, а также воображаемые движения (идеомоторные) в локтевом суставе.
Через 1,5 недели после перелома применяется магнитная стимуляция мышц и пораженных нервов, импульсное ЭП УВЧ, инфракрасная лазеротерапия (воздействие непосредственно через гипсовую повязку) или красная лазеротерапия (в гипсе вырезают отверстия для излучателя).
Массаж воротниковой области, общее ультрафиолетовое облучение.
После того как гипсовую повязку заменили на съемный гипсовый ортез, гимнастика должна быть направлена на предупреждение возникновения контрактуры в суставах: последовательно от пальцев к плечу прорабатываются все суставы. Добавляется эрготерапия: восстановление навыков самообслуживания. В этот период очень полезны: массаж, тепловые физиопроцедуры, лечебная гимнастика в теплой воде (гидрокинезотерапия), механотерапия.
Тепловой режим при занятиях в воде должен быть мягким. Температура воды: от 34 до 36 °С. Гимнастика проводится при полностью погруженной в воду руке (предплечье, кисть). Гидрокинезотерапия назначается после снятия гипсовой повязки.
Уделяется внимание всем суставам от пальцев до локтей. На начальных этапах пациент помогает себе делать упражнения здоровой рукой. Все движения должны выполняться до болевого синдрома, а не через него.
Начинаются упражнения со сгибания и разгибания в суставах, затем делается приведение и отведение, пронация и супинация.
Вполне возможно дополнять упражнения в воде занятиями с мягкими губками и мячиками, впоследствии размер предметов должен уменьшаться. Для тренировки мелкой моторики в воду опускаются пуговицы, которые пациент должен захватывать и вылавливать.
Физические факторы, применяемые в постиммобилизационный период: парафиновые аппликации, электрофорез лидазы, калия, ультрафонофорез лидазы, электростимуляция мышц, солевые ванны.

На третьем этапе, когда фиксация не требуется, нагрузка на пораженную конечность не ограничивается. При выполнении комплекса лечебной физкультуры используется дополнительное оборудование для отягощения, а также висы и упражнения на сопротивление. В этом периоде делается упор на полное восстановление конечности и устранение остаточных явлений перелома.
Лечебная физкультура включает в себя комплексы гимнастики, механотерапии и гидрокинезотерапии.
Гидрокинезотерапия: занятие проводится как на прошлом этапе, но дополняется выполнением бытовых манипуляций. Они призваны увеличивать амплитуду движения в суставах и позволяют пациенту расширить объем упражнений: имитация мытья рук и посуды, стирки и выжимания и т. д.
Лечебную физкультуру дополняют эрготерапией (восстановление бытовых навыков и функций самообслуживания).
Полное восстановление конечности происходит через 4-5 месяцев при изолированном переломе и через 6-7 месяцев при множественном переломе.
Ударно-волновая терапия
При плохо срастающихся переломах и формировании ложных суставов назначается ударно-волновая терапия. Этот метод основан на точечном воздействии ультразвуковой волной в область перелома для стимуляции процессов регенерации тканей и ускорения образования костной мозоли. Данный вид терапии позволяет ускорить время реабилитации и в определенных случаях является прекрасной альтернативой оперативному лечению.
Осложнения
Осложнения после переломов лучевой кости бывают спровоцированы самим характером перелома, неправильной тактикой лечения или действиями пациента. Их разделяют на ранние и поздние.
- Присоединение инфекции с развитием гнойного процесса при открытом переломе.
- Синдром Зудека.
- Нарушение кровообращения.
- Вторичное смещение костных отломков при неправильном наложении гипсовой повязки или неверной репозиции отломков.
- Повреждение сухожилий, связок с формированием диастаза между костями или спаек между сухожилиями (причина тугоподвижности в суставах).
- Неврит Турнера.
- трофические расстройства;
- ишемическая контрактура;
- неправильное срастание перелома.
Переломы в области лучевой кости имеют разную степень тяжести. В связи с этим и лечение их будет отличаться. Вот только реабилитационные процедуры носят одинаковый характер. Лечащий врач может совмещать восстановительные методики в зависимости от состояния пациента и особенностей его перелома.
После перелома нужно прежде всего восстановить целостность поврежденной кости. С этой целью используются методы вытяжения, иммобилизации и хирургическое вмешательство. Но не меньшее значение имеет возвращение подвижности, иннервации, трофики травмированной конечности. Медицина располагает множеством методик, направленных на реабилитацию после переломов, и одной из наиболее значимых является физиотерапия.
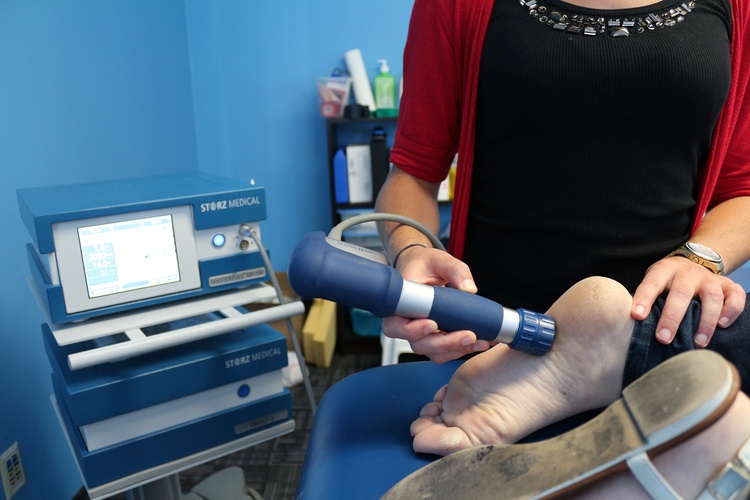
Фото 1. Физиотерапия - эффективный способ лечения травм. Источник: Flickr (Ace Physio).
Что такое физиотерапия
Так называется один из разделов клинической медицины, изучающий и применяющий для лечения природные факторы. О целебном влиянии тепла, воды, света, воздуха, магнитного поля на организм известно очень давно, а научный подход позволил эффективно использовать их в современной медицинской практике.
Значение применения физиопроцедур при переломе
Значимость физиотерапевтических процедур на этапах лечения и реабилитации после переломов переоценить трудно. В составе комплексной терапии они способствуют выздоровлению и возвращению трудоспособности, облегчают состояние пациента. Основные задачи физиолечения:
- профилактика атрофии мышц и формирования контрактур;
- уменьшение отечности;
- устранение болевого синдрома;
- улучшение микроциркуляции и, соответственно, питания тканей;
- предотвращение инфекционно-воспалительных процессов при открытых переломах.
Правильно подобранный комплекс процедур не только способствует выздоровлению, но и позволяет снизить медикаментозную нагрузку на организм.
Принципы применения физиотерапии
В каждой сфере медицины очень важен грамотный подход к использованию имеющихся средств терапии. Соблюдение основных принципов физиолечения делает его эффективным и безопасным:
- Назначение процедур в соответствии со стадиями процесса регенерации костной ткани. Для каждого этапа существуют собственные методы.
- Коррекция видов и объемов терапии по мере заживления. Требования к физиотерапевтическому воздействию со временем меняются.
- Регулярность означает прохождение полного курса, поскольку эффект наступает после определенного количества сеансов.
- Индивидуальный подход. Каждая травма имеет свои особенности, обязательно также учитывать состояние и возраст пациента.
- Комбинирование нескольких методов усиливает положительное влияние физиотерапии.
Это важно! Немалое значение в применении методов физиотерапии имеет дисциплинированность и ответственность самого пациента. Самовольное прерывание назначенного курса или нерегулярное посещение процедур снижают эффективность терапии.
Три этапа физиотерапии при переломах
Выбор конкретных способов физиолечения напрямую зависит от стадии регенерации костной ткани. Для каждой из них предусмотрены определенные процедуры, дающие максимальный эффект именно на этом этапе.
В первые 2-3 суток наряду с травматическим воспалением идет процесс аккумуляции нужных для восстановления микроэлементов в месте повреждения.
Далее на протяжении 3 или 4 недель формируется костная мозоль, хрящевая ткань, восстанавливаются нервы и сосуды.
На третьей стадии, которая длится от 25 до 40 дней, кость обретает прочность за счёт накопления кальция и уже может выдерживать привычные нагрузки.
Завершающий этап – полное восстановление костной структуры и резорбция ненужных остатков тканей.
В эти несколько дней физиолечение направлено на уменьшение болезненных ощущений, стимулирование оттока жидкости от поврежденной области, при открытом переломе – дезинфекцию раны и профилактику воспаления.
Уже на вторые сутки показаны ежедневные 15-минутные сеансы. Воздействие высокочастотного электромагнитного поля способствует расширению сосудов кровеносной системы. За счет этого активизируется кровоток, уменьшаются отеки, снижается интенсивность болевых ощущений.
Под влиянием постоянного и переменного магнитного поля в костях ускоряется минеральный обмен, что ускоряет срастание отломков. Кроме того, стимулируется рост клеток костной ткани. Обычно назначается от 10 до 15 процедур, при этом наличие металлических креплений (после остеосинтеза) или гипсовой повязки препятствием для терапии не являются.
Курс лечения предполагает 10 или 15 сеансов, во время которых накладываются электроды. Подаваемые на область поражения ритмические импульсы активизируют микроциркуляцию, благодаря чему спадает отек. В результате уменьшается также и болевой синдром.
Данная процедура предназначена для обезболивания после перелома. Электрическое поле способствует глубокому проникновению в ткани растворов новокаина либо лидокаина, устраняя болевые ощущения. Требуется провести 10-15 процедур продолжительностью около 20 минут. на это время по обе стороны от травмированного участка конечности накладываются 2 линии электродов.
Так называется прибор, генерирующий инфракрасное излучение. Под его воздействием прогреваются глубоко лежащие ткани. Тепло способствует активизации обменных процессов, кровотока, расширению сосудов. Гематомы и отеки быстро рассасываются, улучшается кровообращение.
Физиопроцедуры в этом периоде лечения направлены, прежде всего, на ускорение заживления перелома за счет образования костной мозоли. Вторая цель – профилактика мышечной атрофии и сохранение подвижности суставов.
На этом этапе кинетическое действие электрического поля используется для введения в область поражения необходимого для формирования костной ткани кальция. Он находится в самой активной химической форме ионов. Для достижения нужного эффекта на обе конечности накладывается по одному электроду с действующим веществом. Эта процедура компенсирует нехватку кальция и ускоряет образование костной мозоли.
Во время массажных сеансов снимается мышечный спазм, благодаря чему мышечные волокна не атрофируются. Улучшается также кровообращение и питание тканей. Поскольку сама область перелома зафиксирована гипсом, массируются прилегающие открытые участки конечности.
Общее субэритемное ультрафиолетовое облучение применяется для расширения мелких сосудов. Используется в минимальных дозах, согревает, оказывает эритемное воздействие местно. Активизация микроциркуляции способствует питанию тканей необходимыми микроэлементами, насыщает кислородом.
Разночастотные интерференционные токи тоже направлены на улучшение кровообращения в мелких сосудах. Если на первом этапе лечения физиотерапевтическими методами они применялись для устранения отека, то теперь целью является улучшение циркуляции крови в капиллярах для питания тканей.
К этому времени кость уже полностью срастается за счет сформированной костной мозоли. После снятия иммобилизирующей гипсовой повязки нужно восстановить двигательные функции конечности в полном объеме. Именно это является главной задачей физиотерапии на данном этапе. Наряду с упражнениями для разработки суставов и мышц применяются два метода.
Отек образуется не только после травмы, как следствие инфильтрации тканей, но и в период ношения гипсовой повязки. После снятия гипса воздействие ультразвуком ускоряет лимфодренаж, активизирует кровообращение. Кроме того, активизируется процесс образования новых капилляров в области повреждения.
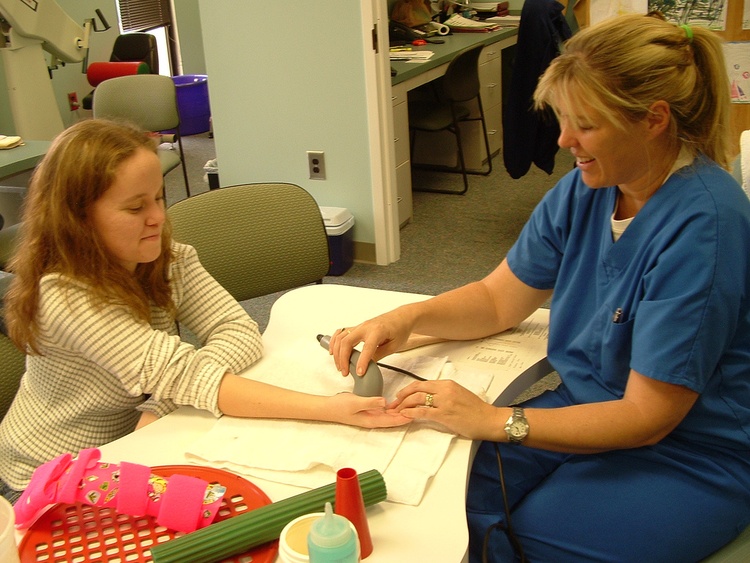
Фото 2. Использовать аппараты для физиотерапии нужно только под надзором специалиста. Источник: Flickr (Kenneth Uzquiano).
Противопоказания к проведению физиопроцедур
Физиотерапия основана на принципах лечения природными факторами, но на ее использование тоже накладываются определенные ограничения. Чтобы назначить те или иные процедуры, врачу требуется тщательно изучить анамнез пациента, выявив возможные противопоказания. Также должно учитываться состояние больного, его возраст. Нельзя применять физиолечение после переломов в следующих случаях:
- тяжелое состояние;
- лихорадка, гипертермия (повышение температуры);
- легочный туберкулез в открытой форме;
- выраженная недостаточность печени или почек;
- злокачественные образования;
- инфекционные осложнения перелома (остеомиелит, сепсис).
Обратите внимание! Относительными противопоказаниями являются беременность, лактация, наличие металлических эндопротезов, кардиостимуляторов (о них нужно обязательно сообщать перед назначением курса физиотерапии).
Лицам с нарушениями свертываемости крови (гемофилией) некоторые процедуры категорически запрещены.
Кроме того, важно знать, что не все виды физиолечения разрешены детям младшего возраста.
Эффективность физиотерапии при переломах
Физиолечение применяется для ускорения восстановительных процессов не один десяток лет в комплексе с медикаментозной терапией и ЛФК.
Эффективность метода доказана давно, а в последнее время его роль в лечении переломов постоянно увеличивается.
Не принося вреда организму, физиопроцедуры способствуют регенерации и срастанию костей, улучшают трофику тканей. При этом медикаментозная нагрузка на организм существенно снижается.
Главная → Терапия → Лазеротерапия при переломах
Перелом – нарушение целостности кости вследствие травмы, падения, ДТП, промышленной или природной катастрофы.
Признаки перелома
В результате непомерной нагрузки на кость происходит ее деформация, или, попросту говоря, перелом. Распознать его можно по ряду признаков:
- подвижность кости;
- хруст при травме (крепитация);
- болевой синдром;
- отек травмированного места;
- внешняя деформация;
- при открытых переломах – обломки кости в ране.
Кроме того, у больного проступает нездоровая бледность, учащается сердцебиение, наблюдаются скачки артериального давления, в особо тяжелых случаях спутанность сознания и обморок.
Методы диагностики переломов
При переломе могут отсутствовать один или несколько признаков, в этом случае пациента, после визуального осмотра, отправляют на рентгенографию или ультразвуковое исследование кости. Окончательный диагноз выставляют по их результатам.
Возможные осложнения
Не долеченный или вовремя не диагностированный перелом может стать причиной развития гангрены, остеомиелита, закупорки вен или паралича. Именно по этой причине необходима своевременная диагностика и лечение.
Лечение переломов
Лечение оперативное или консервативное осуществляют только в травмпункте или травматологическом отделении больницы. При неосложненных переломах накладывают гипсовую повязку или лангету, в некоторых случаях делают это под местной анестезией. При отягощенных переломах пострадавший нуждается в госпитализации. При переломах со смещением или компрессионных переломах уместно скелетное вытяжение. Если зафиксировать кость при помощи гипсовой повязки не представляется возможным, например, при переломе шейки бедра, то в ход идут различные металлоконструкции:
- внутренние: пластины, винты, штифты, скобы, спицы и т.д.;
- и внешние: компрессионно-дистракционные аппараты. Наибольшую популярность получил аппарат Елизарова.
В качестве дополнения к оперативной и стационарнойтерапиииспользуют лечебную физкультуру, массаж и различное физиотерапевтическое лечение:
- на первых этапах УВЧ, ультразвук и индуктотермию. Эти процедуры проводят для снятия боли, уменьшения отечности и восстановления кровообращения;
- на втором этапе применяют электростимуляцию мышц, электрофорез, ультрафиолетовое облучение и фонофорез;
- для ускорения процесса сращивания костей применяют лазерную терапию.
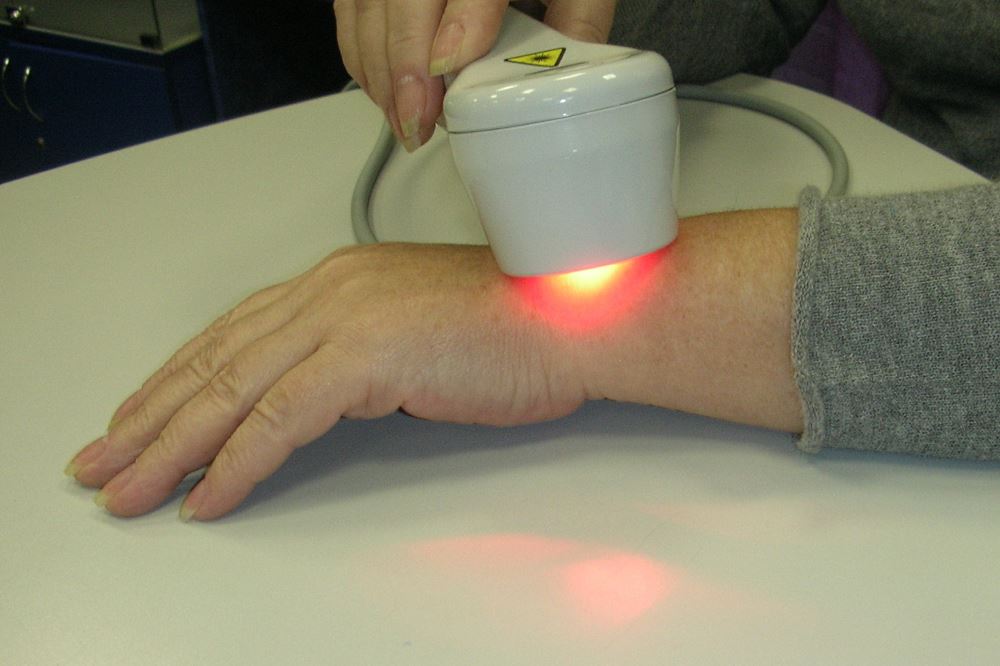
Лазер – оптическое устройство, испускающее поток высокоорганизованного в пространстве и времени электромагнитного излучения одного цвета. Лечебный эффект лазера кроется в уникальной длине волны, благодаря которой инфракрасный луч лазера проникает в глубины организма. Движущуюся по сосудам кровь лазер побуждает интенсивнее поставлять в клетки питательные вещества и кислород. В зависимости от длины волны лазер может использоваться в терапии для ускорения обмена веществ, что позволяет увеличить скорость регенерации тканей, снять воспаление и боль, уменьшить отеки. Благодаря направленности луча лазеротерапия действует именно на тот участок, на который он нацелен. Длина волны позволяет лучу проникнуть глубже по сравнению магнитной терапией и воздействовать на те ткани, которые недоступны магнитному полю.
Противопоказания к лазерной терапии
Несмотря на эффективность физиотерапевтического лечения при переломах, в некоторых случаях терапия противопоказана:
- лихорадка и сильно повышенная температура;
- открытая форма туберкулеза легких;
- остеомиелит или сепсис, развившиеся как осложнение после сложного перелома;
- злокачественное новообразование;
- нарушение свертываемости крови или патологии в работе органов кроветворения;
- беременность;
- период грудного вскармливания; детский возраст.
Перед процедурой лазеротерапии пациент обязательно должен предупредить врача о наличие пластин, спиц, винтов, скоб, спиц, кардиостимуляторов и прочих инородных включений в теле.
Травматическое повреждение связок – травматизация связок в результате их перерастяжения при избыточной осевой или угловой нагрузке.
Сеансы лазерной терапии назначаются для ускорения регенераторных процессов, устранение воспалительных и микроциркуляторных нарушений в зоне повреждения.
Особенно актуально применение факторов НИЛИ при лечении связок за счет их анатомически обусловленного дефицитного кровоснабжения, вследствие чего регенерация поврежденных связок значительно отстает от аналогичных показателей других тканей, имеющих более богатую васкуляризацию.
Лазерная терапия выполняется путем регулярного облучения зоны повреждения. Для потенцирования эффектов в зоне прямого лазерного облучения зоны поражения производится облучение сосудисто-нервного пучка, корреспондирующего зону поражения, а также надсосудистое облучение крови в проекции локтевой ямки для повышения общего энергетического рейтинга организма.
Продолжительность курса лазерной терапии до 14 процедур. Возможно проведение 2-го лечебного курса через 2-3 недели такой же длительности.
Травматические повреждения мягких тканей (раны, ушибы)
Раны - различные механические повреждения тканей, сопровождающиеся повреждением целостности кожных или слизистых покровов.
Длительно незаживающие раны являются большой проблемой. Такое патологии характеризуются нарушением допустимых сроков заживления раневых поверхностей. В данном случае НИЛТ может выступить в качестве наиболее оптимального вида терапии.
Главная задача лазерной терапии - стимуляция регенераторных процессов, профилактика развития осложнений (келоидных рубцов), активации противовоспалительного эффекта, пролиферации и эпителизации раны.
Основной зоной воздействия является зона раневого повреждения. При наличии гнойно-воспалительных явлений прямое лазерное облучение предпочтительно производить светом лазеров, излучающих в красном спектральном диапазоне в связи с тем, что свет красного спектрального диапазона имеют бактериостатические свойства.
В случае отсутствия гнойно-воспалительных осложнений режим воздействия избирается в зависимости от ведущего синдрома: при наличии отека и болевого синдрома выполняется воздействие с увеличенным значением частоты и мощности; для стимуляции регенераторных процессов производится низкоэнергетическое воздействие.
Для потенцирования локальных терапевтических эффектов в ране дополнительно производится воздействие на сосудисто-нервный пучок, корреспондирующий пораженную зону, экстравазальное воздействие на область локтевых сосудов и облучение проекционной зоны тимуса.
Продолжительность курса лазерной терапии до 12 процедур. Необходимость выполнения повторного курса терапии определяется результатами проведенного курса терапии. Допустимый интервал между лечебными курсами – 2-3 недели.
Ушибы мягких тканей – механические повреждения мягких тканей без нарушения целостности кожи. В задачи лазерной терапии входит устранение отека, болевого синдрома и микроциркуляторных нарушений в зоне поражения.
На завершающих этапах лечения, по мере устранения отека и болевого синдрома лазерная терапия выполняется для оптимизации микроциркуляторной гемодинамики с выбором менее интенсивного режима НИЛИ.
Продолжительность курсовой терапии определяется степенью клинического улучшения.
Перелом - нарушение анатомической целости кости вследствие травматического повреждения.
Цель лазерной терапии - устранение воспалительных явлений, отека и боли в зоне травмы, ускорение репаративных процессов и, на заключительных этапах лечения – оптимизация консолидации перелома.
Основной областью воздействия является зона перелома. При этом предпочтительно воздействие производить через окошко, специально выполненное в гипсовой повязке. Облучение зоны перелома через гипсовую повязку возможно с использованием лазеров, излучающих в ИК спектре. Следует в этом случае использовать максимальные значения мощности.
В восстановительный период, после снятия гипсовой повязки воздействие на область перелома может производиться с целью переконсолидации костной мозоли (при массивной костной мозоли).
При отсутствии отклонений в зоне консолидированного перелома рекомендуется выполнение короткого (5-7 сеансов) курса лечения на группы мышц пораженной конечности для ускорения их реституции. Воздействие производится в сканирующем контактном режиме.
Миозиты – воспалительное заболевание мышц, вызванное травмой или переохлаждением. Миозиты могут стать следствием компрессии нервно-сосудистых пучков, а также источником новых миозитов в других мышцах. Лазерная терапия направлена на устранение микроциркуляторных и воспалительных явлений в пораженной мышце и уравнивание мышечного тонуса между болевыми участками и участками компенсаторной мышечной активности.
Лечебные мероприятия включают воздействие на болевую зону по контактной сканирующей методике, сканирующее воздействие по периферийной зоне мышцы и облучение зон прикрепления мышцы к апофизам.
Продолжительность курса терапии до 10 процедур. Необходимость повторного лечения определяется по результатам текущего курса.
Фибромиалгический синдром – группа заболеваний, характеризующаяся появлением в мышцах болезненных уплотнений, участков фиброза, обусловленных сопутствующими заболеваниями опорно-двигательной системы, травматическими повреждениями мышц или же хроническим переутомлением пораженной мышцы.
Лазерная терапия направлена на ликвидацию участка фиброза, болевого синдрома и связанных с ними моторных, микроциркуляторных и метаболических нарушений.
В список лечебных мероприятий входит воздействие на область болевой зоны, определяемой на основании пальпации, облучение мышцы вне зоны поражения по сканирующей методике, контактное стабильное воздействие в местах прикрепления пораженной мышцы.
Продолжительность курса терапии до 12 процедур; также существует необходимость проведения повторного лечебного курса через 3-4 недели продолжительностью 8-10 процедур.
Реабилитация после травмы мышцы.
Целью лазерной терапии является ускорение репаративных процессов в зоне поражения, восстановление мышечной активности в зоне поражения, оптимизация микроциркуляторной гемодинамики, профилактика склеротических (фибромиалгических) процессов.
Лазерная терапия заболевания включает контактное стабильное облучение зоны травматического повреждения мышцы, контактное стабильное воздействие в участках прикрепления мышцы, облучение периферического сосудисто-нервного пучка, корреспондирующего пораженную зону, облучение крови в проекции локтевых сосудов.
Продолжительность курса терапии 12-14 процедур. Необходимость повторного лечебного курса определяется результатами лечения.
Реабилитация после травматического повреждения связок.
Целью лазерной терапии аппаратами типа является ускорение репаративных процессов в зоне повреждения, профилактика развития контрактур.
Основным видом воздействия является планомерное облучение зоны поражения. Дополнительно выполняется экстравазальное облучение локтевых сосудов и сосудисто-нервного пучка, корреспондирующего пораженную зону.
Продолжительность курсовой терапии не менее 12 процедур. Необходимость повторного лечения определяется по результатам лечения.
Читайте также:


