Карпальный синдром запястья лечение блокада
- О заболевании
- Цены
- Записаться
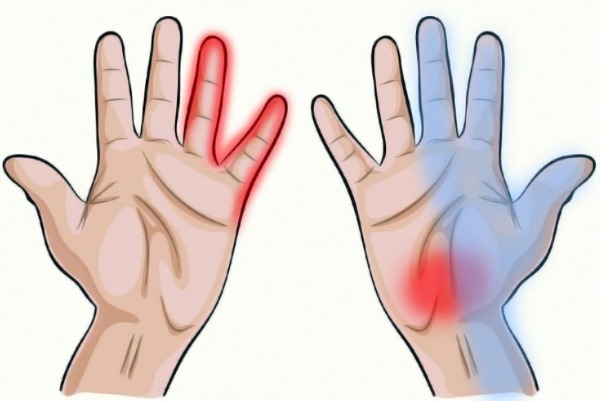
Это туннельный синдром –сдавление n. Medianus (срединного нерва), в узком месте руки , в запястном канале. Канал образован поперечной фасцией , в канале проходят сухожилия мышц сгибателей пальцев кисти и сгибателя большого пальца, а также сосуды и срединный нерв . Нерв отвечает за пронацию и ладонное сгибание кисти , сгибание пальцев кисти больше 1-3 , разгибание концевых фаланг 2-3 пальцев Чувствительная часть нерва это ладонная поверхность 1-3 пальцев и половина 4 пальца. Заболевание проявляется нарушением чувствительности, нейропатическим болевым синдромом ( жжение покалыванием в кисти), ограничением сгибания пальцев. Процесс может быть как с одной, так и с двух сторон.


Причины
Синдром запястного (карпального) канала возникает при его сужении. Это может быть обусловлено:
- у женщин в период менопаузы ( связано с гормональной перестройкой, задержкой внутриклеточной жидкости , отеком в канале);
- наследственными факторами;
- травмами;
- аномалиями развития;
- синовитами;
- тендовагинитами;
- заболеваниями суставов;
- образованиями;
- отеком при эндокринных заболеваниях, беременности.
Часто травматизация запястного канала носит хронический характер, связана с профессиональной деятельностью. Патология характерна для музыкантов, людей, которые много печатают на клавиатуре, выполняют мелкую, монотонную работу пальцами.
При сдавлении нерва нарушается его кровоснабжение, со временем это приводит к дегенеративным изменениям, разрастанию соединительной ткани. Сначала нарушается чувствительность, появляется нейропатический болевой синдром, при прогрессировании заболевания страдает двигательная функция, развиваются вегетативные расстройства.
Симптомы
Заболевание прогрессирует, к боли, онемению присоединяются парестезии, нарушение двигательной функции. Компрессия срединного нерва приводит к затруднению захвата предметов большим пальцем, нарушению сгибания 1-3 пальцев. Это создает проблемы в быту, профессиональной деятельности.
Вегетативные расстройства появляются похолоданием кистей, чувством жжения, отечностью, покраснением.
Диагностика туннельного синдрома запястного канала
Боль, парестезии в зоне иннервации n. Medianus, вегетативные расстройства позволяют заподозрить синдром запястного канала после беседы с пациентом, неврологического осмотра. При постукивании в области канала нерва в области кисти ощущается боль в таком случае говорят о положительном симптоме Тиннеля. Пассивные движения кистью провоцируют развитие неприятных симптомов. Это явление называется симптомом Фовиля
Для уточнения диагноза проводят такие обследования:
- электромиографию;
- рентгенографию;
- компьютерную томографию;
- МРТ.


Лечение
Если компрессия нерва вызвана травмами, анатомическими дефектами, нужно устранить причину. Это делается хирургическим путем с последующей иммобилизацией кисти. Вывихи обычно вправляются без операции.
Если синдром карпального канала вызван отеком, нужно определить его причину, лечить основное заболевание. Обычно это эндокринные нарушения, воспалительные процессы. При выраженном отеке показаны диуретики.
Для устранения болевого синдрома показано проведение блокад с введением кортикостероидных препаратов и анестетиков в запястный канал.
Также для уменьшения отека и восполительного процесса назначаются нестероидные противовосполительные препараты, для купирования нейропатического болевого синдрома применяют антиконвульсанты.
Улучшить обмен веществ в нервной ткани, избежать необратимых последствий ишемии позволяет проведение сосудистой терапии (пентоксифиллина), метаболической терапии (витамины группы B , препараты тиоктовой кислоты).
В комплексе терапии назначают физиопроцедуры (магнитолазер, магнитотерапию, ультразвук с гидрокортизоном ), иглорефлексотерапию, массаж, специальный комплекс упражнений, бальнеотерапию (грязевые аппликации на область запястного канала).
Если консервативное лечение неэффективно, показано хирургическое рассечение поперечной связки. Это позволяет расширить карпальный канал. Операция показана 10% пациентов.
Неврологи отмечают, что к ним все чаще обращаются люди с воспалением тоннельного канала. Люди используют компьютеры в обычной жизни, общаясь в социальных сетях и играя в игры, не подозревая об опасности. Они попадают в зону риска появления синдрома запястного канала.
Что такое синдром запястного канала
Срединный нерв, проходящий через канал в запястье, сдавливается по разным причинам, вызывая синдром запястного канала (по-другому, синдромом карпального канала). Результатом сдавления канала становится ишемия (уменьшение снабжения тканей кровью), приводящего к временному или постоянному нарушению работы запястья.
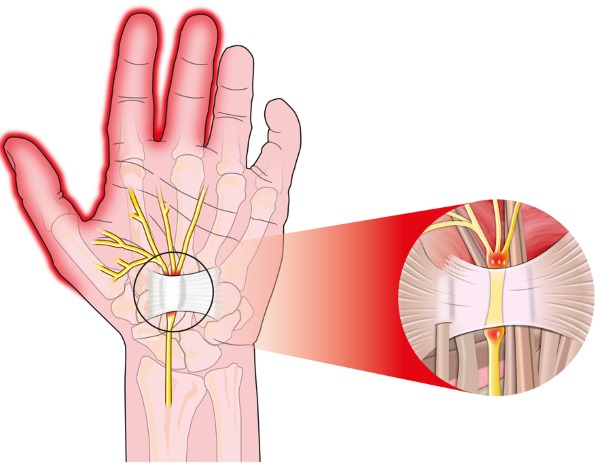
Он расположен в соединении кисти с внутренней стороны и предплечьем. Неврологии данный синдром относят к туннельному. Большое давления на нерв в канале приводит к ощущению слабости в пораженной руке и к нарушению чувствительности.
Причины заболевания
Тоннельный синдром запястного канала могут вызывать следующие перечисленные факторы:
- Узкое запястье. Женщины склонны к заболеванию чаще мужчин.
- Травмы лучезапястного сустава (перелом костей, ушиб, вывих).
- Воспалительные заболевая (синовит, ревматоидный артрит, подагра, деформирующей остеоартроз, артрит, туберкулез суставов, тендовагинит).
- Заболевание акромегалия. Для него характерен рост костей, который сужает пространство карпального канала.
- Любые опухоли (липомы, синовиомы, хондромы, гигромы) вызывают сдавление и поражение канала.
- Сильная отечность у беременных, больных сахарным диабетом, гипотиреозом, страдающих почечной недостаточностью, у женщин во время климакса. Прием оральных контрацептивов также может привести к отечности и сдаванию ткани запястья.
- Связь прослеживается и в определенных сферах деятельности. Например, в профессии плотника, пианиста, упаковщика, виолончелиста встречается гораздо чаще, чем в других.
Начальной стадии туннельного синдрома характерно повреждение оболочки канала.
При развитии болезни поражаются внутренние слои нерва, изменяя сенсорную функцию волокна, двигательную и вегетативную. Длительное нарушение кровотока изменяет строение нервной ткани, происходит замещение на соединительную. Называется этот процесс – дегенеративные изменения. Последствием является глубокое нарушение функции срединного нерва.
Симптомы
Симптомы имеют тенденцию к постепенному нарастанию. В первую очередь поражается основная рука.
Встречаются поражения и правой, и левой руки одновременно:
- Парестезия — онемение и покалывание пальцев. Это первый признак туннельного синдрома запястного канала. Появляется утром сразу после сна, в течение дня неудобства исчезают. С развитием болезни симптом усиливается, беспокоит весь день. Люди не могут пользоваться пораженной конечностью, предметы ей удержать невозможно. Человек вынужден пользоваться здоровой рукой.
![]()
- В начале в пораженной зоне появляются покалывания или ощущение жжения. Неудобства возникают ночью. Больной просыпается от боли и делает попытки от нее избавиться, опуская руку вниз или стряхивая, восстанавливая кровообращение. Боль при таких действиях утихает. Болезненные симптомы ощущаются в большом и среднем пальце, растекаясь по ладони, в запущенных случаях доходят до локтя. Нечеткая локализация затрудняет диагностику. Человек не может полноценно работать пораженной рукой.
- Больные жалуются на утрату силы в руке. Им становится тяжело держать маленькие предметы и делать точные движения. А также появляется уменьшение силы в большом пальце, он не отходит в сторону от ладони. Становится невозможным использование пальца при захвате различных предметов.
- На последних стадиях поражения срединного нерва наблюдается снижение чувствительности в области кисти, люди ничего не чувствуют в данной области, даже уколов иголкой. Больные отмечают реакцию на холод: наблюдается неприятное жжение или болезненное онемение.
- Итогом синдрома становится атрофия. Визуально заметно уменьшаются мышцы. В дальнейшем кисть полностью деформируется, становится похожей на обезьянью лапу, большой палец прилипает к ладони.
- Уменьшение кровотока в запястье нарушает питание клеток кожи. Те ткани, которые зависят от срединного нерва, становятся более светлыми по отношению к здоровым.
Факторы риска
Тоннельный синдром чаще возникает у лиц, попадающих в группу риска:
- с наследственно узким анатомическим строением запястного канала;
- с возрастом увеличиваются шансы заболеть;
- люди с лишним весом;
- профессии, где работает кисть, многократно сгибаясь и разгибаясь;
- больные с хроническими заболеваниями, связанные с поражением нервов;
- люди, переболевшие воспалительными заболеваниями, поражающими сухожилия;
- люди, увлеченные компьютерными играми и работой на клавиатуре;

Тоннельный синдром запястного канала часто возникает у людей, которые много работают за компьютером или заядлых игроков на компьютере.
Диагностика
Врач-невролог проводит 4 специальных теста:
- Человек поднимает руки вверх и удерживает в таком положении. Через несколько секунд ощущается онемение в пальцах. Этот признак подтверждает наличие карпального синдрома.
- Врач постукивает по самому узкому участку в запястье со стороны ладони. Если появляется покалывание в большом, среднем и указательном пальце, то тест Тинеля, считается положительным.
- Следующий шаг — пациент сильно сгибает руку в запястье, через 1 мин. в пораженной области появляется онемение и покалывание. Тест Фалена.
- Последний тест называется манжетный. Надевается манжет тонометра, как при измерении параметров давления, и накачивается воздух. При значительном сдавлении руки ощущается парестезия в пальцах, зависящих от срединного нерва.
Эти тесты просты могут использоваться в домашних условиях для самоконтроля. Если один из тестов дал положительный результат – это повод обратится к врачу.
Невролог для уточнения диагноза назначит:
- полный анализ мочи;
- анализ на биохимию крови;
- развернутый анализ крови из пальца;
- кровь на тиреотропные гормоны;
- УЗИ, МРТ, рентген.
![]()
- обследование на С-реактивный белок.
Лечение CЗК: охранный режим
Охранный режим – это понятие включает в себя запрет на ношение тяжестей, отказ от движений больной рукой в лучезапястном суставе, пока воспаление не пройдет.
Принцип лечения:
- Руку нужно беречь, не переохлаждать.
- Желательно наложение шины или специальной фиксирующей повязки.
- Не допускается перетягивание кисти, кровь должна циркулировать свободно.
Все эти мероприятия направлены на сведение к минимуму нагрузок. Без этого остальное лечение не эффективно.
Местное лечение: компрессы
Тоннельный синдром запястного канала можно лечить дома прогревающими компрессами. При условии, что это начальная стадия.
Необходимо:
- мука — 4 ст. л.;
- мед — 2 ст. л.;
- горчица — 2ст. л.;
- водка — 2ст. л.
Последовательность действий:
- Мед, горчицу и водку смешать, постоянно помешивая на водяной бане.
- Когда мед растает смесь снять с водяной бани и добавить муку.
- Из полученного теста раскатать лепешку и наложить на кисть.
![]()
- Затем идет слой из полиэтилена, марля и утеплитель (старый шарф, вата, шаль).
- Можно оставить на ночь.
Необходимо:
- 40% спирт;
- клеенка или полиэтиленовый пакет;
- марля или ткань из хлопка;
- вата или шарф;
- бинт.
Последовательность действий:
- Марлю или другую ткань смочить спиртом, отжать, наложить на воспаленное место.
- Затем идет непромокаемый слой из клеенки или полиэтилена.
- Дальше следует утеплитель. Все фиксируется бинтом.
- Время прогревания 2-3 ч.
- Если появится дискомфорт, компресс снять, промыть водой и смазать кремом кожу.
Необходимо:
- Физраствор — 6 мл;
- Димексид — 60 мл;
- Гидрокортизон — 2 ампулы;
- Лидокаин 10% — 4 мл.
Последовательность действий:
- Все ингредиенты смешать. (Хранить, до следующего использования, можно в холодильнике).
- Марлю или другую ткань смочить смесью, отжать, наложить на воспаленное место.
- Затем идет непромокаемый слой из клеенки или полиэтилена.
- Дальше следует утеплитель и все зафиксировать бинтом.
- Длительность 60 мин.
- Если появится дискомфорт, компресс снять, промыть водой и смазать кремом кожу.
Компрессы снимают воспаление, отечность и уменьшают боль.
Медикаментозная терапия
Чем раньше начать лечение, тем эффективнее оно будет. В некоторых случаях не требуется применения лекарств, достаточно делать перерывы в работе, на ночь надевать фиксирующую повязку и устранить большую нагрузку. В более тяжелых случаях без медикаментозной терапии не обойтись. Примеры медикаментов, назначаемых врачом, описаны в таблице ниже.
Медикаменты, применяемые при лечении туннельного синдрома:

Карпальный туннельный синдром (синдром запястного канала) является компрессионной мононейропатией, развивающейся вследствие сжатия срединного нерва, в месте его прохождения через запястный канал. Пациенты обычно испытывают боль, парестезии, слабость в иннервируемой срединным нервом части ладони.
Инъекции стероидов в запястье используются, чтобы облегчить симптомы, путем введения стероидов в локтевую сумку, окружающую срединный нерв.

При легкой и средней тяжести синдрома, стероидные инъекции могут быть использованы в сочетании с другими консервативными мерами, такими как шинирование, физиотерапия, эргономичными модификациями, покоем для руки и регулярными физическими упражнениями. Консервативное лечение, в том числе стероидные инъекции, как правило, должны быть предприняты до попыток хирургического вмешательства. Исторически сложилось так, что инъекции стероидов в запястье, как правило, используется только для легкой степени сдавления срединного нерва (что подтверждается электронейрографией), а также для временного облегчения боли в ожидании окончательного хирургического лечения. В общем, введенный кортикостероид остается эффективным для снижения субъективных симптомов в течение 1-3 месяцев по сравнению с плацебо. В то время как кратковременное облегчение симптомов после инъекции является более выраженным, чем после хирургии запястного туннеля, это преимущество исчезает в течение года.
Как уже упоминалось, электродиагностические обследования, такие как исследование нервной проводимости и электромиографию, как правило, проводят для определения степени тяжести повреждения нерва до выполнения процедуры. Стероидных инъекций следует избегать до планируемого электродиагностического тестирования, так как наличие стероидов в запястье может привести к изменению результатов теста.
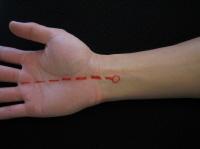
Несколько клинических проб могут быть использованы для диагностики синдрома запястного канала. Одним из них является тест Тиннеля, который заключается в легком постукивании по проекции срединного нерва на ладонной складке запястья, чтобы воспроизвести парестезии. Проба Фалена включает в себя прижатие друг к другу согнутых запястий дорзальными поверхностями в течение нескольких минут, чтобы спровоцировать симптомы в проекциях распределения нерва. Можно также просто прижать поперечную связку запястья на 30 сек и оценить проявляющиеся после этого парестезии.
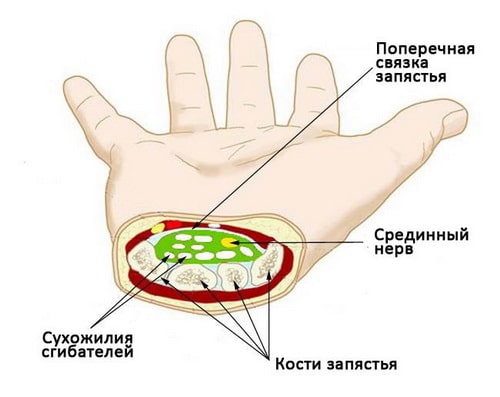
Запястье является сложным суставом, соединяющим ладонь с предплечьем. Кости, образующие запястье, включают дистальные концы лучевой и локтевой, 8 костей запястья и проксимальные отделы 5 пястных костей.
Запястный канал (туннель) анатомически образован поперечной связкой запястья на ладонной поверхности и запястными костями на дорзальной поверхности. Поперечная связка запястья, также известная как retinaculum flexorum, присоединяется на радиальной стороне к трапеции и ладьевидной бугристости, а на локтевой стороне к крючковидной и гороховидной кости. Содержимое запястья включает
4 сухожилия глубоких сгибателей пальцев,
4 сухожилия поверхностных сгибателей пальцев, сухожилие длинного сгибателя большого пальца и срединный нерв. Смотрите изображения ниже.
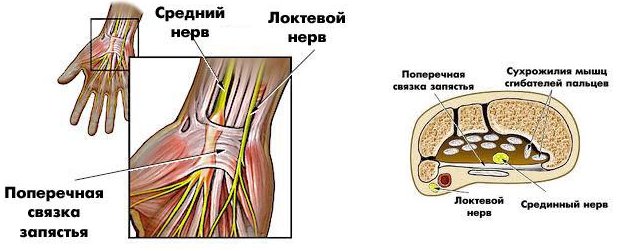
В ладони также различают 2 сумки (бурсы). Радиальная сумка содержит сухожилие длинного сгибателя большого пальца. Локтевая сумка, также известная как общая оболочка сгибателей, содержит в себе сухожилия глубоких и поверхностных сгибателей пальцев. Когда рука находится в состоянии супинации, 4 поверхностных сухожилия лежат на 4 глубоких сухожилиях, образуя U-образную структуру называемую локтевой сумкой. Поверх сумки и под поперечной связкой запястья, лежит срединный нерв. Несмотря на то, что в срединном нерве различают 2 чувствительные и 1 моторную ветки, только 1 чувствительная и 1моторная ветки пролегают через запястный канал и поражаются туннельным синдромом. Эта чувствительная ветвь отвечает за иннервацию большого, указательного, среднего пальцев и радиальной половины безымянного пальца.
Для получения дополнительной информации о соответствующей анатомии см. Анатомия лучезапястного сустава.
- Синдром запястного туннеля не поддающийся другим консервативным методам лечения.
- Электродиагностические изменения, соответствующие легкой и умеренной степени ущемления нерва.
- Неблагоприятные реакции на инъекционный стероид или анестетик в анамнезе;
- Неконтролируемый сахарный диабет;
- Активная системная или местная инфекция;
- Нарушение целостности кожи над областью инъекции;
- Иммуносупрессия;
- Планируемое электродиагностическое обследование.
- Лидокаин (ксилокаин) 1% без адреналина, 2-3 мл
- Бупивакаин (маркаина) 0,25%, 2-3 мл
- игла 2,5 см 27-го или 30-го калибра (G)
- шприц 5 мл
- салфетка с антисептическим раствором или спиртовые шарики
- небольшое свернутое полотенце
- триамцинолона ацетонид (кеналог), 10-20 мг или метилпреднизолона ацетат (Депо-Медрол), 10-20 мг
Пациент должен быть расположен удобно в сидячем или лежачем положении. Поврежденная рука должна находиться в состоянии супинации с дорзальной поверхностью расположенной на небольшом свернутом полотенце.
-
Во-первых, найти сухожилия лучевого сгибателя запястья (flexor carpi radialis) и длинной ладонной мышцы (musculus palmaris longus).
Сухожилие длинной ладонной мышцы находится медиальнее лучевого сгибателя запястья и лучше определяется когда большой и пятый пальцы противопоставлены друг другу, а запястье согнуто. На рисунке ниже показаны соответствующие анатомические ориентиры.
Сплошная синяя линия - сухожилие длинной ладонной мышцы, сплошная красная линия – сухожилие лучевого сгибателя запястья; пунктирная синяя линия - проксимальная складка ладони.

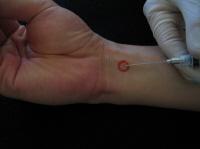
Место введения иглы – медиальней
сухожилия длинной ладонной мышцы
- Кровотечение
- Инфекция
- Повреждение нерва
- Разрыв сухожилия
- Временные парестезии
- Изменение уровня глюкозы в крови у пациентов с сахарным диабетом
- Боль
У некоторых людей сухожилие длинной ладонной мышцы не выражено. В этом случае, игла вводится по средней линии между лучевой и локтевой половиной запястья, проксимальнее поперечной складки запястья, и направляется по направлению к безымянному пальцу.
- Если произошел контакт иглы с сухожилием при продвижении иглы, слегка оттяните шприц и перенаправьте иглу.
- Использование иглы меньшего диаметра может потребовать увеличения усилий и времени введения препарата, но значительно уменьшает боль в месте инъекции.
- Внезапное ухудшение боли и развитие парестезий указывает на вероятность неправильного размещения иглы. Если это произойдет, подтяните иглу и перенаправьте медиальней (слегка в сторону локтевой кости).
- Во избежание возможных осложнений в виде сосудистой или нервной ишемии, некроза тканей, а также серьезных повреждений нерва, лидокаин не должен использоваться с адреналином .
Запястный туннельный синдром или синдром карпального канала — это распространенное состояние, характеризующееся болью, онемением и парестезиями в области кисти и предплечья. Причиной этого состояния является сдавление одного из основных нервов кисти — срединного нерва — в канале запястья.
У большинства пациентов проявления туннельного синдрома усиливаются со временем, поэтому важны ранняя диагностика и лечение этого состояния. На ранних этапах добиться купирования симптомов заболевания можно за счет таких простых мероприятий, как шинирование запястья и отказ от определенных видов активности.
Если сдавление срединного нерва продолжается, может наступать его повреждение и прогрессирование симптоматики. Во избежание наступления необратимых изменений некоторым пациентам может быть показано хирургическое лечение, направленное на устранение сдавления срединного нерва.
Карпальный канал — это узкое пространство на уровне запястья шириной около 2,5 см. Дно и боковые стенки канала образованы небольшими костями запястья.
Карпальный канал служит защитой для срединного нерва и сухожилий сгибателей, осуществляющих сгибание пальцев кисти.
Срединный нерв — это один из основных нервов кисти. Он начинается на уровне шеи в виде группы нервных стволов, которые, объединяясь вместе, образуются единый нерв, следующий на плечо, предплечье и через запястный канал на кисть. Нерв обеспечивает чувствительность большого, указательного, среднего и безымянного пальцев. Также нерв иннервирует мышц в области основания большого пальца.
Также в запястном канале располагаются девять сухожилий, осуществляющих сгибание пальцев. Это сухожилия мышц-сгибателей.
Карпальный туннельный синдром возникает при уменьшении объема запястного канала либо вследствие отека окружающих сухожилий тканей, которые в такой ситуации оказывают давление на срединный нерв. Эти ткани называются синовиальной оболочкой сухожилий. В норме она обеспечивает свободное скольжение сухожилий в канале.
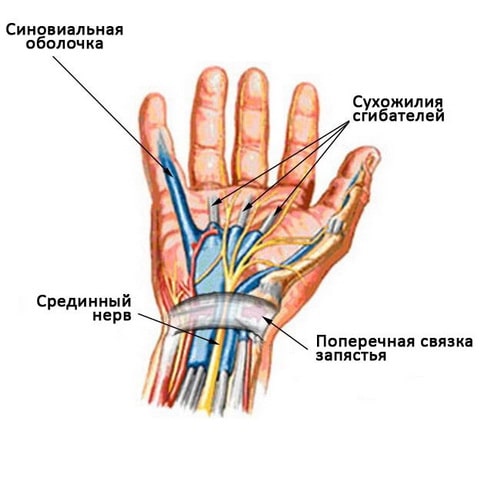
Запястный туннельный синдром вызван сдавлением срединного нерва в запястном канале.
В большинстве случаев запястного (карпального) туннельного синдрома к его развитию приводят несколько факторов. Исследования показывают, что чаще этим заболеванием страдают женщины и люди старшего возраста.
Другими факторами риска являются:
- Наследственность. Скорее всего этот фактор является важным. У некоторых людей объем запястного канала меньше, чем у других, либо его анатомия может отличаться, в связи с чем объем свободного пространства для срединного нерва будет меньше. Эти признаки передаются по наследству.
- Монотонная работа кистью. Выполнение кистью одной и той же работы или одних и тех же движений в течение длительного периода времени может приводить к отеку синовиальной оболочки сухожилий и сдавлению нерва.
- Положение запястья и кисти. Выполнение работы, связанной с максимальным сгибанием или разгибанием запястья и кисти в течение длительного периода времени, также может усиливать давление на нерв.
- Беременность. Отек синовиальной оболочки может быть вызван гормональными изменениями во время беременности.
- Фоновые заболевания. Запястный туннельный синдром чаще встречается при таких заболеваниях, как сахарный диабет, ревматоидный артрит и нарушения функции щитовидной железы.
Симптомы синдрома карпального канала включают:
- Онемение, парестезии, жжение и боль — в основном в области большого, указательного, среднего и безымянного пальцев.
- Иногда — ощущение прострелов в эти пальцы.
- Боль и парестезии, иррадиирующие вверх по руке до плечевого сустава.
- Слабость и нарушение тонких движений кисти — например, пациенту может быть сложно застегнуть пуговицы на одежде.
- Нарушение способности удержания предметов в кисти — в связи со слабостью, онемением и нарушением проприоцептивной чувствительности (пространственного чувства).
В большинстве случаев симптомы этого туннельного синдрома начинаются постепенно, без какой-либо предшествующей травмы. Многие пациенты помнят, когда это началось. По мере прогрессирования процесса симптомы начинаются появляться все чаще и сохраняться более продолжительные периоды времени.
Очень часто симптомы беспокоят в ночное время. Многие люди во сне сгибают кисти, боль при этом усиливается, и пациент может просыпаться. В течение дня симптомы нередко возникают, когда человек длительно держит кисть в одном положении, например, держа телефон, руль автомобиля или книгу.
Многие пациенты отмечают, что для уменьшения выраженности симптомов нужно подвигать или потрясти кистью.
В ходе обследования доктор поговорит с вами о состоянии вашего здоровья в целом и подробно расспросит об имеющейся у вас проблеме.
После этого доктор внимательно осмотрит ваше запястье и кисть и проведет ряд тестов.
- Надавливание или поколачивание по срединному нерву может вызывать онемение и парестезии в пальцах (симптом Тинеля)
- Сгибание кисти и удержание ее в этом положении также может приводит к онемению и парестезиям
- Оценка чувствительности кончиков пальцев и кисти с помощью специального инструмента с закрытыми у пациента глазами
- Оценка силы мышц основания большого пальца
- Атрофия мышц основания большого пальца. В наиболее тяжелых случаях эти мышцы могут выглядеть заметно меньше, чем на другой руке.
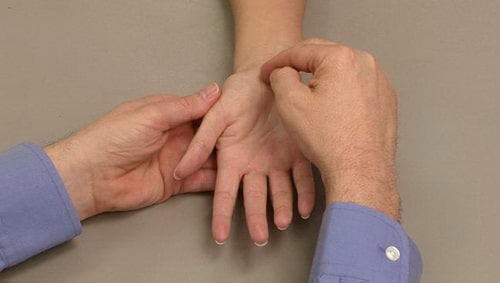
Для выявления симптома Тинеля доктор выполняет поколачивание по срединному нерву.
Электрофизиологические исследования. Эти исследования позволяют оценить, насколько хорошо работает срединный нерв и оказывается ли на него избыточное давление. Также эти исследования применяются для диагностики других заболеваний нервов, например, нейропатии, или сдавления их на других участках.
Электрофизиологические исследования включают:
- Исследование нервной проводимости. Это исследование позволяет измерить скорость проведения импульсов по нервам и оценить, насколько выражена ваша проблема, и выбрать соответствующую тактику лечения.
- Электромиография (ЭМГ). Это измерение электрической активности мышц. Она позволяет выявить повреждение соответствующих нервов и мышц.
Ультразвук. Это метод создания изображений костей и мягких тканей с помощью высокочастотных звуковых волн. Этот метод может использоваться для диагностики компрессии срединного нерва.
Рентгенография. Этот метод позволяет визуализировать плотные анатомические структуры, например, кости. При ограничении движений или боли в лучезапястном суставе доктор может назначить рентгенографию для исключения других заболеваний суставов — артрита, повреждения связок или перелома.
Магнитно-резонансная томография (МРТ). Это исследование позволяет визуализировать мягкие ткани человеческого тела. Оно может назначаться для диагностики других причин имеющихся симптомов или диагностики тех или иных патологических состояний, которые могут влиять на функцию срединного нерва. Также МРТ позволяет оценить состояние самого нерва и увидеть, например, его рубцовые изменения вследствие травмы или опухоль.
Синдром карпального канала — это медленно развивающийся процесс, однако у большинства пациентов в отсутствие лечения со временем он будет только прогрессировать. По этой причине диагноз нужно поставить как можно раньше. На ранней стадии прогрессирование заболевания можно замедлить или вовсе остановить.
Если запястный туннельный синдром диагностируется на ранней стадии, его симптомы можно купировать и без операции. В случаях, когда диагноз неясен, или симптомы заболевания выражены минимально, доктор сначала может порекомендовать консервативное лечение.
Консервативное лечение включает:
Иммобилизация или шинирование. Использование брейса или фиксирующей шины в ночное время предотвратит сгибание запястья в то время, когда вы спите. Фиксация лучезапястного сустава в прямом или нейтральном положении уменьшает давление не нерв в запястном канале. Также брейс можно носить и в дневное время при выполнении работы, которая может провоцировать или усиливать имеющиеся симптомы.

Использование брейса или тутора уменьшает давление на срединный нерв за счет фиксации лучезапястного сустава в выпрямленном положении.
Нестероидные противовоспалительные препараты (НПВП). Такие препараты, как ибупрофен или мовалис, помогают уменьшить боль или воспаление.
Изменение активности. Симптомы заболевания нередко возникают или усиливаются, когда ваша кисть долго находится в одном и том же положении, особенно, в положении сгибания или разгибания.
Если ваша работа или другая физическая активность способствуют усилению имеющихся у вас симптомов, смена или видоизменение этой активности помогут замедлить или остановить прогрессирование симптомов. В некоторых случаях это означает, что вам полностью придется поменять род своей деятельности.
Упражнения, способствующие облегчению скольжения нерва. У некоторых пациентов могут быть эффективны упражнения, направленные на облегчение скольжения срединного нерва в пределах запястного канала. Доктор или физиотерапевт может порекомендовать вам выполнение подобных упражнений.
Инъекции кортикостероидов. Кортикостероиды — это мощные противовоспалительные препараты, которые можно вводить непосредственно в запястный канал. Такие инъекции нередко позволяют купировать симптомы заболевания или их обострение, однако эффект этот иногда лишь временный. Введение кортикостероидов также может применяться с диагностической целью.
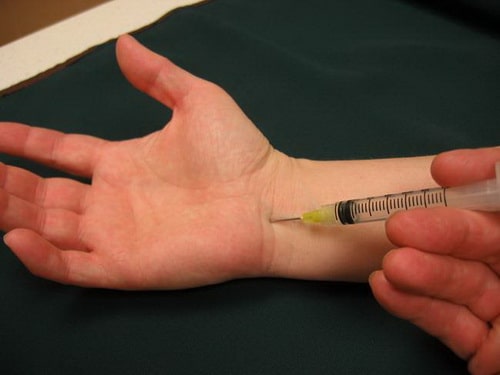
Введение в запястный канал кортикостероида позволяет на некоторое время уменьшить симптомы заболевания.
Если консервативное лечение по прошествии некоторого периода времени не избавляет пациента от симптомов заболевания, доктор может порекомендовать вам хирургическое лечение.
Решение об оперативном лечение основывается в первую очередь на выраженности имеющихся у вас симптомов — боли и чувствительных нарушений в кисти. В длительно существующих случаях, когда онемение кисти сохраняется постоянно и развивается гипотрофия мышц 1-го пальца, операция может быть рекомендована для предотвращения развития необратимых изменений.
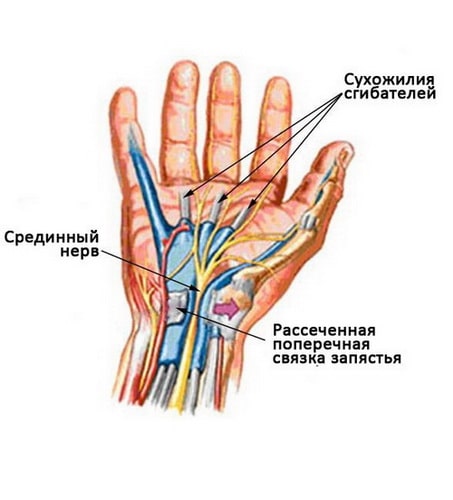
Во время релиза запястного канала рассекается поперечная связка запястья. После заживления объем канала увеличивается и места для нерва и сухожилий становится больше.
В большинстве случаев релиз запястного канала выполняется амбулаторно. Эта операция может выполняться в условиях общей анестезии, т.е. вы спите во время операции, или под местной анестезией, когда обезболивается только ваше предплечье и кисть. В некоторых случаях такая анестезия дополняется внутривенной седацией.
Открытый релиз запястного канала. При открытой операции доктор выполняет небольшой разрез в области основания кисти, по ходу которого визуализируется и рассекается поперечная связка запястья (крыша запястного канала). Объем канала таким образом увеличивается, а давление на нерв уменьшается.
После операции концы рассеченной связки постепенно срастаются, однако размеры канала остаются увеличенными и давление на нерв уменьшается.
Эндоскопический релиз запястного канала. При такой операции доктор делает один или два небольших разреза кожи, называемые портами, и через них вводит к запястный канал миниатюрную камеру — эндоскоп. С помощью специального скальпеля поперечная связка запястья, как и при открытой операции, рассекается.
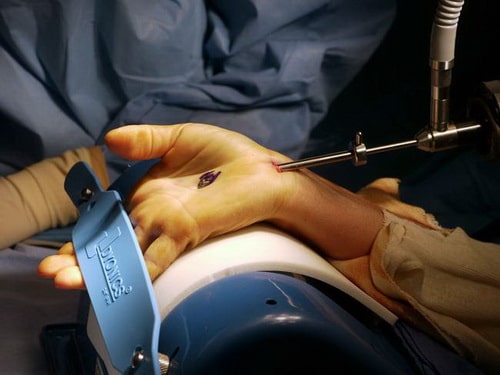
В данном случае через порт в области запястья в запястный канал введен эндоскоп. Через порт на ладони в канал будет введен инструмент для рассечения связки.
Результаты открытых и эндоскопических вмешательств похожи. Обе техники имеют свои преимущества и недостатки. Доктор обязательно обсудит с вами вопрос о том, какая техника наиболее оптимальна в вашем конкретном случае.
У большинства пациентов операция позволяет добиться купирования симптомов синдрома карпального канала. Восстановление, однако, может быть постепенным, а полное восстановление может продолжаться до полу года.
Если боль и слабость кисти сохраняются дольше 2 месяцев после операции, ваш лечащий врач может направить вас к физиотерапевту, занимающемуся проблемами кисти, чтоб помочь вам ускорить ваше восстановление.
Если у вас имеет место другое заболевание, сопровождающееся болью и ограничением подвижности лучезапястного сустава и кисти, например, артрит или тендинит, процесс реабилитации у вас может замедлиться. В длительно существующих случаях запястного туннельного синдрома со значительным нарушением чувствительности и/или атрофией мышц, восстановление также будет замедленным. У некоторых из таких пациентов полного восстановления не наступит вовсе.
Иногда синдром запястного (карпального) канала может рецидивировать, однако бывает такое редко. Если это все же произойдет, вам понадобится дополнительное лечение или операция.
Сразу после операции вам будет рекомендовано держать кисть выше уровня сердца и максимально активно двигать пальцами для профилактики отека и контрактуры.
После операции вы будете испытывать в той или иной мере выраженные болевые ощущения, отек и ограничение движений в лучезапястном суставе. Некоторый дискомфорт в области ладони может сохраняться от нескольких недель до нескольких месяцев.
Сила кистевого и пальцевого хвата восстанавливается обычно через 2-3 месяца после операции. Если функция срединного нерва изначально была плохой, восстановление силы мышц может продолжаться 6-12 месяцев.
В течение нескольких недель вам может быть рекомендовано ношение брейса, однако вы можете пользоваться кистью, выполняя легкую работу и избегая при этом дискомфортных ощущений. Вскоре после операции вам могут разрешить садиться за руль, обслуживать себя и брать кистью легкие предметы.
Доктор обсудит с вами вопрос о том, когда вам можно будет вернуться к работе и будут ли у вас какие-либо ограничения при физических нагрузках.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Операция при синдроме карпального канала — от 19500 рублей до 29500 рублей
- Пребывание в клинике
- Анестезия (проводниковая)
- Операция при карпальном синдроме
- Расходные материалы
* Анализы для операции в стоимость не входят
PRP-терапия, плазмолифтинг при заболеваниях и травмах кисти и запястья — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Читайте также: