Как прокалывают локоть бурсит

При бурсите локтевого сустава происходит воспалительный процесс в суставной сумке. В самом начале болезни человек не чувствует дискомфорта или каких-либо других изменений. По мере развития бурсита, при отсутствии лечения, может произойти полная утрата трудоспособности.
Бурсит может развиваться в разных суставах, но чаще появляется в локте. Механизм прогрессирования болезни особенный. Суставная сумка – полость, в которой содержится специальная жидкость, выполняющая функцию смазки суставов. Она же нужна для защиты костей от различных негативных воздействий.
Во время воспалительного процесса происходит увеличения объема жидкости. Постепенно она меняет свои свойства и характеристики. Человек начинает чувствовать боль, рядом расположенные ткани начинают отекать.

В крайних случаях бурсит приводит к слишком большому увеличению сумки. Если причиной стали инфекции, могут начаться процессы нагноения. Последствия такого процесса непредсказуемые. При затяжном характере болезни могут появиться спайки и другие более серьезные недуги.
Особенность сустава локтевой зоны: он не защищен жиром или мышцами. Поэтому любое воздействие может привести к развитию недуга. В этой части находятся три синовиальные сумки. По статистике, воспаление чаще встречается в той, которая располагается около окончания локтя.
Причины развития бурсита локтевого сустава
При бурсите локтевого сустава в лечении учитывается основной фактор, который привел к формированию патологии. Предпосылкой может стать:
- Регулярная сильная нагрузка на руки или постоянное расположение верхних конечностей в одной позе. В группе риска офисные сотрудники, спортсмены.
- Травмы различных частей локтя. Реакция может быть отсроченной. Поэтому часто первопричину не сразу удается установить правильно.
- Воспалительные процессы. Артриты, подагра и некоторые другие заболевания приводят к снижению подвижности всей верхней конечности. Могут наблюдаться разрывы сумки и ее заполнение лимфатической жидкостью.
- Наличие в организме вирусов и бактерий. Если локтевой сустав оказывается слабым местом, то патогенная микрофлора может очень быстро привести к развитию гнойного поражения.

К причинам относятся и различные аутоиммунные заболевания, специфические болезни и интоксикация. Врачи отмечают, что бурсит часто вызывают сразу несколько причин. Что усложняет не только диагностику, но и лечение.
Виды бурсита
Недуг имеет в острую или хроническую форму. В первом случае развитие происходит неожиданно при механическом повреждении или инфицировании. Симптоматика ярко выражена, требует незамедлительной помощи врача. Для хронической формы характерным является рецидивирующее течение. Подвижность зоны оказывается не нарушенной, но при исследовании можно почувствовать плотное образование.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
При бурсите локтевого сустава лечение должно быть назначено очень быстро. В обратном случае может происходить инфицирование серозной жидкости. Такое состояние угрожает жизни.
Разделяется такая патология и по тому, какая именно жидкость образовалась в сумке:
- Серозная форма. При ней жидкость остается неинфицированной.
- Геморрагическая. В сумке выявляется кровь из других суставов и тканей.
- Гнойная. В этом случае происходит заражение с присоединением плохой микрофлоры.
Последняя форма признана одной из самых сложных и опасных. Поэтому лечение заключается в проведении операции сразу после выявления проблемы.
Симптомы болезни
При локтевом бурсите проявления могут быть разными. Они зависят от формы болезни. При серозном или геморрагическом процессе отмечается небольшая болезненность. В зоне поражения повышается температура, видна припухлость. Движения в локте становятся ограниченными. Возможно появление выпячивания, имеющего форму шара. Общее состояние обычно не страдает.
При хроническом течении локтевой бурсит выражается умеренной болезненностью и чувством дискомфорта. Человек может двигать рукой практически в полном объеме. Но под постоянным воздействием раздражающего фактора происходит уплотнение образования.
Симптомы гнойной формы наиболее выраженные. Характерна сильная боль. Ее интенсивность зависит от того, насколько острое воспаление. Локоть оказывается горячий на ощупь. Кожа отекшая, а движения сильно ограничены. Для гнойного локтевого бурсита характерны и признаки интоксикации. Температура тела поднимается до высоких отметок, появляется чувство слабости и разбитости.
Диагностика
Врач составит схему воздействия и расскажет, как лечить бурсит локтевого сустава, после диагностических мероприятий. Диагноз ставит ортопед или травматолог после сбора анамнеза и визуальной оценки состояния. Если ситуация запущенная, то назначаются методы исследования:
- Рентген. Выявляет наличие воспалительного процесса и его локализацию.
- УЗИ. Уточняет размеры и месторасположение пораженных тканей. Определяется с его помощью и количество экссудата.
- МРТ. Используется в крайних случаях, когда речь идет о заболеваниях удаленной суставной сумки.

Лечение бурсита локтевого сустава
Независимо от разновидности болезни нужно соблюдать несколько правил:
- При появлении воспаления или при подозрении на локтевой бурсит рекомендуется сразу же наложить тугую эластичную повязку. С ее помощью снизите уровень двигательной активности, а значит, обеспечите отдых.
- Для уменьшения болевого синдрома травматологи рекомендуют чередовать холодный и горячий компресс.
- Чтобы заболевание не прогрессировало, пораженной области обеспечивается полный покой.
- По мере выздоровления увеличение нагрузки должно происходит постепенно.
Лечение бурсита локтевого сустава всегда начинается с наложения эластичной повязки. Если боль сильная, врач может выписать противовоспалительные препараты. Популярны сегодня средства на основе ибупрофена.
В острой стадии хорошо помогают мази с глюкокортикостероидами или инъекции. Гидрокортизон помогает убрать воспалительный процесс, уменьшить количество жидкости в синовиальной сумке.
При подозрении на инфекционный процесс проводится аспирация. Процедура носит как лечебный, так и диагностический характер. Врач снимает боль за счет уменьшения количества жидкости. Она же отправляется на бактериологическое исследование. По его результатам назначаются антибиотики. Такие препараты подходят и при серозном или геморрагическом виде. Они не позволяют начаться гнойному процессу.
Эффективным средством для лечения воспалительного процесса является Димексид, используемый для компрессов. Сначала он разводится кипяченой водой в соотношении 1:4. Наносится марлевая повязка на 30-40 минут. Средство вытягивает гной и не дает ему появиться.
Среди мазей доказали свое положительное действие при локтевом бурсите следующие:
- Траумель С,
- Вольтарен,
- Диклофенак,
- Индометацин.

Если воспалительный процесс развился из-за профессиональной деятельности, человеку рекомендуют сменить место работы. Всегда после первого курса воздействия для предотвращения развития рецидивов назначаются физиотерапевтические процедуры.
Одним из альтернативных методов воздействия являются пиявки. Их ставят выше или ниже локтевого сустава. За счет такого лечения улучшается скорость движения крови в пораженной области, уменьшается застои ишемия тканей.
Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
Пиявка при воспалительном процессе действует сразу несколькими активными компонентами. Один из них эффективно справляется с тромбами, сгустками крови, которые могут появиться в пораженной области.
Лечение в локтевом суставе народными средствами может происходить с использованием различных компрессов. Врачи предупреждают: согревающие средства использовать нельзя. Поэтому используются менее агрессивные средства:
- Капустный лист. Возьмите мягкий листок и побейте по нему молотком для мяса. Это позволит быстрее выделиться соку. Приложите его к пораженной зоне, а сверху зафиксируйте эластичным бинтом. Такое лечение должно продолжаться на протяжении всей ночи, при этом курс лечения составляет не менее 25 подходов. В отличие от других средств, такое лечение может применяться и при гнойных процессах в локтевом суставе.
- Лопух. Корень заготавливается в межсезонье, когда зеленой части еще нет. Для лечения потребуется отвар из перемолотых корней. Берется их столовая ложка, заливается стаканом очень горячей воды. Выпивать нужно по 150 мл трижды в сутки. Такой же объем используется и для компрессов.

При лечении бурсита народными средствами часто используется лепешка с добавлением меда и лука. Для этого из средней по размеру луковицы отжимается сок, который смешивается с 2 ложками меда. Муки добавляется столько, чтобы получилось густое тесто. В полученную смесь добавляется немного спирта. Полученный состав прикладывается к больному локтю на ночь. Сверху желательно поверх эластичной повязки повязать шерстяное изделие.
Когда медикаментозное средство не помогает, используются хирургические методы. Они же эффективны и при наличии осложнений. Во время манипуляции хирург частично удаляет стенку синовиальной сумки или иссекает бурсы. При гнойном отделяемом возможно вскрытие пораженной области, ее обработка йодовым раствором.
После оперативного воздействие продолжается консервативное. Оно включает прием антибактериальных средств и лекарств для уменьшения воспаления. Сегодня чаще всего вскрытие суставной сумки происходит с применением лазера.

В заключение отметим, что профилактика воспаления сустава локтя достаточно простая. Нужно не забывать обрабатывать раны и травмы сустава, проводить комплексное воздействие при любых воспалениях. Если работа связана с постоянной травматизацией этой части руки, то рекомендовано применение защитных повязок.
Болезни суставов в современное время болезнь очень распространенная. Это касается бурситов.
Считается, что бурсит – это профессиональное заболевание, а именно ему подвержены спортсмены, студенты, те, у кого физическая нагрузка не распределяется на весь опорный аппарат, а направлена на один и тот же сустав.
Бурсит – это воспаление околосуставной сумки, в которой скапливается жидкость и, как следствие, под действием распространения микроорганизмов гной.
Бурсит часто бывает последствием подагры и артритов, но в любом случае вызывает значительный дискомфорт, боль, чем ухудшает качество жизни пациента.
Чтобы определить стадию бурсита, врачи назначают различные анализы и выполняют различные манипуляции.
Одной из таких является забор пункции. Что это такое и как проводится, попытаемся раскрыть подробнее.
Симптоматика бурситов
Бурсит сустава может возникнуть в различных местах.
Наиболее часто это заболевание появляется в суставах, которые подвергаются ушибам, травмам.
Различают бурсит суставов:
Все виды недуга характеризуются общими признаками, которые зависят от формы протекания.

Так различают острую, подострую и хроническую форму.
Из симптомов общими для всех форм являются:
- В любом месте присутствия бурсита наблюдается припухлость и отечность покровных кожных тканей. Такое явление образуется в результате распухания синовиальной сумки сустава, застоя крови в сосудах из-за воспаления.
- Эпидермис вокруг воспаленного сустава может иметь красный цвет и повышенную температуру вследствие нарушения циркуляции крови.
- Болевые ощущения при движении суставом. Это происходит в результате раздражения нервных окончаний в месте воспаления. Особенно они сильны при ощупывании болезненного места или выполнении какой-либо работы, в которой задействован больной сустав.
- Неполноценность работы пациента, то есть при сильной боли человек не может двигать рукой или ногой.
- Общее недомогание, быстрая утомляемость, в некоторых случаях повышение температуры тела.
Если признаки не сильно выражены, или протекают приступообразно, то врач диагностирует хроническое течение бурсита.
В зависимости от того в каком суставе появляется воспаление выделяют свои симптомы. Так, например, если имеется бурсит плечевого сустава, то к общим признакам добавляется покалывание и онемение в области плеча.
Больному тяжело выполнять движения руками. Если бурсит вызван инфекцией, то может добавится рвота и тошнота.
При бурсите локтевого сустава появляется сильно выпираемая часть на локте. Такое происходит в результате скопления большого количества жидкости. То же самое наблюдается на колене.
С подобными признаками заболеваний суставов необходимо обратиться к врачу травматологу-ортопеду. Если диагностирован гнойный бурсит, то лечением займется хирург.
Чтобы поставить диагноз бурсит сустава врач назначает ряд исследований, которыми могут быть:
- Рентген – необходим для исключения других костных патологий.
- Ультразвуковое исследование.
- Компьютерная или магнитно-резонансная томография.
- Ангиография.
Для определения причины возникновения болезни делается забор внутренней жидкости, которая затем исследуется на наличие инфекции. Такая процедура называется взятие пункции.

В результате выявления вредоносного агента в жидкости синовиальной сумки сустава, далее изучают его реакцию на антибиотики. Таким способом происходит подбор лекарственных средств для эффективного лечения бурсита.
Важно! Подобная медицинская манипуляция может чаще всего назначается при гнойном течении заболевания коленного и локтевого суставов.
При данном недуге пункция может быть не только забором патологической жидкости для анализа, но и введением антибактериальных препаратов.
Пункцию осуществляют с помощью шприца с иглой. Для плечевого и тазобедренного бурсита берется более длинная игла.
Мы уже отмечали, что прокол иглой выполняется либо с целью изучения заборного материала, либо для лечения.
Данную процедуру выполняет ортопед или хирург, который отлично ориентируется в строении скелета, мышечной массы и расположении нервных окончаний.
При этом повреждение сторонних органов, сосудов минимален.
Все уколы делаются весьма аккуратно. Врач определяет безопасную точку и только после обработки кожи антисептическим средством вводит иглу.

В первую очередь вводится местное анестезирующее вещество. Такой прием уменьшит сильные болевые ощущения. Для анестезии берется тонкая игла и прокол осуществляется только в мышечную массу.
После действия обезболивающего средства прокол сустава производится более толстой иголкой, которая позволит пропустить даже загустевшую жидкость, например, в виде гноя. Последний этап – это накладывание повязки на место прокола.
Порядок выполнения пункции для различных суставов не имеет особых различий. Единственное отличие – прокол тазобедренного сустава осуществляется под аппаратом УЗИ.
Взятие суставной жидкости осуществляется амбулаторно или в стационаре. В любом случае, выполняется манипуляция по заранее разработанной и отлично отлаженной схеме.
При этом негативные последствия исключаются. Но в ряде случаев могут возникнуть некоторые осложнения.
Но стоит помнить, что пункция суставной жидкости показана не всем. В любом случае врач будет учитывать состояние здоровья пациента. Нельзя проводить прокол при очаговых поражениях кожи (ожог, открытая рана и т. д.), при деформировании сустава, при слабой свертываемости крови.
Пункция – это медицинская процедура, которая позволяет определить форму заболевания сустава, в нашем случае бурсита, а именно наличие инфекции в синовиальной сумке.
Она проводится с помощью шприца и иглы хирургом или ортопедом.
При правильном проведении всех действий осложнения минимальны, но стоит учитывать противопоказания, которые все же имеются.
Проводить данную процедуру в домашних условиях, даже в лечебных целях, нецелесообразно.
В области локтевого сустава расположены три слизистые сумки: одна поверхностная сумка – в области локтевого отростка, другая – между сухожилием трехглавой мышцы и задним отделом суставной капсулы и третья (внутрисухожильная) располагается в толще сухожилий m. Triceps.
У детей до 7 лет слизистой сумки ещё нет, она появляется в 7-10 лет и часто бывает односторонней (на доминирующей руке). Затем происходит увеличение её в размерах по мере роста человека. В норме передняя стенка сумки плотно связана с костью, но уже после первого воспаления она может отделиться от кости и оставаться отделённой в дальнейшем.
Нередко причиной локтевого бурсита служит первичная травма при падении. Некоторые пациенты отмечают эпизоды длительной компрессии этой области при занятиях за письменным столом или связанные с особенностями труда (шахтёры в забое). При ревматоидном артрите, подагре бурсит развивается как реакция на отложение солей в синовиальной сумке.
Инфицирование возможно при заносе микробов через ранку, ссадину, гнойничок, фурункул в области локтя.
Клиника острого бурсита достаточно выражена: в области локтевого отростка располагается опухолевидное образование, которое иногда может достигать размера крупного грецкого ореха.
Движения в суставе обычно не сильно ограничены. При максимальном сгибании больной ощущает определённый дискомфорт. При отсутствии воспаления кожа над ним не изменена, но даже при отсутствии выраженного воспаления создаётся впечатление о некотором местном повышении кожной температуры.
При нагноении слизистой сумки признаки воспаления выражены очень чётко: яркая гиперемия, болезненность при пальпации, выраженный отёк, распространяющийся на предплечье, в редких случаях могут быть признаки распространения инфекции по лимфатических сосудам с развитием подмышечного лимфаденита.
При пальпации минимальная болезненность, определяется тестоватая консистенция или флюктуация. В последующем возможны два исхода: выздоровление или переход острого бурсита в хронический.
Хронический бурсит локтевого сустава может быть, как исходом острого процесса, так и развиваться первично, без предшествующего острого воспаления. В первом случае воспалительные явления постепенно снижаются, кожа приобретает нормальную окраску, температура нормализуется. Боли уменьшаются, но беспокоят при физической нагрузке. Ограничение (незначительное) объёма движений сохранено.
Хронический бурсит проявляется в утолщении стенок сумки, образовании грануляций, перегородок, ворсинок. Нередко пальпаторно обнаруживаются плотные узелки, состоящие из фибрина.
При малейшей травме этой области присоединяется геморрагический компонент, являющийся провоцирующей причиной для обострения или инфицирования.
При хроническом бурсите может выявляться костная шпора – остеофит в области верхушки локтевого отростка, которая может служить как механической причиной, поддерживающей воспаление, так и результатом этого воспаления. Инфицирование может происходить через ранку, ссадину или при дерматите. Встречаются разные формы остеофита.
Подозрение на неспецифический и специфический бурсит является показаниям для пункции бурсы с последующим исследованием пунктата. При пункции в подавляющем большинстве острых случаев удаётся получить вязкую жидкость с геморрагическим компонентом.
При микроскопическом исследовании её обнаруживается высокий процент (до 80%) моноцитов и небольшое число лейкоцитов и эритроцитов. При гнойных процессах определяется чувствительность выделенных возбудителей инфекции к антибиотикам.
При специфическом воспалении выполняются специальные серологические и бактериологические исследования. При подозрении на специфический бурсит пациента направляют на консультацию к венерологу или фтизиатру.
При подозрении на подагру назначают консультацию ревматолога.
В сомнительных случаях выполняют МРТ суставов.
Лечение локтевого бурсита
Лечение острого бурсита: на локтевой сустав накладывают тугую повязку, выписывают противовоспалительные препараты, рекомендуют покой и прикладывание холода к пораженной области. В отдельных случаях выполняют пункцию синовиальной сумки.
Применяется пункция с удалением содержимого, промыванием полости антисептиками, и введением 1 мл гордокса или 20 ед. пролонгированных кортикостероидов. Введение таких гормональных препаратов, как депо-медрол, кеналог при первичной пункции является перспективным.
После пункции на 48 часов накладывается давя щая повязка. Иногда эту процедуру повторяют 2-3 раза. При первом посещении можно повременить с производством пункции и наложить компресс с водорастворимой мазью, осмотр больного производиться через день.
Во многих случаях при повторном осмотре все проявления острого неинфицированного бурсита исчезают.
При развитии хронического бурсита могут возникать показания к оперативному лечению. Операция заключается в тщательном иссечении слизистой сумки.
При гнойном бурсите лечение проводится в поликлинике или в условиях хирургического стационара. При инфицированном бурсите после эвакуации гноевидной жидкости, которая при посеве даёт рост патогенной флоры (в 94% случаев – staphylococcus aureus), а при микроскопии – преобладание полиморфно-клеточных лейкоцитов, полость сумки многократно промывают антисептиками и раствором антибиотиков, а перед извлечением иглы полость дополнительно вводят 1 г полусинтетических пенициллинов.
При выраженном отёке и гиперемии с повышением температуры и, тем более, при целлюлите и регионарном лимфадените назначают парентеральный курс антибактериальной терапии в течение 1 недели.
После пункции сустав контролируют на следующий день и при необходимости процедуру повторяют до ликвидации признаков воспаления. Последнее время с успехом пользуются компрессами с водорастворимыми мазями (левасин, левомиколь, диоксиколь), меняя повязки 2 раза в сутки.
При инфицированном (гнойном) бурсите в комплекс лечения во всех случаях включается иммобилизация сустава (задняя лонгета, шины на велькро).
Стремительное развитие артроскопии привело к применению артроскопической бурсэктомии. Хорошо выполненная артроскопическая бурсэктомия более эффективна и безопасна, чем открытое вмешательство. При такой операции проводится иссечение локтевой сумки, а затем для иммобилизации сустава накладывается шина.
В период восстановления в локте формируется новая синовиальная сумка. Сегодня бурсэктомия проводится амбулаторно либо во врачебном кабинете. Однако, если пациент страдает от диабета, тогда врач рекомендует госпитализацию независимо от вида оперативного вмешательства.
При обнаружении кристаллов мочевой кислоты возможно назначение таких противоподагрических препаратов, как аллопуринол, артрикор, колхицин.
Из этой статьи вы узнаете: причины и механизм развития бурсита локтевого сустава. Острый, хронический виды патологии, симптомы, диагностика и лечение, пункция.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
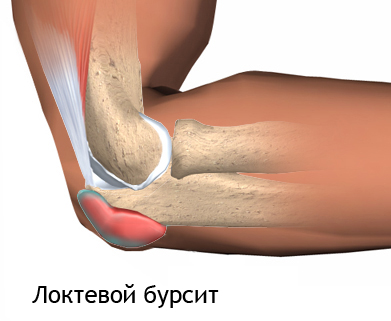
Что такое бурсит локтевого сустава? Это воспаление синовиальных сумок (щелевидных полостей, отграниченных от окружающих тканей капсулой и заполненных жидкостью). Они играют роль своеобразных амортизирующих прокладок, предохраняя самые незащищенные части сустава от механических повреждений. Другое название полости – синовиальная бурса (от латинского bursa synovialis).

При нарушении целостности кожи, ударах, ушибах, хронических повреждениях синовиальная бурса воспаляется. Количество жидкости в ней сильно увеличивается, формируется упругое округлое уплотнение.
Наиболее часто страдает синовиальная сумка локтевого отростка, локализованная под кожей в области верхушки локтя, если его согнуть.

Нажмите на фото для увеличения
Патология может протекать со скачками местной и общей температуры, болезненностью, покраснением и отеком сустава (при септическом процессе – с участием микроорганизмов) или почти бессимптомно (при серозном асептическом процессе – возникает без участия микроорганизмов: под влиянием аутоиммунных факторов, при механическом и физическом повреждении тканей).
Асептический процесс протекает обычно легче и реже сопровождается развитием опасных для жизни осложнений. При септическом воспалении микроорганизмы могут проникнуть в кровь, распространиться по другим органам и привести к нарушению их работы. При тяжелом воспалении сердца, печени, почек, легких и головного мозга возможен летальный исход.
Самой опасной разновидностью патологии является гнойный бурсит, вызванный попаданием инфекции в открытую рану. Он быстро прогрессирует и может осложниться до:
- гнойного воспаления окружающих тканей (флегмоны – разлитого гнойного воспаления подкожной клетчатки, остеомиелита – воспаление костной ткани);
- формирования свищей – каналов, соединяющих полость сустава с окружающей средой, проходящих через мышцы и кожу;
- общего воспалительного процесса (сепсиса).
При своевременном обращении лечение локтевого бурсита протекает без затруднений. Патология успешно излечивается в 90 % случаев. Изредка после терапии болезнь рецидивирует, тогда проблему устраняют удалением бурсы.
Лечением занимаются травматологи и ортопеды. Гнойные бурситы оперируют хирурги.
Механизм развития заболевания
Воспаления внутри синовиальной оболочки бурсы чаще возникают вследствие:
- травматических повреждений (однообразные давящие движения, ушибы);
- недостатков обмена веществ (например, при подагре, псевдоподагре, сахарном диабете);
- болезни суставов (артрит, артроз).
Секреция (выделение клетками капсулы сустава) синовиальной жидкости усиливается, выделяются внутриклеточные вещества – медиаторы (биологически активные вещества – посредники для передачи сигнала между клетками) воспаления, оболочка капсулы уплотняется. В процесс обычно вовлечены окружающие ткани, мышцы, сосуды.
Под кожей на поверхности локтя образуется округлое уплотнение с колебанием жидкости внутри образования.

Отек при бурсите локтевого сустава
Кожа над суставом краснеет, накапливается экссудат (это жидкость, выделяющаяся из сосудов, в составе которой белки, лейкоциты, фибриноген и др.) для улучшения питания воспаленной ткани, появляются отек, местная температура, боль.
Движению сочленения бурсит не мешает, однако из-за боли локоть стараются беречь.
Чуть по-другому протекает гнойный острый бурсит локтевого сустава. Он развивается из-за проникновения внутрь капсулы (прокол, порез, перенос из удаленного очага воспаления) чужеродных микроорганизмов (стрептококков, гонококков).

У человека с гнойным бурситом быстро возникают симптомы общей интоксикации, повышается температура до 40 градусов, появляется слабость.
Причины патологии и провоцирующие факторы
Непосредственные причины бурсита:
- Повреждения (травмы, ушибы, удары).
- Механическое раздражение (давление на область синовиальной капсулы, стереотипные движения: повторяющееся сгибание и разгибание сустава на фоне невроза, психической патологии).
- Нарушения целостности тканей (порез, прокол, открытая рана).
- Инфекции.
- Воспаление окружающих тканей (остеомиелит, фурункулез, рожа (острое инфекционное заболевание, вызванное бета-гемолитическим стрептококком группы A, поражающее кожу)).
- Суставные патологии (артрит, артроз).
- Нарушения обмена (отложение кристаллов мочевой кислоты при подагре в ткани бурсы).
Идиопатическим называют бурсит, возникающий по неизвестным или невыясненным причинам.
Факторы, провоцирующие появление бурсита:
- нарушения метаболизма (сахарный диабет, подагра);
- прием глюкокортикостероидов (препаратов на основе гормонов коры надпочечников – Дексаметазон, Гидрокортизон, Преднизолон);
- аутоиммунные заболевания (склеродермия – нарушение циркуляции крови в коже, сосудах, костях, суставах, внутренних органах; системная красная волчанка – поражение кожи, суставов, сердца);
- аллергия (провоцирует бурсит локтя у детей);
- врожденный или приобретенный иммунодефицит (СПИД);
- хроническая алкогольная интоксикация;
- особенности профессии (студенты, шахтеры, спортсмены): высокая нагрузка на сустав в связи с тяжелой и (или) повторяющейся монотонной работой;
- возраст (после 60 лет);
- лишний вес: избыток жировой ткани усиливает нагрузку на сустав и провоцирует развитие сопутствующей патологии (сахарный диабет, артроз, подагра), способной вызвать бурсит.
Классификация бурситов
Бурситы принято делить на разновидности в зависимости от характера экссудата (накопившейся жидкости) внутри сумки:
Непрозрачный, зеленовато-желтый плотный; в результате некроза иммунных клеток
С примесью фибриновых нитей или хлопьев
Красного цвета, из-за повреждения кровоснабжающих сосудов

Достаточно часто встречаются смешанные формы заболевания (серозно-фибринозный, фибринозно-геморрагический бурсит).
Разновидности бурситов в зависимости от течения патологического процесса:
- острый – с выраженными проявлениями;
- подострый – с менее выраженными признаками;
- хронический – почти бессимптомное, продолжительное течение;
- рецидивирующий – с периодическими обострениями.
В клинической практике (при диагностике и лечении) бурситы делят на две формы:
- Септический бурсит, вызванный инфекционными возбудителями (специфическая форма развивается из-за бледной трепонемы, гонококка, неспецифическую вызывают стафилококки, стрептококки).
- Асептическое заболевание, бурсит локтевого сустава, развивающееся без участия микроорганизмов (неинфицированный).
Характерные симптомы
Септическое воспаление протекает со значительно более выраженными симптомами, чем асептический процесс.
При остром асептическом (серозном, фиброзном, геморрагическом) бурсите симптомы нарастают постепенно и сопровождаются появлением:
- полукруглого, упругого уплотнения на верхушке согнутого локтя;
- боли;
- отека;
- покраснения;
- повышения местной температуры (кожа на ощупь кажется горячей).
Подвижность сустава при этом не ограничена, доступны любые бытовые действия. Однако больной вынужден беречь руку из-за неприятных ощущений, дискомфорта при натяжении сильно увеличенной капсулы.
Хронический бурсит протекает почти бессимптомно, возможен небольшой дискомфорт и неприятные ощущения в области локтя.
Чаще из всех проявлений острого процесса остается только значительно спавшее в объеме уплотнение, которое может увеличиваться после длительной физической нагрузки, перенапряжения руки.
Гнойный бурсит (септический) сопровождается быстро нарастающими и усиливающимися симптомами:
- сильная боль в любом состоянии;
- покраснение;
- припухлость, отек;
- выделение гноя из раны;
- повышение температуры;
- увеличение лимфоузлов.
По мере того как патология прогрессирует, симптомы становятся более ощутимыми, появляются слабость, головные боли, потливость. При таких симптомах бурсита локтевого сустава лечение нужно начинать немедленно.

Нажмите на фото для увеличения
Трудоспособность при гнойном заболевании временно ограничена. Пациенту больно двигать рукой. Любое физическое напряжение противопоказано, так как может привести к прорыву гноя в другие ткани.
Рецидивирующая форма может появиться из-за участков некроза (омертвения тканей), оставшихся в синовиальной капсуле или прилегающих тканях. Вследствие их наличия возможно повторное развитие воспаления и образование свищей.
Асептические бурситы могут осложняться до хронической и рецидивирующей формы.
Последствия запущенного гнойного процесса более серьезны:
- Свищи (образование каналов, по которым гной проникает в другие полости).
- Гнойный артрит.
- Флегмона, абсцесс (воспаление тканей).
- Сепсис (общая воспалительная реакция в организме, очень опасное состояние).
Диагностика
Локтевые бурситы обладают очень характерными внешними признаками (округлое уплотнение на локте, флюктуация жидкости при надавливании), именно поэтому предварительный диагноз устанавливают сразу при осмотре.
Патологию дифференцируют с гнойным артритом (если причина бурсита локтевого сустава – инфекция).
- исследованием экссудата (определяют его характер после пункции локтевого сустава – прокола сустава с забором синовиальной жидкости и экссудата);
- серологическими исследованиями (определением антител к возбудителям болезней), их используют при подозрении на заболевание, вызванное гонококком, бледной трепонемой;
- посевом пунктата (материала, полученного в результате пункции) на чувствительность (выявляют возбудителя и определяют его чувствительность к разным антибиотикам);
- анализами крови (повышенный С-реактивный белок, увеличенная скорость оседания эритроцитов и количество лейкоцитов).

Пункция локтевого сустава
В инструментальных методах диагностики (МРТ, рентгенографии) при бурсите локтевого сустава необходимости нет.
Методы лечения
Чем лечить бурситы локтя? Асептические процессы (неинфицированные) лечат с использованием противовоспалительных средств, септические – антибиотиками.
При своевременном обращении лечение бурсита локтевого сустава становится успешным в 90 % случаев.
Первая помощь при бурситах – обездвиживание. Руку фиксируют в отрезе ткани или в косынке, завязанной на шее.

Наложение повязки на локтевой сустав
При гнойной патологии нельзя:
- накладывать фиксирующую или тугую повязку;
- прикладывать холод и прогревать сустав;
- активно двигать рукой.
Алгоритм действий при асептическом остром бурсите:
- В первый день после травмы прикладывают холодные компрессы (по 20 минут до 6 раз в сутки).
- Накладывают тугую, но не давящую повязку.
- На 3–4 сутки локтевой бурсит начинают прогревать (используют мази – Вольтарен, Диклофенак, компрессы с водкой, парафин). Мазь наносят тонким слоем на больной сустав два раза в день – утром и вечером. Для компресса хлопчатобумажную ткань промокают водкой или спиртом, накладывают на сустав. Сверху обматывают плотной тканью, оставляют на 30–60 минут. Аппликации с парафином делают в условиях поликлиники. Нагретые прокладки с парафином прикладывают к суставу на 15 минут.

Самое важное условие оказания первой помощи – своевременная госпитализация.
Первый этап консервативной терапии при любых бурситах – пункция (извлечение жидкости с диагностическими и лечебными целями).
Ее осуществляют стерильным одноразовым шприцем большого объема и иглами разных диаметров. Иглу шприца вводят в полость капсулы и, натягивая поршень, извлекают из бурсы максимальное количество жидкости.
Затем полость промывают антисептиками, если необходимо – вводят антибиотики или гормональные противовоспалительные средства, накладывают повязку или выводят из капсулы дренажную трубку.
Гнойный бурсит локтевого сустава лечат антибиотиками в зависимости от чувствительности возбудителя к различным действующим веществам.
При асептической патологии (серозный, геморрагический процесс) назначают:
- противовоспалительные препараты в таблетках и мазях – Вольтарен, Траумель С, Нимесулид, Димексид;
- гормональные лекарства в виде инъекций в синовиальную капсулу – Кеналог, Дипроспан, Гидрокортизон;
- обезболивающие препараты – Баралгин, Спазмалгон, Кетопрофен.

Гормональные препараты для лечения бурсита. Нажмите на фото для увеличения
Также практикуется профилактическое лечение бурситов локтевого сустава антибиотиками – Амоксициллин, Амоксиклав.
Физиотерапевтические методы играют определяющую роль в лечении бурсита любого происхождения.
Процедуры начинают применять спустя 3–4 дня после травмы (при острой асептической патологии) и после угасания воспаления (при гнойной).
- УВЧ (тепловое лечение ультравысокочастотным магнитным излучением).
- ДДТ (импульсное воздействие токов различной частоты).
- Ультразвук (восстановление тканей с помощью ультразвуковых волн).
- УФО (облучение ультрафиолетовым светом).
- Парафинотерапия (прогревающие компрессы).
- Бальнеотерапия и грязелечение (сероводородные ванны, минеральные грязи).
Один из важнейших физиотерапевтических способов – комплекс упражнений лечебной гимнастики.
Они активизируют обменные процессы и кровоснабжение, стимулируют регенерацию, способствуют восстановлению функций сустава.

Примеры упражнения лечебной гимнастики для локтевого сустава
Хирургическое лечение осуществляют, если консервативные способы не принесли результата, а заболевание стало хроническим или рецидивирующим.
Техника операции: оболочку синовиальной сумки отсекают от прилежащих тканей, производят ревизию локтевого отростка (осмотр на наличие повреждений), ткани послойно сшивают.

Как лечить бурсит локтевого сустава дальше? Период восстановления при любом бурсите может занять до 1 месяца.
Руку придется беречь 2–3 месяца (в зависимости от формы заболевания, наличия или отсутствия осложнений, работы пациента после восстановления).
Быстрее помогут восстановиться упражнения ЛФК, народная медицина.
Какие народные средства помогут вылечить бурситы локтя?
Рецепты домашних средств:
- Компрессы с Диметилсульфоксидом (другое название – Димексид). Разведите жидкость в пропорции 1:5 (одна часть Димексида, 5 частей воды), намочите сложенную в несколько раз марлевую салфетку, приложите к верхушке локтя под компрессную бумагу или кусок полиэтилена, зафиксируйте повязкой. Держите 1–1,5 часа, снимите, ополосните кожу чистой водой. Компресс прикладывайте ежедневно, на протяжении 10–12 дней. После недельного перерыва лечение можно повторить.
- Хвойные ванночки. Возьмите 1 кг елового лапника, залейте 5 л воды, поставьте на медленный огонь на 12 часов под крышку. По готовности остудите, процедите. Разведите водой 1:1, подогрейте до температуры 45–50 градусов, делайте ванночки для локтя по 20 минут каждый день, в течение 2–4 недель.
- Прогревающие компрессы. Сшейте плотный полотняный мешочек, такой, чтобы в него помещался 1 кг каменной соли (гречки, речного песка). Подогрейте соль на сковороде или на противне в духовке до температуры 45–50 градусов, сложите в мешочек, прогревайте локоть в течение 40 минут. Длительность курса – 2 недели. После недельного перерыва прогревания можете повторить.

Подогревания компресса с солью
Любое домашнее лечение бурсита локтевого сустава нужно обсудить с лечащим врачом.
Прогноз на выздоровление
Среди посттравматических заболеваний локтевого сустава бурсит – одна из самых распространенных патологий. Локоть повреждается в несколько раз чаще, чем колено.
При своевременном обращении бурсит можно вылечить в 90 % случаев. Период восстановления, в том числе и после оперативного вмешательства, составляет 3–4 недели.
Патология редко становится рецидивирующей – всего в 2–4 % случаев. Гораздо чаще развивается хронический бурсит (8–10 %).
Асептическая форма нечасто осложняется. Более опасен гнойный бурсит, его лечить сложнее, он стремительно прогрессирует и может стать причиной:
- гнойного расплавления и воспаления прилежащих тканей;
- артрита;
- лимфаденита (воспаления лимфатических узлов) и лимфангита (воспаления лимфатических сосудов);
- общего воспалительного процесса с летальным исходом (сепсиса).
Именно поэтому гнойный бурсит следует лечить незамедлительно.
Читайте также:


