Хирургические доступы к венечному отростку локтевой кости
а) Основные показания:
• Переломы венечного отростка
• Рассекающий остеохондрит
• Разрывы дистального сухожилия двуглавой мышцы
• Компрессионный синдром лучевого нерва
• Вывихи
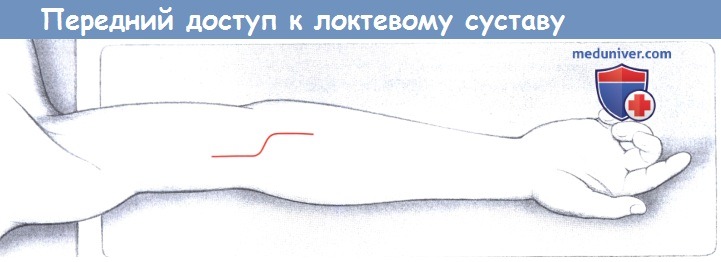
Передний доступ к локтевому суставу (правая сторона). Разрез кожи.
б) Положение пациента и разрез для переднего доступа к локтевому суставу. Пациент лежит на спине. Рука укрыта с возможностью свободного перемещения и уложена на столик для руки в положении отведения. Локтевой сустав вытянут и предплечье находится в положении супинации. S-образный разрез начинается в борозде между плечевой и плечелучевой мышцами и проходит дистально через локтевой сгиб.
Для выделения фасции накладывают лигатуры на некоторые проходящие поперек вены. При подкожных манипуляциях возможно повреждение латерального кожного нерва предплечья. После выделения нерва фасция полностью рассекается продольно и определяется слой между плечелучевой и плечевой мышцами. При разведении обеих мышц выделяется лучевой нерв вместе с разветвлением на поверхностную и глубокую ветви. В медиальной части раны расположена возвратная лучевая артерия с ответвлениями. Она должна быть выделена, перевязана и пересечена.
Теперь с использованием раневых крючков можно выделить промежуток между группами сгибателей предплечья с медиальной стороны и разгибателей предплечья с латеральной стороны.
в) Выделение локтевого сустава. При максимальной супинации предплечья открывается вначале двуглаво-лучевая сумка у места прикрепления сухожилия двуглавой мышцы к бугристости лучевой кости. Затем супинатор отслаивается по возможности до локтевой кости, после чего открывают кольцевую связку лучевой кости и капсулу сустава в продольном направлении. Для улучшения обзора можно установить при слегка согнутом локтевом суставе крючок Лангенбека под плечевую мышцу. Головка лучевой кости поднимается маленьким крючком Хомана. Таким образом выделяются головка плеча, лучевая часть блока плечевой кости, головка и шейка лучевой кости.
г) Расширение доступа с рассечением плечевой мышцы. При сгибательных контрактурах локтевого сустава иногда требуется рассечение плечевой мышцы. В этих случаях идентифицируют плечевую артерию и срединный нерв и удерживают их на медиальной стороне. Плечевую мышцу выделяют у мышечно-сухожильного перехода и приподнимают изогнутым зажимом. В сухожильной части выполняется V-образный разрез, и сухожилие пересекается. Расположенная под ним капсула сустава может быть открыта теперь поперек. Таким путем обычно достигается полное разгибание локтевого сустава. Достигается хорошая экспозиция блока плечевой кости и венечного отростка.
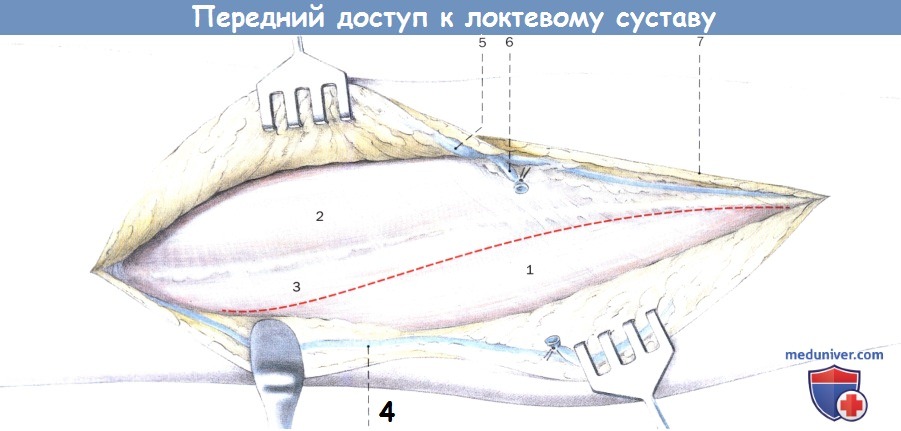
Перевязка и выделение подкожных вен.
Выделение латерального кожного нерва предплечья, расщепление фасции по пунктирной линии.
1. Плечелучевая мышца
2. Двуглавая мышца плеча
3. Плечевая мышца
4. Головная вена
5. Медиальная подкожная вена руки
6. Срединная вена локтя
7. Латеральный кожный нерв предплечья 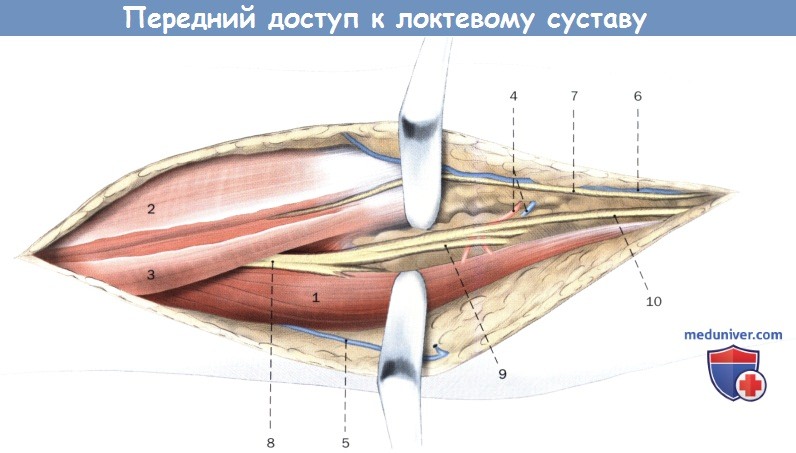
Выделение лучевого нерва между плечевой и плечелучевой мышцами.
1. Плечелучевая мышца
2. Двуглавая мышца плеча
3. Плечевая мышца
4. Лучевая возвратная артерия, вена
5. Головная вена
6. Медиальная подкожная вена руки
7. Латеральный кожный нерв предплечья
8. Лучевой нерв
9. Глубокая ветвь лучевого нерва
10. Поверхностная ветвь лучевого нерва 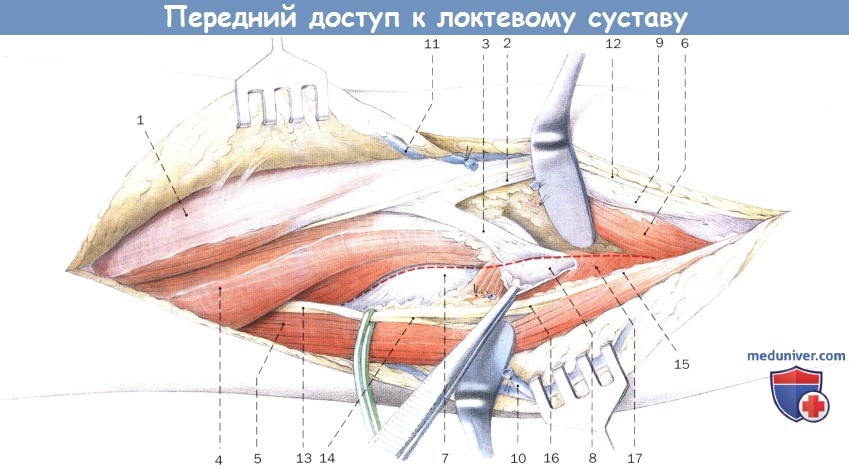
После перевязки лучевой возвратной артерии и супинации предплечья отделяют супинатор от бугристости лучевой кости и вскрывают капсулу сустава (пунктирная линия).
1. Двуглавая мышца плеча
2. Апоневроз двуглавой мышцы плеча
3. Сухожилие двуглавой мышцы плеча
4. Плечевая мышца
5. Плечелучевая мышца
6. Круглый пронатор
7. Суставная капсула локтевого сустава
8. Двуглаво-лучевая сумка
9. Лучевые сосуды
10. Головная вена
11. Медиальная подкожная вена руки
12. Латеральный кожный нерв предплечья
13. Лучевой нерв
14. Глубокая ветвь лучевого нерва
15. Поверхностная ветвь лучевого нерва
16. Мышечная ветвь лучевого нерва
17. Супинатор 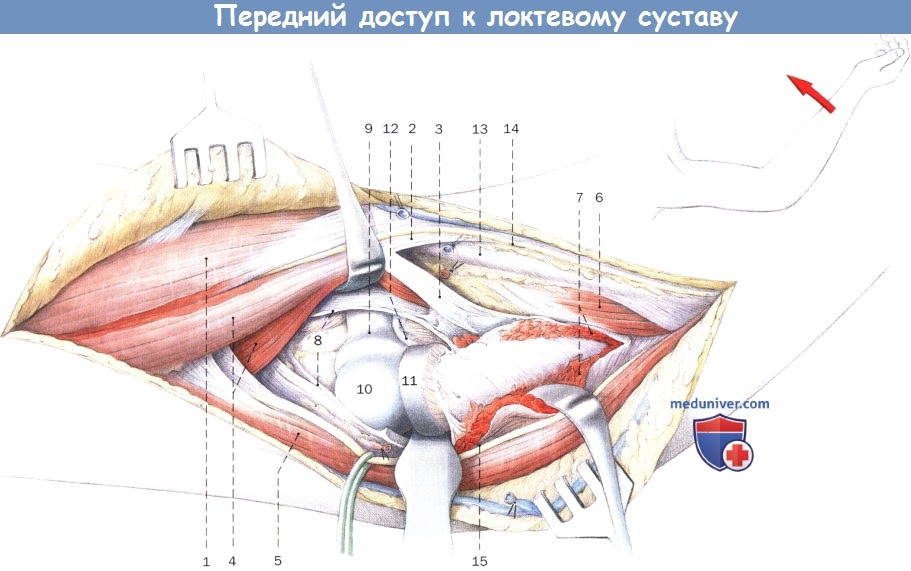
Выделение головки плеча и проксимального конца лучевой кости в открытом и разогнутом суставе.
1. Двуглавая мышца плеча
2. Апоневроз двуглавой мышцы плеча
3. Сухожилие двуглавой мышцы плеча
4. Плечевая мышца
5. Плечелучевая мышца
6. Круглый пронатор
7. Супинатор
8. Суставная капсула локтевого сустава
9. Блок плечевой кости
10. Головка мыщелка плечевой кости
11. Головка лучевой кости
12. Венечный отросток локтевой кости
13. Лучевые сосуды
14. Латеральный кожный нерв предплечья
15. Поверхностная ветвь лучевого нерва 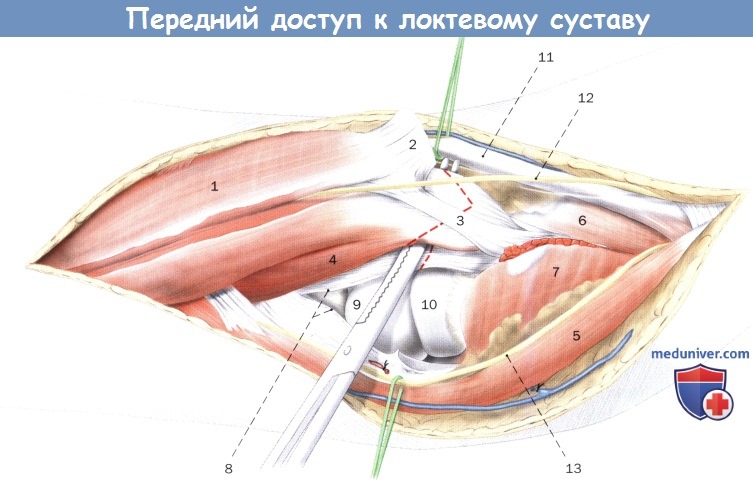
После выделения и ретракции плечевой артерии и срединного нерва пересекается сухожилие плечевой мышцы и открывается капсула сустава (пунктирная линия).
1. Двуглавая мышца плеча
2. Апоневроз двуглавой мышцы плеча
3. Сухожилие двуглавой мышцы плеча
4. Плечевая мышца
5. Плечелучевая мышца
6. Круглый пронатор
7. Супинатор
8. Суставная капсула локтевого сустава
9. Головка мыщелка плечевой кости
10. Головка лучевой кости (суставная окружность)
11. Лучевые сосуды, срединный нерв
12. Латеральный кожный нерв предплечья
13. Поверхностная ветвь лучевого нерва 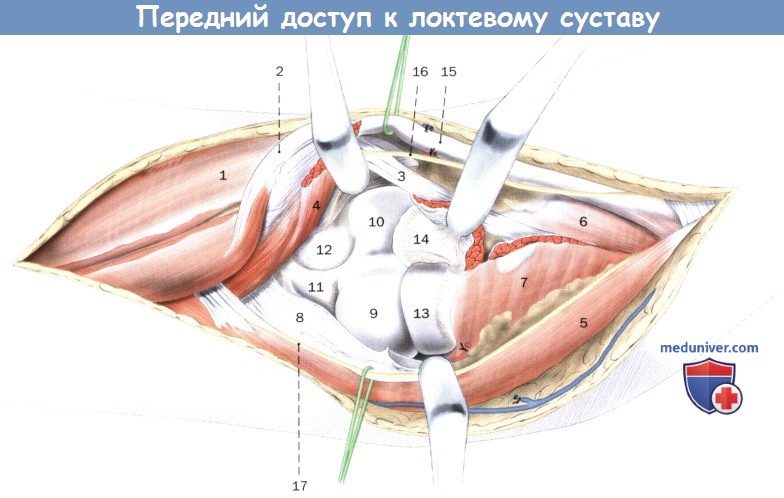
Выделение блока плечевой кости и венечного отростка после пересечения сухожилия плечевой мышцы.
1. Двуглавая мышца плеча
2. Апоневроз двуглавой мышцы плеча
3. Сухожилие двуглавой мышцы плеча
4. Плечевая мышца
5. Плечелучевая мышца
6. Круглый пронатор
7. Супинатор
8. Суставная капсула локтевого сустава
9. Головка мыщелка плечевой кости
10. Блок плечевой кости
11. Лучевая ямка
12. Венечная ямка
13. Головка лучевой кости (суставная окружность)
14. Венечный отросток локтевой кости
15. Лучевые сосуды, срединный нерв
16. Латеральный кожный нерв предплечья
17. Поверхностная ветвь лучевого нерва
д) Анатомия. Лучевая артерия и срединный нерв выделены на сгибательной поверхности локтевого сустава и предплечья. Для улучшения экспозиции мышечных ветвей срединного нерва от лучевой кости плечевая головка круглого пронатора и поверхностный сгибатель пальцев отделены. Взаимосвязь срединного нерва с разными слоями сгибательных мышц предплечья указывает на возможные локализации проксимального синдрома сдавления срединного нерва.

Обратите внимание на положение и ход срединного нерва и его мышечных ветвей.
Плечевая головка круглого пронатора и поверхностный сгибатель пальцев были отделены от лучевой кости.
1. Лучевой сгибатель запястья
2. Поверхностный сгибатель пальцев
3. Глубокий сгибатель пальцев
4. Длинный сгибатель большого пальца
5. Плечевая головка длинного сгибателя большого пальца (вариант)
6. Круглый пронатор
7. Квадратный пронатор
8. Двуглавая мышца плеча
9. Плечелучевая мышца
10. Плечевая мышца
11. Локтевой сгибатель запястья
12. Длинная ладонная мышца
13. Плечевая артерия, сопутствующие вены
14. Лучевая артерия, сопутствующие вены
15. Локтевая артерия, сопутствующие вены
16. Срединный нерв
17. Передние межкостные сосуды, нерв
е) Ушивание раны. При расширенном доступе сухожилие плечевой мышцы сшивается в удлиненном положении как V-Y пластика. Суставную капсулу закрывают, восстанавливают супинатор.
ж) Риски. Глубокая ветвь лучевого нерва может повредиться, если отделение супинатора от шейки лучевой кости выполняют не на супинированном предплечье напрямую на бугристости лучевой кости. Латеральный кожный нерв предплечья может получить повреждения при рассечении фасции, поэтому его обязательно идентифицируют и выделяют. При расширенном доступе во избежание повреждений перед рассечением плечевой мышцы необходимо высвободить и ретрагировать плечевую мышцу и срединный нерв.
з) Примечание. При необходимости перемещения локтевого нерва по сгибательной поверхности необходимо мобилизовать группу сгибателей предплечья с дистальной стороны. После закрытия медиальной капсулы сустава можно переместить локтевой нерв между передней стороной капсулы и сгибателем предплечья. В конце восстанавливается вершина медиального надмыщелка у плечевой кости.
Для восстановления дистального сухожилия двуглавой мышцы с помощью якоря из нитей обычно достаточно 2-3 см поперечного разреза на локтевом сгибе.
Доступ к локтевой кости
Большая часть заднего края локтевой кости расположена подкожно так, что кость можно обнажить рассечением кожи, подкожной жировой клетчатки и надкостницы.
Доступ к верхним отделам лучевой и локтевой костей
- Положение больного — на спине, рука на груди.
- Разрез начинают в точке, расположенной на 2,5 см выше наружного надмыщелка, вне области сухожилия трехглавой мышцы.
- Сначала разрез ведут по латеральному краю локтевого отростка, затем — вниз по гребню локтевой кости до границы между верхней и средней третями этой кости.
- После рассечения кожи, подкожной жировой клетчатки и фасции доходят до пучков локтевой мышцы (m. anconeus) и локтевого разгибателя кисти, расположенных латеральнее гребня локтевой кости. Эти мышцы отделяют от кости и отводят латерально, обнажая суставную сумку. В этом месте можно вскрыть капсулу, чтобы проникнуть к головке лучевой кости.
- Для того чтобы обнажить верхнюю часть лучевой кости, разрез необходимо продлить в дистальном направлении. Отделяют супинатор до локтевой кости у места его прикрепления и вместе с локтевым разгибателем кисти отводят латерально и дистально. При этом глубокая ветвь лучевого нерва, которая проникает через волокна супинатора, не повреждается, так как она защищена мышечными волокнами.
Задний доступ к верхней трети лучевой кости
- Положение больного — на спине, рука лежит на боковом столике в поло-жении пронации, согнута в локтевом суставе. Разрез начинают в точке, расположенной над латеральным надмыщелком плечевой кости, ведут книзу между коротким лучевым разгибателем кисти и общим разгибателем пальцев до границы между средней и дистальной третями предплечья.
- Рассекают фасцию и проникают глубже между коротким лучевым разгибателем кисти и общим разгибателем пальцев. Таким образом обнажают волокна супинатора и выходящую из-под его дистального края глубокую ветвь лучевого нерва, которая в этом месте делится на три мышечные ветви.
- Далее лучевую кость или ее отломки выделяют субпериостально.
Передненаружный доступ к верхней и средней третям лучевой кости
- Положение больного — на спине, рука лежит на подставке и находится в положении разгибания и супинации.
- Разрез кожи начинают от локтевой складки, ведут вниз по пёредненаружной поверхности предплечья до границы между средней и нижней третями предплечья.
- После вскрытия фасции находят плечевую мышцу и проникают внутрь между ней и лучевым сгибателем кисти. Необходимо следить за тем, чтобы не поранить лучевой нерв, который залегает под плечелучевой мышцей. Нерв отводят кнаружи, а лучевой сгибатель запястья — кнутри.
- Следующий слой состоит также из двух мышц: из супинатора, расположенного в верхней половине операционной раны и имеющего косо направленные волокна, и сухожилия круглого пронатора. Раздвигая эти мышцы (круглый пронатор медиально, а супинатор — латерально), получают доступ к лучевой кости.
- Далее отломки кости выделяют субпериостально. При отделении круглого пронатора от лучевой кости в последующем его необходимо вновь подшить к лучевой кости, чтобы не нарушить ротационную фукнцию предплечья.
Передний доступ к средней трети локтевой части
- Положение больного — на спине, рука выпрямлена и в положении супинации лежит на подставке.
- Разрез длиной около 12 см начинают немного выше средней трети предплечья и ведут по проекции локтевого сгибателя запястья, которую можно прощупать на всем протяжении.
- Рассекают фасцию предплечья и находят локтевой сгибатель запястья. Эту мышцу отводят медиально, а поверхностный сгибатель пальцев — латерально.
- Находят локтевой нерв и локтевую артерию, локтевой нерв берут на резиновую держалку. Между волокнами глубокого сгибателя пальцев проникают к диафизу локтевой кости.
- Далее отломки выделяют субпериостально, отслаивая прикрепляющийся к ним глубокий сгибатель пальцев. Надкостницу рассекают в продольном направлении. Этот доступ применяют в тех случаях, когда необходимо произвести ревизию локтевого нерва и локтевой артерии наряду с остеосинтезом отломков локтевой кости.
Передненаружный доступ к дистальной трети лучевой кости
- Положение больного — на спине, рука находится на подставке, согнута в локтевом суставе. Разрез кожи длиной 12 см начинают непосредственно над шиловидным отростком и продолжают кверху по переднему краю плечелучевой мышцы.
- Рассекают фасцию предплечья и под ней находят два сухожилия: одно расположено радиально и принадле-жит плечелучевой мышце, а другое расположено ульнарно и относится к лучевому сгибателю запястья.
- Между этими сухожилиями проходит лучевая артерия. Затем сухожилие плечелучевой мышцы вместе с залегающей под ним ветвью лучевого нерва от-водят кнаружи, а сухожилие лучевого сгибателя запястья вместе с лучевой артерией — кнутри. Во втором слое проходят длинный сгибатель большого пальца и квадратный пронатор.
- Руку переводят в положение пронации, для того чтобы в операционную рану попала та часть лучевой кости, которая расположена латеральнее квадратного пронатора и длинного сгибателя большого пальца.
- Делают продольный разрез надкостницы точно между волокнами квадратного пронатора и длинным сгибателем пальца с одной стороны и сухожилием длинного лучевого разгибателя запястья — с другой. Костные отломки репонируют субпериостально.
Доступ к дистальному концу локтевой кости
- Положение больного — на спине, рука на подставке.
- Разрез кожи начинают от шиловидного отростка локтевой кости и ведут в проксимальном направлении на протяжении 5—7 см по медиальному краю локтевой кости.
- После рассечения кожи, подкожной жировой клетчатки и фасции предплечья про-никают до кости между сухожилиями локтевого разгибателя запястья и локтевого сгибателя запястья.
- Во время операции следует помнить о тыльной ветви локтевого нерва, которая проходит под сухожилием локтевого сгибателя кисти на 2—3 см проксимальнее шиловидного отростка. Дистальный конец локтевой кости выделяют субпериостально.
Задний поднадкостничный доступ по Фарабефу. Локтевой сустав.
Положение больного - на спине, рука на груди. Разрез длиной до 12 см проходит по заднесрединной линии плеча над вершиной локтевого отростка, идет далее по гребню локтевой кости книзу. Разрез может быть слегка выпуклым кнаружи, что позволяет избежать образования кожного рубца непосредственно над локтевым отростком. Трехглавую мышцу рассекают продольно вместе с надкостницей. Кость скелетируют поднадкостнично (рис. 1, а).
Задний оперативный доступ по Кемпбеллу. Локтевой сустав.
Положение больного - на спине, рука согнута и лежит на груди. Производят слегка изогнутый разрез кожи, затем из апоневроза трехглавой мышцы выкраивают треугольный лоскут, основание которого расположено у локтевого отростка. После отведения лоскута вниз волокна трехглавой мышцы раздвигают продольно (рис. 1, б). При этом открывается широкий доступ к задней поверхности локтевого сустава. Вскрытие капсулы сустава позволяет произвести необходимые манипуляции на суставных поверхностях плечевой, лучевой и локтевой костей. Сухожилие трехглавой мышцы ушивают при сгибании сустава, при этом его фактически удлиняют.
Задний трансолекраноновый оперативный доступ описал Kisselbaum (1952). Локтевой сустав.
Делают подковообразный разрез, выпуклая часть которого расположена в дистальном направлении. Оба вертикальных плеча разреза проходят у мыщелков плечевой кости, поперечная часть - на 2-3 см дистальнее суставной щели. После рассечения кожи и подкожной жировой клетчатки осторожно рассекают апоневроз и под защитой желобоватого зонда выделяют локтевой нерв. Обнаженный нерв анестезируют и отводят кнутри. С обеих сторон олекранона рассекают мягкие ткани и суставную капсулу. Локтевой отросток перепиливают ближе к основанию и вместе с мышцами отводят проксимально (рис. 1, в). При этом широко обнажаются дистальный отдел плечевой кости и элементы локтевого сустава. К недостаткам доступа относится необходимость выполнять остеосинтез: имеется также опасность развития остеоартрита.

1. Задние доступы к локтевому суставу.
а - по Фарабефу; б - по Кэмпбеллу; в - трансолекраноновый.
Широкий задний доступ по Брайену - Морри. Локтевой сустав.
Этот оперативный доступ к локтевому суставу используют при переломах мыщелков и дистального конца плечевой кости, переломах локтевого отростка, застарелых вывихах предплечья. В отличие от доступа по Кэмпбеллу в данном случае не рассекают сухожилие трехглавой мышцы. Положение больного - на здоровом боку. Срединный разрез кожи производят по задней поверхности плеча и предплечья на 9 см проксимальнее и 7 см дистальнее локтевого сустава. Выделяют локтевой нерв. Медиальную порцию трехглавой мышцы отделяют от плечевой кости в зоне разреза. Поверхностную фасцию предплечья рассекают дистально примерно на 6 см с внутренней стороны локтевого отростка. Периост и фасцию тщательно отделяют как единое целое, идя изнутри кнаружи. Сухожильные волокна, которые вплетаются в локтевой отросток, тщательно отделяют, чтобы не нарушить связь трехглавой мышцы с периостом и фасцией. Локтевой сустав при этом должен быть разогнут, чтобы уменьшилось натяжение трехглавой мышцы. По завершении отделения трехглавой мышцы от локтевого отростка оставшуюся часть разгибательного механизма отводят тупо. При необходимости обнажения головки лучевой кости производят дополнительный разрез и субпериостально отсепаровывают локтевую мышцу от проксимального конца локтевой кости. Заднюю часть капсулы локтевого сустава обычно отслаивают вместе с периостом и сухожилием трехглавой мышцы. Проксимальную часть локтевого отростка можно резецировать. При этом хорошо виден блок плечевой кости. По завершении операции трехглавую мышцу подшивают к проксимальному отделу локтевой кости. Затем ушивают остальные мягкие ткани.
Наружный доступ. Локтевой сустав.
Обнажают верхушку наружного надмыщелка и в параолекраноновой части разреза отыскивают межмышечное пространство между трехглавой мышцей, расположенной сзади, и длинным лучевым разгибателем запястья и плечевой мышцей - спереди. Обнаружив это пространство, проникают в него снизу вверх и таким образом обнажают наружный край плечевой кости. Манипуляции следует производить осторожно, чтобы не повредить лучевой нерв. Общее сухожилие мышц предплечья отделяют от наружного надмыщелка. Затем сухожилие отводят в дистальном направлении, после чего обнажают капсулу сустава (рис. 2).
Чрезнадмыщелковый наружный доступ по Гурьеву - Шестерне. Локтевой сустав.
В ЦИТО разработан и многократно применялся с хорошим результатом наружный чрезнадмыщелковый оперативный доступ к локтевому суставу. Доступ малотравматичен и обеспечивает широкий осмотр переднего отдела локтевого сустава, особенно если необходимо производить манипуляции на короновидном отростке.

2. Наружный доступ (а, б) к локтевому суставу.
Положение больного - на спине, рука - на столике. Разрез мягких тканей начинают на 6-8 см проксимальнее локтевого сустава и проводят по наружному краю сухожилия трехглавой мышцы. На уровне локтевого сустава (щели) разрез овально изгибают и проводят по контуру разгибателей кисти. Рассекают фасцию. Между волокнами плечелучевой и трехглавой мышц проникают до плечевой кости. Трехглавую мышцу отводят кзади, плечелучевую мышцу - кпереди и кнутри. Долотом отсекают наружный надмыщелок плечевой кости. Толщина фрагмента должна быть около 10 мм. Этот фрагмент вместе с прикрепляющимися к нему разгибателями кисти смещают кпереди и кнутри, постепенно проникая в локтевой сустав. При этом вместе с мягкими тканями смещаются глубокая ветвь лучевого нерва, срединный нерв и локтевая артерия. В результате этого открывается широкий доступ к головке лучевой кости, головчатому возвышению, лучевой вырезке локтевой кости, кольцевидной связке, короновидному отростку локтевой кости. Завершающим элементом операции является остеосинтез наружного надмыщелка плеча винтом Тер-Егиазарова.
Передний доступ. Локтевой сустав.
Положение больного - на спине, рука отведена. Кожный разрез проводят по проекции плечелучевой мышцы, начиная его на 5 см выше локтевого сгиба. Спускаются вниз на 8-10 см, обходя снаружи локтевой сгиб. Рассекают глубокую фасцию. Обнажают плечелучевую и плечевую мышцы, апоневроз двуглавой мышцы плеча и круглый пронатор. Затем находят лучевой нерв, обнажают его и берут на резиновую держалку. Далее проникают в дистальную часть раны, где под плечелучевой мышцей находится супинатор. Непосредственно под супинатором к лучевой кости прикрепляется круглый пронатор и волокна общего разгибателя пальцев. После завершения манипуляций на головчатом возвышении, головке лучевой кости, кольцевидной связке и т. д, рану послойно ушивают.
Передненаружный оперативный доступ. Локтевой сустав.
Положение больного - на спине, рука отведена. Кожный разрез начинают приблизительно на расстоянии 5 см над наружным надмыщелком, ведут по переднему краю плечелучевой мышцы и затем книзу на протяжении около 10 см, обходя снаружи локтевую ямку. Подкожные вены или рассекают между лигатурами, или мобилизируют и отводят. Затем рассекают фасцию и определяют передний край плечелучевой мышцы, который остается снаружи, и наружный край двуглавой мышцы, который остается внутри. Между этими мышцами проникают тупым путем вглубь, причем плечелучевую мышцу отводят кнаружи, а плечевую - кнутри, пока не дойдут до плечевой кости. На дне раны находится лучевой нерв. Его следует обнажить и отвести на резиновой держалке. После того как отведут кнутри двуглавую мышцу, под ней открывается наружная часть плечевой мышцы. Между этими мышцами проходит мышечно-кожный нерв, а ниже уровня сустава он выходит латеральнее сухожилия двуглавой мышцы. Рассекают надкостницу по ходу наружного края
плечевой мышцы, который поднимают вместе с надкостницей и отводят. При этом обнажается также передненаружная часть капсулы. Разрезав ее, проникают до наружного мыщелка плеча и головки лучевой кости (рис. 3). Доступ довольно травматичен.

3. Линия разреза при передненаружном доступе к локтевому суставу.
Внутренний чрезнадмыщелковый доступ. Локтевой сустав.
Положение больного - на спине, рука отведена и лежит на подставке. Производят разрез на протяжении 5 см в проксимальном и дистальном направлении от внутреннего надмыщелка. Локтевой нерв освобождают и отводят кзади на держалке. Надмыщелок вместе с прикрепленными к нему сухожилиями сгибателей отсекают и отводят книзу и кнаружи. Капсулу сустава вместе с волокнами мышц - сгибателей кисти и пальцев - смещают кнаружи и книзу. При этом обнажается дистальный отдел плечевой кости. Доступ позволяет сместить локтевую артерию и срединный нерв, не обнажая их. После манипуляций на элементах локтевого сустава рану ушивают. Требуется остеосинтез отсеченного внутреннего надмыщелка.
Доступ к головке лучевой кости. Локтевой сустав.
Положение больного - на спине, рука отведена, лежит на боковом столике, согнута в локтевом суставе и пронирована. Кожный разрез начинают со стороны наружного надмыщелка плечевой кости и ведут косо книзу и кнутри. Разрез кожи длиной приблизительно 10 см проводят от локтевого отростка по гребню локтевой кости. Кожу слегка отделяют, рассекают подкожную фасцию и надкостницу по линии кожного разреза. С медиальной стороны открываются косые волокна локтевой мышцы (m. anconeus). С другой стороны расположены волокна локтевого разгибателя запястья и супинатора. Их тоже отделяют субпериостально и отводят кнаружи. Распатор необходимо двигать сверху вниз по локтевой кости. Капсулу рассекают продольно и обнажают головку лучевой кости (рис. 4). При резекции головки лучевой кости следует осторожно обойти подъемником вокруг шейки лучевой кости и на этом уровне долотом произвести резекцию (рис. 5). Супинатор вместе с глубокой ветвью лучевого нерва остается вне операционного поля и нерв не травмируется.

4. Линия разреза при заднем доступе к головке лучевой кости.
5. Задний доступ к головке лучевой кости и верхней трети локтевой кости.
Доступ к головке лучевой кости по Каплану. Локтевой сустав.
Положение больного - на животе, рука, находящаяся в абдукционном положении, лежит на подставке. Кожу рассекают по латеральной стороне локтевой области, начиная на 2,5-3,5 см выше надмыщелка, разрез ведут вниз, приблизительно на 5 см ниже уровня локтевого сустава. Послерассечения кожи и фасции проникают между плечелучевой мышцей и длинным лучевым разгибателем запястья, который отводят в латеральном направлении. Под этим слоем мышц находится супинатор. Глубокую ветвь лучевого нерва, которая проходит через супинатор, берут на держалку. Капсулу сустава вскрывают непосредственно проксимальнее супинатора. В результате открывается доступ к головке лучевой кости (рис. 6). Доступ применяют, если необходимо произвести ревизию глубокой ветви лучевого нерва наряду с вмешательством на головке лучевой кости.

6. Доступ к головке лучевой кости по Каплану.
Т.А. Ревенко, В.Н. Гурьев, Н. А. Шестерня
Операции при травмах опорно-двигательного аппарата
Одним из самых сложных суставов в теле человека является локтевой. В нем сочленяются проксимальные отделы локтевой и лучевой костей и дистальный конец плечевой кости. Они формируют три сустава, заключенных в общую капсулу — плечелучевой, плечелоктевой и проксимальный лучелоктевой.
Артроскопические методы терапии патологий локтевого сустава
Артроскопия в области локтя выполняется редко ввиду высокой сложности подобных операций. Для таких вмешательств характерен высокий процент осложнений, что связано с непосредственной близостью сосудисто-нервных образований, окружающих сустав. Это увеличивает риск ятрогенных повреждений данных структур. Тем не менее, за период с 1990 по 2000 год количество артроскопических операций возросло в 2 раза и составило 11 % в структуре общего объема выполняемых артроскопий.
Впервые попытку артроскопического вмешательства на локтевом суставе совершил доктор M.S. Burman в 1931 году. В результате он пришел к выводу, что данный вид операции не подходит для хирургического лечения патологий локтя. Но год спустя доктор изменил свое мнение благодаря успешной визуализации переднего отдела локтевого сустава, проведенной на трупе.
После 40-летнего перерыва в развитии артроскопии локтевого сустава в 1970-80-е годы интерес к ней вновь вернулся. Этому послужило улучшение знаний об анатомии суставного сочленения, совершенствование хирургической техники и оборудования.
Показания и противопоказания к артроскопии
Операция выполняется в диагностических и лечебных целях. Диагностическую артроскопию проводят при недостаточной эффективности неинвазивных методов визуализации (рентгенография, МРТ) при постановке диагноза. Преимуществом процедуры является возможность выполнения биопсии тканей суставного сочленения.
Показаниями к лечебной артроскопии считаются:
- остеоартроз;
- хондроматоз;
- ревматоидный артрит;
- септический артрит;
- синовит;
- латеральный эпикондилит;
- артрофиброз;
- артремфиты при различных заболеваниях;
- рассекающий остеохондрит;
- переломы головки лучевой кости, венечного локтевого отростка, головки плечевой кости.
Артроскопическое лечение при контрактурах локтевого сустава различного происхождения показано при разгибании локтя менее 30–35° и сгибании менее 130°.
Артоскопия противопоказана в случае:
- нарушений нормальной анатомии, в т.ч. обширной гетеротопической оссификации;
- транспозиции локтевого нерва в анамнезе;
- предшествующих пластических операций на коже или мягких тканях;
- ожогов, которые затрудняют доступ к суставу ввиду изменения расположения нейроваскулярных структур;
- локальных инфекций кожи.
Артроскопия при остеоартрозе локтевого сустава
Артроскопические вмешательства проводятся у молодых (до 60 лет) и активных пациентов. Артроскопия в сравнении с открытым дебридментом обеспечивает раннюю реабилитацию и профилактику послеоперационных контрактур. Меньшая травматизация мягких околосуставных тканей и нейроваскулярных структур за счет мини-инвазивных артроскопических доступов также снижает интенсивность послеоперационного болевого синдрома.
При остеоартрозе локтевого сустава, как правило, проводят артроскопический дебридмент (плечелоктевую артропластику). Во время операции удаляют остеофиты или суставные мыши, выполняют моделирующую резекцию венечного, локтевого отростков. В случае необходимости осуществляют релиз переднего отдела капсулы.
Артроскопическое лечение при рассекающем остеохондрите локтевого сустава
Хирургическая терапия рассекающего остеохондрита локтевого сустава показана при наличии симптоматических внутрисуставных тел, в случае прогрессирования заболевания либо разрушения хрящевого покрытия (даже в состоянии покоя и после прекращения физической деятельности).
Методы артроскопии включают в себя:
- дебридмент;
- абразивную хондропластику;
- микрофрактуринг.


Рис. МРТ пациентов с остеоартрозом II ст. локтевого сустава.


Рис. Моделирующая резекция венечного отростка.


Рис. Пациент с остеоартрозом I-II ст левого локтевого сустава до операции.


Рис. Пациент с остеоартрозом I-II ст левого локтевого сустава через 1 месяц после операции.
Артроскопия при хондроматозе локтевого сустава
Вмешательство при хондроматозе локтевого сустава направлено на удаление хрящевых тел и иссечение участков синовиальной оболочки с реактивными изменениями и хрящевыми островками. Открытые операции являются травматичными. Период реабилитации предусматривает длительное ограничение движений, что отрицательно сказывается на восстановлении функций сустава.
Выполнение артроскопии требует от хирурга большого мастерства и опыта, что позволяет минимизировать риски развития рецидивов и осложнений.


Амплитуда движений в локтевом суставе у пациента с хондроматозом локтевого сустава до артроскопической операции.



Рис. Артроскопическое удаление внутрисуставных тел.


Амплитуда движений в локтевом суставе у пациента с хондроматозом локтевого сустава через 3 месяца после артроскопической операции.
Артроскопическое вмешательство при латеральном эпикондилите локтевого сустава
В последние десятилетия хирурги отдают предпочтение артроскопии как щадящему методу лечения. Она позволяет в 100 % случаев безопасно и эффективно осуществлять резекцию основания короткого лучевого разгибателя кисти и в 90 % — основание общего разгибателя пальцев.


Рис. МРТ локтевого сустава с признаками латерального эпикондилита. Выделена зона воспаленного короткого лучевого разгибателя кисти.


Рис. Идентификация короткого лучевого разгибателя кисти.



Рис. Резекция капсулы, для визуализации короткого лучевого разгибателя кисти (ECRB) с последующей резекцией.
Артроскопия при переломах локтевого сустава
Артроскопическое лечение отличается относительно небольшим объемом трамватизации мягких тканей. Благодаря этому в послеоперационном периоде уменьшается болевой синдром, реабилитация проходит быстрее.
Артроскопия способствует улучшению визуализации при внутрисуставных переломах и обеспечивает более точную анатомичную репозицию суставной поверхности. Среди показаний к артроскопически-ассистированной терапии находятся переломы головок плечевой и лучевой костей, переломы венечного отростка.


Рис. Пациент с переломом венечного отростка до операции.


Рис. Пациент с переломом венечного отростка через 2 месяца после операции.
Читайте также:


