Гемартроз межфалангового сустава кисти
Опорно-двигательная система человека представляет собой единый сложный механизм, обеспечивающий функцию перемещения тела в пространстве. Любое нарушение в работе суставного аппарата приводит к снижению качества жизни. Одним из таких нарушений является гемартроз. Он представляет собой кровоизлияние в полость сустава.

Травма — самая частая причина гемартроза
Причины
Как правило, причиной возникновения гемартроза служат:
- ушибы;
- повреждения элементов внутри сочленения костей;
- вывихи;
- переломы;
- разрыв мениска или связок;
- наследственные заболевания крови;
- тромбоцитопатии;
- недостаток витамина С.

Диагностика и лечение гемартроза коленного сустава
Гемартроз коленного сустава — это внутреннее излияние крови в колене, которое возникает вследствие ушиба, травмы или падения. Если проблему игнорировать или пытаться решить самостоятельно, можно получить серьезные негативные последствия. Лечением должен заниматься квалифицированный врач.
Виды и симптомы
Гемартроз, вызванный механическим повреждением сустава, называется травматическим и наблюдается также в раннем послеоперационном периоде, например, после замены сустава (протезирования).
Нетравматический гемартроз — следствие заболеваний, характеризуемых плохой свертываемостью крови или истончением стенок кровеносных сосудов (гемофилия, тромбоцитопения, болезнь Виллебранда, цинга и другие).
В такой ситуации малейшее повреждение сустава влечет за собой кровоизлияние. Кровь заполняет суставную сумку, а также полость, приводя к увеличению ее объема. Возникает боль, движения приобретают ограниченный характер, пациент ощущает тяжесть. Визуально в месте повреждения можно увидеть отек и гематому (синяк).
Появление гематомы в области пораженного сустава позволяет судить о тяжелой степени гемартроза
Локализация гемартроза наблюдается в местах, наиболее подверженных травмам:
- плечевой сустав;
- локтевой сустав;
- коленный сустав;
- голеностопный сустав;
- гемартроз сустава пальца.
Течение болезни, независимо от места локализации, имеет схожую симптоматику.
На начальной стадии гемартроза симптомов практически не наблюдается. При небольшом излиянии крови нет ни гематом, ни тянущей боли.
При большем излиянии — от 40 до 120 мл — боли усиливаются, сустав отекает, становится шарообразным, увеличивается в размерах, набухает. При пальпации определяются пружинящие, колебательные движения, характерные для большого скопления жидкости в замкнутой полости (флюктуация).
Если объем излившейся крови превышает 150 мл и кровотечение продолжается — заболевание переходит в третью стадию. Кожа покрывается гематомами, мягкие ткани отвердевают. Движение и опора на поврежденную конечность становятся невозможными. Если причиной такого состояния послужила травма, то больной будет предъявлять жалобы на острые ноющие боли и повышение температуры тела. Кроме этого, полость сустава может содержать осколки хрящей, части соединительно-тканных структур (в частности, связок), что может повлиять на состав скопившейся крови и привести к нагноению.
Диагностика
При подозрении на кровоизлияние в сустав выполняется тщательная диагностика
Врач ставит диагноз на основании результатов визуального и пальпаторного осмотров, УЗИ (ультразвукового исследования) и КТ (компьютерной томографии). Для более полной диагностики рекомендуется проведение МРТ опорно-двигательной системы, так как гемартроз нередко сопровождается повреждением внутрисуставных составляющих.
Лечение
Лечение назначается в зависимости от степени прогрессирования патологии.
При остановке кровотечения, вызванного травматическим повреждением, небольшое количество крови со временем лизируется (исчезает), так и не вызвав волнения у пациента.
Но если кровоизлияние характеризуется второй и третьей стадией, а симптомы становятся ярко выраженными, то требуется незамедлительное медицинское вмешательство.
Прежде всего, больному суставу обеспечивается покой и фиксация в неподвижном положении (накладывается тугая повязка). Рекомендуется придавать возвышенное положение конечности, в течение нескольких дней не давать нагрузки и прикладывать лед. Для ускорения выздоровления врач может назначить физиотерапию: ультравысокочастотную терапию (УВЧ). Срок восстановления зависит от причины гемартроза.
При сильных кровоизлияниях необходима пункция.
Осуществляется эта лечебно-диагностическая процедура и для удаления из полости сустава крови.
Вмешательство проводится под местной анестезией. Вводится толстая полая игла, с помощью которой врач аккуратно выкачивает скопившуюся кровь. Полость сустава промывается новокаином, что способствует снятию болей и восстановлению двигательной активности. Процедура может повторяться несколько раз, до полного удаления всего объема излившейся крови. После окончания пунктирования вводятся препараты, способствующие остановке кровотечения и ускорению свертываемости крови, а также противовоспалительные средства, содержащие гидрокортизон или кеналог. В конце процедуры на поврежденный сустав накладывается тугая повязка. Через 2–3 дня проводится повторный осмотр. При положительном результате больному назначается отдых с дальнейшим лечением и разработкой сустава, в противном случае пункция повторяется.
При рецидиве гемартроза специалист назначает более глубокое исследование для установления причины. В процессе восстановления двигательной функции сустава отколовшиеся при травме частички хряща могут повредить стенки сосудов и вызвать новое кровоизлияние. В этом случае пациент направляется на артроскопию — процедуру, позволяющую установить причины повреждений и устранить их. Как правило, артроскопия проводится в специализированных клиниках и приносит положительный результат.
Если причиной гемартроза стало врожденное наследственное заболевание — гемофилия, то лечение осуществляется путем внутривенного введения антигемофильного глобулина в комбинации с переливанием плазмы крови.
Осложнения
Артроскопия — лечебно-диагностическая процедура, предназначенная для визуализации содержимого полости сустава
Осложнения гемартроза выражаются в виде инфицирования с развитием гнойного артрита, сопровождающегося высокой температурой, деформацией кости и синовитом — воспалительным процессом со скоплением жидкости в полости сустава.
Опасность осложнений заключается в последующем появлении рубцовых спаек и выпадением нитей фибрина, которые отвечают за скорость свертывания крови.
Профилактика
Рекомендации для профилактики гемартроза:
- Отказ от курения и алкоголя.
- Правильное питание для восстановления трофики суставных тканей (рекомендуется употреблять в пищу зеленый лук, сельдерей, молодую белокочанную капусту).
- Занятия лечебной гимнастикой.
- Защита суставов во время занятий спортом (наколенники, защитные бандажи и другие ортопедические изделия).
- Контроль за имеющимися хроническими патологиями, периодическое посещение врача.
- Народные средства как для улучшения состояния, так и для снятия боли.

- Описание гемартроза
- Причины появления
- Клиника патологии
- Возможные осложнения
- Диагностика
- Терапевтические мероприятия
- Профилактика кровоизлияния
Гемартроз - заполнение сустава кровью. К сожалению, травмы часто встречаются у людей любого возраста и в разное время года. В момент травмы, которая сопровождается разрывом сосудов, возникает кровотечение в полость суставной капсулы. Наполненный кровью сустав деформируется от растяжения стенок кровью, что вызывает боль. Другой причиной патологии могут стать заболевания крови и слабость стенок сосудов. Для лечения гемартроза проводят пункцию и иммобилизируют сустав.

Описание гемартроза
Чаще всего кровоизлияние в сустав диагностируется у людей молодого и среднего возраста. Связано это с повышенной физической активностью, неосторожностью, которая приводит к травматизму. Местом локализации повреждений, осложненных гемартрозом, может стать любое сочленение. Если кровь попадает в суставную сумку в малых количествах, есть большая вероятность, что лечение не потребуется и внутренняя гематома рассосется самостоятельно.
Другой вариант развития событий предстоит, если нарушилась целостность коленного сустава. В этом случае без стационарного лечения не обойтись. Гемартроз колена грозит серьезными осложнениями и требует неукоснительного соблюдения рекомендаций врача.
Причины появления
С учетом этиологии гемартроз разделяют на травматический и нетравматический. Первая группа появляется в результате повреждения крупных сосудов, окружающих сустав, а вторая категория развивается при наличии в анамнезе болезней крови или повышенной ломкости сосудистой стенки.
Виды травм, провоцирующие гемартроз:
- сильные ушибы с внутренним кровотечением в результате тупого удара или падения;
- разрыв связок или мениска при резком движении во время тренировок или спортивных соревнований;
- закрытые переломы – нарушение анатомической целостности сустава и сосудов приводят к развитию осложнения;
- после операции на подвижном сочленении в результате повреждения сосудистой стенки.
Нетравматическому гемартрозу предшествуют две категории патологий:
- болезни, связанные с нарушениями состава крови;
- состояния, протекающие в сочетании с сосудистыми заболеваниями.
К первой группе относится гемофилия, при которой нарушается коагуляция крови. Редкая наследственная патология встречается у мужского пола и заключается в опасности кровоизлияния в сустав при незначительных повреждениях.
Патологии сосудов, являющиеся причиной гемартроза:
- Васкулит – воспаление стенки сосуда;
- Аневризма сосуда – растяжение артерии с образованием выпячивания;
- Врожденные патологии сосудов;
- Хрупкость и дистрофия сосудистой стенки при дефиците витаминов и микроэлементов.
Клиника патологии
При гемартрозе кровь заполняет не только полость суставной капсулы, но и все извилистые просветы коленного сустава. В результате, стенки растягиваются, и в области сустава появляется припухлость. При сильном наполнении сочленение может становиться шарообразной формы.
Боль – один из основных признаков, характеризующих гемартроз. Болевой синдром является следствием давления, которое оказывает кровь на стенки сустава и окружающие его ткани. В суставе появляется скованность и потеря функции движения.
Условно, в медицинской практике, гемартроз разделяют на три степени в зависимости от наполненности сочленения:
- Первая степень - количество биологической жидкости не превышает 15 мл, при этом сустав увеличивается незначительно, отека практически не наблюдается. Ноющая боль, строго локализованная в области поврежденного участка, вызывает незначительный дискомфорт и может усиливаться при попытке сделать движение.
- Вторая степень – объем крови составляет примерно 100 мл. Обильное наполнение делает сустав отечным со сглаженными контурами, по форме напоминающий шар. Болевой симптом набирает силу, и сопровождает не только активные движения, но и состояние покоя.
- Третья степень, возникающая вследствие обильного кровотечения, когда суставная сумка наполняется кровью более чем на 100 мл. При этом происходит сильное увеличение сустава, боль становится нестерпимой и носит распирающий характер. Кожа над поврежденным участком синеет на фоне местного повышения температуры тела. При пальпации отмечается сильная натянутость тканей, при нажатии на сустав двумя пальцами одной руки с противоположных сторон, ощущается легкий толчок.
К проявлениям дополнительной симптоматики при травматическом гемартрозе относятся пронзительная боль, сустав становится нестабильным, болезненность появляется при надавливании на кость на область, которая на 6 см выше или ниже сустава.
Нетравматический гемартроз не вызывает сильных болей, синдром носит умеренный характер. К характерным проявлениям можно отнести выключение из процесса движения не только поврежденного сочленения, но и всей конечности.
Возможные осложнения
Скопившаяся кровь при длительном застое имеет свойство разлагаться и вызывает повреждение суставных тканей. Естественной реакцией организма будет развитие воспаления в травмированном сочленении. Кроме того, кровь является благоприятной средой для размножения патогенных микроорганизмов. Присоединение гнойничковой инфекции грозит развитием гнойного артрита, который вызывает общую интоксикацию организма.
Воспаление может также распространяться на внутреннюю (синовиальную) оболочку, вызывая синовит. Чаще данное осложнение сопровождает хроническое течение гемартроза. Большую опасность представляет формирование фибриновых нитей и их выпадение на внутрисуставную поверхность, что приводит к образованию рубцов, затрудняющих движения.
Повреждение тканей при гемартрозе отрицательно влияет на структуру хряща, приводя к его дистрофии. Деструктивные процессы вызывают артроз сустава с его последующей деформацией и разрушением.

Диагностика
Распознать гемартроз несложно. Опытному специалисту достаточно визуализации клинических симптомов и знания истории, предшествующей патологии. Для определения степени повреждения костных тканей после травмы назначается проведение рентгенографии. Если есть подозрение на травмирование соединительной ткани, проводится МРТ и артроскопия.
Для определения нетравматической формы оцениваются показатели свертываемости крови. Консультация гематолога поможет правильно расшифровать результат анализа и назначить соответствующее лечение.
Терапевтические мероприятия
Травма любого характера требует консультации травматолога. Порой самому невозможно правильно оценить степень повреждения, а откладывание лечения на потом чревато развитием осложнений. Благоприятный исход от лечения в первую очередь зависит от ранней диагностики гемартроза: чем раньше начать лечение, тем быстрее наступит выздоровление.
В рамках первой доврачебной помощи травмированной области необходимо создать покой. Если пострадала нижняя конечность, ее укладывают на ровную поверхность так, чтобы стопа находилась выше уровня сердца. Для предупреждения отека в травмированном суставе понадобится не только физиологическое положение, прикладывание холода рекомендуется не более чем на пятнадцать минут. Ограничение по времени требуется для предупреждения переохлаждения сустава. В качестве холода можно использовать охлажденные продукты, грелку со льдом или гипотермический пакет для оказания первой помощи.
При гемартрозе колена больного доставляют в стационар для дообследования. После подтверждения диагноза назначается эффективная схема лечения. Терапия в домашних условиях возможна, если объем скопившейся крови не превышает 15 мл. В данном случае ограничиваются постельным режимом, в первые два дня конечность укладывают на возвышение и прикладывают холод через каждые четыре часа. Нога остается зафиксированной на время лечения основной травмы. Внутрисуставная гематома со временем самостоятельно рассасывается.
При скоплении большого объема крови потребуется более сложное лечение, которое проводится в условиях диспансера. Для извлечения крови назначается пункция в стерильных условиях. Под местной анестезией в полость вводится игла, через которую удаляется кровь. В очищенную капсулу вливается анальгетик (Новокаин), при обширных повреждениях – стероидные гормоны (Гидрокортизон, Триамцинолон), как противовоспалительное и противоотечное средство.
После вышеописанных процедур, на колено накладывается давящая повязка в форме кольца и гипсовая лонгета на заднюю поверхность бедра и голени. В состоянии покоя конечность должна оставаться около трех недель. После первой пункции кровь в суставе может появиться снова, в этом случае процедура повторяется еще 2-3 раза.
Присутствие инфекционного фактора, как основной причины или осложнения кровоизлияния, влечет назначение противомикробной терапии антибиотиками (Цефтриаксон, Ампициллин). Для определения возбудителя проводится забор экссудата с последующим проведением цитологического и бактериологического исследования.
Гемартроз с обильным кровотечением является осложнением тяжелых травм с повреждением крупных сосудов. Бывают ситуации, что патологическое состояние возникает без травмирования. В данном случае проводится углубленное обследование с привлечением гематологов и флебологов на наличие заболеваний крови или периферических сосудов.
Основательным поводом для беспокойства является неоднократное появление рецидивов. Частой причиной возвращающегося гемартроза может стать повреждение хрящевой ткани с отделением от нее небольших кусочков. Диагностическое исследование проводится с помощью артроскопа, который вводится в сустав через микроскопическое отверстие. При обнаружении инородных тел, их удаляют во время манипуляции.
Гемартроз, сопряженный с гемофилией требует специфической терапии: переливания плазмы крови с концентратами факторов свертывания крови и введение специфического антиглобулина, нормализующего количество фермента для улучшения свертываемости крови. Для лечения такие больные госпитализируются в отделение гематологии.
Профилактика кровоизлияния
Для предупреждения появления гемартроза достаточно устранения причин, провоцирующих его появление:
- по возможности быть осторожным, избегать травматизма;
- во время занятий спортом, связанных с командной игрой, во время которых предполагается силовое противостояние (футбол, хоккей, баскетбол), надевать защитные приспособления или профилактические ортезы;
- при наличии наследственных заболеваний крови, своевременно проводить плановое лечение;
- курсы витаминотерапии и рациональное питание укрепляют сосуды и иммунитет.
После травмы колена любого характера обратиться в травмпункт для определения тяжести повреждений, чтобы на начальном этапе диагностировать скопление крови в суставе. Своевременная медицинская помощь и правильно подобранное лечение прогнозируют благоприятный исход полного выздоровления.
Трудно найти человека, который хотя бы единожды не сталкивался с ушибами пальцев рук или ног. Укоренилось мнение, что это – легкая травма, однако оно верно лишь отчасти. Порою ушиб может доставить больше проблем, чем обычный вывих или перелом. Поэтому необходимо знать, как правильно оказать первую помощь, как проводить лечение, чтобы полностью восстановить функцию и забыть о боли.
Механизм повреждения и симптомы

Пальцы являются самыми маленькими частями тела, без которых невозможно нормальное существование человека. Они выполняют множество важных функций: на кистях – осуществляют множество действий, вплоть до самых точных и виртуозных; на стопах – выполняют опорную функцию, участвуют в ходьбе, в поддержании равновесия.
Именно поэтому большинство травм конечностей приходится на пальцы , а ушибы их случаются чаще всего – на производстве, в быту, за рулем, во время занятий спортом.
Причинами ушибов являются:
- силовой удар о твердый предмет;
- падение с опорой на кисть или стопу;
- падение тяжелого предмета на ногу;
- резкое сдавление пальца (например, проемом двери, что нередко бывает у ребенка).
Для ушиба (контузии) характерно повреждение мягких тканей без их разрыва и нарушения анатомической целостности. Исключение составляют кровеносные и лимфатические сосуды, которые из-за хрупкости разрываются, образуя кровоизлияния в тканях. В итоге возникает их сдавление, отек, это и обуславливает клиническую картину.
- болью;
- отеком;
- нарушением функции.
Боль возникает резко, в момент травмы; она довольно интенсивна, усиливается по мере нарастания отечности. Увеличение пальца в объеме за счет отека возникает спустя несколько минут, также характерно его нарастание. Ограничение подвижности имеет рефлекторный характер из-за боли: активные (волевые) движения отсутствуют, а пассивные (принудительные) движения сохраняются.
Классификация ушибов

Контузии пальцев различают по тяжести повреждения и анатомическому признаку.
Различают 4 степени тяжести:
- Поверхностная травма : ограничивается повреждением кожи, подкожной клетчатки. Характерны небольшая локальная припухлость, подкожный кровоподтек, незначительная боль. Симптомы исчезают в течение нескольких дней.
- Легкая степень : вместе с кожей частично повреждаются волокна мышц, сухожилий. Выражены боль и отек.
- Средняя степень : более глубокое повреждение мышц, быстро нарастает гематома, боль.
- Тяжелая степень : развивается при сильном ушибе, сопровождается разрывом мышц, сухожилий, иногда нервных ветвей. Характерна нестерпимая боль, посинение пальца, быстрое нарастание гематомы.
По локализации различают ушибы:
- фаланг пальцев, к ним относится и подногтевая гематома – наиболее распространенная травма;
- межфалангового сустава;
- пястно-фалангового сустава (между пальцем и кистью) и плюсне-фалангового сустава (между пальцем и стопой).
Суставы пальцев рук имеют завороты суставной капсулы в сторону ладони, поэтому кровоизлияние в сустав (гемартроз) определяется не сразу, палец может посинеть только на 2-3 день. Также на кисти ушибы чаще осложняются повреждением связок, вывихами из-за большой подвижности пальцев. У мужчин довольно часто страдают первый и безымянный пальцы при ударе молотком.
На ногах ушибы пальцев бывают более тяжелыми, они чаще сопровождаются переломами фаланг, образованием подногтевой гематомы с отслойкой ногтя, и более всего страдает большой палец. Причина в механизме травм: в большинстве случаев они возникают при падении на ногу тяжелого предмета. А у любителей ходить босиком нередко страдает мизинец от удара об угол, дерево или другой предмет.
Методы диагностики
На основании только жалоб пострадавшего и результатов осмотра нельзя поставить точный диагноз.
Необходимо определить, является ли травма ушибом или переломом.
Следует дать нагрузку по оси на палец, без усилия надавив на кончик ногтевой фаланги. При повреждении кости в момент нажатия резко усилится боль в области перелома. Трещину в кости этой пробой распознать нельзя, потому что нет смещения отломков при надавливании, нет усиления боли.
Независимо от выраженности отека и распространения кровоизлияния, исключить перелом позволяет только рентгенография или томография.На снимках при ушибе видно, что структура кости не нарушена.
При тяжелых ушибах, когда нарастает опухоль или чернеет палец, необходимо исследовать мягкие ткани на предмет разрыва. Назначают УЗИ или магнитно-резонансную томографию (МРТ), на которых видны повреждения суставной капсулы, мышц, сухожилий, связок, сосудов. Эти исследования назначают также детям младшего возраста, беременным и кормящим грудью женщинам, которым противопоказано рентгеновское облучение.
Первая помощь при травме
Большое значение при ушибе пальца имеет качество оказания первой доврачебной помощи, она состоит в следующих действиях:
- Иммобилизация пальца.
- Гипотермия.
- Обезболивание.
Чтобы снизить нарастание отека, кровоизлияния и боли, палец необходимо обездвижить. Для этого нужно зафиксировать его нетугой повязкой, используя эластичный бинт или хлопчатобумажную ткань, платок. Не следует пытаться шевелить пальцем и выпрямлять его, если он не разгибается. Можно также наложить лонгету на всю кисть или стопу из имеющихся подручных материалов (картон, пластик), причем она должна располагаться на ладонной стороне кисти, на подошвенной поверхности стопы.
Как правильно наложить повязку на палец руки с целью иммобилизции
Охлаждение, или гипотермия, – очень важное мероприятие, которое позволит уменьшить кровотечение и опухоль. Прикладывают пузырь со льдом, грелку или пластиковую емкость с холодной водой. Если нет повреждения кожи, можно приложить холодный компресс со льдом, завернутый в хлопчатобумажную ткань.
Лечение и реабилитация
Чтобы полностью вылечить ушиб пальца на руке или на ноге без каких-либо последствий, необходимо, оказав первую помощь, обратиться к специалисту-травматологу в поликлинику или травматологический пункт. После обследования врач решит, можно ли проводить лечение в домашних условиях, или необходима госпитализация в травматологическое отделение.
При амбулаторном лечении назначается:
- иммобилизация поврежденного пальца от 3 до 10 дней, в зависимости от тяжести травмы, при гемартрозе и повреждении мышц накладывают гипс;
- физиотерапевтические процедуры – УВЧ, ионофорез, ультразвук – спустя 2 суток после травмы;
- мази для снятия воспаления, улучшения микроциркуляции, рассасывания отека и кровоизлияний ( мазь Вишневского, крем Троксевазин, гепариновая мазь) .
Хорошим обезболивающим, рассасывающим и противовоспалительным действием обладает Димексид. Его разбавляют водой в соотношении 1:3 (25% раствор) и прикладывают к месту ушиба в виде компресса.
В последние годы стал популярен метод тейпирования (кинезиотейпирования) при травмах – особый вид фиксации липкой лентой, обеспечивающий иммобилизацию и в то же время сохраняющий возможность допустимых движений. Это позволяет тканям быстрее восстанавливаться, сокращает период реабилитации.
Как правильно тейпировать палец. Два варианта
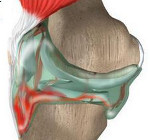
Гемартроз – это кровоизлияние в полость сустава. Возникает вследствие разрыва сосудов, снабжающих кровью внутрисуставные структуры. Чаще наблюдается в коленном суставе. Может быть травматическим или нетравматическим. При гемартрозе сустав увеличивается в объеме и становится шарообразным, возникает боль и флюктуация (зыбление). Диагноз выставляется на основании осмотра. Для уточнения причины развития патологии может назначаться рентгенография, МРТ, КТ и другие исследования. Лечение – пункции сустава, наложение гипсовой повязки.
МКБ-10

- Причины гемартроза
- Симптомы гемартроза
- Осложнения
- Диагностика
- Лечение гемартроза
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Гемартроз – скопление крови в суставе. Чаще всего развивается при травмах. Второе место по распространенности занимает гемартроз при гемофилии. Кровоизлияние может возникнуть в любом суставе, однако в большинстве суставов оно, как правило, небольшое и рассасывается самостоятельно, без проведения специальных лечебных мероприятий. Исключение – коленный сустав, при возникновении гемартроза в таких случаях обычно требуются пункции. Лечение осуществляют специалисты в сфере травматологии и ортопедии.
Причины гемартроза
Гемартроз может возникать в результате любых травм. Скопление крови при ушибах коленного сустава, как правило, образуется в результате падения либо (реже) прямого удара. Гемартроз при разрыве связок и разрыве менисков часто становится следствием спортивной травмы. Гемартрозы при внутрисуставных переломах могут возникать как в результате обычного падения на колено, так и вследствие более крупных происшествий: дорожно-транспортных катастроф либо падений с высоты. При серьезных происшествиях возможно сочетание с другими травмами: повреждениями грудной клетки, переломами позвоночника, таза и костей конечностей, ЧМТ, тупой травмой живота и повреждениями мочеполовой системы.
Более или менее выраженное скопление крови характерно и для послеоперационного периода при различных плановых хирургических вмешательствах на коленном суставе, например, при удалении мениска, сшивании крестообразных связок, остеосинтезе мыщелков бедра, остеосинтезе мыщелков большеберцовой кости пластинами или винтами. При гемофилии, цинге и геморрагических диатезах гемартроз может развиться даже после минимальной травмы. В ряде случаев травматическое воздействие бывает настолько незначительным, что больной даже не может его вспомнить.
Симптомы гемартроза
При первой степени патологии (объем излившейся крови до 15 мл) сустав незначительно увеличен в объеме. Преобладают симптомы основной травмы (обычно ушиба коленного сустава). Боли – локальные в области повреждения, распирающих болей в суставе нет. Опора на ногу свободная или несколько ограничена. При второй степени гемартроза (объем излившейся крови до 100 мл) сустав увеличивается в объеме, становится шарообразным, его контуры сглаживаются.
Во время пальпации определяется флюктуация. При значительном скоплении крови в коленном суставе наблюдается заметное выбухание по переднебоковым поверхностям снаружи и изнутри от надколенника. При продолжающемся кровотечении и третьей степени гемартроза (объем излившейся крови более 100 мл) кожа может становиться синюшной, а мягкие ткани – очень тугими, напряженными. В некоторых случаях отмечается повышение местной температуры.
Если гемартроз вызван ушибом или носит нетравматический характер (возник вследствие гемофилии, цинги и т.д.), пациент жалуется на умеренные распирающие боли в суставе, особенно выраженные при излитии большого количества крови. Опора на ногу возможна, движения несколько ограничены. При гемартрозе, обусловленном более тяжелыми повреждениями (разрывом связок или разрывом менисков, переломами), выявляется симптоматика, характерная для той или иной травмы. Так, при повреждении связок будет наблюдаться нестабильность сустава, при переломе возникнет резкая болезненность, а опора на ногу будет невозможна и т. д.
Осложнения
Из-за скопления крови в полости сустава ткани сдавливаются, их кровообращение нарушается, что может стать толчком для развития дистрофических изменений (особенно при повторных гемартрозах). Впоследствии клетки крови начинают распадаться, продукты распада попадают в ткани, и это тоже оказывает свое негативное влияние на гиалиновый хрящ и капсулу сустава. В тканях скапливается гемосидерин (пигмент, образующийся при разрушении кровяных клеток), из-за этого капсула, хрящ и связки становятся менее эластичными. На поверхности хряща возникают небольшие очаги разрушения, хрящ теряет целостность и становится менее гладким. Это, в свою очередь, становится причиной дальнейшей травматизации хрящевых поверхностей во время движения, что со временем может привести к развитию артроза.
В некоторых случаях продукты распада кровяных клеток вызывают воспаление синовиальной оболочки сустава. Оболочка начинает выделять повышенное количество воспалительной жидкости, в суставе появляется выпот, развивается асептический синовит. Если в воспалительную жидкость гематогенным (через кровь) или лимфогенным (через лимфатические сосуды) путем попадают патогенные организмы, синовит может стать инфекционным. При распространении процесса на фиброзную мембрану суставной капсулы и окружающие ткани может развиться гнойный артрит.
Диагностика
Диагноз гемартроза выставляется травматологом-ортопедом на основании клинических данных и истории болезни. Для того чтобы исключить повреждения костей, всех пациентов с подозрением на гемартроз направляют на рентгенографию коленного сустава. При необходимости (например, при подозрении на разрыв связок или повреждение хряща) могут быть назначены другие дополнительные исследования: КТ коленного сустава или МРТ коленного сустава, артроскопия и т. д. Подозрение на нетравматический гемартроз является показанием для консультации гематолога.

Лечение гемартроза
При появлении соответствующих симптомов следует как можно быстрее обратиться в травмпункт, чтобы получить своевременное лечение и предупредить развитие осложнений. На догоспитальном этапе необходимо обеспечить конечности покой, положив ее на горизонтальную поверхность с небольшой подушкой под коленным суставом. Можно приложить к суставу холод (грелку с холодной водой или мешок со льдом, завернутый в полотенце).
При первой степени гемартроза пункция не проводится, поскольку такое количество крови рассасывается самостоятельно. На ногу накладывают гипсовую лонгету, 1-2 дня рекомендуют прикладывать холод, сохранять возвышенное положение конечности и ограничить нагрузку. В последующем назначают УВЧ. Срок иммобилизации зависит от основной травмы.
Если количество крови в суставе превышает 25-30 мл, необходима пункция. Пункцию выполняют под местной анестезией. Сначала по наружне-боковой поверхности сустава, чуть ниже надколенника вводят тонкую иглу, чтобы обезболить мягкие ткани и капсулу. Затем иглу меняют на специальную, более толстую и длинную. Кровь удаляют, полость сустава промывают новокаином. При необходимости вводят гидрокортизон или триамцинолон.
Затем на сустав накладывают тугую повязку и выполняют иммобилизацию лонгетой. Иногда кровь в суставе скапливается снова, поэтому через 1-2 дня назначают повторный осмотр. При необходимости пункцию повторяют. Обычно достаточно 1-2, реже 3 пункций. Рекомендуется возвышенное положение конечности и ходьба на костылях. Срок иммобилизации, как и в предыдущем случае, определяется основной травмой.
Гемартроз третьей степени, как правило, сопутствует тяжелым травмам. В таких случаях больных госпитализируют в травматологическое отделение и осуществляют лечение основного повреждения. Пункции выполняют по мере накопления крови в суставе. Если гемартроз третьей степени возникает при отсутствии тяжелых повреждений, это также является поводом для госпитализации в травматологическое отделение. Наряду со стандартными лечебными мероприятиями в таких случаях проводится детальное обследование: определение свертываемости крови, МРТ, КТ, осмотры других специалистов и т. д.
Упорно рецидивирующий гемартроз также является показанием для углубленного обследования, поскольку повторные скопления крови могут быть обусловлены повреждением хрящей, которое не просматривается на рентгенограммах. Обычно в таких случаях пациента направляют на артроскопию коленного сустава – этот лечебно-диагностический метод позволяет не только уточнить причину повторных кровотечений, но и в ряде случаев провести все необходимые лечебные манипуляции. Например – удалить поврежденные кусочки хряща или разорванную часть мениска.
Гемартроз при гемофилии, наряду со стандартными лечебными мероприятиями, требует переливания плазмы крови и внутривенного введения антигемофильного глобулина. Лечение проводится в гематологическом отделении.
Прогноз и профилактика
Прогноз при травматическом гемартрозе обычно благоприятный, особенно в случае своевременного обращения в лечебное учреждение. Рецидивирующий гемартроз, а также гемартроз при тяжелых травмах и гемофилии может стать причиной развития осложнений и последующего формирования артроза коленного сустава. Профилактические меры включают в себя предупреждение травматизма в быту и на производстве, своевременное лечение заболеваний, которые могут стать причиной гемартроза.
Читайте также:


