Дистанционная лучевая терапия при поражении мягких тканей
Интересно, что на протяжении более чем 100 лет врачи эффективно используют ионизирующее излучение в лечении пациентов. По данным ВОЗ, около 2/3 больных с различной онкопатологией получают лучевую терапию.
Лучевая терапия является важной составляющей частью комбинированного лечения злокачественных опухолей. Целью radiotherapy является уничтожение опухолевых клеток ионизирующим излучением, что в свою очередь приводит к снижению риска рецидива рака после хирургического и/или лекарственного лечения, уменьшение размера опухоли перед операцией, уменьшение клинических симптомов (например, боли, обусловленной растущей опухолью) и следовательно, улучшение качества жизни. Также радиотерапия может использоваться как самостоятельный метод лечения (например, при раке кожи).
Различают три вида лучевой терапии, в зависимости от путей подведения дозы: дистанционная, брахитерапия и системная терапия.
В данной статье мы подробнее поговорим о дистанционной лучевой терапии (ДЛТ).

Общая характеристика дистанционной лучевой терапии
При ДЛТ используется внешний источник излучения, генерирующий радиационные пучки, например, фотонны или электроны. В поле ионизирующего облучения включаются сама опухоль и рядом расположенные ткани. Таким образом, радиация, воздействуя на генетический аппарат клетки, повреждает его и клетка гибнет, далее она подвергается разрушению (лизису). Обычно дистанционная лучевая теарпия проводится 5 раз в неделю, с понедельника по пятницу, на протяжении нескольких недель (в зависимости от плана облучения). Для эффективного уничтожения опухоли и сохранения нормальных тканей команда профессионалов в составе радиотерапевта, медицинского физика, дозиметриста разрабатывают индивидуальный план облучения с использованием планирующей системы и соответствующего программного обеспечения. Перед сеансами радиотерапии обязательным этапом является КТ-разметка опухоли. В некоторых случаях новообразование (или ложе удаленной опухоли) необходимо разметить специальными маркерами, которые имплантируются в нее и в дальнейшем помогают отслеживать мишень облучения.
Рассмотрим разновидности дистанционной лучевой терапии.
1. ТРЕХМЕРНАЯ КОНФОРМНАЯ ЛУЧЕВАЯ ТЕРАПИЯ (3D CRT)
Данная методика позволяет более точно и эффективно облучать опухоли с учетом их формы, размера и локализации. Для визуализации используются такие методы, как КТ, МРТ, ПЭТ.
2. ЛУЧЕВАЯ ТЕРАПИЯ С МОДУЛЯЦИЕЙ ИНТЕНСИВНОСТИ ПУЧКА (IMRT)
IMRT – это особый вид трехмерной конформной лучевой терапии, при которой каждый пучок может быть разбит на множество отдельных сегментов, при этом интенсивность излучения в пределах каждого сегмента регулируется индивидуально. В некоторых ситуациях IMRT позволяет безопасно увеличить дозу излучения в опухоли.

3. ЛУЧЕВАЯ ТЕРАПИЯ ПОД КОНТРОЛЕМ ВИЗУАЛИЗАЦИИ (IGRT)
IGRT - это вид конформной лучевой терапии, при котором для более точного наведения пучка ионизирующего излучения в опухоль, используются методы ее визуализации (например, КТ, ультразвуковое или рентгенологическое исследование), которые проводятся непосредственно в каньоне перед каждым сеансом облучения.
4. СТЕРЕОТАКСИЧЕСКАЯ ЛУЧЕВАЯ ТЕРАПИЯ
Стереотаксическая лучевая терапия – особый метод лечения, в котором применяются более высокие разовые очаговые дозы радиации, в отличие от вышеперечисленных методик. Субмиллиметровая точность облучения даже при наличии сложной формы опухоли и находящихся рядом с ней сосудов, нервов, важных органов, позволяет сохранить окружающие здоровые ткани от радиации, тем самым, значительно снизить риск побочных явлений. Большинство пациентов не отмечают у себя никаких нежелательных эффектов во время и после лечения. Эти особенности стереотаксической лучевой терапии позволяют подводить ионизирующее излучение более безопасно и эффективно, чем другие методики лучевой терапии. Такое точно направленное облучение требует жесткой фиксации – для этого используются индивидуально изготавливаемые маски, специальные жилеты, подголовники, вакуумные матрасы. Стереотаксическая лучевая терапия может успешно применяться в качестве альтернативы хирургическому лечению, особенно у больных с выраженной сопутствующей патологией (например, при раке легкого) или труднодоступности новообразования (например, при опухолях головного мозга). В некоторых случаях стереотаксическая лучевая терапия может использоваться для повторного облучения опухолей. Лечение проходит безболезненно в амбулаторных условиях и не требует госпитализации.
Изначально стереотаксическая лучевая терапия была разработана и впервые использована для однократного облучения опухолей головного мозга. Однократная стереотаксическая лучевая терапия называется стереотаксической радиохирургией (SRS). Кроме злокачественных новообразований, радиохирургия может успешно применяться в лечении доброкачественных опухолей (например, невринома слухового нерва, менингиома) и определенных неопухолевых заболеваний (например, при невралгии тройничного нерва).
Лечение опухолей вне черепа (экстракраниальных локализаций) называется стереотаксической лучевой терапией тела (SBRT). Такое лечение обычно реализуется за несколько сеансов и успешно используется при раке носоглотки, гортани, легкого, печени, поджелудочной железы, предстательной железы, опухолях костной системы, спинного мозга.

Лучевые реакции в зависимости от локализации
После проведения лучевой терапии некоторые пациенты могут испытывать повышенную слабость, утомляемость и недомогание – это нормальная реакция организма на проведенное лечение. Больных могут беспокоить эмоциональная лабильность и нарушение сна.
При облучении органов брюшной полости может наблюдаться нарушение функции пищеварительной системы (тошнота, редко рвота, дискомфорт и боль в животе, диарея или запор).
При лечении опухолей мочевыделительной и репродуктивной системы пациенты могут предъявлять жалобы на боли, неприятные ощущения при мочеиспускании (чувство жжения, боли, рези), снижение либидо у женщин и потенции (эректильная дисфункция) у мужчин.
В ряде случаев нарушается работа лимфатической системы, что проявляется развитием отека облучаемой области.
Нередко у пациентов снижается иммунитет, может развиваться анемия, тромбоцитопения (снижение уровня тромбоцитов), лейкопения (снижение уровня лейкоцитов).
Рекомендации при лечении
Во время радиотерапии больным необходимо придерживаться следующих рекомендаций, которые минимизируют лучевые реакции и улучшают качество жизни.
- Питание должно быть высококалорийным, разнообразным, с включением всех необходимых витаминов, минералов. Нужно пить негазированную воду до 1,5-2 литров в сутки.
- Больным следует отказаться от курения и употребления спиртных напитков на весь период лечения.
- Не стоит носить облегающую одежду из синтетических тканей, выбирайте свободный крой и натуральную ткань (хлопок, лен, бязь). Облучаемую область кожи желательно держать открытой, но при выходе на улицу необходимо ее закрывать от попадания прямых солнечных лучей.
- При гигиенических процедурах не используйте мыло, агрессивные гели для душа, скрабы. Старайтесь не стереть нанесенные метки на коже при мытье.
- При появлении зуда, повышенной потливости, покраснения, жжения и высыпаний на коже необходимо сразу обратиться к врачу-дерматологу.
- Соблюдайте распорядок дня. Регулярно гуляйте на свежем воздухе, дозируйте физическую активность, соблюдайте режим сна (для хорошего самочувствия человеку нужно минимум 8 часов беспрерывного ночного отдыха).
Эффективность ДЛТ
Эффективность лучевой терапии зависит от многих факторов, но самыми значимыми являются радиочувствительность новообразования и стадия заболевания. Соответственно, при радиочувствительных опухолях, диагностируемых на ранних стадиях, эффективность лечения и прогноз жизни пациентов будет лучше, в сравнении с распространенными радиорезистентными опухолями.
Будьте внимательны к своему здоровью!
Регулярно проходите комплексное обследование и при появлении каких-либо жалоб обращайтесь к врачу!
Если вы находитесь под динамическим наблюдением у онколога, то не забывайте в назначенное время проходить контрольное обследование, которое поможет на раннем этапе выявить рецидив заболевания и вовремя назначить соответствующее лечение.
Бесплатный звонок из любой точки России: 8 (800) 5-000-983
- О центре
- Специалисты
- Новости
- Партнеры
- Отзывы
- Запись на приём
- Стоимость лечения
- Консультация
- Диагностика
- FAQ
- Статьи
- Аппарат Кибернож
- Уникальность системы
- Показания к лечению
- Противопоказания
- Как происходит лечение
- Сравнение методов
- Дистанционная
- Комбинированное лечение
- Лечение
- Опухоли головного мозга
- Рак легкого
- Рак печени
- Рак почки
- Рак предстательной железы
- Рак носоглотки
- Опухоль спинного мозга
- Опухоль ЦНС у детей
- Рак поджелудочной железы
- Опухолевое поражение костей
- Метастазы
- Невралгия тройничного нерва
- Пяточная шпора

Дистанционная лучевая терапия (внешняя) уничтожает раковые клетки с помощью излучения, направленного линейным ускорителем. Наиболее распространенным типом внешней радиотерапии является применение высокоэнергетических рентгеновских лучей – фотонных пучков, реже - протонов или электронов. Лучевая терапия уничтожает злокачественные клетки в области обработки.
Лечение проводится в отделении радиотерапии с помощью аппаратуры, напоминающей большой рентгеновский аппарат. В большинстве случаев применяется линейный ускоритель, использующий электричество для создания излучения.
Компания Tlv.Hospital предлагает закрепить эффект хирургического лечения рака дистанционной лучевой терапией, которая проводится в лучших клиниках Израиля под руководством ведущих радиологов страны.
- Мы гарантируем составление индивидуального терапевтического протокола, реализацию действенных программ медицинского туризма по доступным ценам.
- Мы являемся официальными партнерами Израильской ассоциации компаний медтуризма, поэтому гарантируем ответственную заботу о пациенте на всех этапах обслуживания.
Во время терапии не происходит соприкосновения с аппаратурой, пациент не ощущает никакой боли. В дальнейшем возможен некоторый дискомфорт или боль от побочных эффектов. Перед началом терапии врач обсуждает с пациентом потенциальные краткосрочные и долгосрочные нежелательные последствия лечения. Большинство из них носят временный характер, и в большинстве случаев хорошо контролируются с помощью медикаментов.
В процессе планирования и контроля лечения врачи применяют целый ряд тестов, включая рентген, КТ, МРТ или ПЭТ. Планируется высокая доза облучения опухоли. Важно, чтобы в эту зону была включена область вокруг новообразования. Это повышает эффективность терапии. Врачи стараются снизить дозу радиотерапии для окружающей здоровой ткани, чтобы уменьшить риск возможных нежелательных последствий.
Принцип работы дистанционной лучевой терапии
Радиотерапия повреждает ДНК опухолевых клеток – генетический код, определяющий, как клетки организма будут себя вести. В ходе лечения либо происходит непосредственное повреждение ДНК, либо создаются заряженные частицы – свободные радикалы, разрушающие генетический код.
Злокачественные клетки перестают расти и погибают при повреждении носителя генетической информации. Организм разрушает их и избавляется от отходов. Здоровые клетки в области обработки также могут быть повреждены, но обычно они обладают высокой способностью к самовосстановлению.
Радиотерапия, направленная на уничтожение рака и возможное исцеление организма, называется радикальной или лечебной. Полная доза излучения обычно делиться на меньшие – фракции. Это позволяет здоровым клеткам восстанавливаться между обработками. Таким образом, фракции – это серия сеансов.
Внешнее облучение, направленное на облегчение симптомов рака, называется паллиативным. Данный вид терапии требует меньшего количества фракций, иногда достаточно одной обработки. Паллиативная терапия сопровождается сниженным числом нежелательных последствий.
В процессе подготовки курса лечения врач учитывает тип рака, его локализацию, ранее пройденное или планируемое лечение, общее состояние здоровья. Т.е. лучевая терапия является индивидуальной.
Курс, направленный на лечение онкологии, обычно длится от 1 до 6 недель, но может и дольше. Врач точно скажет по поводу продолжительности.
Многим людям назначается лечение в будние дни, с перерывом в выходные дни. Возможны иные режимы – 3 раза в неделю или 2 раза, в том числе в выходные дни.
В соответствии с типом онкологии и его локализацией врач подбирает тип лучевой терапии. Это может быть конформная лучевая терапия, с модулированной интенсивностью (IMRT), с визуальным контролем (igrt), 4-мерная лучевая терапия (4D-RT), стереотаксическая радиотерапия, протонная терапия.
Прежде чем начать лечение, команда радиационных онкологов производит тщательное планирование. Это означает работу, направленную на определение необходимого объема излучения и зоны обработки. Т.к. раковые клетки иногда могут распространиться в ткани, расположенные рядом с опухоль, эта область также будет включена врачом в зону обработки. Помимо этого, будет сделана поправка на возможное движение опухоли во время лечения в связи с дыханием или движением органов тела.
Такая подготовка гарантирует, что опухоль получит предписанную дозу радиации, в то время как на здоровые ткани будет дан меньший объем радиации. Площадь тела, которая подвергается воздействию внешнего облучения, называется полем лучевой терапии. Часть здоровой ткани, расположенная непосредственно вокруг опухоли, будет подвержена той же дозе радиации, но врачи будет стремиться уменьшить насколько возможно риск нежелательных последствий терапии.
Этапы планирования обусловлены типом рака и его локализацией. Врач учитывает тип злокачественной опухоли, ее местоположение, величину; насколько близко она расположена к чувствительным к радиации структурам; насколько глубоко облучение должно проникнуть вглубь организма; общее состояние здоровья и историю болезни.
Иногда в процессе подготовки требуется более одной встречи. Это зависит от размера и местоположения опухоли. Важно задавать все интересующие вопросы. Чем больше пациент будет иметь представление о лечении, тем лучше он с ним справиться.
Планирование лучевой терапии
Процесс назначения может занимать от 15 минут до двух часов. Проводится сканирование с помощью КТ, МРТ или ПЭТ, оно визуализирует опухоль и структуры вокруг нее. На коже могут быть поставлены маркеры, что зафиксировать точное положение новообразования.
Радиационный онколог изменяет размер тела и форму в планируемой области обработки. Иногда необходимы дополнительные действия, чтобы получить более ясную картину структур тела:
- Назначается инъекция с красителем, чтобы визуализировать почки.
- Используют специальные провода, размещаемые вокруг опухоли.
- Назначается красящее вещество в виде жидкости, чтобы визуализировать мочевой пузырь.
- При планировании дистанционной лучевой терапии в области груди назначается жидкость с барием для более четкого отображения пищевода и желудка.
В процессе подготовки врачи могут применять крошечные татуировки для фиксации точной площади обработки – 2 или 3 постоянных знака. Также знаки могут наносить с помощью несмываемых чернил в виде маленьких крестиков. Со временем они начинают стираться.
Если предполагается лечение в области головы или шеи, может понадобиться специальная маска, которые обеспечит неподвижность в процессе лечения. Формы применяют в процессе терапии руки или ноги. Маски и формы изготавливаются индивидуально.
Конформная лучевая терапия
Данный вид облучения также называют 3D конформной лучевой терапией или 3DCRT. Применяется очень часто.
При конформной лучевой терапии в процессе планирования используется специализированный компьютерный томограф, реже – другие виды – МРТ, к примеру. Это обеспечивает визуализацию зоны обработки в трех измерениях – по ширине, высоте и глубине.
Процесс планирования включает несколько этапов:
- В отделении лучевой терапии проводится КТ. Также вместо КТ может быть выполнено МРТ или ПЭТ-сканирование.
- Затем компьютерная программа создает пучки излучения, которые очень точно соответствуют форме опухоли. Врачи удостоверяются, чтобы злокачественное образование попало в зону обработку, стараясь избегать влияния на здоровые ткани, насколько это возможно. Это уменьшает риск побочных действий.
На кожу могут быть нанесены знаки, чтобы обозначить нужную область. В ходе лечения могут быть использованы пластиковые формы (для конечностей, при раке груди) и маски при раке головы или шеи. Они обеспечивают неподвижность в процессе радиотерапии.
При конформной лучевой терапии малое количество здоровой ткани попадает под воздействие облучения. Поэтому риск негативных последствий лечения ниже. Как и при любом внешнем облучении, побочные действия возникают только в зоне обработки.
IMRT – лучевая терапия с модуляцией интенсивности
Это один из видов конформной лучевой терапии, формирующей пучки излучения, которые очень точно соответствуют форме опухоли.
IMRT может проводиться с помощью стандартного линейного ускорителя. Он имеет устройство под названием - многолепестковый коллиматор. Коллиматор состоит из тонких свинцовых пластин, которые могут двигаться независимо. Они создают форму, точно соответствующую зоне обработки. Ведущие пластины способны двигаться во время движения ускорителя вокруг пациента, создавая пучок излучения, направленный на опухоль, в то время как ускоритель поворачивает. Это означает, что IMRT лучевая терапия обеспечивает высокие дозы радиации опухоли и сниженные – здоровым тканям.
Каждый пучок излучения делиться на множество мелких, способных менять интенсивность. Это дает возможность – доставить разные дозы радиации.
Помимо этого, IMRT может создать В-образную (вогнутую) область на краю поля лучевой терапии. Это позволяет избежать высокой дозы облучения структурам, которые могут быть повреждены в ходе терапии. Что уменьшает риск долгосрочных побочных действий. Это очень полезно в таких областях, как зона головы и шеи – предотвращает повреждение спинного мозга или слюнных желез.
Процесс планирования включает несколько этапов:
- Пациент проходит КТ. Возможно также проведение МРТ или ПЭТ.
- Используя полученные изображения, команда врачей планирует лечение. Применяются передовые компьютеризированные расчеты, направленные на определение дозы, которая будет лучше всего соответствовать форме опухоли. Сам процесс планирования может занять больше времени, чем при других видах лучевой терапии.
- Область обработки может быть маркирована с помощью специальных знаков. Также используются маски и формы для обеспечения неподвижности во время лечения.
IMRT могут проводить с помощью линейного ускорителя или томотерапии.
Томотерапия – это конкретный бренд оборудования для лучевой терапии, имеющий встроенный сканер. Он сочетает в себе IMRT с возможностью модулирования интенсивности и установку для радиотерапии, корректируемой по изображениям (IGRT). Процедура лечения занимает 15 минут и более.
Объемно-модулированная дуговая лучевая терапия (VMAT)
VMAT – это новый тип IMRT методики. Оборудование для радиотерапии вращается вокруг пациента в ходелечения. Постоянно изменяется интенсивность пучка излучения. Преимущества методики:
- высокая точность;
- короткие сроки лечения;
- применение более низкой общей дозы радиации.
Показания к применению IMRT лучевой терапии
В настоящее время выполняются клинические испытания по применению IMRT в лечении иных типов злокачественных опухолей, включая рак молочной железы, рак головы и шеи. IMRT – стандартная форма лечения некоторых видов злокачественных опухолей.
В процессе применения лучевой терапии с модуляцией интенсивности очень маленький объем здоровой ткани попадает в область обработки. Таким образом, риск отрицательных последствий является достаточно низким. Но, к сожалению, они все-таки есть. Как и при любой другой наружной радиотерапии, побочные действия затрагивают только обработанную область.
Лучевая терапия с визуальным контролем IGRT
IGRT – это один из видов конформной лучевой терапии, обладающей способностью формировать пучки излучения вокруг опухолевой зоны.
IGRT использует рентгеновские лучи и сканирование, подобное КТ до и во время лучевой терапии. Посредством рентгеновских лучей и сканирования производиться визуализация размера, формы и локализации опухоли, а также окружающих тканей и костей.
Процесс планирования направлен на обеспечение высокой дозы излучения опухоли. Важно, чтобы в зону обработки попала область, окружающая злокачественное образование. Это повышает эффективность лечения. Планируется низкая доза излучения окружающей здоровой ткани, чтобы уменьшить вероятность отрицательных последствий.
Виды лучевой терапии с визуальным контролем
В некоторых областях тела опухоли могут менять место в ходе каждой обработки. Примером может быть предстательная железа, которая передвигается в зависимости от того, полный или пустой мочевой пузырь. Поэтому существует риск, что опухоль не попадет в зону обработки. Некоторые виды IGRT позволяют провести сканирование перед каждым сеансом лучевой терапии.
Таким примером является - 4D-RT - 4-мерная лучевая терапия дает возможность провести сканирование во время лечения и убедиться, что опухоль находиться в зоне обработки. Данное оборудование можно настроить на любые изменения в положении новообразования во время радиотерапии.
Некоторые виды 4D-КТ могут отключаться автоматически, если опухоль выходит из области лучевой терапии. Этот вид радиотерапии очень полезен при лечении рака в зонах движения, например при облучении легких. Излучение направляется, как только опухоль возвращается в определенное положение, которое можно увидеть во время сканирования.
Преимущества и возможные недостатки IGRT
С помощью лучевой терапии с визуальным контролем врачи способны проводить облучение с высокой точностью. Повышается эффективность терапии, как с целью излечения, так и с целью контроля заболевания. Также снижается риск нежелательных последствий. Недостаток заключается в том, что больше времени занимает процесс планирования. Кроме того, длительность каждой сессии также возрастает.
Данный процесс включает несколько этапов:
- В отделение лучевой терапии пациент проходит КТ. Также это может быть МРТ или ПЭТ.
- Компьютерная программа разрабатывает процесс облучения таким образом, чтобы пучки точно соответствовали форме опухоли. Врачи убеждаются, что пораженная площадь полностью вошла в зону обработки и минимально воздействие, насколько возможно, получает здоровая ткань. Это снижает риск побочных действий.
- Радиационные онкологи могут маркировать область обработки. Также используются пластиковые формы или маски для обеспечения неподвижности пациента.
Внутрь опухоли или в область вокруг нее могут быть размещены маленькие металлические метки. В ходе рентгена или КТ врач с помощью иглы вводит золотую гранулу или стержень. Данные маркеры можно будет увидеть с помощью рентгена или сканирования, данная методика гарантирует высокую точность лечения.
IGRT обычно дается с помощью стандартного линейного ускорителя, специально адаптированного и с наличием конкретных компьютерных программ.
Некоторые виды IGRT проводятся с помощью специально разработанного оборудования – Кибер ножа. Он обладает роботизированной рукой, которая движется вокруг пациента, обеспечивая излучение с разных точек.
IGRT могут проводить посредством томотерапии также. Она сочетает в себе компьютерный томограф и оборудование для дистанционной радиотерапии. Часть машины обладает способностью вращаться вокруг пациент, сканируя с помощью КТ, и давать облучение конкретной локализованной области.
Процедура лечения занимает от 15 до 45 минут.
IGRT обеспечивает меньшее воздействие на здоровую ткань, по сравнению с другими типами лучевой терапии. Поэтому риск побочных действий снижается. Однако они все-таки имеют место и развиваются в области обработки.
Стереотаксическая радиотерапия (SBRT)
Это методика, в ходе которой облучение к опухоли поступает из многих разных направлений, обеспечивая высокую точность. Таким образом, злокачественное образование получает максимальную дозу радиации, а окружающие ткани – низкую, что уменьшает вероятность нежелательных последствий лечения. Обычно проводится от трех до восьми процедур.
Стереотаксическая лучевая терапия применяется для лечения опухолей головного мозга, а также при небольших злокачественных образованиях в таких органах, как:
- легкие;
- печень (при первичном и вторичном раке);
- лимфатические узлы;
- спинной мозг.
В рамках клинических испытаний стереотаксическая радиотерапия применяется и при других видах онкологии.
- Пациент в отделении лучевой терапии проходит КТ. Также может быть проведено МРТ или ПЭТ.
- Компьютерная программа формирует пучки излучения, которые будут точно соответствовать форме опухоли.
- Врачи могут маркировать кожу, чтобы точно обозначить область лечения. Также применяются специальные формы и маски для обеспечения неподвижности во время сессии. Могут использоваться металлические маркеры, что гарантирует очень точно лечение.
Для проведения стереотаксической радиотерапии может применяться различное оборудование. Наиболее часто используется линейный ускоритель. Процедура длится 15-45 минут.
Лечение с помощью кибер-ножа
Кибер-нож обладает роботизированной рукой, которая передвигается в процессе лечения, обеспечивая дозы радиации с разных направлений. Одновременно проводится регулярное сканирование, и результаты проверки поступают в компьютер. Это позволяет врачам точно направить излучение на опухоль, если она сдвигается, например, во время выдоха.
Процедура лечения может занимать от тридцати минут до четырех часов, длительность обусловлена типом рака, его положением в организме. Лечение может быть проведено за один раз, либо его разделят на части с короткими перерывами.
Радиохирургия – это тип стереотаксической лучевой терапии. Он обеспечивает высокую точность облучения с помощью чрезвычайно высоких доз радиации в течение 1-5 сессий. Применяется при некоторых типах опухолей головного мозга. В настоящее время проводятся клинические испытания радиохирургии в лечении рака простаты.
Высокая точность снижает риск повреждения здоровых тканей. Поэтому побочные эффекты меньше, по сравнению с другими типами лучевой терапии.
Вопросы, которые можно задать врачу о дистанционной лучевой терапии:
- Как часто необходимо будет посещать клинику для проведения лечения?
- Как долго будет длиться курс?
- Какова длительность каждой процедуры?
- Будет ли проводиться лучевая терапия с визуальным контролем?
- Будет ли рекомендована конформная лучевая терапия?
- Будет ли назначена лучевая терапия с модуляцией интенсивности?
- Как можно узнать точную область обработки?
- Будет ли отмечена зона обработки на теле?
- Маркировка на коже будет постоянной?
- Через сколько времени после планирования будет проведена первая процедура облучения?

- История создания лучевой терапии
- Ведущие клиники в Израиле
- Дистанционная лучевая терапия
- Этапы лучевой терапии.
- Рекомендации
- Побочные эффекты лучевой терапии
- Противопоказания к лучевой терапии
История создания лучевой терапии
Открытие рентгеновских лучей дало много возможностей в медицине. Стало возможным точное диагностирование различного рода заболеваний путем обследования внутренних органов рентгеном. Изучив рентгеновское излучение, ученые пришли к выводу, что определенная его доза пагубно влияет на вредоносные клетки.
Многие ученые скептически относились к лучевой терапии. Дело дошло до того, что исследования были запрещены, а исследователи, занимавшиеся возможностями рентгеновских излучений, резко подверглись критике как со стороны некоторых именитых коллег, так и со стороны общественности. Но неуклонное возрастание числа больных раковыми заболеваниями заставило ученых-физиков, онкологов, радиологов вернуться к исследованиям.
Ведущие клиники в Израиле
Лучевая или радиотерапия (радиология) – один из методов лечения раковых опухолей посредством высокоэнергетического излучения. Цель применения данной терапии – ликвидировать раковые клетки, путем непосредственного разрушения их ДНК, тем самым устранив им возможность к размножению.
Побочные эффекты данного вида излучения снизились в разы по сравнению с первыми применениями, что дает хорошие прогнозы на исцеление. Стало возможным менять направление и дозу излучения, благодаря которым эффективность терапии возросла. При раннем обнаружении рака использование только лучевой терапии дает шанс на полное выздоровление.
Дистанционная лучевая терапия
Дистанционная лучевая терапия это разновидность лучевой терапии, когда источник облучения находится на определенном расстоянии от тела пациента. Пучок лучей входит в тело через определенный участок поверхности, который называют полем облучения.
Наиболее распространенный метод дистанционной лучевой терапии это гамма-терапия, которая проводится с помощью гамма-аппаратов. Физической основой дистанционного облучение есть быстрые электроны и излучение высокой энергии. Лечение с помощью высокой энергии имеет свои преимущества – к опухоли можно подвести большую дозу облучения, при этом сохраняя от облучения здоровые ткани и уменьшая общую дозу облучения организма.
Для дистанционной лучевой терапии небольших опухолей, которые расположены в глубине организма (например, опухоли сетчатки, гипофиза) используют протоны и нейтроны. Благодаря нейтронам достигается большая плотность облучения. Этот эффект используется при лечении рецидивов злокачественных опухолей или при опухолях, который малочувствительны к облучению.
Все методы дистанционной лучевой терапии могут быть статическими или подвижными. При статической лучевой терапии сам больной и источник облучения есть неподвижными, облучение происходит через одно или несколько полей облучения. Этот метод сейчас применяют редко, так как он не позволяет подвести к опухоли нужную дозу облучения без повреждения кожных покровов.
Подвижная методика дистанционной лучевой терапии это следствие развития технологий, передвижение источника облучения возможно по разным траекториям, которые обеспечивают наибольшую эффективность в каждом конкретном случае. Опухоль при этом поглощает максимальную дозу радиации, и одновременно наблюдается резкое падение дозы облучения окружающих тканей. Главный недостаток подвижных методик облучения – это облучение больших объемов тканей, чем при статическом.
Дистанционная лучевая терапия может применяться как самостоятельно, так и в комбинации с хирургическим лечением (до или после операции) или с химиотерапией.
Наиболее широко дистанционная лучевая терапия применяется при злокачественных опухолях легких, молочной железы, пищевода, гортани, прямой кишки, шейки матки, мочевого пузыря.
Дистанционная (или наружная) лучевая терапия – один из основных методов лечения онкологических заболеваний. Она предполагает расположение источника облучения на некотором расстоянии от объекта облучения (от 3-5 см до 1 м) и проецирование радиации на место опухоли с помощью специального оборудования.
Дистанционная лучевая терапия используется преимущественно при глубоком расположении очагов поражения. Этим методом лечатся такие заболевания, как рак простаты, рак молочной железы, рак легких, рак мочевого пузыря, рак шейки матки, рак влагалища, рак гортани и др. Воздействие на опухоль осуществляется в виде статического и подвижного облучения.
Дистанционная лучевая терапия – это сложный комплекс мероприятий, для проведения которых необходимо высокотехнологичное оборудование и высококвалифицированный персонал.
Для осуществления лучевой терапии применяются специальные линейные ускорители, направляющие поток ионизирующего излучения на опухоль. Оборудование отличается по принципу действия и используется для разных видов рака и с разными целями. Так, некоторые аппараты наиболее эффективны для лечения поверхностного рака (например, рака кожи), другие используются для лечения опухолевых образований, локализованных глубоко в теле.
— трехмерная конформная лучевая терапия (3D-CRT). Методика позволяет сформировать трехмерную область облучения, повторяющую форму опухоли. Наличие у линейных ускорителей многолепестковых коллиматоров приводит к снижению дозы облучения, которую получают здоровые ткани.

— модулированная по интенсивности лучевая терапия (IMRT). Суть метода в том, что облучение модулируется по своей интенсивности в зависимости от данных, полученных при компьютерной томографии, с целью снижения лучевой нагрузки на здоровые ткани.
— лучевая терапия под визуальным контролем (IGRT). Метод позволяет увеличить интенсивность и эффективность облучения при лечении подвижных опухолей (например, кишечника, мочевого пузыря, легких и пр.) при изменении их расположения. Специальные методы расчетов дают возможность точно вычислять расположение и траекторию движения опухоли и, соответственно, направлять радиационные лучи на пораженное место с высокой точностью.
— лучевая терапия под визуальным контролем с модуляцией интенсивности (объединение технологий IMRT и IGRT). Метод позволяет одновременно изменять интенсивность, форму пучка, а также угловую скорость вращения ускорителя. По сравнению с модулированной по интенсивности лучевой терапией метод позволяет еще больше снизить облучение пограничных с опухолью здоровых тканей, а также снизить общую продолжительность процедуры до 1-2 минут.
— стереотаксическая лучевая терапия (SBRT). Используется для особо точного облучения опухоли сложной формы, находящейся рядом с радиочувствительными органами и тканями. Метод обеспечивает укорочение курса лечения путем доставки высокой дозы облучения с большой точностью без повреждения здоровых тканей. Метод предоставляет новые возможности для больных с раком печени, почек, легких, поджелудочной железы, а также органов малого таза.
Дистанционная лучевая терапия — это разновидность лучевой терапии, когда источник облучения находится на определенном расстоянии от тела пациента. Пучок лучей входит в тело через определенный участок поверхности, который называют полем облучения.
Наиболее распространенный метод дистанционной лучевой терапии — гамма-терапия, которая проводится с помощью гамма-аппаратов. Физической основой дистанционного облучение являются быстрые электроны и излучение высокой энергии. Лечение с помощью высокой энергии имеет свои преимущества – к опухоли можно подвести большую дозу облучения, при этом предохраняя от облучения здоровые ткани и уменьшая общую дозу облучения организма.
Все методы дистанционной лучевой терапии могут быть статическими или подвижными. При статической лучевой терапии сам больной и источник облучения остаются неподвижными, облучение происходит через одно или несколько полей облучения. Этот метод сейчас применяют редко, так как он не позволяет подвести к опухоли нужную дозу облучения без повреждения кожных покровов.
Подвижная методика дистанционной лучевой терапии — это следствие развития технологий, передвижение источника облучения возможно по разным траекториям, которые обеспечивают наибольшую эффективность в каждом конкретном случае. Опухоль при этом поглощает максимальную дозу радиации, и одновременно наблюдается резкое падение дозы облучения окружающих тканей. Главный недостаток подвижных методик облучения – это облучение больших объемов тканей, чем при статическом.
Израильский Онкологический Центр приветствует Вас. Если вас или ваших близких интересует возможность диагностики и лечения рака в Израиле, заполните заявку на лечение в нашей клинике. Для более подробной информации о дистанционной лучевой терапиив Израиле – ознакомьтесь с данной статьей.
Этапы лучевой терапии.
Первый этап – это так называемый предлучевой период. Подготовка больного к непосредственно самой терапии играет очень большую роль в борьбе с болезнью. Пациент тщательно обследуется на наличие сопутствующих заболеваний, при наличии которых, больному проводят лечебную терапию. Кожные покровы тщательно изучаются, так как для лучевой терапии важна их целостность и здоровое состояние.
С точностью до миллиметра рассчитывается расстояние луча к опухоли. Для этого используется сверхсовременная техника, которая способна воссоздать трехмерное изображение пораженного органа. После всех выполненных подготовительных процедур, специалисты отмечают на теле области, откуда будет осуществляться воздействие на опухолевые клетки.
Второй этапи самый ответственный– это непосредственно лучевой период. Количество сеансов курса лучевой терапии зависят от некоторых факторов. Может длиться от одного месяца до двух. А если лучевая терапия проводится для подготовки больного к хирургической операции, то время периода сокращается до 2-3 недель.
Обычно сеанс проводят в течение пяти дней, после чего два дня пациент восстанавливает свои силы. Пациента помещают в специально оборудованную комнату, где он лежит или сидит. На отмеченную область тела устанавливают источник излучения. Чтобы не повредить здоровые ткани, остальные участки закрывают защитными блоками.
Третийи заключительный этап– постлучевой период, период реабилитации. Больной прошел непростой пусть для борьбы с заболеванием и когда основной период, а именно сам процесс лучевой терапии прошел, человек чувствует сильную физическую и эмоциональную усталость, апатию. Родные и близкие пациента должны создать ему эмоционально комфортную обстановку.
Человек должен полноценно отдыхать и питаться, посещать культурные мероприятия, театры, музеи, словом вести полноценную, здоровую жизнь. Это поможет восстановить силы. Если лучевая терапия производилась дистанционным методом, необходимо ухаживать за кожей, которая подвергалась излучению, следуя предписаниям врача.
Рекомендации
Питание играет очень важную роль для восстановления сил больного. В еде человека должны присутствовать белки, жиры, углеводы в необходимом количестве. Не возбраняется высококалорийная еда, так как человек теряет очень много энергии и сил. Врачи рекомендуют больше потреблять жидкости. Причиной тому – наличие в организме токсинов в большом количестве, которые возникают при распаде зловредных клеток.
Неоспоримым является отказ от вредных привычек, таких как курение, употребление алкоголя.
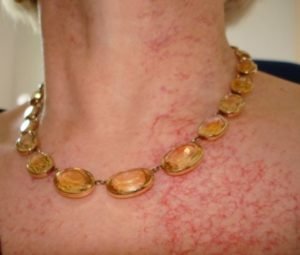
Так как кожа в основном подвергается облучению, необходимо бережно ухаживать за ней, не носить синтетику, не подвергать прямым солнечным лучам. Если пациент обнаруживает какие-то изменения в виде зуда, сухости, покраснения, необходимо сразу обратиться к лечащему врачу и не заниматься самолечением.
Побочные эффекты лучевой терапии
Не смотря на неоспоримые достоинства радиотерапии, существует ряд побочных эффектов, влияющих на самочувствие:
- Эмоциональное состояние человека. Несмотря на кажущуюся безобидность этого явления, апатия и депрессия, обычно настигающая больного после терапии, могут привести к плохим последствиям. Очень важна реабилитация, в том числе поддержка близких и родных;
- Во время лечения могут наблюдаться изменения в крови, повышаться уровень лейкоцитов, эритроцитов, тромбоцитов, возможны кровотечения. Специалисты регулярно проводят анализ крови и в случае изменения показателей, предпринимают меры для их нормализации;
- Выпадение волос, ухудшение состояния ногтей, снижение или отсутствие аппетита, рвота являются частыми явлениями при радиооблучении. Но больной должен понять, что после терапии обязательно все восстановится. Для этого с ним должны работать психологи, чтобы не допустить депрессии у больного;
![]()
- Ожоги кожи, что является частым последствием лучевой терапии. Возможно у больного чувствительная кожа или присутствует сопутствующее заболевание – сахарный диабет. Необходимо обрабатывать поврежденные участки специальными средствами, назначаемыми врачом;
- Страдает слизистая оболочка рта, горла, наблюдается отек гортани, особенно если облучению подвергаются области головного мозга и шеи. Для устранения этих последствий врачи рекомендуют отказаться вредных привычек, использовать мягкую зубную щетку, полоскать рот отварами трав, способных заживлять слизистую;
- При облучении органов брюшной полости и малого таза могут страдать слизистые оболочки кишечника, желудка, мочевого пузыря;
- Кашель, боль в молочных железах нередко сопутствуют лучевую терапию органов грудной клетки;
- Некоторые методы лучевой терапии ограничивают возможности женщины забеременеть после лучевой терапии. Но в целом прогноз благоприятен. Через несколько лет после перенесенной терапии и оздоровительных процедур, женщина вполне может родить здорового ребенка;
- Запоры, приводящие к геморрою, могут мучить больного при раке прямой кишки. В данном случае для профилактики врачи рекомендуют определенную диету.
- Отек тканей, пигментация, боль могут сопровождать лучевую терапию молочных желез.
Переносимость у каждого больного индивидуальная. Все зависит от дозы облучения, состояния кожи, возраста и других показателей. Несмотря на наличие побочных эффектов, лучевая терапия является эффективным методом лечения многих заболеваний. Побочные эффекты через некоторое время после окончания терапии исчезнут, и человек быстро восстановится. Нужно только соблюдать рекомендации врачей.
Противопоказания к лучевой терапии
В ряде случаев лучевую терапию применять не стоит. Таковыми являются:
- Интоксикация организма по той или иной причине;
- Высокая температура, причина которой должна быть выявлена и по возможности устранена;
- Кахексия – когда раковые клетки распространены столь обширно, что лучевая терапия уже неэффективна;
- Болезни, связанные с лучевым поражением;
- Ряд тяжелых заболеваний;
- Тяжелая форма анемии.
Читайте также: