Дистальный конец лучевой кости
Костей предплечья две - лучевая и локтевая (рис.2). Они находятся рядом и параллельны, если ладонь при поднятой вверх руке направлена назад; если же ладонь развернуть в противоположную сторону, то есть вперед, то лучевая и локтевая кости как бы перекрещиваются.
Лучевая кость, radius (рис.3), находится (естественно) на лучевой стороне предплечья, то есть на той же его стороне, что и большой палец. Она обладает вытянутым телом, округлым с лучевой и заостренным с локтевой стороны, и двумя концами: проксимальным, с цилиндрической головкой и сравнительно массивным дистальным. Кроме того, недалеко от проксимального конца лучевой кости на локтевой ее стороне расположена хорошо развитая бугристость, к которой прикрепляется двуглавая мышца плеча.
Локтевая кость, ulna (рис.4), в противоположность лучевой, имеет более массивный проксимальный конец и менее массивный дистальный, несущий на себе круглую головку, завершающуюся шиловидным отростком.
Большая часть боковой поверхности головки занята суставной окружностью - поверхностью, которая вместе с локтевой вырезкой лучевой кости образует дистальный лучелоктевой сустав.
Плечевая кость, humerus (рис.6), имеет вытянутое округлое тело и два конца - проксимальный и дистальный.
Ближе к дистальному концу тело расширяется в стороны, образуя отчетливые края - латеральный и медиальный (первый - довольно острый), переходящие в своей дистальной части в шероховатые выпуклости - латеральный и медиальный надмыщелки, к которым прикрепляются многие мышцы предплечья; медиальный надмыщелок выражен более отчетливо и легко прощупывается.
Дистальный конец кости содержит две суставных поверхности: это шаровидная головочка, capitulum humeri, иначе называемая головкой мыщелка, сочленяющаяся с лучевой костью, и блок асимметричной блоковидной формы, сочленяющийся с блоковидной вырезкой локтевой кости.
С передней стороны кости над головкой мыщелка и блоком располагаются, соответственно, лучевая и венечная ямки, в последнюю при крайнем сгибании локтя входит венечный отросток локтевой кости.
С задней стороны кости головка мыщелка не видна, зато над блоком располагается глубокая ямка локтевого отростка, в которую при полном разгибании локтя входит локтевой отросток локтевой кости. Рядом с ней, с медиальной стороны, расположена бороздка локтевого нерва. Венечная и локтевая ямки почти соприкасаются: костная пластинка, их разделяющая, весьма тонка, а иногда и продырявлена.
В средней части тела кости на ее передней стороне расположена дельтовидная бугристость - место прикрепления соответствующей мышцы.
Ближе к проксимальному концу тело расширяется, образуя хирургическую шейку (называемую так по причине частых переломов плеча в этом месте), которая затем переходит в головку плеча (caput humeri), отделенную от кости неглубокой бороздкой - анатомической шейкой. Перед анатомической шейкой расположены два бугорка - большой (латерально) и малый (спереди), между ними располагается отчетливая межбугорковая борозда, в которой лежит сухожилие двуглавой мышцы плеча (длинной головки).
Многие из них (и все, описываемые ниже) прикрепляются именно к плечевой кости, причем преимущественно к надмыщелкам (латеральному и медиальному).
Плечелучевая мышца, m. brachioradialis (рис.9), веретенообразной формы, в дистальной своей части, как и большинство мышц предплечья, превращается в длинное сухожилие, прикрепляющееся к лучевому краю лучевой кости вблизи ее дистального конца. Проксимальный конец прикрепляется к латеральному краю плечевой кости длинной узкой полоской.
Длинный лучевой разгибатель запястья, m. extensor carpi radialis longus (рис.10), веретенообразная мышца с длинным сухожилием, составляющим около двух третей ее длины и прикрепляющимся к тыльной поверхности основания 2-й пястной кости. Проксимальный конец мышцы прикрепляется к плечевой кости чуть проксимальнее латерального надмыщелка
Разгибатель пальцев, m. extensor digitorum (рис.11) - веретенообразной формы. Проксимальный конец прикрепляется к латеральному надмыщелку плечевой кости. Несколько дистальнее середины предплечья мышечное брюшко переходит в четыре рядом лежащих сухожилия, которые на уровне запястья веерообразно расходятся, идут по тыльным поверхностям 2 - 5-й пястных костей и пальцев, прикрепляясь в конце к тыльной стороне оснований средних и дистальных фаланг этих пальцев.
Локтевой разгибатель запястья, m. extensor carpi ulnaris (рис.12) - веретенообразная мышца, расположенная на тыльно-локтевой части предплечья.
Локтевой сгибатель запястья, m. flexor carpi ulnaris (рис.13), находится на локтевом крае предплечья
Длинная ладонная мышца, m. palmaris longus (рис.14) - веретенообразная, с весьма коротким брюшком, прикрепляющимся спереди к медиальному подмыщелку плечевой кости. Располагается на ладонной поверхности предплечья. Длинное сухожилие мышцы, перейдя запястье, вплетается в ладонный апоневроз - сухожильное растяжение, находящееся непосредственно под кожей ладони и покрывающее большую часть поверхности пясти.
Лучевой сгибатель запястья, m. flexor carpi radialis (рис.15), расположенный на ладонной стороне предплечья. Мышца довольно большая, плоская; в дистальной части превращается в сухожилие, прикрепляющееся к ладонной поверхности основания 2-й пястной кости. При напряжении мышцы, а зачастую и в расслабленном состоянии, сухожилие отчетливо контурируется на нижней четверти предплечья рядом с сухожилием длинной ладонной мышцы по лучевую сторону от последнего. В проксимальной части прикрепляется (спереди) к медиальному надмыщелку плечевой кости.
Поверхностный сгибатель пальцев, m. flexor digitorum superficialis (рис.16), расположен с ладонной стороны предплечья, но вопреки своему названию, является мышцей второго слоя (глубокий сгибатель пальцев залегает еще глубже), располагающейся под тремя вышеописанными мышцами, то есть локтевым сгибателем запястья, длинной ладонной мышцей и лучевым сгибателем запястья. В своем проксимальном отделе мышца состоит из двух частей: узкой и длинной плечелоктевой головки, прикрепляющейся спереди к медиальному надмыщелку плечевой кости и венечному отростку локтевой, и широкой лучевой головки, прикрепляющейся косой узкой полоской к ладонной поверхности лучевой кости. Головки объединяются вместе с локтевой стороны предплечья и, следуя дистально, превращаются в четыре сухожилия, которые, пройдя через запястье ближе к его локтевому краю, расходятся веером по пясти к основанию 2-5-го пальцев и затем следуют по их ладонной стороне до прикрепления к краям основания средних фаланг.
Лопатка в целом, исключая два замысловатых отростка, представляет собой плоскую треугольную кость, располагающуюся углом вниз за верхними ребрами (от 2-го до 8-го), сзади и несколько латерально по отношению к туловищу. У нее различают верхний край (тонкий), медиальный край (несколько толще) и латеральный край, к которому лопатка существенно утолщается. Особенно это относится к ее верхнему отделу, где находится латеральный угол лопатки, на латеральной поверхности которого располагается чуть вогнутая суставная впадина, соединяющаяся вместе с головкой плечевой кости в плечевой сустав. Суставной впадине предшествует небольшое, типа канавки, сужение латерального угла - шейка лопатки. Верхний угол лопатки расположен вверху ее медиального края; сразу вслед за ним в латеральную сторону и несколько вниз идет верхний край лопатки, от которого (близ суставной впадины) отходит округлый клювовидный отросток, который вначале идет медиально и вверх, а затем быстро выгибается латерально и чуть вниз.
От задней поверхности лопатки отходит большой гребень - лопаточная кость, прикрепляющаяся по широкой линии, идущей от шейки лопатки медиально и немного вниз. Лопаточная кость идет в латеральном направлении, затем изгибается вперед, образуя плоский плечевой отросток (акромион), на передне-медиальной поверхности которого имеется небольшая плоская суставная поверхность, сочленяющаяся с ключицей. В месте перехода ости в акромион имеется небольшое сужение кости - своеобразная "шейка" плечевого отростка. Над лопаточной костью располагается глубокая надостная ямка, а под костью, соответственно, подостная ямка - неглубокая, но обширная, занимающая почти всю заднюю поверхность лопатки ниже ости.
Обращенная к туловищу поверхность лопатки называется реберной, она немного вогнута.
Ключица, clavicula (рис.19) - небольшая, но ответственная кость, слегка изогнутая и располагающаяся горизонтально над грудной клеткой. Она имеет тело, несколько сплющенное в вертикальном направлении (за исключением медиальной части, где она округла), и два конца: акромиальный (латеральный) - сочленяющийся с акромионом, и грудинный (медиальный), сочленяющийся с грудиной. Обе суставные поверхности (акромиальная и грудинная) практически плоские, причем акромиальная направлена вперед и латерально, грудинная (при опущенном плече) - медиально.
Двуглавая мышца плеча, m. biceps brachii (рис.20), или бицепс, веретенообразная, занимает переднюю часть плеча. В дистальном конце мышца сужается и переходит в мощное сухожилие, прикрепляющееся к бугристости лучевой кости. Рельефное брюшко ближе к плечевому суставу разветвляется на две головки. Латерально расположенная длинная головка превращается в сухожилие, лежащее в межбугорковой борозде, проходящее далее сквозь полость плечевого сустава и прикрепляющееся к небольшому бугорку прямо над суставной впадиной лопатки. Медиальная короткая головка, также превращаясь в сухожилие, прикрепляется к концу клювовидного отростка лопатки.
Плечевая мышца, m. brachialis (рис.21), располагается на передней поверхности плечевой кости под двуглавой мышцей плеча. Мышца прикрепляется к передней поверхности плечевой кости на обширном пространстве, занимающем почти всю дистальную половину этой поверхности. В своей дистальной части мышца проходит спереди от локтевого сустава, срастаясь с суставной капсулой, и прикрепляется к локтевой кости недалеко от ее проксимального конца.
Трехглавая мышца плеча, m. triceps brachii (рис.22), в просторечии трицепс, - самая крупная мышца плеча, объект особой заботы культуристов. Располагается в задней части плеча. В своей дистальной части мышца представляет собой мощное брюшко, которое ближе к локтю превращается в широкое сухожилие, прикрепляющееся к локтевому отростку кости по всей его проксимальной и отчасти задней поверхности. Поднимаясь проксимально, мышца делится на три головки, две из которых, длинная и латеральная, расположены более поверхностно, то есть на задней поверхности плеча, а третья, медиальная, - более глубоко, между первыми двумя и плечевой костью.
Дельтовидная мышца, m. deltoideus (рис.22), накрывает плечевой сустав, имеет вид толстого треугольника, обращенного вершиной вниз. Мышца состоит из мышечных пучков, веерообразно расходящихся от дельтовидной бугристости плечевой кости к дистальной части переднего края ключицы, переднему, боковому и заднему краям акромиона и задней части лопаточной ости. На подходе к ости мышечные волокна превращаются в сухожильные.
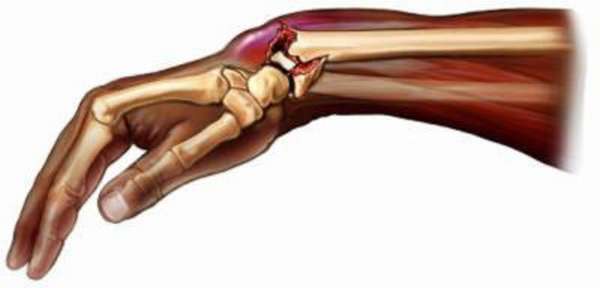
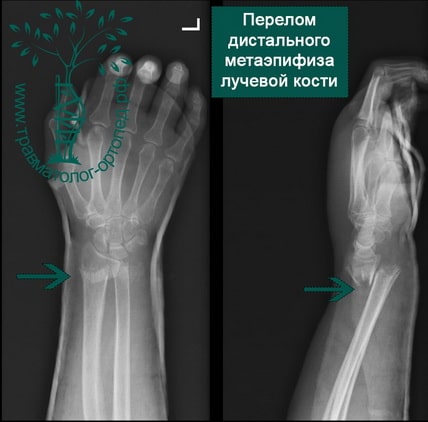
Дистальный (нижний) отдел лучевой кости подвержен переломам различных видов. Вид перелома зависит от таких факторов, как возраст пациента, плотность кости, величина приложенной силы.
При переломах дистального отдела лучевой кости повреждается суставной хрящ, что приводит к развитию артроза лучезапястного сустава. Кроме того, в момент травмы разрываются связки запястья, что нередко приводит к нестабильности в кисти и лучезапястном суставе.
Перелом в нижней трети луча чаще всего является следствием падения на вытянутую руку. Кисть при этом переразогнута.
При осмотре в глаза бросается выраженная деформация лучезапястного сустава. Также перелом проявляется локальной болезненностью и отеком. Попытки движений в лучезапястном суставе крайне болезненны.
Большую часть информации, необходимой для планирования лечения, можно получить из простых рентгенограмм. Однако в более сложных случаях полезна компьютерная томография (КТ). КТ обеспечивает нас максимально точной информацией о положении и размерах фрагментов перелома. КТ с трехмерной реконструкцией может дать цельное представление о повреждении лучезапястного сустава и позволяет спланировать операцию.
Переломы дистального отдела лучевой кости могут сопровождаться повреждениями треугольного фиброзно-хрящевого комплекса и связок запястья. Высокоэнергетичные травмы могут сопровождаться переломами ладьевидной кости.
Если отсутствует выраженное смещение, перелом можно лечить консервативно, то есть без операции.
Рука фиксируется гипсовой повязкой. Через две недели проводится контрольная рентгенография для исключения вторичного смещения отломков. При отсутствии смещения гипс сохраняют еще на три недели. Если произошло вторичное смещение отломков, показано оперативное лечение.
Такие переломы требуют закрытой репозиции. Закрытая репозиция подразумевает под собой установку костных отломков перелома в правильное положение без операции. Закрытая репозиция производится под местной анестезией. Врач вытягивает кисть по длинне, одновременно устраняя смещение костных отломков. После репозиции на руку накладывается гипсовая повязка. Для контроля положения отломков проводится рентгенография. Если положение отломков правильное, то пациент далее лечится в гипсе. Сращение перелома в среднем занимает 5–6 недель. По истечении данного периода времени гипсовая повязка удаляется, а пациенту разрешается разработка движений в суставе.
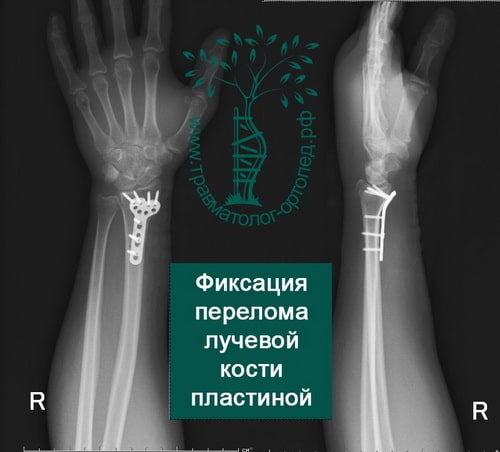
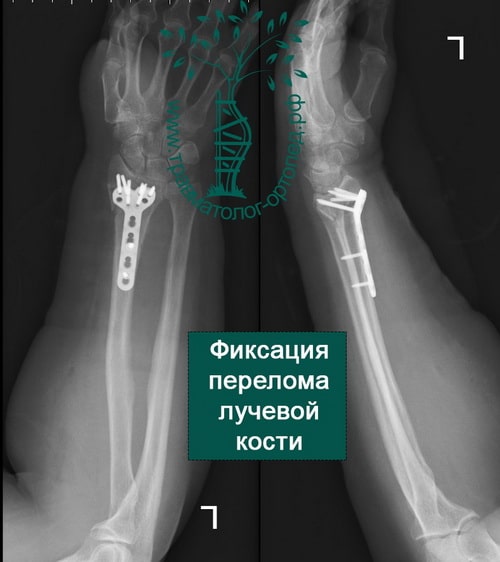
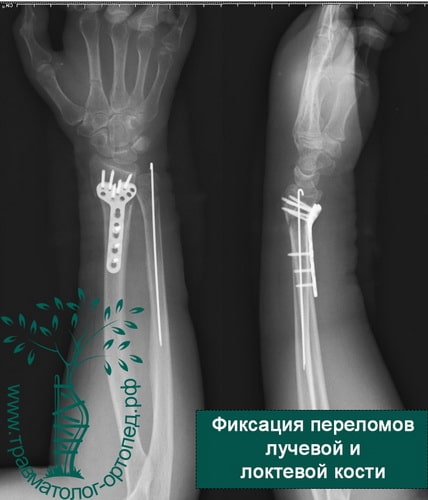
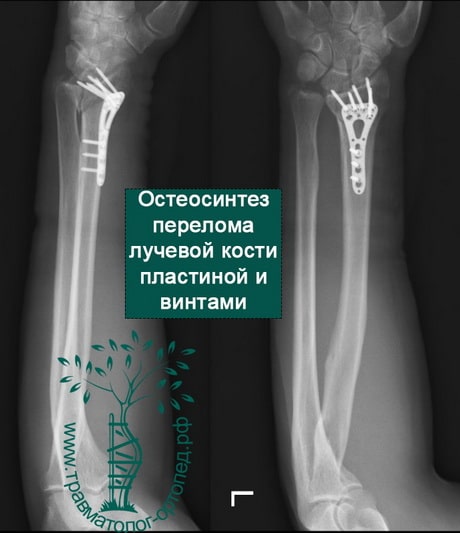
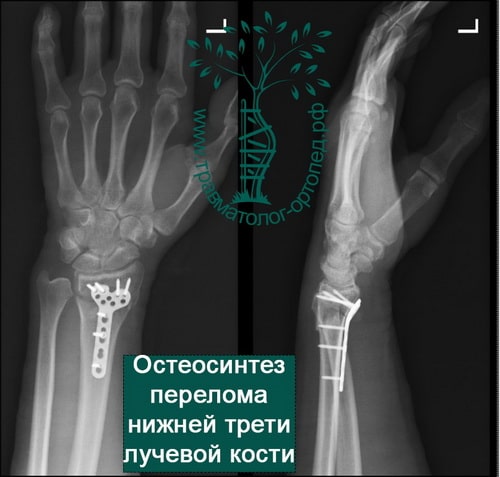
При сохранении смещения отломков после закрытой репозиции пациенту показано оперативное вмешательство. Цель операции — восстановление правильной анатомии и функции лучезапястного сустава. Во время операции производятся открытая репозиция костных отломков и фиксация их пластиной и винтами.
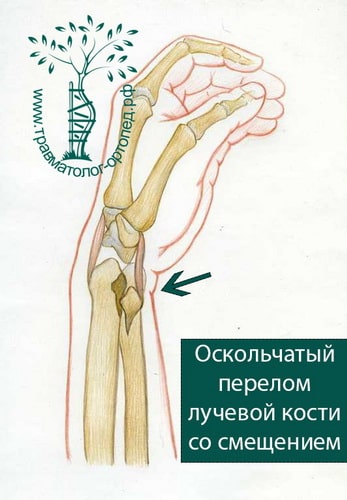
При многооскольчатых и раздробленных переломах вправление и фиксация гипсовой повязкой неэффективны. Гипсовая повязка при таких видах переломов не способна удержать костные отломки в правильном положении до их сращения.
В настоящее время основной метод лечения подобных переломов — хирургический. Во время хирургического вмешательства восстанавливают анатомию лучевой кости и ее суставной площадки. Для того чтобы стабильно зафиксировать перелом на время сращения, используют специальные пластины и блокируемые винты. Применение пластин и винтов подобной конструкции почти всегда обеспечивает отличные результаты лечения.
У молодых пациентов многооскольчатые внутрисуставные переломы луча происходят под воздействием значительной травмирующей силы. Благоприятный исход таких переломов возможен только при условии точного восстановления анатомии лучезапястного сустава и раннего начала движений в суставах руки.
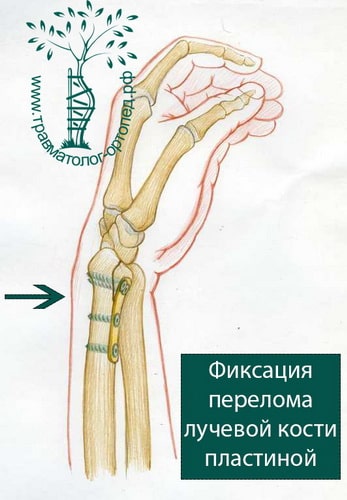
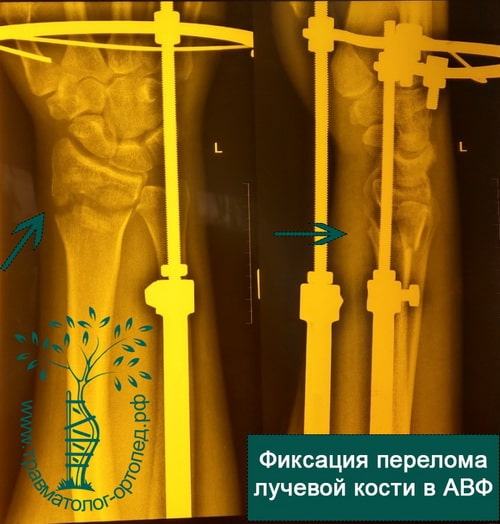
При открытых переломах лучевой кости, когда сразу установить пластину не представляется возможным из-за высокого риска гнойных осложнений, конечность фиксируется аппаратом внешней фиксации. В аппарате внешней фиксации перелом растягивают, тем самым устраняя грубое смещение. Фиксация перелома в аппарате позволяет ране в области перелома зажить без осложнений. После заживления раны и нормализации состояния кожных покровов аппарат внешней фиксации снимают, выполняют открытую репозицию и окончательную фиксацию костных отломков пластинами и винтами.
Все пациенты после операции выполняют упражнения для пальцев кисти, локтевого и плечевого суставов. Пациентов, у которых рука зафиксирована аппаратом внешней фиксации, обучают уходу за зонами установки спиц или стержней. После фиксации перелома пластиной и винтами постепенные движения в лучезапястном суставе начинают на следующий день после операции. Физиотерапия способствует уменьшению отека и боли в области послеоперационной раны.
Довольно часто встречается неправильное срастание перелома. Обычно неправильное сращение связано с неполной репозицией перелома во время операции или при лечении в гипсе. У пожилых пациентов небольшие смещения хорошо переносятся и вызывают незначительные нарушения функции. Сильные деформации могут сопровождаться снижением силы хвата кисти, косметическими нарушениями, тугоподвижностью в лучезапястном суставе. При выраженных функциональных отклонениях и молодом возрасте пациента проводится хирургическое лечение в объеме остеотомии лучевой кости для устранения ее деформации.
Артроз лучезапястного сустава часто наблюдается после внутрисуставных переломов дистального отдела лучевой кости.
После лечения перелома луча при отказе от выполнения упражнений может развиваться скованность в плечевом и локтевом суставах, а также в суставах пальцев кисти.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов лучевой кости — от 39500 рублей до 79500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или проводниковая анестезия)
- Остеосинтеза переломов в области лучезапястного сустава
- Расходные материалы (пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
На перелом лучевой кости руки приходится 1/2 травматических повреждений костей верхней конечности и более 15% от общего числа повреждений скелета. 1 место по частоте встречаемости травмы занимают женщины периода постменопаузы, когда костная ткань претерпевает инволюционные изменения и теряет минеральные вещества.

Самый распространенный механизм травмы – непрямой, обусловленный падением на разогнутую в локтевом суставе руку. Реже повреждение возникает вследствие прямого удара по предплечью.
- Открытый перелом. Сопровождается ранением мягких тканей и кожи острыми костными краями изнутри или травмирующим фактором извне. Надкостница при этом сообщается с внешней средой через рану, которая считается потенциально инфицированной.
- Закрытый перелом лучевой кости. Характеризуется сохранением целостности кожных покровов. Повреждение может быть оскольчатым, вколоченным, с наличием сместившихся отломков или без смещения.
- При переломе со смещением костные отломки сдвигаются с общей оси по линии излома. Смещение может быть по длине, ширине, под углом, ротационное. Смещение по ширине – следствие травмирующего механического фактора, перемещение отломков по длине возникает под действием мышечной тяги предплечья. При угловом и ротационном смещении отломки разобщаются мышцами-антагонистами.
![]()
- При вколоченном переломе имеет место вклинивание одного костного отломка в другой в результате приложения силы перпендикулярно оси конечности. При этом происходит раздробление проникающих друг в друга отломков и укорочение конечности.
- Консолидирующий перелом является результатом образования на месте линии излома костной мозоли и срастания отломков. При отсутствии своевременной иммобилизации конечности консолидация может быть неправильной: с неполным сопоставлением отломков, нарушением функции конечности, давлением костной мозоли на сосуды и нервы. Часто срастанию без медицинской помощи подвергаются трещины (неполные переломы). Наиболее опасные последствия несет консолидированный перелом со смещением.
- Перелом головки, шейки лучевой кости. Травма бывает оскольчатой, со смещением и без него. Её механизм – падение на вытянутую и развернутую пальцами назад руку. Главная опасность – возможность повреждения локтевого сустава головкой луча.
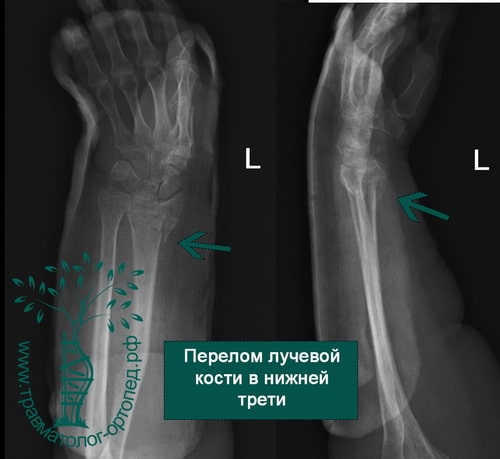
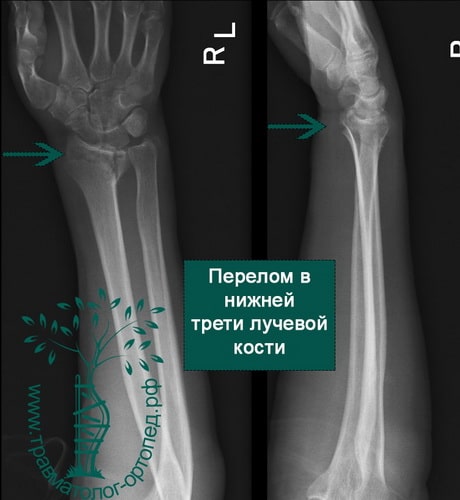
- Перелом нижнего (дистального) конца лучевой кости. Дистальным концом луча именуется его нижняя треть. Линия излома при этом проходит достаточно высоко (более 3 см) над лучезапястным суставом и делает травму относительно благоприятной. Повреждение дистального отдела часто относится к внесуставным, протекает без смещения.
Более 50% травм луча протекает без смещения ввиду отсутствия на предплечье мощного мышечного массива, способного перетянуть отломки.
Перелом головки лучевой кости без смещения благоприятен меньшей вероятностью повреждения локтевого сустава. Он возникает при вклинивании головки в головчатое образование плеча. При этом виде повреждения отломок не выступает за пределы площадки головки луча и не травмирует хрящ, окружающий костные структуры плеча.
При закрытом переломе лучевой кости без смещения частой локализацией является нижняя треть луча. Травма является внесуставной ввиду отсутствия отломков, проникающих в полость сустава.
Наиболее благоприятный вариант повреждения – трещина. Трещина – это линия излома, которая не проникает на всю толщу костной структуры. При вколоченной травме также отсутствует смещение отломков, но этот вариант требует более длительной реабилитации.
На такую травму приходится более 70% повреждений луча.
Объясняется это тем, что нижняя треть луча представлена губчатой тканью и имеет наименьшую толщину коркового костного слоя, поэтому травмы этой локализации – самые распространенные. Перелом на дистальном участке (в 2-3 см от лучезапястного сустава) в травматологии именуют переломом лучевой кости в типичном месте. Повреждение подразделяется на 2 вида в зависимости от положения кисти на момент падения: сгибательное и разгибательное.
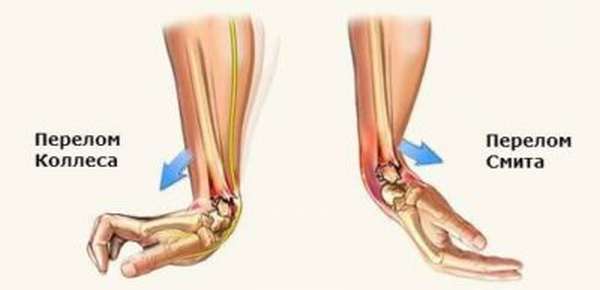
Разгибательный перелом Колеса возникает вследствие приземления на разогнутую кисть. Дистальный (нижний) костный отломок под влиянием задней группы мышц предплечья оказывается смещенным к тыльной поверхности конечности. Этот вариант встречается чаще.
Причина сгибательного перелома Смита – падение на вытянутую и согнутую в ладони кисть. Для повреждения характерно смещение дистального отломка к ладонной, или внутренней поверхности предплечья. При проникновении отломков в полость лучезапястного сустава травму относят к внутрисуставной. Интересная статья по теме перелом костей предплечья.
Симптомы
Неповрежденная локтевая кость препятствует деформации предплечья и грубому нарушению функции конечности при травме луча. После перелома лучевой кости обнаруживаются следующие патологические симптомы:
- Боль на месте травмы,
- Умеренное ограничение активных движений предплечьем,
- Нарастающий отек мягких тканей.
Хруст костных отломков и болезненность при ощупывании поврежденного участка может определить врач. Самостоятельное выявление этих признаков перелома лучевой кости руки опасно – может привести к нежелательным последствиям.

Некоторые разновидности травмы имеют индивидуальные черты:
- Переломы головки и шейки сопровождаются отеком, увеличением объема локтевого сустава, болью при вращении руки внутрь, сгибании и разгибании локтя.
- Дистальная травма опасна исчезновением или уменьшением болевой чувствительности на внутренней поверхности предплечья, ладонной стороны большого и указательного пальцев. Симптом говорит о повреждении отломком или сдавливании отеком срединного нерва.
- При типичном внутрисуставном переломе на тыльной поверхности кисти виден отек, движения кистью болезненны.
- При повреждениях со смещением видно деформированное или укороченное предплечье.
Окончательный диагноз ставится на основе 2 рентгеновских снимков – в прямой и боковой проекции. Для диагностики поражения сустава используются другие методы обследования – КТ, пункция.
Лечение
Лечение травмы начинается с обезболивания. При открытом переломе накладывают стерильную повязку на область раны.
После перелома лучевой кости без смещения накладывают гипсовую лонгету. Врач выбирает физиологическое положение руки, основываясь на том, травмированы ли суставы.
- При переломе шейки и головки без смещения лонгету снимают уже через 1-1,5 недели и приступают к дозированной нагрузке на локтевой сустав и физиопроцедурам.
- Закрытое повреждение головки и шейки со смещением требует одномоментной закрытой репозиции. Может использоваться фиксация отломка спицей, проведенной через мыщелок плеча. Через 2 недели спицу удаляют и накладывают лонгету: на 2 недели постоянную, с 3 недели съемную.
- Множественные осколки головки и шейки сопоставляют хирургически, после чего осуществляют иммобилизацию конечности. Неподвижность сохраняют 3 недели, после чего приступают к разработке локтевого сустава. При невозможности восстановить костную структуру, её удаляют и заменяют эндопротезом.
- Лечение травмы нижней трети луча, типичного перелома консервативное: при отсутствии смещения лонгету устанавливают сразу, при его наличии – после вытяжения.
Также необходимо помнить сколько носить гипс при переломе лучевой кости.
Реабилитация

Реабилитация после перелома лучевой кости направлена на восстановление нарушенной функции конечности, предупреждение контрактуры суставов, лимфостаза, сдавливания сосудов.
- Дозированную лечебную физкультуру, трудотерапию,
- Массаж,
- Физиотерапию.
Во время ношения постоянного гипса выполняют активные движения пальцами и плечами, чтобы улучшить артериальный приток и венозный отток в зоне перелома, снять отечность. В первые дни после травмы для предотвращения застоя нужно держать руку в приподнятом положении. На 8-11 сутки травматический отек исчезает бесследно. Если отек не проходит, устранить его поможет только ослабление лонгеты травматологом. С 3 недели болезни постоянная повязка заменяется съемной лонгетой или фиксатором, их ношение чередуется с дозированной гимнастикой.
Утраченная конечностью функция обычно восстанавливается через 1,5-2 месяца после окончания лечения.
К процедурам приступают после снятия гипса. Физиотерапия включает:
- Ультразвук с обезболивающими, противовоспалительными препаратами,
- УВЧ-терапию,
- Электрофорез,
- Магнитотерапию.

Разработать переломы лучевой кости можно при помощи простых упражнений. Некоторые можно выполнять, не снимая лонгеты:
- Перекладывание спичек или других мелких предметов,
- Сгибание, разгибание пальцев рук,
- Круговые движения в плечевом суставе,
- Опускание, поднимание плеч,
- Подъем руки до уровня головы.
После снятия фиксирующей повязки присоединяются упражнения для лучезапястного и локтевого сустава:
- Сгибание-разгибание кисти, круговые движения,
- Исходное положение – кисти плашмя на столе. Поднимание и опускание ладони, пальцы при этом лежат на плоской поверхности.
- Сгибание-разгибание, круговые вращения в локтевом суставе.
Упражнения выполняются 10-15 раз по 3 подхода. Длительность гимнастики – не менее 20-30 минут.
Возможные осложнения
Осложнения перелома лучевой кости в типичном месте:
- Травма срединного нерва,
- Гематома вследствие ранения сосуда,
- Отеки окружающей кости ткани из-за препятствия лимфооттоку,
- Надрывы мышц, разрывы сухожилий,
- Гемартроз, воспаление сустава, посттравматический остеоартроз.
Последствия перелома лучевой кости со смещением:
- Неправильно сросшийся перелом лучевой кости грозит изменением оси конечности, сдавливанием сосудов, нервов,
- Ишемической контрактурой – стойкой тугоподвижностью сустава вследствие нарушения его трофики,
- Постоянным болевым синдромом, утратой конечностью функции.
Читайте также: