Диклофенак при болях в запястье
Лучезапястный сустав имеет сложное строение. Его образуют три кости: лучевая, локтевая и запястная. Он обеспечивает высокую подвижность и гибкость кисти руки. Участие данного сустава в жизнедеятельность человека накладывает на него большую нагрузку. Поэтому заболевания лучезапястного сустава существенно сказываются на активности человека и влияют на его работоспособность и качество жизни.
В данной статье будут рассмотрены различные патологии, например, тендинит лучезапястного сустава и киста в кости, а также методы их лечения.
Причины возникновения
Причины, по которым появляются болезни лучезапястного сустава руки, могут быть разными. Это может быть травма, воспаление, дегенеративные изменения или старение суставов. Среди основных причин боли выделяют следующие:
- различные травмы: ушибы, вывихи, растяжения, переломы,
- тендовагинит, перитендинит, синовит, стилоидит,
- туннельные синдромы,
- артрит,
- остеоартроз.
Боль в руках может быть отраженной, например, при повреждениях в шейном отделе позвоночника. Болезненные ощущения возникают чаще всего у людей, занимающихся однообразным ручным трудом, профессиональных спортсменов или музыкантов.
Симптомы
Признаки травматического повреждения сустава будут зависеть от степени тяжести нарушения целостности связок, мышц или костей. При этом они будут схожи с признаками воспаления. В обоих случаях проявляются такие симптомы:
- боль в области поражения,
- отек мягких тканей,
- развитие гематомы,
- ограничение подвижности,
- деформирование,
- болезненность при пальпации.
При травме необязательно проявятся все симптомы. Возможно, некоторые из них пострадавший может не заметить из-за шокового состояния или физического перенапряжения. Травмы запястья по МКБ 10 соответствуют кодировке S60-S69. Она применяется при обозначении диагноза.
Тендинит лучезапястного сустава – это воспаление сухожилий. Обычно оно начинается с воспаления сухожильного влагалища, сухожильной сумки и может дальше распространяться на прилегающие мышечные ткани. Симптомами тендинита являются:
- боль при движениях, в состоянии покоя боль отсутствует,
- покраснение кожи и повышение температуры в области больного сустава,
- опухоль пораженной области,
- хруст в суставе.
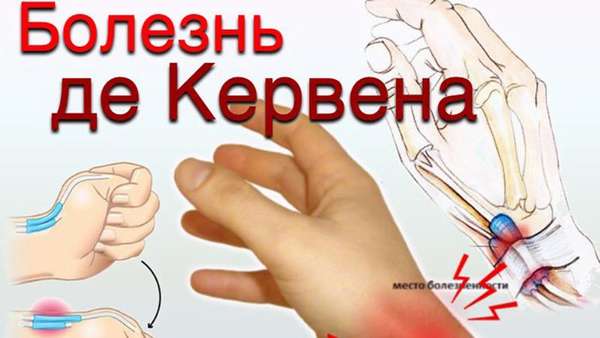
Болезнь Де Кервена – это воспаление сухожилия большого пальца, оно является специфической формой тендовагинита. Болезнь появляется от постоянной и неспецифической физической нагрузки, например, у портных или музыкантов. Отличительными признаками патологии являются:
- боль в шиловидном отростке (сбоку, на стороне большого пальца),
- при отведении кисти появляются болевые ощущения, которые отдают в кончик пальца или локоть,
- отсутствие боли при разгибании большого пальца,
- дискомфортные ощущения при надавливании на точку, расположенную на 1 см выше от суставной щели.
Синдром запястного канала возникает при защемлении нервных волокон. Он развивается медленно, как правило, в рабочей руке, то есть у правшей – в правой, а у левшей – в левой. Для него характерна постоянная боль в области запястья и на ладони, может ощущаться онемение кожи и слабость мышц. Данное заболевание проходит достаточно легко при устранении причины раздражения.
Стилоидит лучевой кости – это дистрофический процесс, который развивается в месте крепления сухожилия к кости. Он сопровождается следующими признаками:
- болью и отеком в месте поражения,
- покраснением сустава и подъемом местной температуры,
- хрустом, чувством стянутости и отвердевания сухожилия, которое приводит к неподвижности руки.
Киста в кости развивается в результате нарушения обмена веществ. Это опухолевое заболевание, которое приводит к патологическим переломам костей. Чаще всего патологии подвержены подростки. Она не представляет серьезной угрозы для жизни, но может спровоцировать появление контрактуры сустава. По мере роста киста начинает доставлять дискомфортные ощущения, начинают страдать нервные волокна, появляется боль и уменьшается объем движений.
Артрит связан с поражением соединительной ткани. Он может иметь различные причины: инфекционные, аутоиммунные, травматические или связанные с нарушением обмена веществ. Лучезапястный сустав может быть вовлечен в патологический процесс при ревматоидном артрите, подагре, реактивном артрите, ревматизме или системной красной волчанке.
При наличии таких заболеваний будет проявляться определенный, характерный именно для них, комплекс симптомов:
- скованность суставов по утрам, поражение мелких суставов, характерная деформация при ревматоидном артрите,
- патологии сердца, ревматические узелки и мигрирующее поражение суставов при ревматизме,
- покраснение кожных покровов, заболевания почек, легких при красной системной волчанке,
- болезненность при движении,
- воспаление запястного сустава,
- тофусы и мочекаменная болезнь при подагре.
Помимо этого наблюдаются такие симптомы воспаления лучезапястного сустава, как отеки, местное повышение температуры в области сустава, краснота кожи, уменьшение подвижности. Хроническое развитие болезни вызывает деформации суставов.
Остеоартроз связан с уменьшением плотности костной ткани в суставах. Болевые ощущения в начале болезни проявляются с нагрузкой, а затем и в состоянии покоя, в суставе слышен характерный хруст, проявляется болезненность при надавливании на сустав, уменьшается подвижность, происходит деформация пораженного сустава.
Методы диагностики
Диагностика лучезапястного сустава включает ряд клинических исследований:
Лечение
Многие сталкивались с проблемой, когда болит лучезапястный сустав, и задумывались, как его при этом лечить. Лечебный процесс лучезапястного сустава объединяет ряд методов: медикаментозное лечение, физиотерапия, лечебная физкультура, массаж и оперативное лечение.
Консервативное лечение предполагает использование защитных и компенсирующих повязок на суставы. Диетическое питание способствует нормализации обмена веществ и быстрому восстановлению тканей сустава.
В качестве медикаментозной терапии используют препараты для обезболивания, уменьшения отеков, снятия воспалений, для восстановления и поддержания стойкой ремиссии.

В качестве обезболивающих и противовоспалительных лекарств применяют препараты группы нестероидных противовоспалительных средств (НПВС) («,Ибупрофен«,, «,Нимесулид»,, «,Диклофенак«,). Эти препараты действуют комплексно и могут уменьшать отеки. Также применяют венотоники («,Тренталл»,). Они способствуют улучшению кровообращения, питания и метаболизма в тканях.
В случае инфекционных поражений проводят лечение антибиотиками («,Ципрофлоксацин»,).
Витаминные комплексы используют для улучшения питания тканей, предотвращения их разрушения и стабилизации при дегенеративных процессах. Для восстановления работы нервной системы, улучшения состояния нервных волокон назначаются витамины группы В («,Мильгамма«,, «,Нейромультивит«,). При переломах – витамины с кальцием («,Кальцемин»,). При артритах и остеоартрозах применяют хондропротекторы. Они останавливают дальнейшее разрушение хрящевой ткани суставов и улучшают их состояние.
В тяжелых случаях, когда обычное лечение не приводит к положительным результатам, применяют гормональную терапию перорально или в виде блокад («,Дипроспан»,, «,Кенолог»,).
При аутоиммунных заболеваниях используют цитостатики («,Метотрексат»,).
Лечебная гимнастика и массаж оказывают комплексное воздействие в лечении травм, остеопорозов и защемлении нервов. Они позволяют восстановить подвижность суставов, особенно после иммобилизации, устранить развитие застойных явлений и улучшить метаболизм в тканях.
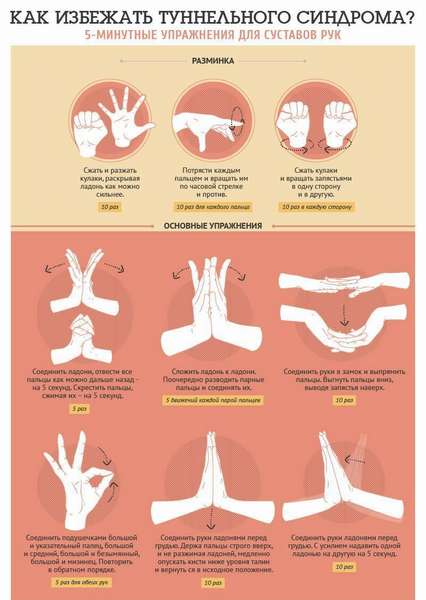
Для развития лучезапястного сустава рук можно делать такие упражнения:
- положите руки на стол, сводите и разводите пальцы вместе и врозь,
- прижимая кисть к столу, поднимайте большой и указательный пальцы, не отрывая остальные,
- аналогично предыдущему упражнению, поднимайте и опускайте четыре пальца,
- сгибайте и разгибайте пальцы к ладони и обратно,
- перекидывайте мячик из одной руки в другую,
- подбрасывайте мяч одной рукой,
- соединив ладони вместе, поднимайте и опускайте предплечья.
Физиотерапевтические процедуры проводятся совместно с медикаментозным лечением. Они ускоряют процесс выздоровления, улучшают кровообращение, стимулируют питание и регенерацию поврежденных тканей, уменьшают боль и снимают отеки, уменьшают воспалительные процессы, способствуют более глубокому проникновению лекарственных средств в ткани. При этом они имеют минимум противопоказаний, аллергических реакций и побочных эффектов. Они действуют местно, непосредственно на очаг поражения.
Выбор и последовательность процедур назначает врач-физиотерапевт в зависимости от характера заболевания и состояния больного. К ним относятся ультразвук, магнитотерапия, лазеротерапия, фонофорез, парафино- и грязелечение.
Народные средства лечения можно использовать по согласованию с врачом в комплексе с консервативным лечением, не исключая последнего.
Для рук полезно делать солевые ванночки или аппликации. Для этого растворите 1 столовую ложку соли в стакане теплой воды, смочите марлю и наложите на больное место. Ее можно держать до высыхания.
Для лечения тендинита лучезапястного сустава народными средствами можно применять отвар из черемухи. Для этого 3 столовые ложки залить 1 л кипятка, настоять на водяной бане и принимать 3 раза вдень.
Свежий имбирь натереть на терке, 1 чайную ложку залить кипятком и пить 2 раза в день.
Для суставов полезны растирки из животных жиров, широко применяют барсучий и медвежий жир.
Для лечебной мази смешивают детский крем с цветками календулы. Она обладает бактерицидным и противовоспалительным эффектом. Полученную смесь наносят в качестве аппликации и оставляют на ночь.
Противовоспалительное воздействие оказывает ромашковый чай или отвар из зверобоя. Его принимают три раза в день.
Для обезболивающего компресса смешивают лимон и тертый чеснок, смесь прикладывают к больному суставу и держат 30 минут.
От гематомы поможет компресс из винного уксуса и яйца. Необходимо смешать 50 г уксуса и 1 яйцо, пропитать составом марлю и приложить на сустав до высыхания.

Компресс из лукового сока применяют при ушибах. Луковицу натирают на терке, отжимают сок, пропитывают им марлевую повязку и прикладывают ее к пораженному месту.
Операции на лучезапястном суставе проводятся в случаях тяжелых травм, при разрывах связок или переломах костей, при восстановлении поверхности сустава при артрозе. Чаще всего применяют малоинвазивные методы – артроскопию, чтобы минимизировать хирургическое вмешательство.
Для закрепления костей используют винты. Такая операция называется остеосинтез.
Блокада лучезапястного сустава проводится с целью устранения сильного непроходящего болевого синдрома и для восстановления двигательной функции сустава.
Профилактика
Зная о том, какие факторы вызывают ту или иную болезнь, можно предупредить ее возникновение. Для этого важно придерживаться простых привычек в повседневной жизни.
Регулярные занятия спортом с посильной физической нагрузкой позволят долгое время оставаться в хорошей форме, сформировать сильный мышечный корсет, развитые связки и суставы, предотвратить развитие застойных явлений в суставах. Важным моментом в спорте является правильная техника выполнения упражнения, иначе можно получить обратный эффект.
Сбалансированное питание и правильные пищевые привычки обеспечат вам сохранение оптимальной массы тела, избавят от ожирения, дистрофии, нарушений в обменных процессах и работе эндокринной и гормональной систем.
Если ваша работа связана с вредными факторами производства, например, вибрацией, необходимо пользоваться специальными защитными перчатками, поглощающими ее. Также защита рук необходима во время занятий активными видами спорта.
При малоподвижной работе полезно делать перерывы для физической зарядки в конце каждого часа.
Заключение
Кисти рук и лучезапястный сустав имеют очень сложную организацию. На них ложится большая функциональная нагрузка в повседневной жизни человека. Болезни, связанные с руками, многообразны – от травм до хронических дегенеративных патологий. Чтобы избежать проблем, категорически нельзя заниматься самолечением или ждать, когда боль пройдет сама. Своевременное обращение к врачу и лечение позволят сохранить здоровье суставов.
Запястье может болеть в любом возрасте по множеству причин: от артрита до туннельного синдрома. Рассказываем, как правильно определить причину справиться с этой болью.

Дискомфорт в запястье — распространённая жалоба всех возрастов. Он возникает не только из-за болезни суставов: куда чаще запястье болит у тех, кто по работе много пишет или сидит за компьютером. Как правильно определить, из-за чего возникла боль, и как с ней справиться?
Возможные причины боли в запястье
От травм запястья никто не застрахован: зимой можно поскользнуться и приземлиться на руку, спортсмены получают вывихи и переломы запястья на тренировках, а в быту можно сильно ушибить руку даже дома. Основные травмы, от которых возникает боль в руке, это:
- перелом,
- вывих,
- растяжение.
Часто растяжения приходят вместе с вывихами — травмированные связки не могут нормально удерживать сустав.

Ещё одна причина боли в запястье — заболевания суставов, сухожилий, хрящей и костей. Они могут быть разной природы, затрагивать все суставы и хрящи организма, или наблюдаться только в одном-двух местах. Наиболее распространены:
- тендинит — воспаление сухожилий,
- синовит — воспаление синовиальной оболочки сустава,
- остеоартроз — истончение хрящей,
- ревматоидный артрит — воспаление соединительной ткани,
- новообразования.
У заболевания есть множество других симптомов: боль в теле, слабость, повышение температуры, онемение и потеря чувствительности. Поэтому их сложно перепутать с травмами или усталостью мышц.
Как отличить причину боли по симптомам
Боль в запястье может быть резкой или ноющей, проявляться при движении или чувствоваться постоянно. Характер боли, наличие покраснения, повышение температуры и общее самочувствие — хорошие указатели на причину недуга. Окончательный диагноз вам назовёт врач, но самостоятельно вы сможете определить, к кому идти: к неврологу, хирургу или травматологу.
- Ограниченная подвижность запястья, ноющая боль и припухлость — верные признаки растяжения. Если при движении чувствуется сильная боль — то это более серьёзная травма: вывих или перелом.
- Лёгкая боль и усталость в руке говорит о перенапряжении запястья.
- Если чувствуется сильная боль при движении кистью, у основании ладони ощущается покалывание, а пальцы онемели и не могут держать вес — скорее всего, у вас туннельный синдром.
- Если к боли в суставе прибавились щелчки и хруст при движении и местное повышение температуры — высока вероятность тендинита.
- При остеоартрозе будет заметна деформация сустава в месте повреждения.
- Ревматоидный артрит можно заподозрить при боли, деформации запястного сустава, сниженной подвижности и опухших кистях рук.
- Если помимо боли в запястье у вас ещё и повышена температура тела, есть слабость, головная боль — это воспалено сухожилие из-за синовита.
- При новообразованиях снижается подвижность, ощущается сильная боль, а сами опухоли хорошо видны при осмотре.
Диагностика заболеваний запястья
Посещения врача требуют все ситуации, кроме мышечных спазмов. В зависимости от симптомов и показаний, вам могут назначить самые разнообразные обследования:
- рентген запястья при травмах;
- УЗИ, МРТ или КТ при заболеваниях сустава;
- общий и биохимический анализ крови для определения наличия воспаления и инфекции;
- анализ синовиальной жидкости при артрите, остеоартрозе и тендините.
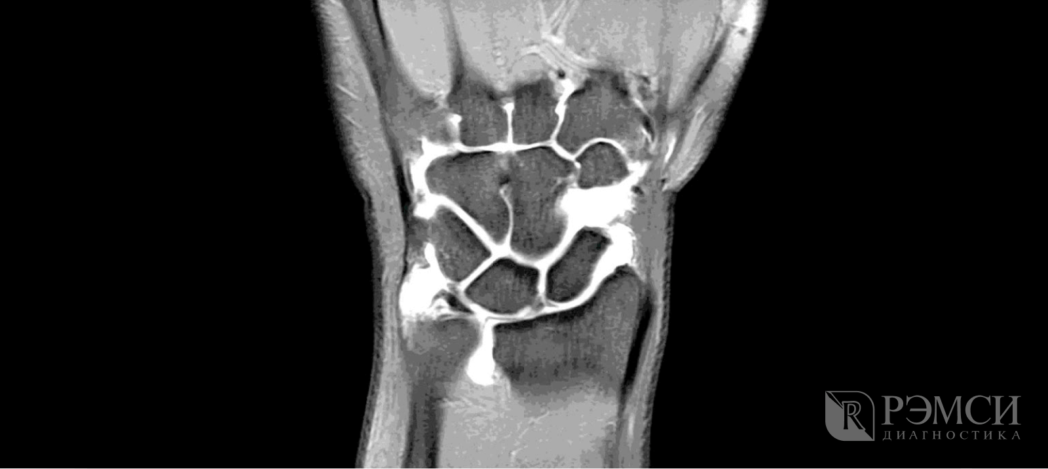
Благодаря этим исследованиям можно будет точно выяснить причину боли, уровень повреждения костей и мягких тканей, наличие заражения или некроза. Если при первом осмотре доктор не сможет сразу определить причину боли, то он назначит и рентген, и анализы крови. А по первым результатам уже будет понятно, как продолжать осмотр и начать лечение.
Что может помочь, когда болит запястье
Самое главное: обеспечьте покой и отсутствие движения больной конечности. Снять первые приступы помогают холодные компрессы. При сильной боли можно принять анальгетик (какой именно принимать — узнайте у лечащего врача).
При травме следует зафиксировать запястье повязкой или гипсом и обеспечить его полный покой на долгое время. Если запястье ноет из-за старого неправильно сросшегося повреждения, то травматолог назначит вам подходящее лечение.
В остальных случаях доктор пропишет вам лекарства, ориентируясь на заболевание. Это могут быть хондропротекторы, противовоспалительные средства, препараты для снятия отёков. Не занимайтесь самолечением, если не знаете диагноз — можно ошибиться с выбранными лекарствами и усугубить проблему.
Ну а если дискомфорт вызван усталостью мышц и неудобной позой — просто разомните и помассируйте руки, сделайте перерыв в работе. Боль пройдёт через пять-десять минут, и к вам вновь вернётся отличное самочувствие.
Есть много способов сделать ваши возможности безграничными!
-
12.09.2019
- Полезно знать
- заболевания

Даже если человек имеет спокойную офисную работу, всё равно ко концу дня он может столкнуться с тем, что болят кисти рук. Причины и лечение этого недуга, который может быть симптомом многих серьезных заболеваний – тема этого обзора от Invaworld.
Распространённые причины, по которым болят кисти рук
Порой неприятные ощущения в суставах настолько беспокоят, что человек буквально не может найти себе места и облегчения ни днем, ни ночью. Есть 12 основных причин, по которым болят руки в кистях, рассмотрим их подробнее:
Наши руки постоянно в работе, так что не удивительно, что именно они чаще всего и травмируются, особенно при тяжелом немеханизированном труде. После тяжелого рабочего дня вы можете даже не сразу понять причину, по которой ломит кисти рук. При повышенном напряжении вывих или растяжения могут сказаться не сразу. Только спустя какое время вы обнаружите отёк или деформацию пальца. В кисти очень много мелких и тонких костей, которые довольно легко ломаются при неосторожном движении. Предположить перелом можно по ограниченности двигательной активности или напротив, п неестественной подвижности. Иногда даже можно услышать хруст, это очень тревожный симптом. В любом случае, травму нельзя оставлять без лечения. Необходимо обратиться в травмпункт, где сделают снимок и наложат фиксирующую повязку. Если этого не сделать, кости могут срастись со смещением, а это существенно ограничит функциональность вашей конечности.
Для лечения вывихов и растяжений помимо фиксирующей повязки врач порекомендует физиотерапию. В любом случае, до выздоровления следует ограничить подвижность конечности, а для полной реабилитации после восстановления – регулярно делать массаж и несложные упражнения.
Фото: pomedicine.ru
Причиной воспаления может стать какая-то профессиональная работа, связанная с однообразными движениями. Таким недугом часто страдают музыканты, вышивальщицы, операторы механизмов и спортсмены. При монотонной нагрузке боль проявится не сразу, а спустя какое-то время. Появляется слабость и болит кисть или обе кисти, может появиться отёк. Чтобы справиться с тендинитом необходимо дать конечности отдохнуть хотя бы несколько дней. Врач порекомендует нестероидные средства против воспаления и физиопроцедуры. Можно поделать в домашних условиях прогревание в тёплой воде.
Что делать, если болят кисти рук и вы заметили воспаление и сильный отек после недавней травмы. Срочно обратитесь к врачу! Причиной может быть отмирание костной ткани, которое грозит не просто вашему здоровью, но и жизни! Несвоевременное лечение некроза может привести к необходимости ампутации кисти.
От чего еще болят кисти рук и какие заболевания могут привести к этому симптому? Некоторые из них могут стать следствием профессиональной деятельности человека или признаком какого-то системного нарушения.
Еще одно следствие профессиональной деятельности, по которой болит рука в кисти – это туннельных синдром, его еще называют синдромом запястного канала. Причина болезненных ощущений в сдавливании нервного канала, который проходит как раз в этой области. Такое часто случается у профессиональных теннисистов и компьюторщиков. При таком симптоме показана фиксация конечности до снятия симптомов и даже хирургическое вмешательство.

Фото: pomedicine.ru
Это заболевание может быть следствием ранее перенесенной травмы, особенно – если не было проведено правильного лечения. Причиной деформации хрящевой ткани может быть и нарушенный обмен веществ, а также ряд общих системных недугов. Характерным признаком остеоартроза является хруст в суставах и скованность кисти. При таком заболевании трудно выполнять работу с мелкими предметами. Лечение заключается в медикаментозных прерпаратах-хондропротекторах, средствах от воспаления и лечебной гимнастике и массаже.
Почему могут болеть кисти рук и большие пальцы в суставах? Причиной может быть воспаление сухожилия в большом пальце, так называемая болезнь Де Кервена. Диагноз поставить не сложно: нужно прижать большой палец к ладони и потянуть его в сторону мизинца. Если заболел в основании – все понятно.
А если подвижность большого пальца сильно ограничена и при его разгибании слышно характерное пощёлкивание, то поможет в решении этой проблемы хирургическая операция, при которой отек синовиальной оболочки лечат иссечением связки.
При таких серьезных болезнях, как подагра, кисти рук также подвержены поражению. Суставы воспаляются и распухают, человек испытывает сильную пульсирующую боль, которая может длиться несколько дней. Приступы купируют препаратами типа Диклофенака, а в общем лечении врачи порекомендуют соблюдение строгой диеты и отказа от алкоголя. Для снижения уровня мочевой кислоты в крови показаны специальные медикаменты.
Почему болят кисти рук по утрам? Не исключено, что причиной является ревматоидный артрит, особенно если вы чувствуете скованность в кистях и запястьях. Лечение артрита – комплексное, с использование гормональных препаратов, противовоспалительных лекарств и физиопроцедур.

Фото: tvoysustavchik.ru
При острой реакции на холод или стрессовую ситуацию может проявиться синдров Рейно, при котором кожа рук становится бледной и немеют пальцы.
Люди, испытывающие большое напряжение во время работы, могут страдать и от писчей судороги, при которой сводит пальцы рук.
Лечение таких проблем заключается в физио и психотерапии, расслабляющих процедурах.
Что делать, если болят кисти рук: общие советы
Даже если вы заметили только начинающийся отек на кисти – немедленно снимите все браслеты и кольца. При травме зафиксируйте конечность и охладите ее с помощью льда или холодных продуктов из морозилки, но не держите холод слишком долго, как можно быстрее обратитесь к врачу.
При возникновении первых неприятных ощущений при повторяющихся движениях снизьте нагрузку и прервитесь на отдых и массаж.
Немедленно обратитесь за медицинской помощью при появлении скованности, отеке и покраснении кожных покровов.
Диклофенак мазь – быстрая помощь при отёках и болях. По инструкции – она предназначена для лечения артритов и травм. Диклофенак выпускается в виде растворов, мазей или их аналогов - гелей. Как работает это средство? И можно длительно пользоваться обезболивающим составом?
Диклофенак – нестероидное негормональное лекарство

Главное действующее вещество в составе мази – диклофенак. Это – анаболик (обезболивающее) из разряда так называемых нестероидных противовоспалительных средств (НПВС). Главное, что можно понять из сложной аббревиатуры, диклофенак – это не гормональный препарат. А значит, его использование не имеет так много побочных эффектов, противопоказаний и ограничений к применению, как гормональные мази.
Диклофенак используют тогда, которые формируется боль и воспаление. Он получил широкую популярность в обезболивании суставных воспалений. Артроз, ревматизм, остеохондроз, ишиас, прострелы, люмбаго.
При этом диклофенак не просто снижает чувствительность, а уменьшает воспалительный процесс, который вызвал эту боль. Как он действует? Нестероидное вещество подавляет действие фермента под названием циклооксигеназа. Этим оно останавливает синтез других веществ (гормоноподобных простаглантидов), которые стимулируют развитие воспаления.
На заметку: простаглантиды не только отвечают за уровень воспаления и болевых ощущений. Они также выполняют несколько других функций. К примеру, контролируют синтез желудочной слизи для защиты стенок желудка от соляной кислоты. Поэтому длительное применение внутрь нестероидных средств (к примеру, диклофенака) может привести к гастриту и язве желудка.
На основе диклофенака выпускают несколько форм лекарственных препаратов. Это – таблетки в кишечнорастворимой оболочке, растворы для инъекций, мази и гели для наружного применения, глазные капли и ректальные суппозитории.
Давайте рассмотрим два наружных препарата с диклофенаком – кожную мазь и гель.
Диклофенак мазь: состав
Мазь с диклофенаком пользуется столь большой популярностью, что её выпускают многие фармацевтические компании. Среди российских производителей – есть диклофенак мазь Акри (выпускается комбинатом Акрихин, Россия), и есть диклофенак мазь Акос (фармкомпания Синтез, также Россия). Среди зарубежных аналогов известен израильский вариант мази – диклофенак Тева (мазь-гель).
В диклофенак мази содержится 1% действующего вещества. Кроме НПВС, в состав препаратов входит димексид, янтарная или молочная кислота, консерванты.
Сколько стоит диклофенак мазь, определяется производителем лекарства. Учитывая, что действующее вещество в составе мази – одно и то же, различные виды обезболивающего средства с диклофенаком отличаются только вспомогательными компонентами и странами-производителями.
Почти во всех диклофенак мазях – 5% димексида. Этот компонент также является противовоспалительным. Он активирует метаболизм и этим ускоряет выведение токсинов, которые образуются при воспалении. Он также обладает некоторой противомикробной активностью.
Диклофенак мазь: инструкция по применению
Инструкция по применению диклофенака позиционирует его в качестве симптоматического лекарства. То есть для его использования не обязательно проводить полное обследование. Достаточно того, что имеются симптомы воспаления - боль, покраснение, отёк. Значит, необходима обезболивающая мазь.
От чего помогает диклофенак мазь? Она лечит и снижает болевые ощущения в суставах и мягких тканях. Успешно снимает воспаления при любых опорно-двигательных нарушениях (операциях, травмах, воспалениях по причине дегенерации сустава, неврологических защемлениях). Используется в нескольких областях медицины - ортопедии, неврологии, травматологии. Перечислим, где востребован диклофенак:
- Травмы суставных и околосуставных.
- Суставные боли любого происхождения.
- Опорно-двигательные нарушения (в позвоночнике, руках, ногах, в шее, пальцах и др.).
Также состав стандартно рекомендуют при небольших травмах – ушибах, растяжениях. В качестве мази от ушибов диклофенак гарантирует снижение болевых ощущений. Что особенно необходимо в первые часы после получения травмы (если это ушиб). В случае перенапряжения (крепатуры) применение мази становится необходимым на следующий день после тренировки.
При местном нанесении мази диклофенак концентрируется в суставах. Его количество в суставных тканях в 20 раз выше, чем в крови. Поэтому наружное лечение мазями (кремами, гелями) оказывается весьма эффективным. Оно вводит лекарственные компоненты близко к очагу воспаления. И обеспечивает их концентрацию в воспалённых тканях.
Действие мази
Мазь от боли диклофенак уменьшает отёчность в зоне суставного воспаления. Благодаря этому увеличивается подвижность сустава. Он полнее сгибается и разгибается, лучше поворачивается, при этом движения совершаются с меньшим количеством болевых ощущений.
Состав мази одинаково эффективен на любых суставах человека. Так, мазь диклофенак при шейном остеохондрозе позволяет снизить болевые ощущения при поворотах головы, а также убрать головные боли. При поясничных болях диклофенак возвращает туловищу вертикальное расположение, убирает болезненную скованность в пояснице. Вообще, для спины мазь диклофенак используется при различных болях – при защемлении нерва при остеохондрозе, при поясничных болях радикулита, грыжах позвоночных дисков, прострелах.
Диклофенак мазь при остеохондрозе позволяет уменьшить воспаление, боль и отёк. Однако она не действует на главную причину развития воспаления – сдавливание нервных окончаний солевыми выростами (остеофитами). Поэтому прекращение действия диклофенака может привести к рецидиву воспаления. Таким образом, мазь или таблетки с диклофенаком или любым другим нестероидным противовоспалительным средством – это временная мера симптоматического лечения. Но не основная терапия остеохондроза.
Основное действие диклофенака выражено в снижении отёчности и болезненности, уменьшении воспаления. Вторичным эффектом диклофенака является снижение температуры (жаропонижающий эффект).
Диклофенак: мазь или гель?

На основе диклофенака выпускаются три вида наружных препаратов – мазь, крем и гель. Каждый из них предназначен для определённого применения. Крем – для быстрого впитывания и небольшого обезболивания (при ушибах). Мазь - для длительного действия и для лечения суставов (остеохондрозов, артритов, артрозов, других суставных воспалений).
Гелевая форма отличается увеличенной концентрацией диклофенака. В ней – 5% действующего вещества. Также в составе – лавандовое масло. Гель используют для быстрого и эффективного снятия мышечных болей.
- при любых мышечных болях;
- при растяжении связок;
- при отёках мышц из-за деградации суставов (артриты, артрозы, ишиас, люмбаго).
Мазь диклофенак имеет более широкое применение. Её используют не только при мышечных и суставных болях, а также при мигренях, болях в животе (коликах, проктитах), при воспалениях ЛОР-органов. Таким образом, мазь – более универсальный препарат длительного действия. Гель – более эффективное лечение мышечных болей.
Как применять мазь диклофенак?
Состав мази наносят на зону локализации боли и воспаления (на сустав, щиколотку, стопу, или икроножную мышцу, или на шею, поясницу). В течение дня место боли намазывают 3-4 раза, тонким слоем, слегка втирая в кожу.
Важно: мазь, крем и гель диклофенак можно наносить только на кожу без ран, ссадин, трещин, других повреждений.
Можно ли детям мазь диклофенак наносить на места локализации мышечно-суставной или другой боли? Производитель ограничивает применение мази 6-летним возрастом. Детям младше использовать мазь категорически не рекомендуется. Для тех, кому больше 6 лет, состав мази разрешается наносить на места боли не больше 2 раз в день.
Побочное действие и противопоказания диклофенак мази
- С осторожностью – диклофенак мазь при беременности. Особенно не рекомендуют в последнем триместре.
- При язвенных поражениях пищеварительных органов.
- При нарушениях работы выводящих и фильтрующих органов (печени, почек).
- При склонности к кровотечениям и при гемофилии.
Побочные эффекты при наружном лечении диклофенаком наблюдаются редко. Они возникают, если не выдержаны сроки приёма (если мазь используется достаточно долго, 1 месяц и более). В таком случае может возникнуть зуд, сыпь, покраснение. Других побочных эффектов от наружной мази (геля) – обычно нет.
Диклофенак (наряду со многими НПВС) сгущает кровь и увеличивает её способность образовывать тромбы. А значит, увеличивает вероятность инфаркта, инсульта, других проблем с сосудами. Однако это происходит только на фоне длительного внутреннего лечения (таблетками или инъекциями). В таких случаях, диклофенак может провоцировать язвенные состояния. Что ещё важно знать:
- Нельзя употреблять вместе с НПВС (диклофенаком) алкоголь.
- Лучше принимать диклофенак во время еды. Обязательно запивать его водой (хотя бы половиной стакана).
- Не превышать дозу (даже если нет желаемого эффекта обезболивания).
Во многих европейских странах системное лечение диклофенаком (уколами и таблетками) под запретом. Это объясняется тем, что длительный приём вещества увеличивает вязкость крови и способствует образованию тромбов. Что в результате может привести к инсульту или инфаркту. Риск увеличение сосудистых заболеваний по оценкам зарубежных специалистов составляет около 40%.
В России диклофенак относится к национальному списку препаратов первой необходимости. Он продаётся без врачебного рецепта и цена его – достаточно доступна.
Что ещё важно знать о препарате? Необходимо осторожно относиться к системному лечению. Нельзя бесконтрольно глотать таблетки или ставить свечи с препаратом дольше, чем 2 недели. Что касается мази и геля – то эти средства местного лечения не проникают в общий кровоток и не оказывают системного действия. При правильном нанесении, согласно инструкции, мазь с диклофенаком – практически безвредна (хотя и её не рекомендуют применять дольше 3 недель).
Диклофенак мазь: аналоги
Диклофенак является нестероидным средством, производным уксусной кислоты. Кроме него, есть несколько других нестероидных средств кислотного происхождения. Это – индометацин, кеторолак, ацеклофенак. Все они являются аналогами нестероидного диклофенака.
Ортофен (Швейцария) - мазь, в составе которой содержится тот же самый диклофенак, но без димексида. При этом концентрация диклофенака в ней больше (2% вместо традиционного 1%). Ортофен имеет тот же механизм действия - он угнетает ферменты воспаления. Для чего применяют мазь Ортофен диклофенак? Он имеет те же показания к применению, что и другие нестероидные вещества, также используется для обезболивания и лечения воспаления.
Вольтарен (Швейцария) – гель. Его цена – самая высокая среди различных лекарств с диклофенаком. В его состав диклофенак введен не в натриевой форме, а в виде диэтиламина. В нём нет вазелиновой основы, а есть жидкий парафин. Благодаря чему Вольтарен быстрее впитывается и быстрее проявляет своё действие. Что лучше – отечественный Диклофенак Акри или Вольтарен мазь (гель) из Швейцарии? По скорости обезболивания лучше Вольтарен. Однако это достаточно дорогой препарат. Кроме того, он содержит больше консервантов (аллергенов). Поэтому при скромном бюджете и возможных аллергических реакциях лучше использовать отечественное средство. Кроме того, мазевый состав имеет ещё одно преимущество – длительно всасывание и пролонгированное лечение.
Диклак (Германия) – НПВС от немецких фармацевтов, препараты на его основе более доступны в стоимости, чем Вольтарен.
Кроме диклофенака и кислотных нестероидных средств, есть нестероидные вещества, которые получают другими способами (ибупрофен, напроксен, кетопрофен, нимесулид, мелоксикам). На их основе также выпускаются мази для лечения суставных болей. Самая известная, – ибупрофен мазь, – также является аналогом мази с диклофенаком.
Ибупрофен мазь - назначают при болях и воспалениях в суставах и мышцах. Что выбрать, мазь ибупрофен или диклофенак? Ибупрофен отличается менее выраженным обезболивающим эффектом. Поэтому при сильных болях не стоит заменять лечение ибупрофеном. А вот при обычной крепатуре – вполне возможно.
Отзывы
Мазь – очень дешёвая и достаточно эффективная. Впервые мне выписали её в травмпункте. Пока действует – не болит и не так сильно отекает. Жаль, что нельзя мазать больше 3 раз в день.
С тех пор, как я узнала мазь, перестала применять таблетки. Мажу колено при сильной боли, чувствую себя гораздо лучше прежнего.
Вся информация предоставляется в ознакомительных целях. И не является инструкцией для самостоятельного лечения. При недомогании, обращайтесь к врачу.
Читайте также:


