Что такое остеофит локтевого сустава и как его лечить
Сначала остеоартроз трудно заметить: болевой синдром то появляется, то исчезает, из-за чего кажется, что проблема вызвана случайным ударом о косяк дверь или шкаф, а не разрушением хряща. Однако со временем дискомфорт становится невыносимым, любые движения рукой сопровождаются болью, которая распространяется на плечо и даже спину. Из-за чего развивается ОЛС и что с этим делать, если вам или вашим близким диагностировали остеоартроз?
Деформирующий остеоартроз локтевого сустава: как и почему возникает?
Заболевание появляется не за несколько недель или даже месяц. Оно формируется и медленно прогрессирует годами. Сначала нарушается кровоснабжение локтевой области, затем ухудшается обмен веществ, а как следствие – поступление питательных веществ ограничивается. Хрящевая ткань обделена такими стройматериалами, как глюкозамин и хондроитин, которые помогают защитить суставы от разрушения. Далее – образовываются микротрещины, отмечаются признаки изнашивания не только хряща, но и других элементов – суставной капсулы, связок, мышц и костей. Смазочной жидкости недостаточно, что уберечь кости от трения. Пораженный участок зарастает остеофитами (костяными наростами), синовиальная оболочка сустава воспаляется.
Все вышеописанное затрудняет любые движения рукой, и, если не начать терапию, со временем приводит к атрофии мышц и инвалидности. Среди основных причин остеоартроза выделяют:
Чрезмерные физические нагрузки, профессиональный спорт, особые виды деятельности (игра на музыкальных инструментах, ремонтные работы, вождение автомобиля и другие занятия, предполагающие длительную нагрузку на сустав).
Ушибы и вывихи. Травма локтя может повлечь за собой ухудшение кровотока и трещины, которые неизбежно активизируют процесс разрушения хрящевых покровов.
Возрастные изменения. Организм стареет, питательных веществ вырабатывается мало, а обмен веществ замедляется.
Врожденные особенности. Например, нарушена геометрия суставов.
Наследственная предрасположенность.
Вирусы и инфекции.
Воспаления суставов.
Сопутствующие заболевания. Проблемы с гормонами, эндокринной системой, неврологические расстройства.
Переохлаждение или отморожение рук.
Внимание! Остеоартроз локтевых суставов очень часто развивается на фоне или параллельно с проблемами позвоночника. Например, остеохондрозом.
В группу риска попадают как строители и музыканты, так и теннисисты, гольфисты, а также все спортсмены, которые на тренировках или соревнованиях преимущественно задействуют руки. Даже вибрация негативно сказывается на здоровье суставов. К примеру, регулярная работа с отбойным молотком провоцирует ОЛС. Неправильное питание, алкоголь и наркотики, ожирение, стрессы тоже влияют на работоспособность суставов. Никто полностью не застрахован от остеоартроза.
Как проявляется остеоартроз локтевого сустава?
На начальных этапах симптоматика остеоартроза выражена редкими болями, которые беспокоят только после длительных и интенсивных физнагрузок. Локоть и плечо болят в суставах, больно поднимать и крутить руку, разгибание и сгибание доставляет выраженный дискомфорт. Зона локтя опухает, краснеет, становится горячей. Утром есть скованность, но уже через 15-20 минут локоть отпускает. К вечеру болевой синдром может усиливаться.
Иногда симптомы могут пропадать, но это не признак выздоровления, а краткосрочная ремиссия, после которой, по статистике, состояние ухудшается.
Остеоартроз локтевого сустава 1 степени
Для этой стадии характерны кратковременные ноющие боли после перенапряжения локтевого сустава. Пациенты отмечают быструю утомляемость, поскольку тонус мышц начинает падать, а связки ослабевают. Заводя руки за спину, некоторые из них испытывают боль, которая переходит на плечо и лопатку. Структура хряща меняется с гладкой на шероховатую. При движении слышен слабый хруст.
1 степень остеоартроза локтевого сустава хорошо поддается реабилитации, но плохо видна на рентгенографическом снимке. Если начать терапию вовремя, можно обратить изменения и восстановить сустав без длительного приема сильных обезболивающих средств.
Остеоартроз локтевого сустава 2 степени
Функциональность, двигательная способность ухудшаются, а боли, тем временем, учащаются. Хруст становится громче, локоть отекает, опухшая зона горячая на ощупь. Ноющая боль усиливается к ночи. Скованность длится дольше 20-30 минут в день. По ощущениям рука слабая, совершать простые манипуляции довольно трудно. Возможно онемение пальцев. Рентген показывает деформацию костей, сужение суставной щели, остеофиты. Чем больше разрушается хрящ, тем ярче проявляется симптоматика.
На 2 степени остеоартроза локтевого сустава лечение еще считается эффективным. На 3 фазе, когда сустав практически весь разрушен, связки, кости и мышцы повреждены, а подвижность руки сильнфо ограничена, применяется только оперативное вмешательство. Операция заключается в замене больного сустава на искусственный эндопротез.
Диагностика заболевания
На консультацию к врачу лучше записываться при возникновении первых симптомов. Специалистом, который поможет определить заболевание, может быть травматолог, ревматолог или ортопед. Диагноз становится на основе жалоб пациента, осмотра и результатов обследований. Доктор может отправить на КТ, МРТ, рентгенографию, анализ крови.
Как лечить остеоартроз локтевого сустава?
Стратегия лечения остеоартроза локтевого сустава зависит личной клинической картины пациента, стадии заболевания. В основном реабилитация представляет собой комплекс процедур: прием препаратов, массаж, лечебную гимнастику (ЛФК) и физиотерапию. Кроме того, вносятся изменения в рацион питания и образ жизни пациента. Возможно, придется вылечить сопутствующие заболевания. Например, нормализовать уровень гормонов.
Что и для чего назначают?
Хондропротекторы. Главное предназначение – регенерация суставов. Глюкозамин и хондроитин сульфат, которые восстанавливают хрящевую ткань, увеличивают и ускоряют синтез синовиальной жидкости, не дают суставам и дальше разрушаться.
Дополнительную фармакотерапию. Группы препаратов направлены на подавление основных симптомов. Болеутоляющие на какое-то время устраняют болевой синдром, нестероидные противовоспалительные (НВПС) – отеки и покраснения, миорелаксанты – мышечный спазм. Однако все перечисленное работает и облегчает состояние пациентов временно. Без хондропротекторов их дозы придется постепенно увеличивать.
Массаж. Массажируется не локтевой сустав, а прилегающие ткани. После него можно наложить повязку или компресс. Процедура улучшает периферическое кровообращение, предупреждает возникновение тугоподвижности и атрофию мышц, убирает болезненные ощущения.
Физиотерапию. Польза заключается в том, что такие мероприятия тормозят деградацию сустава, уменьшают воспаление и отечность в околосуставных тканях, регулируют обменные процессы, микроциркуляцию крови. Электрофорез способен усилить клеточную регенерацию, ультразвуковая терапия – улучшает усвояемость питательных элементов. Кроме того, хорошо зарекомендовали себя бальнеотерапия, магнитотерапия, криотерапия и лазеротерапия.
Лечебную физкультуру. Поддерживает мышцы и связки, позволяет восстановить объем движений.
Правильное питание и исключение спиртных напитков. Алкоголь может спровоцировать еще большие отеки и воспаление. Недостаток белка, серы, селена и жирных кислот замедляет восстановление суставов.
Ответ на вопрос о том, как лечить остеоартроз локтевого сустава, всегда индивидуален, но в любом случае будут назначены хондропротекторы, без которых не обходится современное лечение суставов.
ЛФК при остеоартрозе локтевого сустава
Гимнастика укрепляет мышцы и связки вокруг сустава, не дает им ослабнуть, но в то же время не перегружает пораженную зону, притупляет боль. Со временем подвижность сустава растет, как и амплитуда движений. Щадящие нагрузки, предусмотренные ЛФК при остеоартрозе локтевого сустава, позволяют дозированно нагружать сустав, сохранить мышечный тонус, нормализовать кровообращение, снизить вероятность обострения, и в целом благотворно влияют на организм.
Как нужно заниматься лечебной физкультурой?
Регулярно. Каждый день тратить 20-30 минут, увеличивая количество повторов и упражнений. Можно тренироваться 10-15 минут утром и вечером. Существенное облегчение наступает после 1-2 месяцев постоянных занятий.
Соблюдать технику, не спешить. Запрещены резкие и быстрые движения. Упражнения выполняются плавно и медленно.
Быть внимательным к себе. Необходимо отслеживать ощущения, при появлении боли прекращать тренировку.
Можно тренироваться лежа, сидя или стоя.
Не забывайте, что гимнастика работает только в комплексе с хондропротекторами и другими препаратами!
Остеоартроз локтевого сустава: лечение хондропротекторами!
Хондропротекторы – основа лечения остеоартроза любых суставов, включая локтевые. Артракам - препарат группы хондропротекторов, который обладает структурно-модифицирующим действием за счет высокого содержания глюкозамин и хондроитин сульфата. Только эти элементы могут начать заживление хрящевых покровов и запустить выделение синовиальной жидкости.
Хондроитин – ключевой компонент соединительной ткани, он есть в составе костей, хрящей, связок и сухожилий. Он удерживает молекулы воды, из-за чего суставы восстанавливаются, приобретают упругость, а ткани связочного аппарата – прочность. Глюкозамин тоже содержится в человеческом организме, воздействует на состав и качество смазочной жидкости, активизирует синтез коллагена. Терапия без использования хондропротекторов улучшает самочувствие, но не лечит суставы.
Исследования показали, что хондропротектор Артракам:
Уменьшает выраженность всей симптоматики остеоартроза локтевого сустава.
Комбинируется с анальгетиками и нестероидными противовоспалительными средствами.
Помогает понизить дозу обезболивающих.
Затормаживает разрушение хряща, регенерирует сустав.
Убирает болевые ощущения.
Артракам принимают курсами, он накапливается в организме и продолжает действовать даже после окончания приема.
Хондропротекторы – возможность восстановить суставы, свободно и безболезненно двигать рукой в любом возрасте!
Остеоартроз локтевого сустава – заболевание, характеризующееся дегенеративными изменениями хрящевых тканей, приводящие к деформации и нарушению конгруэнтности суставных поверхностей с развитием остеофитов и синовитов. Эти явления сопровождаются болевым синдромом и нарушением функции сустава.
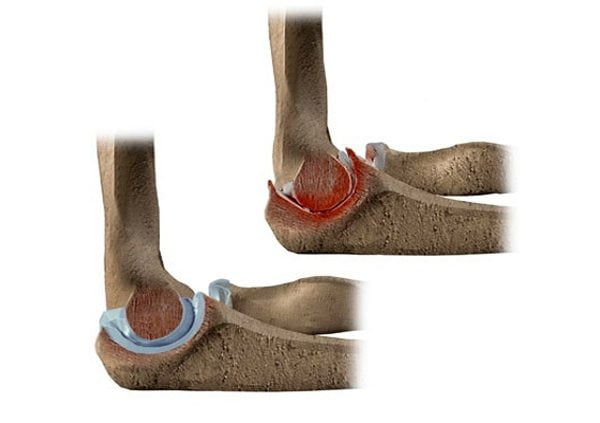
В мировом масштабе диагностируется примерно у 12% людей из всего населения Земли. Риск поражения остеоартрозом возрастает после 55–60 лет, причем у мужчин он выше, чем у женщин.
Болезнь может развиться и раньше, если род деятельности человека связан с тяжелыми физическими нагрузками. В зоне риска — спортсмены, грузчики, подземные горнорабочие, бурильщики, строители и люди других профессий с применением тяжелого физического труда. Патология приводит к ухудшению качества жизни, иногда – к инвалидности.
Механизм развития и причины остеоартроза
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Такие изменения могут произойти в результате следующих факторов:
- несбалансированность питания, нарушения обмена веществ;
- чрезмерные физические нагрузки на сустав;
- длительная микротравматизация и повреждения сустава;
- послеоперационная патология;
- инфекционные поражения, особенно вирусной этиологии;
- воспалительные процессы;
- алкогольная интоксикация;
- вредные условия труда.
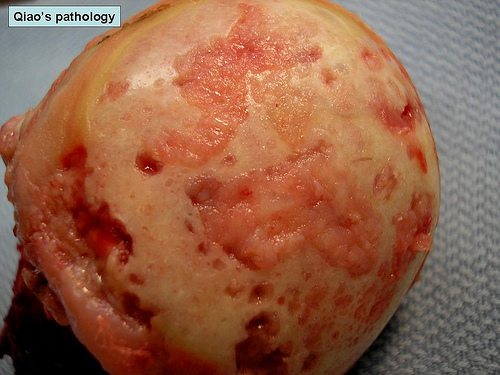
Клиника заболевания
Симптомы остеоартроза локтевого сустава достаточно характерны. Однако на ранних стадиях развития заболевание может никак не проявляться. В ряде случаев выявляются дискомфорт и хруст в суставе, крепитация при движениях.
Различают три стадии заболевания.
Остеоартроз локтевого сустава 1 степени. Это начальная стадия, которая обычно никак не проявляется и обнаруживается в редких случаях при рентгенографии локтевого сустава. Хрящевая ткань становится менее гладкой и упругой. Больной ощущает небольшой локальный дискомфорт и утомляемость, незначительное снижение силы в суставе при нагрузке.
Остеоартроз локтевого сустава 2 степени. По мере развития заболевания нарастают дегенеративные изменения, которые приводят к нарушению функциональной способности локтя. Хрящевая ткань начинает разрушаться, внутрисуставная щель сужается более чем на 50%.
Для этой стадии характерны:
- хруст и крепитация;
- уменьшение работоспособности, снижение силы в суставе;
- появление боли при движениях, нагрузках.
При 3 степени остеоартроза больного беспокоит интенсивная боль, которая возникает при незначительном движении или нагрузке, заметно нарушаются функции сочленения. При осмотре выявляют деформацию и отек в области поражения.
Остеоартроз локтевого сустава 3 степени встречается нечасто, редко приводит к инвалидизации, но все же такие случаи в практике не исключены.
По степени ограничения трудовой деятельности в зависимости от стадий остеоартроза применяют классификацию по А. И. Нестерову:
| Степень остеоартроза | Возможность выполнять работу |
| Первая | Незначительно затрудняет процесс трудовой деятельности |
| Вторая | Препятствует выполнению профессиональных обязанностей, особенно связанных с тяжелым физическим трудом |
| Третья | Потеря трудоспособности |
Диагностика и лечение
Больного направляют к врачу-травматологу. Диагностика заболевания начинается с осмотра и опроса пациента, выяснения жалоб, анамнеза, давности болезни. При осмотре обращается внимание на внешний вид локтей обеих рук, цвет кожных покровов, наличие отечности, гипертрофии (гипотрофии) тканей в сравнении со здоровой верхней конечностью.
Далее врач проверяет функциональность сустава, объем движений, наличие болезненности в нем, деформации. Ограничение подвижности в локте, вплоть до полной его неподвижности, сигнализирует о явных признаках остеоартроза.
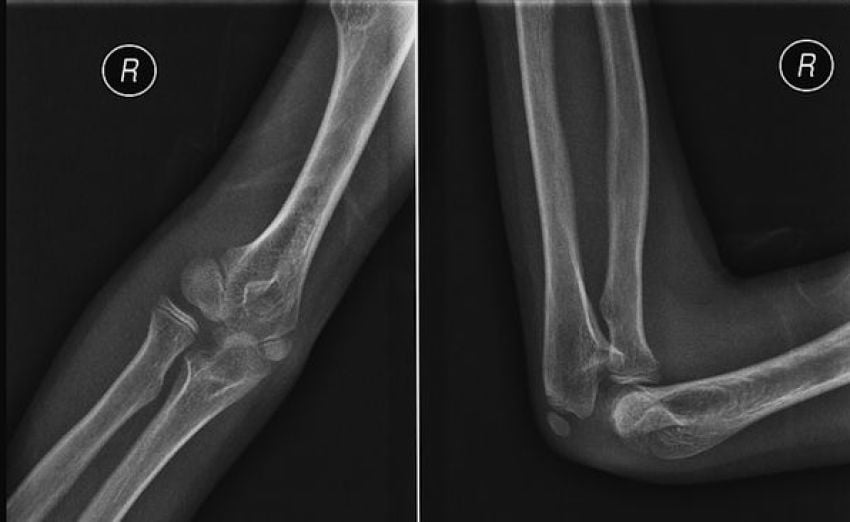
Основной метод диагностики — рентгенография локтевого сустава. При необходимости производится компьютерная томография.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Таблица №2. Степени остеоартроза в аспекте рентгенологической картины и эффективности лечения
| Степень | Рентгенологическая картина | Эффективность лечения |
| Первая | Появляются небольшие разрастания костной ткани (остеофиты), небольшое сужение суставной щели. Начало перерождения хрящевой основы сустава в костную | Хорошо поддается медикаментозному лечению, ЛФК, физиотерапии. Иногда эффект наступает при соблюдении диеты, двигательного режима, отказа от вредных привычек |
| Вторая | Краевые костные разрастания хорошо видны на снимке, выражено сужение суставной щели | Основное внимание придается медикаментозному (противовоспалительному и противоболевому) лечению, однако предыдущие мероприятия также учитываются |
| Третья | Значительная деформация сустава, полное или почти полное исчезновение суставной щели. Значительные костные разрастания. Внутрисуставные связки утолщены, количество синовиальной жидкости резко снижено | Плохо лечится консервативными методами. Применяется в основном симптоматическое лечение по устранению болевого синдрома. Эффективны хирургические методы |
Эффект от медикаментозного лечения наблюдается только на первой и второй стадиях заболевания. Третья стадия подразумевает симптоматический его характер.
Назначать лекарства может только врач после детального обследования больного. Терапия подбирается индивидуально каждому, в зависимости от стадии заболевания и переносимости медикаментов. Применяя препараты самостоятельно, вы можете навредить своему здоровью.
Из лекарственных средств применяются:
Такие средства имеют неплохие лечебные свойства, однако дают ряд побочных эффектов. Поэтому применять их необходимо только по четким предписаниям врача.
Например, длительный прием нестероидных противовоспалительных средств не рекомендуется из-за пагубного влияния на желудочно-кишечный тракт (максимально – 2 недели). Гормоны быстро устраняют отек и воспаление локтя, но грозят появлением трофических язв и другими нарушениями в организме.
Подробно о НПВП:
Немедикаментозные методы
Основные методики — физиотерапия, лечебная физкультура, массаж, соблюдение диеты. Очень хорошо помогают на начальных стадиях заболевания и проводятся в периоды ремиссий.
К физиотерапевтическим процедурам относятся электрофорез, магнитотерапия, криотерапия, лазер, дарсонвализация, диадинамические токи и пр.
Мануальная терапия с массажем помогают бережно и постепенно увеличить объем движений в пораженной конечности. Препятствуют развитию атрофии мышц, окружающих сустав. Улучшают кровоснабжение и устраняют мышечный спазм.
Комплекс упражнений ЛФК проводится в лечебном учреждении или самостоятельно выполняется пациентом в домашних условиях. Методика подбирается врачом индивидуально, а больного обучают выполнению упражнений.
Особенно важно придерживаться диеты. Часто лица, страдающие остеоартрозом, имеют избыточную массу тела. Поэтому пересмотрите свой рацион и придерживайтесь следующих принципов:
- питаться дробно, небольшими порциями;
- пища не должна быть высококалорийной (не злоупотреблять углеводами, жирами, уменьшить потребление хлебобулочных изделий, особенно из муки высшего сорта);
- добавить в рацион овощи и фрукты;
- уменьшить потребление соли, специй;
- отказаться от алкоголя.
Народная медицина
На фоне основной терапии при первой-второй стадиях заболевания могут использоваться и народные методы. Немалую популярность завоевало применение солевого компресса на пораженную область (локоть).
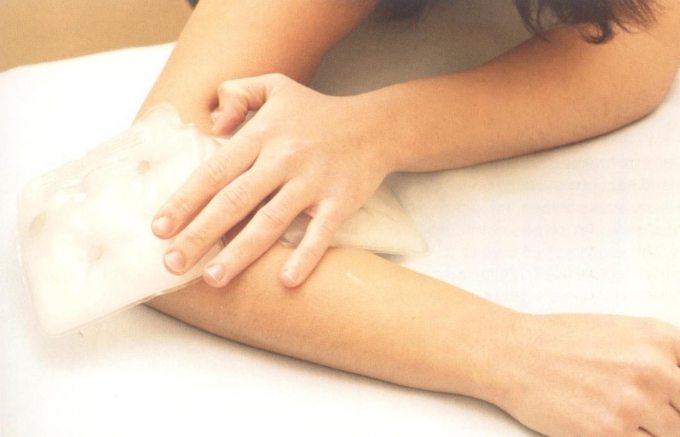
Раствор готовится из расчета 3 столовых ложек соли на литр воды. Смоченная марлевая повязка накладывается на локтевой сустав, обвязывается шерстяной тканью и оставляется на ночь. Курс — 5-7 таких процедур, затем делается перерыв.
Хирургическое вмешательство
На 3 стадии заболевания больного беспокоит сильная боль, эффекта от лекарственных препаратов практически нет. При таких обстоятельствах поможет только хирургия. Применяется остеотомия – иссечение кости в месте поражения и фиксация ее в выгодном положении. При наличии остеофитов их удаляют.
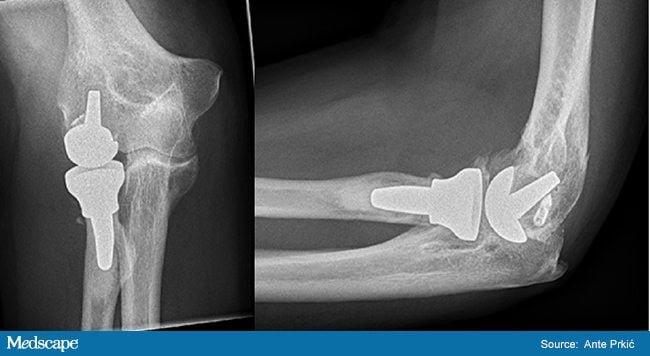
В далеко зашедших случаях производится эндопротезирование локтевого сустава или головки лучевой кости. Оно показано при выраженной контрактуре или анкилозе (полное обездвиживание в локте). Пораженные костные участки иссекаются, на их место устанавливается протез. Его части крепятся к костной ткани оперируемого при помощи медицинского цемента.
После такого лечения больному предстоит период восстановления, который проводится в реабилитационных центрах или в домашних условиях под наблюдением врача.
Заключение
Остеоартороз локтевого сустава – болезнь, ведущая к ограничению жизнедеятельности, причиняет массу неприятностей больному. При малейших проявлениях болезни не стоит пускать ее развитие на самотек и надеяться, что боль и хруст в суставе каким-то образом исчезнут сами.
Необходимо сразу обратиться к врачу. Панацеи от этого заболевания не существует, но вовремя начатое комплексное лечение избавит вас от прогрессирования процесса в тканях сустава и развития сильного болевого синдрома. Будьте здоровы!
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
К формированию остеофитов могут привести дегенеративные изменения сустава, связанные с травмой, переломами или перегрузками во время профессиональной и спортивной деятельности (питчеры, копьеметатели, теннисисты, игроки в боулинг).
Основными симптомами являются боль и ограничение движений. Также можно выявить повторяющиеся блокады и суставные выпоты.
Объем движений в суставе сравнивают с таковым на противоположной стороне. Обычно имеется ограничение сгибания или разгибания при полной или почти полной пронации или супинации. У худых пациентов иногда удаётся пропальпировать большие остеофиты.
Дифференциальный диагноз следует проводить с различными состояниями, приводящими к ограничению объёма движений в локтевом суставе.
Очевидные остеофиты всегда следует дифференцировать от проекционного наложения структур. Как правило, выявить остеофиты в ямке локтевого отростка очень трудно, исключением являются далеко зашедшие случаи, когда вся ямка заполнена остеофитами.
МРТ играет вспомогательную роль в диагностике остеофитов, особенно в ямке локтевого отростка. В целом, это исследование даёт мало новой информации, особенно в случаях, не вызывающих сомнений.
Типичными зонами локализации остеофитов различных размеров являются:
- Венечный отросток
- Лучевая сторона передней поверхности плечевой кости
- Ямка локтевого отростка
- Верхушка локтевого отростка
При сопутствующем синовите для выяснения истинного размера остеофитов требуется частичная синовэктомия.
Функциональные пробы под артроскопическим контролем позволяют установить, являются ли остеофиты истинной причиной ограничения движений в локтевом суставе. При максимальном сгибании в суставе проверяют наличие костного импиджмента в переднем отделе сустава, связанного с остеофитами, при максимальном разгибании – в ямке локтевого отростка.
Методом выбора при изолированных остеофитах является их артроскопическое удаление. Наличие остеофитов в переднем и заднем отделах указывает на выраженный износ сустава. После резекции остеофиты часто рецидивируют, особенно если пациент возвращается к повышенному уровню физической активности. Перед операцией необходимо сообщить пациенту о возможности повторного появления остеофитов.
При изолированных остеофитах прогноз сравнительно благоприятен. Повторная травматизация ямки локтевого отростка при занятиях бросковыми (копье, гандбол) видами спорта, а также видами, связанными с форсированным разгибанием и переразгибанием (боулинг, теннис), предрасполагает к формированию остеофитов.
Главная цель лечения при изолированных остеофитах локтевого сустава – увеличение объёма движений. При множественных остеофитах главная цель иная, а именно – улучшение состояния сустава (уменьшение болевого синдрома и раздражения) перед последующим увеличением объёма движений.
Вне зависимости от локализации остеофитов, используется общая техника их удаления.
- Определение размера. Обычно истинный размер остеофита выясняется только после частичной синовэктомии и последующего исследования объёма движений в суставе.
- Частичное отделение остеофита. При помощи тонкого долота остеофит частично отделяют. Иногда, чтобы полностью отделить остеофит приходится широко вырубать его основание. Другой способ заключается в удалении остеофита шейвером.
- Удаление остеофита. Частично отделённый остеофит захватывают, отрывают и удаляют под артроскопическим контролем при помощи зажима.
- Заглаживание зоны резекции. Область резекции обрабатывают фрезой или тонким рашпилем. Применение шарикового электрода обеспечивает одновременно и заглаживание поверхности, и гемостаз.
- Функциональная проба. Для выявления остающегося импиджмента в области резекции выполняют максимальное сгибание и разгибание в суставе. Также исключают или удаляют остеофиты на противоположной суставной поверхности.
Артроскоп располагают в переднелатеральном порте и выполняют максимальное сгибание в суставе для выявления импиджмента остеофита в ямке венечного отростка. При костном импиджменте выполняют частичную резекцию венечного отростка.
Для этого требуется точная установка переднемедиального порта. Если он установлен слишком далеко кзади, то есть близко к передней поверхности плечевой кости, венечный отросток невозможно достать прямыми инструментами. В связи с вышесказанным этот порт необходимо устанавливать особенно тщательно.
В некоторых случаях остеофиты настолько сильно разрастаются в ямке венечного отростка, что закрывают венечный отросток во время сгибания. Импиджмент при этом может сохраняться даже после резекции остеофитов венечного отростка.
Остеофит осматривают через высокий заднелатеральный порт. Подходящим инструментом для резекции является тонкое долото.
Остеофиты рассматривают из высокого заднелатерального порта, заднецентральный порт используют как инструментальный. После оценки импиджмента основание больших остеофитов очерчивают долотом или остеотомом, формируя зону разлома для последующего удаления. Остеофиты меньшего диаметра частично отделяют и удаляют.
После удаления остеофитов проводят неагрессивную разработку движений, не превышающих болевой порог. Полезны упражнения на растяжение и пассивная мобилизация.
Болезненные упражнения и манипуляции могут привести к болевой реакции капсулы (капсулярный фиброз) и тугоподвижности сустава или даже рефлекторной симпатической дистрофии. Неагрессивная реабилитация особенно важна после удаления множественных остеофитов, так как увеличение объёма движений не является у этих пациентов главной целью.
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
- Что показывает рентген тазобедренного сустава у ребенка и взрослого
- Почему возникают боли в локтевом суставе и как их вылечить
- Что это такое
- Губчатые остеофиты
- Лечение остеофитов
- Сущность проблемы
- Локоть теннисиста: что нужно знать о заболевании, симптомы и лечение
Что показывает рентген тазобедренного сустава у ребенка и взрослого
Суть рентгенографии состоит в визуализации внутренних органов посредством воздействия на них рентгеновского излучения. При необходимости диагностирования заболеваний тазобедренного сустава он позволяет получить четкие снимки с двухмерным изображением обследуемого органа, на которых можно рассмотреть костные структуры таза, лобковую и седалищную кости.
Максимально отчетливо на пленке визуализированы бедренная и подвздошная кости, формирующие суставы.
Почему возникают боли в локтевом суставе и как их вылечить
Боль в локтевом суставе – достаточно распространенная жалоба, вынуждающая людей обращаться за медицинской помощью. Причин, способных вызвать боль в локте, огромное множество. Именно поэтому крайне важно правильно поставить диагноз, от которого будут зависеть как методы лечения, так и успешность лечения.
Коленный сустав представляет собой одно из самых уязвимых сочленений человеческого организма. Он нередко поражается воспалительными процессами или страдает от дистрофически-дегенеративных изменений.
Костные разрастания на суставах называются остеофиты, а подобное явление вцелом — остеофитоз. Часто они никак не дают о себе знать, пока не становятся обширными, вызывая продолжительные постоянные или кратковременные, но интенсивные боли и ограничение подвижности. Выявляют их обычно при комплексном обследовании после рентгенографии.
Остеофиты могут локализоваться на:
- Суставах кистей рук и стоп;
- Позвоночнике;
- Крупных суставах верхних или нижних конечностей.
Чаще всего остеофитоз возникает после таких травм, как переломы конечностей средней и тяжелой степени, как побочное явление при суставных патологиях, вызванных дегенеративно-дистрофическими изменениями тканей и их разрушением (артрозы и артриты различного характера).
В некоторых случаях остеофиты возникают при длительном воспалительном процессе в костных тканях. Метастазы из других органов, пораженных раковыми заболеваниями, тоже иногда способствуют тому, что развивается остеофитоз. Сахарный диабет – еще один провоцирующий остеофитоз фактор.
Часто остеофиты называют также костными шпорами, образоваться они могут практически из любой костной ткани. Обычно эти разрастания имеют конусообразную или шипообразную форму, если они обширны, подвижность суставов существенно ограничивается.
Кроме того, остеофиты могут стать причиной сильных болей, если ущемляются нервы. Объем движений человека резко ограничивается в зависимости от их локализации – становится трудно приседать, наклоняться, поворачиваться или отводить в сторону конечность.
Остеофиты могут быть единичными или множественными, напоминающими шипы, конусы, холмы, бугры или отростки. По своей структуре они такие же, как и костные ткани.
Выделяют следующие виды остеофитов:
- Компактные;
- Губчатые;
- Метапластические;
- Костно-хрящевые.
Ниже подробнее рассматриваются различные типы остеофитов.
В костных тканях содержится так называемое компактное вещество. Остеофиты этого типа являются его производными. Компактное вещество является незаменимым в формировании костей, по сути, оно является их главной частью. Выполняет это вещество такие функции:
- Защитная – компактное вещество является наружным слоем костей. Оно очень прочное и может выдержать большие нагрузки.
- Питательная – здесь сохраняются запасы различных минералов, в том числе кальция и фосфора.
- Строительная – из костного компактного вещества состоит до 80% костного скелета человека.
Компактный слой по своей структуре однородный, особенно плотный он на средних участках длинных и коротких трубчатых костей – малоберцовой, большеберцовой, бедренной, лучевой, локтевой, плечевой, костей стопы и фаланг пальцев руки.
Компактные остеофиты чаще всего образуются на плюсневых костях стопы или на фалангах пальцев верхних и нижних конечностей.
Поскольку наросты формируются на концевых участках трубчатых костей, их также называют краевые остеофиты.
Такой вид остеофитов образуется из губчатой костной ткани. Эти ткани имеют особую ячеистую структуру, сформированную из перегородок и пластинок. Губчатое вещество рыхлое и не отличается такой плотностью, как компактное. Именно это вещество образует эпифизы – краевые отделы трубчатых костей.
Из губчатой ткани полностью состоят ребра, грудина, запястья, позвонки. Внутри таких костей находится красный мозг, непосредственно участвующий в процессе кроветворения.
Этот вид возникает, если структура хрящевой ткани изменяется. В здоровом суставе все поверхности устланы хрящевой прослойкой. Она выполняет очень важные функции: благодаря хрящам обеспечивается скольжение суставных элементов относительно друг друга при движении, а не трение, которое иначе разрушало бы костных ткани. Кроме того, хрящи служат амортизатором.
Но если на хрящевые ткани регулярно дается несоразмерная нагрузка, если в суставах возникает воспалительный процесс и происходят их дегенеративные изменения, хрящ теряет свою плотность и эластичность. Он усыхает и начинает деформироваться.
Тогда костная ткань, механическое воздействие на которую увеличивается, начинает разрастаться. Образование остеофитов в этом случае является защитной реакцией организма – таким образом он старается увеличить площадь сустава и распределить нагрузки. В этом случае часто развиваются остеофиты тазобедренного сустава.
Нарушение обменных процессов в организме – самая первая и распространенная причина образования остеофитов. Часто такое явление является следствием чрезмерных нагрузок на суставы, из-за чего разрушаются хрящи. Травмы разного происхождения тоже могут стать причиной развития остеофитов.
- Воспаление костных тканей. Если костная ткань воспаляется, нередко это приводит к остеомиелиту. При этом заболевании поражаются полностью вся костная структура: компактное вещество, костное, надкостница, костный мозг. Возбудителями остеомиелита являются стрептококки, стафилококки или же туберкулезная палочка. Инфицирование может произойти при травмах – переломах кости. Или же болезнетворные микроорганизмы проникают в кости из другого очага инфекции в организме. Если не соблюдались правила асептики при проведении операций (дезинфекция хирургических инструментов) по остеосинтезу, также возможно инфицирование. Чаще всего остеомиелит поражает кости плеча или бедра, голени, позвонки, верхнюю и нижнюю челюсти.
- Дегенеративные изменения костной ткани. Процесс дегенерации костных тканей может начаться не только у пожилых людей вследствие возрастных изменений. Если пациент испытывает большие физические нагрузки, он тоже попадает в группу риска. Деформирующий спондилез или деформирующий остеоартроз – заболевания, при которых в костях начинаются дегенеративные процессы.
- Переломы костей. При переломах центральной части кости тоже достаточно часто наблюдается развитие остеофитов. При сращении обломков кости между ними вначале формируется образование из плотной соединительной ткани – костная мозоль. В процессе восстановление костная мозоль преобразуется в остеоидную ткань. Это еще не кость – отличается она тем, что в ее межклеточном вещество нет такого количество солей кальция, как в полноценной костной ткани. Если костные отломки в период заживления смещаются, вокруг них и находящейся между ними остеоидной ткани разрастаются остеофиты.
- Длительное пребывание в одной и то же позе. Если человек в силу своей трудовой деятельности или по другим причинам вынужден долгое время находиться в одном положении (сидя или стоя), когда на суставы дается большая, но однообразная нагрузка, это неизбежно приводит к проблемам с суставами. Ткани разрушаются постепенно, так как изнашиваются хрящевые прослойки и не успевают восстанавливаться из-за повторяющихся нагрузок. В результате хрящи истираются и на окончаниях костей сустава образуются наросты.
Очевидно, что лечение остеофитов прежде всего должно быть направлено на устранение первопричины.
Само по себе выявление остеофитов недостаточно для того, чтобы начать лечение. Обязательно нужно установить причину их появления. Считается, что если наросты не причиняют боли и не снижают подвижность, то их лечение не обязательно.
Если же отмечается сильный болевой синдром вследствие ущемления нервов, то необходимо их удаление оперативным путем. Никогда не проводится операция только для того, чтобы устранить остеофитоз. В первую очередь ликвидируется главная проблема в суставах и костях. Какой вид операции будет происходить и в каких масштабах, зависит от степени поражения суставов.
Для примера: диагностирован остеофитоз коленного сустава, лечение консервативными методами, как и лечение народными средствами результата не принесло, показана операция. В этом случае вначале необходимо провести правильное совмещение элементов коленного сустава, при необходимости удалить разрушенные части костей и хрящей. Если требуется – полностью изношенные хрящи удаляют и замещают их мозаичными трансплантантами, а поврежденные кости заменяют титановыми имплантами.
Таким образом, остеофитоз – это следствие других патологий или травм в достаточно запущенной форме. Его лечение является лишь этапом в комплексной терапии главного заболевания.
Остеофиты коленного сустава являются ничем иным, как разрастанием хрящевой ткани, которая с течением времени подвергается окостенению, доставляя человеку множество неприятных ощущений. В некоторых случаях присутствует практически полное прекращение двигательной активности сустава и нестерпимые боли. Остеофиты бывают разного размера, а в народе их часто называют шипами, что обусловлено их вытянутой формой.
Наиболее распространенной локализацией остеофитов является именно коленный сустав, так как в нем сочленяются бедренная и большеберцовая кость и надколенник, объединенные между собой хрящевой прокладкой, которая выполняет одновременную роль своеобразного амортизатора и смазки. Действие прокладки напоминает губку, во время сжатия выделяющую синовиальную жидкость, которая смазывает сустав во время ходьбы, а при снижении нагрузки снова впитывает синовиальную жидкость. В хрящевой ткани отсутствуют кровеносные сосуды, и питание обеспечивается исключительно синовиальной смазкой.
Локоть теннисиста: что нужно знать о заболевании, симптомы и лечение
Локоть теннисиста – это профессиональная болезнь спортсменов и некоторых работников физического труда. Патологию чаще всего выявляют у атлетов, боксеров, теннисистов, художников, музыкантов и людей, чьи профессии связаны с выполнением тяжелой монотонной ручной работы. Примечательно, что заболеванием страдают в основном лица в возрасте 40-60 лет. Женщины и мужчины болеют примерно с одинаковой частотой.
Локтевой сустав состоит из трех костей, общей суставной капсулы, связок и сухожилий. Последние представляют собой продолжения мышц предплечья, которые крепятся к надмыщелкам плечевой кости. Эти мышцы активно сокращаются при игре в теннис, занятиях боксом, игре на музыкальных инструментах и выполнении тяжелой работы. Все это приводит к перенапряжению и микротравматизации сухожилий.
В 80-90% случаев у человека поражаются сухожилия, которые крепятся к латеральному (наружному) надмыщелку. Их регулярная травматизация приводит к микроразрывам и дальнейшему развитию воспалительного процесса, который нередко распространяется на надкостницу. У человека появляются боли и чувство скованности в локте, мешающие ему заниматься привычной деятельностью.
Воспаление в области наружного надмыщелка плечевой кости называют латеральным эпикондилитом или локтем теннисиста. Именно об этом заболевании и пойдет речь.
При латеральном эпикондилите чаще всего воспаляется сухожилие общего разгибателя пальцев. Этим можно объяснить типичную картину заболевания. Для локтя теннисиста характерно появление боли в локте при разгибании кисти с сопротивлением. По этому признаку эпикондилит можно отличить от других воспалительных заболеваний локтевого сустава.
Другие характерные симптомы:
- хроническая боль в локте, усиливающаяся при поднятии тяжести;
- неприятные ощущения при пронации руки, то есть ее поворачивании вовнутрь;
- появление болезненности и уплотнения в месте крепления сухожилий.
Врач имеет право поставить окончательный диагноз лишь при наличии сразу всех перечисленных симптомов.
Считается, что болезнь теннисиста развивается из-за частых сгибаний/разгибаний руки в локтевом суставе. Однако к дегенеративно-дистрофическим изменениям сухожилий нередко приводит длительнотекущий деформирующий остеоартроз. По статистике, характерные признаки эпикондилита выявляют у 75-80% больных с артрозом локтевого сустава.
При ультразвуковом исследовании у таких пациентов наблюдается нечеткая визуализация сухожилий. При более детальном рассмотрении в них обнаруживают ан- и гипоэхогенные участки. В мягких тканях выявляют внесухожильные кальцификаты, а в кортикальном слое кости – слабовыраженные признаки дегенеративных изменений. У некоторых больных также визуализируются остеофиты.
Читайте также:


