Что находится на дистальном конце лучевой кости
+ Лучевая кость (rаdius) на проксимальном конце имеет головку лучевой кости (cаput rаdii) с плоским углубле нием — суставной ямкой (fovea articulаris) для сочленения с головкой мыщелка плечевой кости. Периферию головки занимает суставная окружность (circumferentia arti culаris), сочленяющаяся с лучевой вырезкой локтевой кости. Участок кости ниже головки — шейка лучевой кости (collum rаdii). Ниже шейки на переднемедиальной стороне кости располагается бугристость лучевой кости (tuberositas rаdii) — место прикрепления сухожилия двуглавой мышцы плеча.
Что находится на дистальном конце лучевой кости?
+ На дистальном конце лучевой кости, с ее медиальной стороны, имеется локтевая вырезка (incisura ulnаris), с которой соединяется головка локтевой кости. С лате ральной стороны кости книзу отходит шиловидный отросток (processus styloideus). На дистальном конце лучевой кости находится вогнутая запястная суставная по верхность (fаcies articulаris cаrpea) для сочленения с двумя костями запястья (ладьевидной и полулунной). На задней по верхности хорошо видны бороздки, к которым прилежат сухожилия мышц.
Что расположено в проксимальном ряду костей запястья?
+ ладьевидная, полулунная, трехгранная и гороховидная кости
Что расположено в дистальном ряду костей запястья?
+ крючковидная кость, головчатая кость, трапециевидная кость, трапеция
Какие части различают в составе пястных костей?
+тело и эпифизы – проксимальный и дистальный
Что относится к костям пояса нижних конечностей?
+ Крестцово-подвздошный сустав, лобковое соединение, связки тазовых костей, запирательная мембрана, крестцово-бугорная связка, крестцово-остистая связка.
Что включают в себя составные части Os coxae?
+ подвздошная (Os ilium), седалищная (Os ischii) и лобковая (Os pubis)
Что образуют тела подвздошной, седалищной и лобковой костей при сращении?
Какие образования ограничивают запирательное отверстие тазовой кости?
+ запирательной мембраной, внутренняя запирательная мышца
Что ограничивает друг от друга incisura ischiatica minor от incisura ischiatica major?
+ spina ischiadica (седалищная ость)
50. В области проксимально конца бедренной кости выделяют…?
+ медиальный и латеральный мыщелки
Какие анатомические образования выделяют в области дистального конца бедренной кости?
Какие анатомические образования выделяют у надколенника?
+основание надколенника (bаsis patellae) верхушку надколенника (аpex patellae)
Как расположена малоберцовая суставная поверхность на большеберцовой кости?
+ верхняя суставная поверхность мыщелков вогнута и разделена межмыщелковым возвышением (eminentia intercondylaris)
Что различают у большеберцовой кости?
+два эпифиза и тело
Что находится на проксимальном конце малоберцовой кости?
+головка малоберцовой кости
Что относится к проксимальному ряду костей предплюсны?
+таранная и пяточная кости
Из чего сформирован дистальный ряд костей предплюсны?
+ладьевидной, кубовидной и тремя клиновидными костями
Какие термины применяются для установления положения анатомических объектов относительно горизонтальной плоскости?
+Горизонтальная плоскость разделяет тело на краниальную и каудальную часть.
Какие анатомические образования являются результатом сращения крестцовых позвонков между собой?
+ Крестцовые отверстия и поперечные линии в местах сращения позвонков.
Какие кости относят к плоским костям скелета?
+ Кости свода черепа и таза, грудина, лопатки, ребра.
Каковы характерные признаки первого ребра?
+Первое ребро, costa prima (I), короче, но шире остальных, имеет почти горизонтально расположенные верхнюю и нижнюю поверхности (вместо наружной и внутренней у других ребер). На верхней поверхности ребра, в переднем отделе, имеется бугорок передней лестничной мышцы, tuberculum m. scaleni anterioris. Кнаружи и сзади от бугорка лежит неглубокая борозда подключичной артерии, sulcus a. subclaviae, след пролегающей здесь одноименной артерии, a. subclavia), кзади от которой находится небольшая шероховатость (место прикрепления средней лестничной мышцы, m. scalenus medius). Кпереди и кнутри от бугорка имеется слабо выраженная борозда подключичной вены, sulcus v. subclaviae. Суставная поверхность головки I ребра не разделена гребнем; шейка длинная и тонкая; реберный угол совпадает с бугорком ребра.
62. Относительно каких плоскостей различают положение анатомических объектов, обозначаемых следующими терминами:
- медиальный и латеральный; сагитальная
- краниальный и каудальный; горизонтальная
- вентральный и дорсальный? фронтальная
Дата добавления: 2018-05-12 ; просмотров: 1091 ;
Кости предплечья
Кости предплечья относятся к длинным трубчатым костям. Их две: локтевая кость, ulna, лежащая медиально, и лучевая radius, расположенная на латеральной стороне. Тела обеих костей имеют трехгранную форму с тремя поверхностями и тремя краями.
Одна поверхность задняя, другая — передняя и третья у radii — латеральная, у ulna — медиальная. Из трех краев один острый. Он отделяет переднюю поверхность от задней и обращен в сторону соседней кости, ограничивая межкостное пространство, отчего его называют margo interossea.
На передней поверхности тела находится сосудистое отверстие, foramen nutricium (diaphyseos), ведущее в соименный канал для сосудов. Кроме этих признаков, общих для обеих костей, имеется ряд особенностей для каждой кости в отдельности.
Локтевая кость
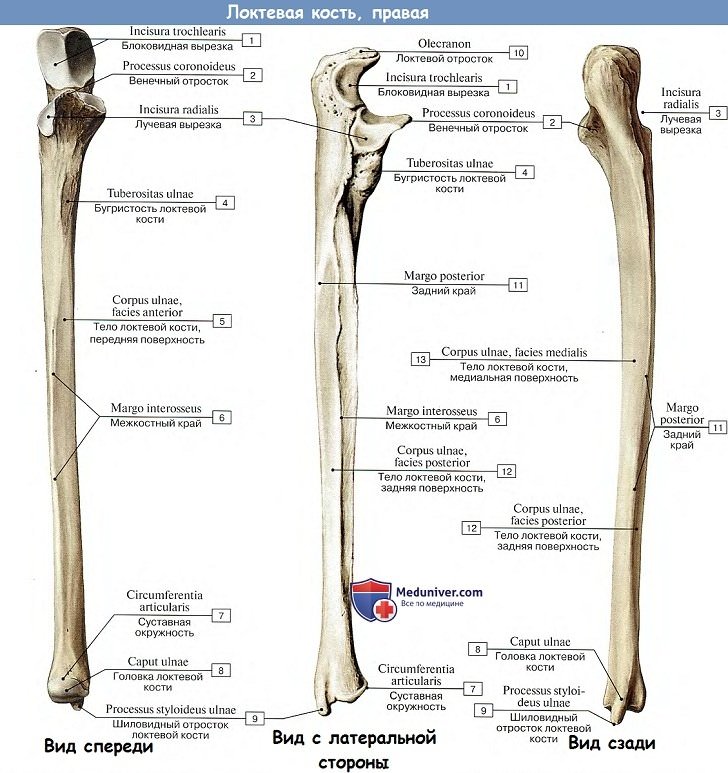
Локтевая кость, ulna. Верхний (проксимальный) утолщенный конец локтевой кости (эпифиз) разделяется на два отростка: задний, более толстый, локтевой отросток, olecranon, и передний, небольшой, венечный, processus coronoideus.
Между этими двумя отростками находится блоковидная вырезка, incisura trochlearis, служащая для сочленения с блоком плечевой кости. На лучевой стороне венечного отростка помещается небольшая incisura radialis — место сочленения с головкой лучевой кости, а спереди под венечным отростком лежит бугристость, tuberositas ulnae, место прикрепления сухожилия m. brachialis.
Нижний (дистальныи) конец локтевой кости несет круглую, с плоской нижней поверхностью головку, caput ulnae (эпифиз), от которой с медиальной стороны отходит шиловидный отросток, processus styloideus (апофиз). Головка имеет по своей окружности суставную поверхность, circumferentia articularis, место сочленения с соседней лучевой костью.
Видео №1: нормальная анатомия локтевой кости
Лучевая кость
Лучевая кость, radius. В противоположность локтевой имеет более утолщенный дистальныи конец, чем проксимальный. Проксимальный конец образует округлую головку, caput radii (эпифиз), с плоским углублением для сочленения с capitulum humeri. Треть или половина окружности головки также занята суставной поверхностью, circumferentia articularis, причленяющейся к incisura radialis локтевой кости.
Головка луча отделяется от остальной кости шейкой, collum radii, тотчас ниже которой с переднелоктевой стороны выделяется бугристость, tuberositas radii (апофиз), место прикрепления двуглавой мышцы плеча. Латеральный край дистального конца (эпифиза) продолжается в шиловидный отросток, processus styloideus (апофиз).
Находящаяся на дистальном эпифизе суставная поверхность, facies articularis carpea, вогнута для сочленения с ладьевидной и полулунной костями запястья. На медиальном крае дистального конца луча имеется небольшая вырезка, incisura ulnaris, место сочленения с circumferentia articularis головки локтевой кости.
Окостенение. Дистальныи отдел плечевой кости и проксимальные отделы костей предплечья развиваются за счет отдельных точек окостенения, возникающих в шести пунктах: в эпифизах (capftulum humeri — на 2-м году, caput radii — на 5 —6-м году, olecranon — на 8 — 11-м году, trochlea — на 9 — 10-м году) и апофизах (epicondylus medialis — на 6 —8-м году и lateralis — на 12 — 13-м году) (рис. 44). В trochlea и olecranon точки окостенения бывают множественными. Поэтому на рентгенограмме области локтевого сустава в детском и юношеском возрасте наблюдается большое число костных фрагментов, наличие которых усложняет дифференциальную диагностику между нормой и патологией. В силу этого знание особенностей окостенения области локтевого сустава является обязательным. К 20 годам наступают синостозы. В случае неслияния костного ядра olecrani с локтевой костью может остаться у взрослого непостоянная кость, os sesamoideum cubiti, или patella cubiti.
Как известно, эволюция поставила человека вертикально, оставила ноги для опоры, и приспособила руки для труда. И травматология (если бы в те давние времена она существовала) сразу обогатилась бы следующими фактами: перелом лучевой кости в типичном месте – это самый частый перелом: 12% всех травм, связанных с переломами изолированных костей, приходится именно на него.
Перелом лучевой в типичном месте — что это?

На фото стрелкой обозначено типичное место перелома
В данном случае, речь идет об изолированном переломе нижней части лучевой кости. Сломать кость здесь можно как сгибанием, так и разгибанием. Разгибание играет значительно большую роль в патогенезе травмы, чем сгибание.
Перелом луча в типичном месте, соответственно, бывает двух видов:
- Разгибательный, или экстензионный вариант (Коллиса). Он возникает при падении на вытянутую руку с попыткой упасть на ладонь, хотя возможен и при драке, и боевых видах спорта. При этом виде травмы костный отломок смещается в сторону тыла кисти;
- Сгибательный, или флексионный перелом (Смита). Он возникнет, если упасть не на разогнутую ладонь, а на согнутую. Конечно, это бывает реже, поскольку человек инстинктивно при падении старается упасть на ладонь, а не на ее тыльную сторону. Поэтому костный отломок здесь смещен в сторону ладони.
Где может ломаться луч, и как это выглядит?

Лучевая кость — довольно длинное образование. Она соединяет локтевой и лучезапястный сустав, и ломаться может в следующих местах:
- головка и шейка лучевой кости около локтевого сустава.
Чаще всего, это является итогом резкого переразгибания в локте, либо рывка предплечья наружу или внутрь вокруг локтевого сустава. Возникает припухлость в области локтя, по передней и наружной поверхности предплечья. После этого движение в локте, особенно поворот и разгибание, вызывает сильную боль;
- диафизарный перелом лучевой кости (в ее средней части).
Довольно часто перелом диафиза сочетается с переломом локтевой кости. Одиночный перелом луча протекает более скрыто, поскольку нет деформации предплечья, и отсутствуют признаки грубой дисфункции.
- переломовывихи Монтеджа и Галеацци.
Так называют сочетанные повреждения, при которых одна кость ломается, а вторая – вывихивается. При травме Монтеджа ломается локтевая кость (в верхней трети, ближе к локтю), а головка лучевой кости вывихивется, но остается целой. А вот переломовывих Галеацци приводит к тому, что лучевая кость ломается в нижней трети, а локтевая – вывихивает свою головку.
Травма Монтеджа возникает, если по верхней трети предплечья приходится удар. Возникает резкое нарушение движения в локте, слегка укорачивается предплечье, и оно отечно около локтя.
При травме Галеацци отек и боли возникают в районе лучезапястного сустава, возникает деформация контуров лучевой кости под некоторым углом.
Все эти разновидности травм могут лечиться консервативно, а могут оперативно, в зависимости от тяжести травмы, наличия смещения, интерпозиции тканей и других факторов.
Симптомы перелома лучевой кости
Наиболее вероятны следующие симптомы при данной локализации травмы:
- Возникает боль в районе лучезапястного сустава;
- Появляется отек;
- В случае смещения костного отломка его можно прощупать на тыльной, или на ладонной стороне предплечья;
- Если смещения нет, то нет и деформации, а возникает только гематома;
- При попытке прощупать лучезапястный сустав появляется сильная боль, особенно на тыльной стороне;
- При попытке создать осевую нагрузку (например, при упоре ладонью) возникает резкая боль в области запястья;
- В случае если при переломе пострадали ветви лучевого нерва, то могут возникнуть симптомы поражения лучевого нерва. О них будет написано, когда речь пойдет об осложнениях.
В области предплечья может произойти несколько вариантов смещения:
- По ширине – костные отломки расходятся под действием травмирующей силы;
- Обломки растягиваются вдоль, и не соприкасаются друг с другом. В этом виновато сокращение мышц предплечья;
- Также смещение может быть угловым – обломок поворачивается, вследствие неравномерной тяги одной из мышечных групп.
Но смещение – не единственная неприятность, которая может произойти. Все – таки, мы имеем дело с двумя обломками. А вот в том случае, если имеется оскольчатый перелом, да еще на фоне остеопороза, при котором возникло значительное смещение отломков, с интерпозицией тканей – это всегда показание к оперативному лечению. Точно так же, если возник вколоченный осевой перелом, то требуется операция, иначе возникнет укорочение кости и нарушение работы сустава.
Диагностика переломы
Как лечить перелом лучевой кости?

Важно помнить, что срастание перелома лучевой кости предусматривает выполнение следующих условий:
- Точно свести отломки по линии излома;
- Плотно сжать их, чтобы исчез зазор;
- Максимально обездвижить отломки хотя бы на 2/3 срока иммобилизации.
Конечно, это – идеальные условия, и именно от них зависит как качество, так и срок срастания. Что обычно делают врачи при неосложненных типах переломов луча?
Вначале травматолог проводит анестезию места перелома. Для этого вполне достаточно 20 мл 1% раствора новокаина, и выполняет ручную закрытую репозицию отломков. Для этого предплечье сгибают, и создают противотягу в локтевую сторону по продольной оси за кисть. Такое положение нужно выдержать 10 – 15 минут. Это нужно, чтобы расслабилась нужная группа мышц, и не препятствовала репозиции. После этого отломок обычно легко смещается в сторону ладони и локтя.
Для того чтобы исчезла углообразная деформация, проводят сгибание кисти вместе с отломком в ладонном направлении, обычно на краю стола. После этого, при ладонном сгибании и легком отведении к локтю, накладывается гипсовая лонгета на тыл кисти. Она должна охватывать пространство от верхней трети предплечья и до пястно-фаланговых суставов, оставляя свободными только пальцы.
Разница в том, что здесь усилие и направление создается перемещением отломка в тыльную сторону, а не в ладонную. Чтобы предотвратить угловое смещение, все делают наоборот, то есть разгибают кисть под углом в 30 °, и так же накладывают гипсовую лонгету.
После того, как проведена репозиция, нужно убедиться, что все сопоставлено верно. Для этого выполняется рентгеновский снимок, а в сложных случаях (например, при винтообразной линии перелома) сама репозиция проводится под рентгеновским контролем.
К счастью, нечастым, но неприятным осложнением является травма или разрыв лучевого нерва. Это является показанием к срочной операции. Симптомами поражения являются:
- тыльное онемение кисти, и первых трех пальцев (от большого);
- каузалгия (жгучая боль на тыле кисти).
Тогда следует проводить оперативное лечение, иногда с привлечением нейрохирурга, если планируется применение операционных микроскопов и микрохирургическое вмешательство.
Чаще всего, удается восстановить целостность лучевой кости безо всяких разрезов, остеосинтеза и прочих видов операций. Но бывают случаи, когда без хирургической помощи не обойтись, и тогда нужна срочная госпитализация в травматологическое отделение. Ведь если пропустить несколько недель, то тогда способность концов кости к консолидации резко снижается, и возможно либо неправильное срастание, либо формирование ложного сустава. Существуют следующие абсолютные показания к операции при любом виде перелома:
Как лечить перелом луча во время ношения лонгеты и после снятия?
Важно соблюдать диету, с большим количеством белков, микроэлементов и витаминов. Больной должен в обязательном порядке получать творог, рыбу, яйца, мясо. Возможен прием витаминно – минеральных комплексов. С 10 – 15 дня после травмы рекомендовано применение препаратов кальция – в виде хлорида или глюконата.
Восстановительный период и его продолжительность
- Обычно трудоспособность возвращается через месяц после снятия гипса, или спустя 6 – 8 недель после травмы.
Срок срастания перелома лучевой кости руки со смещением зависит не только от варианта лечения, но и от возраста. Так, после репозиции смещенного перелома в молодом возрасте через 8 недель возможно полноценное выздоровление. А вот при постменопаузальном остеопорозе возможен и вдвое более продолжительный срок заживления.
Не следует думать, что в период ношения гипсовой лонгеты ничего нельзя делать. Это не так. Уже в раннем периоде после травмы применяются сеансы УВЧ. Именно для этого вида физиотерапии гипс не является преградой. Целью физиотерапии является уменьшение отека, боли. Проводят 6 – 8 сеансов по режиму слабого тепла с 3 – 4 дня после травмы. Продолжительность каждого сеанса около 10 минут.
Также показаны и диадинамические токи. Лонгета не является сплошной повязкой, и есть место для присоединения электродов. В комбинации с УВЧ диадинамотерапия хорошо обезболивает.
В том случае, если логнета имеет окно, то можно применять электрофорез с местными анестетиками, показаны сеансы магнитотерапии.
Лечебная гимнастика показана даже тогда, когда не снят гипс: ведь пальцы свободны. С 10 дня можно слегка напрягать мышцы, находящиеся под лонгетой (статические, или изометрические упражнения).
После снятия гипса очень важно ликвидировать гипотрофию мышц, нормализовать кровообращение в зоне перелома и окружающих тканей, и начать пользоваться лучезапястным суставом. В этом помогает лечебная гимнастика. Ее нельзя заменить никаким другим средством физиотерапии, поскольку движение – это жизнь.
Вначале выполняются пассивные движения, когда помогает другая рука, а затем – и активные. Затем применяют вновь методики электрофореза, например, с дибазолом, витаминами, лидазой. Это способствует улучшению нервной трофики и профилактике рубцов и спаек, особенно после операций. Применяют фонофорез, тепло – и светолечение, озокеритотерапию, аппликации парафина.
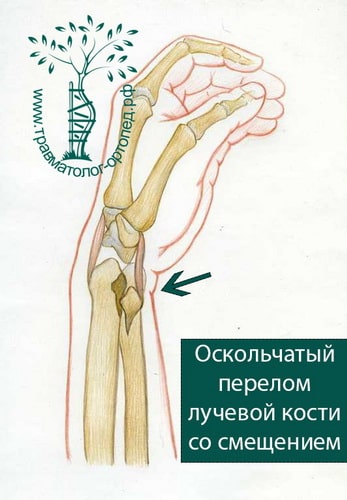
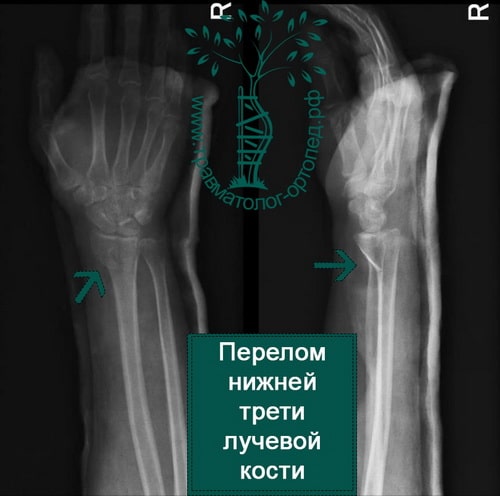
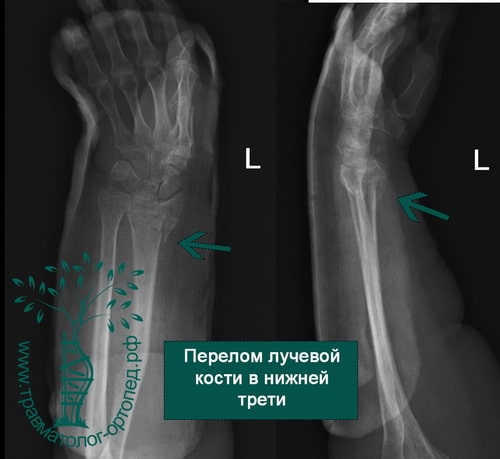
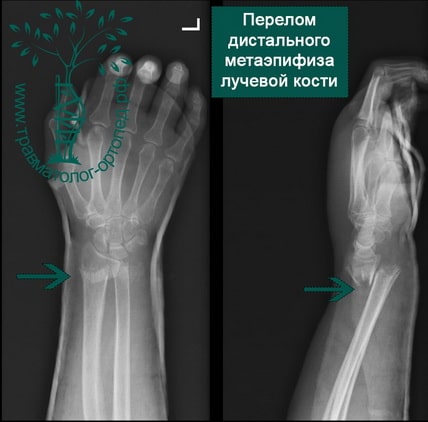
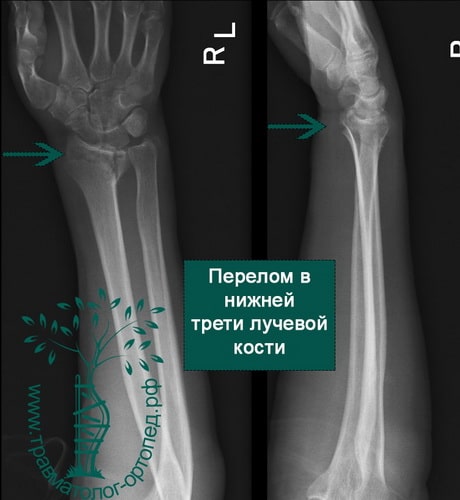
Дистальный (нижний) отдел лучевой кости подвержен переломам различных видов. Вид перелома зависит от таких факторов, как возраст пациента, плотность кости, величина приложенной силы.
При переломах дистального отдела лучевой кости повреждается суставной хрящ, что приводит к развитию артроза лучезапястного сустава. Кроме того, в момент травмы разрываются связки запястья, что нередко приводит к нестабильности в кисти и лучезапястном суставе.
Перелом в нижней трети луча чаще всего является следствием падения на вытянутую руку. Кисть при этом переразогнута.
При осмотре в глаза бросается выраженная деформация лучезапястного сустава. Также перелом проявляется локальной болезненностью и отеком. Попытки движений в лучезапястном суставе крайне болезненны.
Большую часть информации, необходимой для планирования лечения, можно получить из простых рентгенограмм. Однако в более сложных случаях полезна компьютерная томография (КТ). КТ обеспечивает нас максимально точной информацией о положении и размерах фрагментов перелома. КТ с трехмерной реконструкцией может дать цельное представление о повреждении лучезапястного сустава и позволяет спланировать операцию.
Переломы дистального отдела лучевой кости могут сопровождаться повреждениями треугольного фиброзно-хрящевого комплекса и связок запястья. Высокоэнергетичные травмы могут сопровождаться переломами ладьевидной кости.
Если отсутствует выраженное смещение, перелом можно лечить консервативно, то есть без операции.
Рука фиксируется гипсовой повязкой. Через две недели проводится контрольная рентгенография для исключения вторичного смещения отломков. При отсутствии смещения гипс сохраняют еще на три недели. Если произошло вторичное смещение отломков, показано оперативное лечение.
Такие переломы требуют закрытой репозиции. Закрытая репозиция подразумевает под собой установку костных отломков перелома в правильное положение без операции. Закрытая репозиция производится под местной анестезией. Врач вытягивает кисть по длинне, одновременно устраняя смещение костных отломков. После репозиции на руку накладывается гипсовая повязка. Для контроля положения отломков проводится рентгенография. Если положение отломков правильное, то пациент далее лечится в гипсе. Сращение перелома в среднем занимает 5–6 недель. По истечении данного периода времени гипсовая повязка удаляется, а пациенту разрешается разработка движений в суставе.
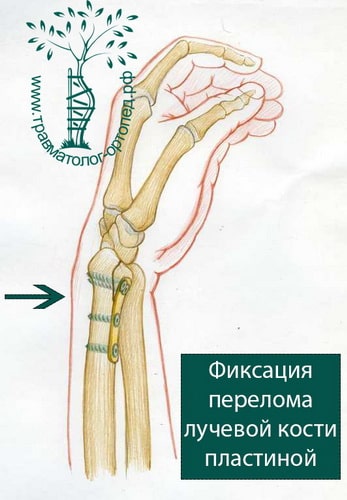
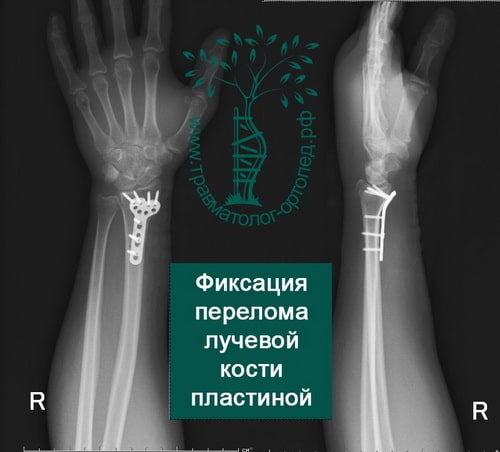
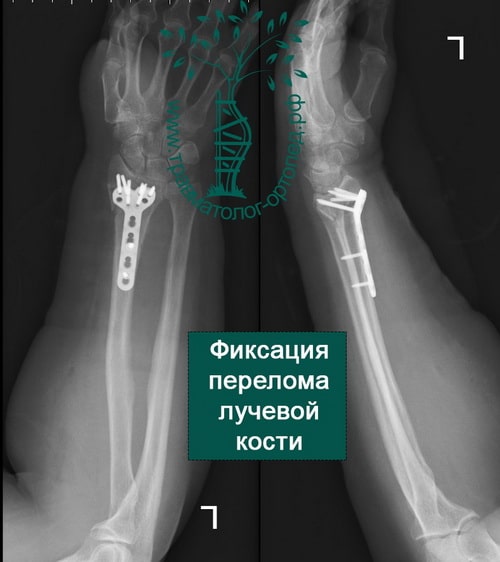
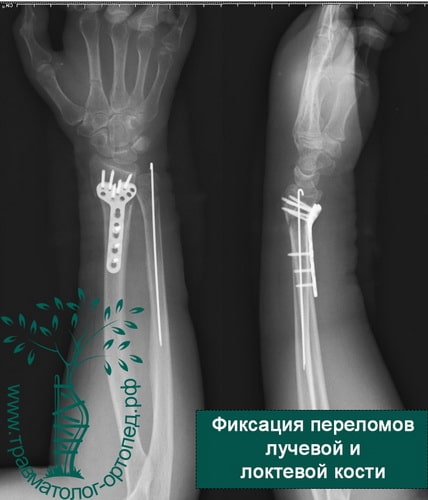
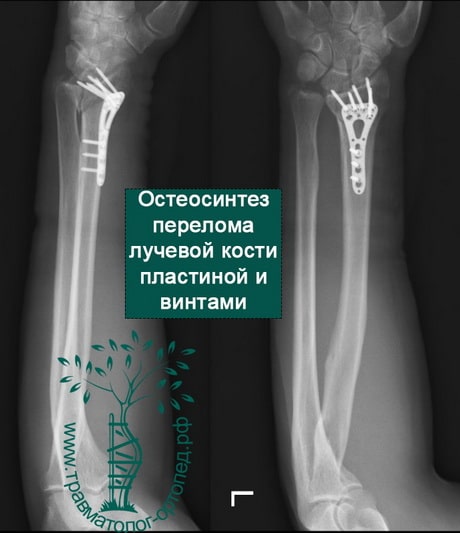
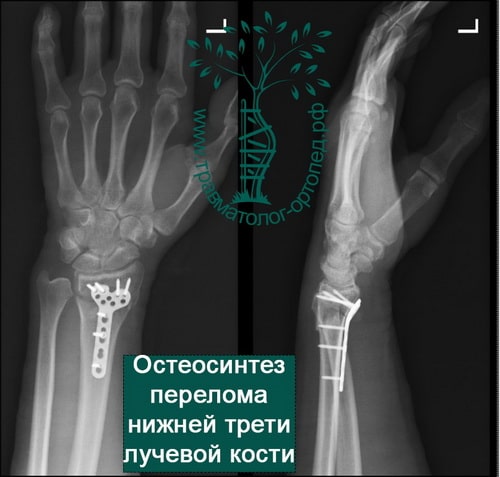
При сохранении смещения отломков после закрытой репозиции пациенту показано оперативное вмешательство. Цель операции — восстановление правильной анатомии и функции лучезапястного сустава. Во время операции производятся открытая репозиция костных отломков и фиксация их пластиной и винтами.
При многооскольчатых и раздробленных переломах вправление и фиксация гипсовой повязкой неэффективны. Гипсовая повязка при таких видах переломов не способна удержать костные отломки в правильном положении до их сращения.
В настоящее время основной метод лечения подобных переломов — хирургический. Во время хирургического вмешательства восстанавливают анатомию лучевой кости и ее суставной площадки. Для того чтобы стабильно зафиксировать перелом на время сращения, используют специальные пластины и блокируемые винты. Применение пластин и винтов подобной конструкции почти всегда обеспечивает отличные результаты лечения.
У молодых пациентов многооскольчатые внутрисуставные переломы луча происходят под воздействием значительной травмирующей силы. Благоприятный исход таких переломов возможен только при условии точного восстановления анатомии лучезапястного сустава и раннего начала движений в суставах руки.
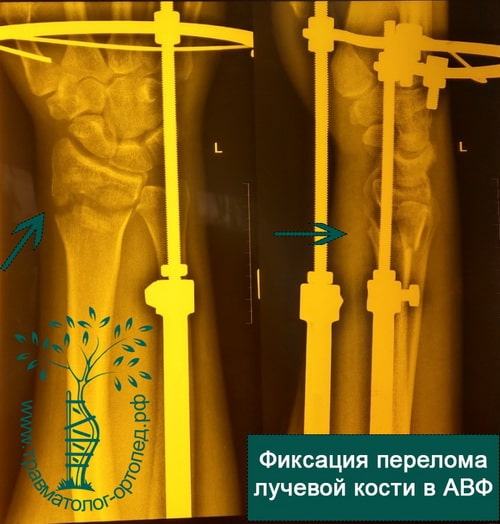
При открытых переломах лучевой кости, когда сразу установить пластину не представляется возможным из-за высокого риска гнойных осложнений, конечность фиксируется аппаратом внешней фиксации. В аппарате внешней фиксации перелом растягивают, тем самым устраняя грубое смещение. Фиксация перелома в аппарате позволяет ране в области перелома зажить без осложнений. После заживления раны и нормализации состояния кожных покровов аппарат внешней фиксации снимают, выполняют открытую репозицию и окончательную фиксацию костных отломков пластинами и винтами.
Все пациенты после операции выполняют упражнения для пальцев кисти, локтевого и плечевого суставов. Пациентов, у которых рука зафиксирована аппаратом внешней фиксации, обучают уходу за зонами установки спиц или стержней. После фиксации перелома пластиной и винтами постепенные движения в лучезапястном суставе начинают на следующий день после операции. Физиотерапия способствует уменьшению отека и боли в области послеоперационной раны.
Довольно часто встречается неправильное срастание перелома. Обычно неправильное сращение связано с неполной репозицией перелома во время операции или при лечении в гипсе. У пожилых пациентов небольшие смещения хорошо переносятся и вызывают незначительные нарушения функции. Сильные деформации могут сопровождаться снижением силы хвата кисти, косметическими нарушениями, тугоподвижностью в лучезапястном суставе. При выраженных функциональных отклонениях и молодом возрасте пациента проводится хирургическое лечение в объеме остеотомии лучевой кости для устранения ее деформации.
Артроз лучезапястного сустава часто наблюдается после внутрисуставных переломов дистального отдела лучевой кости.
После лечения перелома луча при отказе от выполнения упражнений может развиваться скованность в плечевом и локтевом суставах, а также в суставах пальцев кисти.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов лучевой кости — от 39500 рублей до 79500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или проводниковая анестезия)
- Остеосинтеза переломов в области лучезапястного сустава
- Расходные материалы (пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
Костей предплечья две - лучевая и локтевая (рис.2). Они находятся рядом и параллельны, если ладонь при поднятой вверх руке направлена назад; если же ладонь развернуть в противоположную сторону, то есть вперед, то лучевая и локтевая кости как бы перекрещиваются.
Лучевая кость, radius (рис.3), находится (естественно) на лучевой стороне предплечья, то есть на той же его стороне, что и большой палец. Она обладает вытянутым телом, округлым с лучевой и заостренным с локтевой стороны, и двумя концами: проксимальным, с цилиндрической головкой и сравнительно массивным дистальным. Кроме того, недалеко от проксимального конца лучевой кости на локтевой ее стороне расположена хорошо развитая бугристость, к которой прикрепляется двуглавая мышца плеча.
Локтевая кость, ulna (рис.4), в противоположность лучевой, имеет более массивный проксимальный конец и менее массивный дистальный, несущий на себе круглую головку, завершающуюся шиловидным отростком.
Большая часть боковой поверхности головки занята суставной окружностью - поверхностью, которая вместе с локтевой вырезкой лучевой кости образует дистальный лучелоктевой сустав.
Плечевая кость, humerus (рис.6), имеет вытянутое округлое тело и два конца - проксимальный и дистальный.
Ближе к дистальному концу тело расширяется в стороны, образуя отчетливые края - латеральный и медиальный (первый - довольно острый), переходящие в своей дистальной части в шероховатые выпуклости - латеральный и медиальный надмыщелки, к которым прикрепляются многие мышцы предплечья; медиальный надмыщелок выражен более отчетливо и легко прощупывается.
Дистальный конец кости содержит две суставных поверхности: это шаровидная головочка, capitulum humeri, иначе называемая головкой мыщелка, сочленяющаяся с лучевой костью, и блок асимметричной блоковидной формы, сочленяющийся с блоковидной вырезкой локтевой кости.
С передней стороны кости над головкой мыщелка и блоком располагаются, соответственно, лучевая и венечная ямки, в последнюю при крайнем сгибании локтя входит венечный отросток локтевой кости.
С задней стороны кости головка мыщелка не видна, зато над блоком располагается глубокая ямка локтевого отростка, в которую при полном разгибании локтя входит локтевой отросток локтевой кости. Рядом с ней, с медиальной стороны, расположена бороздка локтевого нерва. Венечная и локтевая ямки почти соприкасаются: костная пластинка, их разделяющая, весьма тонка, а иногда и продырявлена.
В средней части тела кости на ее передней стороне расположена дельтовидная бугристость - место прикрепления соответствующей мышцы.
Ближе к проксимальному концу тело расширяется, образуя хирургическую шейку (называемую так по причине частых переломов плеча в этом месте), которая затем переходит в головку плеча (caput humeri), отделенную от кости неглубокой бороздкой - анатомической шейкой. Перед анатомической шейкой расположены два бугорка - большой (латерально) и малый (спереди), между ними располагается отчетливая межбугорковая борозда, в которой лежит сухожилие двуглавой мышцы плеча (длинной головки).
Многие из них (и все, описываемые ниже) прикрепляются именно к плечевой кости, причем преимущественно к надмыщелкам (латеральному и медиальному).
Плечелучевая мышца, m. brachioradialis (рис.9), веретенообразной формы, в дистальной своей части, как и большинство мышц предплечья, превращается в длинное сухожилие, прикрепляющееся к лучевому краю лучевой кости вблизи ее дистального конца. Проксимальный конец прикрепляется к латеральному краю плечевой кости длинной узкой полоской.
Длинный лучевой разгибатель запястья, m. extensor carpi radialis longus (рис.10), веретенообразная мышца с длинным сухожилием, составляющим около двух третей ее длины и прикрепляющимся к тыльной поверхности основания 2-й пястной кости. Проксимальный конец мышцы прикрепляется к плечевой кости чуть проксимальнее латерального надмыщелка
Разгибатель пальцев, m. extensor digitorum (рис.11) - веретенообразной формы. Проксимальный конец прикрепляется к латеральному надмыщелку плечевой кости. Несколько дистальнее середины предплечья мышечное брюшко переходит в четыре рядом лежащих сухожилия, которые на уровне запястья веерообразно расходятся, идут по тыльным поверхностям 2 - 5-й пястных костей и пальцев, прикрепляясь в конце к тыльной стороне оснований средних и дистальных фаланг этих пальцев.
Локтевой разгибатель запястья, m. extensor carpi ulnaris (рис.12) - веретенообразная мышца, расположенная на тыльно-локтевой части предплечья.
Локтевой сгибатель запястья, m. flexor carpi ulnaris (рис.13), находится на локтевом крае предплечья
Длинная ладонная мышца, m. palmaris longus (рис.14) - веретенообразная, с весьма коротким брюшком, прикрепляющимся спереди к медиальному подмыщелку плечевой кости. Располагается на ладонной поверхности предплечья. Длинное сухожилие мышцы, перейдя запястье, вплетается в ладонный апоневроз - сухожильное растяжение, находящееся непосредственно под кожей ладони и покрывающее большую часть поверхности пясти.
Лучевой сгибатель запястья, m. flexor carpi radialis (рис.15), расположенный на ладонной стороне предплечья. Мышца довольно большая, плоская; в дистальной части превращается в сухожилие, прикрепляющееся к ладонной поверхности основания 2-й пястной кости. При напряжении мышцы, а зачастую и в расслабленном состоянии, сухожилие отчетливо контурируется на нижней четверти предплечья рядом с сухожилием длинной ладонной мышцы по лучевую сторону от последнего. В проксимальной части прикрепляется (спереди) к медиальному надмыщелку плечевой кости.
Поверхностный сгибатель пальцев, m. flexor digitorum superficialis (рис.16), расположен с ладонной стороны предплечья, но вопреки своему названию, является мышцей второго слоя (глубокий сгибатель пальцев залегает еще глубже), располагающейся под тремя вышеописанными мышцами, то есть локтевым сгибателем запястья, длинной ладонной мышцей и лучевым сгибателем запястья. В своем проксимальном отделе мышца состоит из двух частей: узкой и длинной плечелоктевой головки, прикрепляющейся спереди к медиальному надмыщелку плечевой кости и венечному отростку локтевой, и широкой лучевой головки, прикрепляющейся косой узкой полоской к ладонной поверхности лучевой кости. Головки объединяются вместе с локтевой стороны предплечья и, следуя дистально, превращаются в четыре сухожилия, которые, пройдя через запястье ближе к его локтевому краю, расходятся веером по пясти к основанию 2-5-го пальцев и затем следуют по их ладонной стороне до прикрепления к краям основания средних фаланг.
Лопатка в целом, исключая два замысловатых отростка, представляет собой плоскую треугольную кость, располагающуюся углом вниз за верхними ребрами (от 2-го до 8-го), сзади и несколько латерально по отношению к туловищу. У нее различают верхний край (тонкий), медиальный край (несколько толще) и латеральный край, к которому лопатка существенно утолщается. Особенно это относится к ее верхнему отделу, где находится латеральный угол лопатки, на латеральной поверхности которого располагается чуть вогнутая суставная впадина, соединяющаяся вместе с головкой плечевой кости в плечевой сустав. Суставной впадине предшествует небольшое, типа канавки, сужение латерального угла - шейка лопатки. Верхний угол лопатки расположен вверху ее медиального края; сразу вслед за ним в латеральную сторону и несколько вниз идет верхний край лопатки, от которого (близ суставной впадины) отходит округлый клювовидный отросток, который вначале идет медиально и вверх, а затем быстро выгибается латерально и чуть вниз.
От задней поверхности лопатки отходит большой гребень - лопаточная кость, прикрепляющаяся по широкой линии, идущей от шейки лопатки медиально и немного вниз. Лопаточная кость идет в латеральном направлении, затем изгибается вперед, образуя плоский плечевой отросток (акромион), на передне-медиальной поверхности которого имеется небольшая плоская суставная поверхность, сочленяющаяся с ключицей. В месте перехода ости в акромион имеется небольшое сужение кости - своеобразная "шейка" плечевого отростка. Над лопаточной костью располагается глубокая надостная ямка, а под костью, соответственно, подостная ямка - неглубокая, но обширная, занимающая почти всю заднюю поверхность лопатки ниже ости.
Обращенная к туловищу поверхность лопатки называется реберной, она немного вогнута.
Ключица, clavicula (рис.19) - небольшая, но ответственная кость, слегка изогнутая и располагающаяся горизонтально над грудной клеткой. Она имеет тело, несколько сплющенное в вертикальном направлении (за исключением медиальной части, где она округла), и два конца: акромиальный (латеральный) - сочленяющийся с акромионом, и грудинный (медиальный), сочленяющийся с грудиной. Обе суставные поверхности (акромиальная и грудинная) практически плоские, причем акромиальная направлена вперед и латерально, грудинная (при опущенном плече) - медиально.
Двуглавая мышца плеча, m. biceps brachii (рис.20), или бицепс, веретенообразная, занимает переднюю часть плеча. В дистальном конце мышца сужается и переходит в мощное сухожилие, прикрепляющееся к бугристости лучевой кости. Рельефное брюшко ближе к плечевому суставу разветвляется на две головки. Латерально расположенная длинная головка превращается в сухожилие, лежащее в межбугорковой борозде, проходящее далее сквозь полость плечевого сустава и прикрепляющееся к небольшому бугорку прямо над суставной впадиной лопатки. Медиальная короткая головка, также превращаясь в сухожилие, прикрепляется к концу клювовидного отростка лопатки.
Плечевая мышца, m. brachialis (рис.21), располагается на передней поверхности плечевой кости под двуглавой мышцей плеча. Мышца прикрепляется к передней поверхности плечевой кости на обширном пространстве, занимающем почти всю дистальную половину этой поверхности. В своей дистальной части мышца проходит спереди от локтевого сустава, срастаясь с суставной капсулой, и прикрепляется к локтевой кости недалеко от ее проксимального конца.
Трехглавая мышца плеча, m. triceps brachii (рис.22), в просторечии трицепс, - самая крупная мышца плеча, объект особой заботы культуристов. Располагается в задней части плеча. В своей дистальной части мышца представляет собой мощное брюшко, которое ближе к локтю превращается в широкое сухожилие, прикрепляющееся к локтевому отростку кости по всей его проксимальной и отчасти задней поверхности. Поднимаясь проксимально, мышца делится на три головки, две из которых, длинная и латеральная, расположены более поверхностно, то есть на задней поверхности плеча, а третья, медиальная, - более глубоко, между первыми двумя и плечевой костью.
Дельтовидная мышца, m. deltoideus (рис.22), накрывает плечевой сустав, имеет вид толстого треугольника, обращенного вершиной вниз. Мышца состоит из мышечных пучков, веерообразно расходящихся от дельтовидной бугристости плечевой кости к дистальной части переднего края ключицы, переднему, боковому и заднему краям акромиона и задней части лопаточной ости. На подходе к ости мышечные волокна превращаются в сухожильные.
Читайте также:


