Болит бугристость лучевой кости

- Причины
- Клинические признаки
- Диагностика
- Лечебная тактика
Стилоидит в лучезапястном суставе – дегенеративно-воспалительное заболевание опорно-двигательной системы, при котором поражаются сухожилия в области сочленения. Патология чаще встречается в возрасте после 35 лет и относится к болезням, связанным с профессиональной деятельностью. Стилоидит возникает вследствие регулярного перенапряжения и хронической травматизации сухожилий лучезапястного сустава при однообразном сгибании и разгибании кисти. В группу риска входят швеи, строители, шахтеры, доярки, музыканты, секретари, системные администраторы. Заболевание часто встречается у людей, которые активно пользуются компьютером.
Причины
В области лучезапястного сустава под тыльной связкой проходят сухожилия предплечья. Они крепятся к шиловидному отростку лучевой и локтевой кости. Сухожилия образуют канал, в котором пролегает срединный нерв, участвующий в иннервации кисти и пальцев. Воспаление сухожилий, прикрепленных к шиловидному отростку лучевой кости, приводит к возникновению лучевого стилоидита. Воспалительно-дистрофический процесс в сухожилиях, которые крепятся к шиловидному отростку локтевой кости, вызывает локтевой стилоидит. Лучевая форма встречается в 95% клинических случаев, в 5% случаев регистрируют локтевой стилоидит.
При однообразных движениях в лучезапястном суставе, связанных с профессиональной деятельностью или длительной работой за компьютером в домашних условиях, возникает микротравматизация сухожилий. Надрыв сухожильных волокон вызывает воспаление соединительной ткани, что приводит к сужению запястного канала, ущемлению проходящих в нем сосудов и срединного нерва. Иногда заболевание возникает вследствие травмы кисти и переразгибания большого пальца руки. Длительное течение болезни способствует фиброзному перерождению связок и полной утрате способности кисти к сгибанию и разгибанию.
Хроническое воспаление приводит к отложению в участке микротравм солей кальция, разрастанию костной ткани в области повреждения и образованию остеофитов. Нарушение анатомического строения сухожилий и костей способствует ухудшению функции лучезапястного сустава. Сухожилия становятся менее эластичными, костные наросты травмируют окружающие мягкие ткани, что вызывает постоянный болевой синдром и потерю трудоспособности.
Клинические признаки
Лучевой и локтевой стилоидит в большинстве случаев развивается медленно в течение многих лет. Острое начало заболевания характерно для травм лучезапястного сустава с последующим воспалительно-дистрофическим процессом в сухожилиях. На ранних этапах болезни возникают периодические боли в области запястья после физических перегрузок кистей. Непродолжительный отдых устраняет неприятные ощущения. Поэтому больные в начале заболевания редко обращаются к врачу, предпринимают самостоятельные попытки устранения болей при помощи мазей и растирок.
Без лечения стилоидит прогрессирует и переходит в хроническую форму. Утолщение сухожилий, их калицификация и формирование остеофитов локтевой или лучевой кости способствует нарастанию болевого синдрома. В тяжелых клинических случаях возникает сдавливание и воспаление нервов и сосудов, проходящих в лучезапястном канале. Вследствие этого болевой синдром становится интенсивным и постоянным, нарушается кровоснабжение и трофика кистей, снижается чувствительность и двигательная активность пальцев рук.
- ноющие боли в области запястья;
- болевые ощущения распространяются в пальцы кисти и локоть;
- усиление дискомфорта в лучезапястном суставе при отведении большого пальца, сгибании кисти, в ночное время суток, при перемене погоды;
- признаки местного воспаления запястья – припухлость, покраснение кожи, повышение температуры, сглаженность контуров сустава;
- хруст в пораженных сухожилиях при движении;
- ограничение двигательной активности кисти, ухудшение мелкой моторики пальцев, затруднение в захвате и удержании предметов;
- снижение болевой и тактильной чувствительности кистей;
- чувство покалывания, жжения, онемения в пальцах пораженной руки;
- снижение мышечного тонуса и мышечной силы кисти.
Для повышения эффективности терапии и снижения риска осложнений, связанных с ущемлением сосудисто-нервного пучка, необходимо обратиться к врачу при первых симптомах стилоидита.
Диагностика
При возникновении болей в области запястья необходимо обратиться за консультацией к терапевту или травматологу. Для постановки диагноза доктор собирает жалобы больного, выясняет условия появления дискомфорта в лучезапястном суставе и возможные причины заболевания.
В пользу стилоидита свидетельствует зрелый возраст пациента, его профессиональная деятельность, недавно перенесенные травмы кисти. Для уточнения диагноза проводят инструментальные методы исследования:
- рентгенографию лучезапястного сустава;
- компьютерную или магнитно-резонансную томографию кисти;
- УЗИ запястья.
Инструментальная диагностика выявляет микротравмы и фиброзные изменения сухожилий, сужение лучезапястного канала, отложения солей кальция, образование остеофитов в области локализации шиловидного отростка лучевой или локтевой кости.
Лечебная тактика
После постановки точного диагноза назначают терапию, согласно тяжести заболевания. Лечение стилоидита в большинстве случаев проводят консервативным методом. В запущенных стадиях болезни с образованием фиброзного кольца под тыльной связкой запястья, формировании крупных остеофитов и кальцинатов, стойком болевом синдроме, неэффективности консервативной терапии назначают хирургическое вмешательство. Операция заключается в иссечении деформированных тканей сухожилий, декомпрессии нервно-сосудистого пучка и мышечных волокон, удалении кальцинатов и костных наростов.
Лечение стилоидита консервативным методом включает:
- обездвиживание кисти в лучезапястном суставе на 2 недели при помощи лонгет или ортезов;
- приложение пакета со льдом на область сустава 3 раза в сутки в первые дни терапии;
- негормональные противовоспалительные препараты для нейтрализации боли и снижения воспалительной реакции тканей (ибупрофен, мовалис, диклофенак, кеторолак);
- глюкокортикоиды в инъекциях (блокады запястья с кеналогом, дипроспаном, гидрокартизоном);
- средства для улучшения кровотока в поврежденных сухожилиях (трентал, курантил, пентоксифиллин);
- физиопроцедуры на область запястья (озокерит, магнитотерапия, электрофорез с лидазой, ультразвук);
- магнитно-волновая терапия на стадии затихания острого воспалительного процесса для безоперационного удаления кальцинатов, фиброзных тяжей, остеофитов;
- лечебная физкультура для разработки лучезапястного сустава, нормализации кровотока и метаболизма в участке поражения сухожилий.
Методы официальной медицины можно дополнить народными средствами для уменьшения воспаления и болевого синдрома. Перед использованием нетрадиционного лечения необходимо посоветоваться с лечащим врачом.
- Настойка из перегородок грецкого ореха. Стакан сырья смешать с полулитром водки, герметично закрыть емкость и настоять в течение 18 дней. Настойку пить по десертной ложке трижды в сутки перед трапезой. Курс лечения составляет 1-1,5 месяца.
- Отвар из свежих или сухих ягод черемухи. Свежие ягоды в количестве 80 грамм или сухие в количестве 30 грамм залить стаканом кипятка, поставить на водяную баню и томить на протяжении получаса. Принимать снадобье по трети стакана дважды в сутки 15-20 дней.
- Ежедневно в пищу добавлять куркумин не более 0,5 грамм в качестве приправ в горячие и холодные блюда.
Сочетание народного и консервативного лечения улучшает прогноз заболевания и приводит к стойкому положительному результату.
Стилоидит – это заболевание, которое сопровождается разрушением сухожилий, прикрепленных в области шиловидного отростка лучевой или локтевой кости, что приводит к нарушению функции запястья. Своевременная диагностика и терапия болезни приводит к выздоровлению и предупреждает развитие инвалидности.
Кисть имеет исключительно важное значение в повседневной жизни и профессиональной деятельности человека. Трудно представить какую-либо деятельность без адекватной двигательной функции руки. Высокая мобильность и пластичность кисти обеспечивается благодаря лучезапястному суставу.

По своему строению сустав является сложным сочленением, в образовании которого принимает участие несколько костей: лучевая, локтевая и запястные (полулунная, ладьевидная, трехгранная).
Стабильность такого соединения обеспечивается развитыми связками, которые формируют плотную сеть запястья. Это позволяет кисти выдерживать значительные нагрузки.
Учитывая активную вовлеченность кисти во всех сферах человеческой жизни, любые отклонения в работе лучезапястного сустава вызывают особую обеспокоенность. Наиболее часто приходится сталкиваться с болью в указанной области. Как правило, это является признаком патологических изменений в самом суставе или окружающих тканях.
Появление боли служит сигналом о неполадках в организме. Нельзя пренебрегать этим симптомом, уделив ему должное внимание, можно уберечься от многих осложнений.
Причины
Боль в запястье имеет различное происхождение – она может быть вызвана травмой, воспалением, сжатием нервных волокон, дегенеративными процессами. Все зависит от патологии, которая стала причиной возникновения этого симптома. К подобным заболеваниям можно отнести:
- Травмы лучезапястного сустава (ушибы, вывихи, растяжения, переломы).
- Тендовагинит (болезнь де Кервена), перитендинит, синовит, стилоидит.
- Туннельные синдромы.
- Артриты.
- Остеоартроз.
Кроме того, боль в руке может иметь отраженный характер – при болезнях шейного отдела позвоночника, локтевого и плечевого сустава. При этом патологические импульсы из первичного очага распространяются по ходу нервных волокон, создавая впечатление изменений в лучезапястном сочленении.
Патология лучезапястного сустава часто возникает у людей, занимающихся монотонным ручным трудом, спортсменов, а также не является редкостью в обычных бытовых условиях. Кроме того, провоцировать указанные изменения могут некоторые заболевания общего характера, протекающие с поражением опорно-двигательного аппарата.
Большое разнообразие причин боли в суставах руки создает некоторые сложности в диагностике заболевания. Однако, у опытного специалиста, знакомого с особенностями каждой болезни, не возникнет сомнений в правильности диагноза.
Симптомы

Боль в суставе – только симптом, указывающий на возможность развития многих заболеваний. Для того чтобы определить, какая патология вызвала появление такого признака, необходимо обратить внимание на другие проявления, характерные для различных болезней. Подробное рассмотрение сходств и отличий в симптоматике позволит поставить точный диагноз и определить необходимую лечебную тактику.
Проявления травм лучезапястного сустава зависят от вовлеченных структур и степени их повреждения. Нарушение целостности связок, мышц и костей будет сопровождаться схожими признаками. Некоторые из них могут наблюдаться не только при травме, но и при воспалении, а поэтому необходимо дальнейшее определение вида патологии. К таким симптомам относят:
- Боль в месте повреждения (возможно ее распространение на соседние участки).
- Отечность мягких тканей.
- Гематома (при повреждении сосудов).
- Ограничение движений конечностью.
- Деформация сустава.
- Болезненность при пальпации руки.
Переломы часто затрагивают кости запястья и характеризуются нетяжелым течением. Их проявления часто скрываются за растяжением связок, а поэтому диагностика может запаздывать, что создает условия для дальнейшего развития тугоподвижности.
Если произошел перелом лучевой кости, то симптоматика становится более выраженной, положительны пробы с нагрузкой по оси, можно услышать крепитацию (хруст) костных отломков при пальпации.
Ушибы запястья могут протекать с явлениями гемартроза, когда кровь скапливается в полости сустава.
В таких случаях нарастает видимая припухлость, движения в кисти ограничиваются из-за боли. В быту чаще происходит повреждение правой руки, которая у большинства людей функционально более активна.
При острой травме нельзя ждать развития всех симптомов – нужно сразу же обратиться к врачу, чтобы предупредить возможные осложнения.
Воспаление общего сухожильного влагалища большого пальца (приводящей мышцы и короткого разгибателя) приводит к формированию специфического тендовагинита – болезни де Кервена. При этом в области шиловидного отростка лучевой кости образуется соединительная ткань, что приводит к рубцеванию и сужению синовиального канала.
Болезнь де Кервена характеризуется признаками, которые отличают ее от других тендовагинитов:
- При отведении кисти возникает боль в области шиловидного отростка, которая может отдавать в кончик большого пальца или локоть.
- Болезненность при надавливании на точку в области суставной щели на 1 см от шиловидного отростка.
- Разгибание большого пальца не причиняет боли.
Патология развивается при постоянной нагрузке на большой палец с необычными движениями (например, у пианистов или портных).
Если нервы проходят в костных или сухожильных каналах, то при их ущемлении могут развиваться туннельные синдромы. Причиной патологии может быть отечность тканей или образование плотных наростов. К подобным заболеваниям относят синдром запястного (карпального) канала.
Он характерен для людей, длительное время занятых работой на компьютере. Это связано с неудобным положением руки, напряжением одних и тех же мышц.
Проявления туннельного синдрома возникают постепенно. Чаще наблюдается поражение правой руки, которая работает с компьютерной мышью. При этом характерна постоянная боль в области запястья и ладонной поверхности кисти. Может наблюдаться онемение кожи и снижение силы мышц.
Если болит лучезапястный сустав, необходимо исключить профессиональный характер патологии, поскольку, устранив причину туннельного синдрома, болезнь проходит бесследно.

Распространенной причиной боли в запястье является артрит. Воспаление суставной капсулы может быть опосредовано различными факторами – инфекционными, иммунными, аллергическими, метаболическими. Лучезапястное сочленение может быть вовлечено в патологический процесс при ревматоидном артрите, подагре, ревматизме, системной красной волчанке, реактивных артритах (при бруцеллезе, иерсиниозе, туберкулезе).
В случае системных заболеваний будут присутствовать проявления со стороны других органов, а не только суставные поражения. Кроме того, будут определенные специфические признаки, позволяющие заподозрить патологию. К таким можно отнести:
Кроме боли при артритах возникают другие местные проявления воспалительного процесса: отечность, повышение кожной температуры, покраснение, нарушение функции сустава. Хроническое течение болезни приводит к заметным деформациям.
Жалобы на боли в суставах нередко предъявляют пациенты пожилого возраста, у которых развиваются дистрофически-дегенеративные процессы в хрящевой ткани. Поставить диагноз остеоартроза можно на основании таких клинических данных:
Нередко артрозные изменения возникают после травм лучезапястного сустава, особенно при внутрисуставных переломах.
Хотя остеоартроз и является спутником старения, его первые признаки могут появляться даже в молодом возрасте.
Диагностика

Каждое заболевание, сопровождающееся болью в суставах, имеет характерные лабораторные или инструментальные признаки, которые позволяют поставить точный диагноз. Одних клинических признаков в большинстве случаев недостаточно. Обследование проводится в соответствии с принятыми стандартами и клиническими рекомендациями. Комплекс дополнительных методов при болях в лучезапястном суставе может включать:
- Клинический, биохимический, иммунологический анализ крови.
- Клинический анализ мочи.
- Рентгенографию.
- Диагностическую пункцию сустава.
- Магнитно-резонансную томографию.
- УЗИ сустава.
- Компьютерную томографию.
- Артроскопию.
Нередко приходится использовать несколько методов, чтобы определить причину возникающих симптомов. Необходимо доверять только подтвержденным данным, поскольку точный диагноз – это почти половина лечения.
Лечение
Лечить прежде всего нужно то заболевание, которое вызвало боль в кисти. Одной симптоматической терапией, как правило, обойтись невозможно. Поэтому важен комплексный подход к проблеме – всестороннее воздействие на патологический процесс с учетом его степени и особенностей организма пациента. Объединив известные традиционные методы лечения, при болях в лучезапястном суставе можно использовать:
- Иммобилизацию бинтом или гипсовой повязкой.
- Медикаментозное лечение.
- Физиотерапию.
- Массаж и ЛФК.
- Оперативное лечение.
Каждый способ имеет определенные особенности при различных заболеваниях, а поэтому необходима четкая дифференцировка патологии.
Существует широкий арсенал лекарственных средств, которые можно использовать при болезнях лучезапястного сустава. Многие из них – специфические препараты, применимые только при отдельной патологии. Поэтому их назначать может только врач после всестороннего обследования пациента. В качестве общей терапии могут назначать такие лекарства:
- Обезболивающие.
- Противовоспалительные.
- Противоотечные.
- Витамины.
При болезни де Кервена хороший эффект оказывают местные блокады с гормонами (Дипроспаном, Кенологом). Артрозы требуют назначения хондропротекторов (хондроитина сульфат). Если у пациента диагностирован ревматизм или инфекционные артриты, необходимо применение антибиотиков.
Системные болезни соединительной ткани требуют применения цитостатиков и глюкокортикоидов. Препараты применяются в соответствии с врачебными рекомендациями. Самолечение недопустимо.
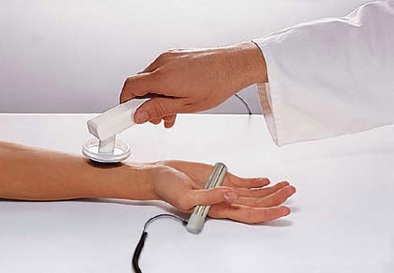
Физиопроцедур станут хорошим дополнением к медикаментозному лечению при травмах сустава, туннельных синдромах, болезни де Кервена и остеоартрозе. При этом можно рекомендовать прохождение курсов:
- Электрофореза.
- УВЧ-терапии.
- Магнитотерапии.
- Парафино- и грязелечения.
- Лазеротерапии.
При ревматоидном артрите и системной красной волчанке физиотерапия противопоказана, поскольку может вызвать обострение процесса. Только физиотерапевт может подобрать оптимальные процедуры для каждого пациента.
Лечебная физкультура и массаж являются незаменимыми компонентами реабилитации после травм, лечения остеоартроза и туннельных синдромов. Если проводилась иммобилизация конечности, то большое значение отводится ранней двигательной активности.
Сначала выполняют упражнения для неповрежденных участков руки, а после снятия повязки – и для травмированного сустава.
Можно рекомендовать проведение гимнастики и при артритах, но только в период ремиссии. Массаж и ЛФК позволяет восстановить функцию сустава, избежать развития контрактур и улучшить общее состояние пациента.
Хирургическое вмешательство показано в случае тяжелых травм (переломов, разрывов связок, внутрисуставных повреждениях). Как правило, пользуются мини-инвазивными методиками, которые позволяют выполнить операцию с помощью артроскопа, а при переломах – открытым доступом.
Выполняют сшивание поврежденных связок, сухожилий, удаление патологически измененных тканей.
При тяжелых переломах может потребоваться остеосинтез металлическими винтами, с помощью которых фиксируют костные отломки.
Если болит лучезапястный сустав, нельзя этим пренебрегать – необходимо своевременно обратиться к врачу. Это позволит выявить заболевание на ранней стадии и провести адекватное лечение.
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

У взрослых людей избыточная бугристость костей может быть признаком гипофизарной дисфункции с выделением избыточного количества гормона роста. Обычно таким образом проявляется аденома гипофиза. Поэтому, в зависимости от возраста бугристость костей, обнаруженная при рентгенографическом или МРТ обследовании, должна пристально рассматриваться, дифференцированно классифицироваться и подвергаться комплексному терапевтическому воздействию в случае такое необходимости.
Если у вас или вашего ребенка обнаружена бугристость костей, то советуем без промедления посетить врача ортопеда. Также вам может потребоваться консультация эндокринолога, остеопата и манулаьного терапевта. Записаться на бесплатный прием к ортопеду или мануальному терапевту вы может прямо сейчас. В нашей клинике мануальной терапии первый прием для всех пациентов проводится бесплатно. В ходе консультации врач проводит осмотр и сбор анамнеза, устанавливает предварительный диагноз, дает индивидуальные рекомендации по проведению диагностики и лечения.
Бугристость берцовых и бедренных костей
В детском возрасте довольно долго сохраняется бугристость берцовых костей, за счет чего происходит быстрое увеличение роста малыша. В подростковом возрасте сохраняется некоторая бугристость бедренной кости, но уже ближе к достижению возраста в 15-ть лет эти точки роста полностью закрываются. Костный скелет начинает формироваться по принципу утолщения и набора массы.
Стоит исключать из жизни ребенка следующие факторы негативного влияния:
- избыточная масса тела – приводит к увеличению физической, механической и кинетической нагрузки на точки роста костной ткани, замедляет процесс формирования новых трабекул, делает потенциально опасным процессом утолщение головок костей и их искривление;
- дефицит витамина D, спровоцированный неправильной работой толстого кишечника или недостаточным количеством солнечных лучей – приводит к разрушению связей солей кальция в костной ткани, недостаточности их усвоения, остеопорозу (в первый год жизни может развиваться рахит);
- занятия спортом с массивной физической нагрузкой на костный скелет (тяжелая атлетика, подвижные спортивные игры, сумо, бокс и другие виды борьбы);
- искривление позвоночника и другие виды нарушения осанки;
- плоскостопие и косолапость, искривление голеней и бедренных шеек;
- неправильное питание с недостаточным количеством белка и минеральных веществ;
- травматическое воздействие;
- неправильный выбор обуви и одежды;
- ранняя постановка на ножки в младенческом возрасте;
- ведение малоподвижного образа жизни без достаточного количества времени, проводимого на свежем воздухе.
Также стоит исключать различные сопутствующие патологии, такие как нарушение процесса кроветворения, анемия, гипотрофия, дистрофия мышечной ткани и т.д. При появлении первых же признаков патологической бугристости костей важно посетить врача для проведения дифференциальной диагностики. Иногда таким образом проявляются злокачественные новообразования на ранних стадиях своего развития.
Бугристость плюсневой и пяточной кости
Бугристость плюсневой кости в возрасте старше 12-ти лет – это абсолютная патология, поскольку к достижению этого возрастного рубежа данная точка роста костного скелета уже должна инактивироваться. При дальнейшем росте плюсневых костей стопы у ребенка могут появляться разнообразные проблемы с постановкой ног, вальгусной и варусной деформацией голеней, появлением признаков остеохондропатии других структурных частей голеностопного сустава.
- бугристость пяточной или таранной кости возникает по причине недостаточного кровоснабжения определённой области надкостницы или замыкательной пластинки;
- следующий этап – тотальное разрастание костной ткани с компенсаторной целью;
- но на фоне недостаточного кровоснабжения происходит неполная кальцинация новых трабекул;
- в результате они становятся довольно хрупкими;
- на фоне появления многочисленных трещин начинается процесс отложения солей кальция в виде грубых шипов и наростов.
У детей бугристость пяточной кости обычно является следствием травматического воздействия. Без своевременного лечения может постепенно прогрессировать, приводят к искривлению костей, нарушению походки и появлению выраженной боли в голеностопном суставе за счет развития вторичной контрактуры.
Бугристость лучевой и плечевой кости
В проекции верхних конечностей также существуют определённые точки роста, которые в детском и подростковом возрасте обеспечивают гармоничное и равномерное развитие костного скелета. Однако при достижении определённого возраста эти локальные точки роста должны закрываться. Весь процесс регулируется гипофизом за счет выработки гормона роста. Он в большом количестве выделяется у детей и в незначительных концентрациях присутствует в организме взрослого человека.
Если бугристость лучевой кости определяется у взрослого человека, то следует проводить дополнительное обследование с целью исключения риска развития онкологического процесса. Аналогичным образом следует воспринимать и бугристость плечевой кости -важно обнаружить причину её гипертрофии.
Так, дельтовидная бугристость плечевой кости может быть деформирована у спортсменов, которые увлекаются тяжелой атлетикой. В этом месте крепится дельтовидная мышца и при высоких физических нагрузках за счет утолщения сухожилия происходит гипертрофирование участка костной ткани в виде бугристости.
Бугристость головки плечевой кости может быть усилена при сглаживании суставной губы впадины лопатки. Это состояние приводит к формированию факторов риска по развитию привычного вывиха плеча. При устойчивом связочном и сухожильном аппарате с течением времени наблюдается компенсаторная реакция по усилению бугристости плечевой кости в области её головки. Если не предпринимать меры для лечения этого состояния, может наблюдаться сильное разряжение структуры трабекул. Это становится патологической причиной многократных переломов головки плечевой кости.
Остеохондропатия и перелом бугристости большеберцовой кости
Бугристость большеберцовой кости сохраняется в виде точки роста дольше всего. Она полностью закрывается в возрасте 20 – 21 года. До этого момента высока вероятность получения травмы данной области.
Остеохондропатия бугристости большеберцовой кости – это специфическое состояние, характерное для детей, которые ведут активный образ жизни и активно занимаются тяжелоатлетическими видами спорта. Впервые обнаруживается у подростков в возрасте старше 12 – 13 лет. Типичный клинический признак – отставание в развитии голени. Она выглядит слишком короткой и искривленной.
В месте бугристости большеберцовой кости происходит крепление четырехглавой мышцы голени. Она активно сокращается при ходьбе, беге, прыжках и других видах физической нагрузки. Чрезмерное увлечение спортивной ходьбой или бегом может привести к частичной деформации бугристости в месте крепления сухожилия данной мышцы.
Постепенно за счет нарушения процесса кровоснабжения происходит деформация костной ткани – она становится более хрупкой. Это приводит к появлению трещин и переломов. на места срастания поврежденной костной ткани образуется не мозоль, а нарост в виде шипов или шишек. Это довольно неприятное явление, которое может приводить к внешней деформации конечности, развитию контрактуры коленного сустава и утрате подвижности в нем.
Вторичный перелом бугристости большеберцовой кости – это всегда повод для проведения обследования и исключения вероятности развития болезни Осгуда-Шлаттера. Эта патология зачастую развивается в возрасте 10 – 12 лет и без лечения приводит к многочисленным переломам и деформациям костного скелета ребенка.
Стоит обратить внимание на следующие клинические признаки бугристости костей нижних конечностей у детей:
- периодические жалобы на боли в ногах, усиливающиеся даже после незначительных физических нагрузок;
- стремление ребенка к ведению малоподвижного сидячего образа жизни;
- покраснения вокруг крупных суставов (голеностопный, коленный, тазобедренный);
- болезненность при попытке прощупать головки костей, входящих в суставную капсулу;
- скованность движений в утренние часы и после периодов статического напряжения тела;
- отечность мягких тканей и воспалительное утолщение связок, сухожилий и мышц вокруг пораженного сустава.
Для исключения переломов и трещин при появлении подобных симптомов всегда следует прибегать к дифференциальной диагностике с помощью рентгенографического снимка. Более детальные клинические данные можно получить при проведении обследования МРТ.
При отсутствии своевременного лечения возможно развитие серьезных осложнений: асептического некроза костной ткани, последующей за ним фрагментации и частичного замещения фиброзными волокнами. Это может привести к инвалидности и утрате способности к самостоятельному передвижению.
Лечение бугристости большеберцовой кости
Начинать лечение бугристости большеберцовой кости необходимо с устранения причины её образования. Если это выраженные физические нагрузки, то их следует полностью исключить. Целостность костной ткани может быть обеспечена за счет использования фиксирующих лангет, повязок, гипсовых накладок, отрезов и т.д. Правильный вариант фиксации поврежденных участков кости поможет выбрать опытный врач ортопед.
Следующий этап лечения – восстановление процесса кровоснабжения и циркуляции лимфатической жидкости в очаге поражения. Для этих целей разрабатывается индивидуальный курс мануальной терапии, массажа и остеопатии. Помимо этого может использвоаться рефлексотерапия с целью запуска процесса естественной регенерации участков разрушенной костной ткани в области бугристости.
С целью реабилитации разрабатывается комплекс лечебной гимнастики и кинезиотерапии. Это позволяет восстановить работоспособность мышечной ткани и укрепить костный скелет.
Если вам требуется консультация по поводу лечения бугристости костей у детей и взрослых, то вы можете записаться на первичный бесплатный прием к мануальному терапевту или ортопеду в нашей клинике. В ходе приема доктор проведёт осмотр, ознакомится с результатами обследований, поставит диагноз и даст индивидуальные рекомендации по возможностям и перспективам лечения.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Читайте также:


