Боли мышц лучевых костей

- Почему болят кости?
- Причины
- Характеристика болей в костях
- О чем говорит локализация боли
- Сопутствующая симптоматика
- Заболевания
- Диагностика
- Терапевтические мероприятия
- Профилактика
Определенная тревога и беспокойство появляются у человека, который ощущает боль в костях. Страх перед опасным заболеванием заставляет обратиться к врачу. Мало кто знает, что симптом не всегда имеет патологическое начало. Сильные перегрузки во время интенсивной физической активности могут стать одной из причин появления болезненности. Конечно, множество болезней проявляются костной болью различного характера и интенсивности. Для успешного лечения потребуется точная диагностика причины болевых импульсов. В терапию традиционно входят препараты, физиотерапия, массаж и ЛФК.

Почему болят кости?
Одной из основных жалоб, которую можно услышать на приеме у доктора – ломота или боль в костях. Внезапная или хроническая ноющая болезненность может стать последствием травм, инфекционных заболеваний или патологий основного характера.
Нередко неприятное болевое чувство появляется у метеочувствительных людей. Особенно внимательно нужно отнестись к подобному симптому у людей после 60 лет, когда дегенерация костной ткани может стать закономерным процессом.
Человеческий скелет насчитывает более двухсот костей, соединенных в одно целое при помощи соединительной ткани. От здоровья костной системы зависит состояние всех органов и систем организма. Деформационные изменения различного характера могут повлиять не только на походку или осанку человека, но и вызвать сбои в работе сердца или центральной нервной системы.
Причины
Боль в костях – полиэтиологический симптом. Болевая реакция может поражать любую части тела человека. Дискомфортные ощущения становятся результатом неправильного питания или опасного заболевания, которое не зависит от образа жизни.
К основным причинам боли в костях относят следующие факторы:
- Перегрузка опорно-двигательного аппарата во время занятий фитнесом. Такое явление появляется у нетренированных людей, которые внезапно решили заняться спортом, или при непривычно повышенной нагрузке на кости и суставы.
- Дефицит микроэлементов (магния, кальция) и витаминов группы B, D.
- Малоподвижный образ жизни, ожирение.
- Травматизм стоит на одном из первых мест при появлении болевой реакции. Повреждения с нарушением анатомической целостности тканей или без него являются источником синдрома, который может отличаться по силе и длительности.
- Патологические изменения, связанные с воспалительными или инфекционными процессами с вовлечением костной ткани.
- Нарушение кроветворения и иммунных процессов с поражением красного костного мозга.
- Дегенерация тканей, вызывающая деформацию и разрушение костной ткани, или сбой в обменных процессах, что часто является следствием друг друга.
- Опухолевидные разрастания, локализующиеся в костях, которые имеют злокачественную природу происхождения.
Характеристика болей в костях
Отметив особенность проявления болезненных ощущений можно предположить причину негативной реакции организма. При локальном раздражении нервная система передает закодированный сигнал, который преобразуется в болевой синдром.
Если боли предшествовала интенсивная нагрузка при занятиях спортом, тяжелой физической работе, подъеме тяжестей, болезненность может появиться не сразу, а спустя непродолжительное время. В первые дни симптом может отличаться интенсивностью, а позднее становиться слабее. Такие боли не беспокоят ночью, но напоминают о себе при физической активности.
Развитие воспалительного процесса в суставах (артрит) дает эффект блуждающей болезненности. При такой реакции больной не может определенно указать болезненную точку, болевой эффект распространяется на всю поверхность кости. Прогрессирующий артрит, как и любое воспаление, всегда сопровождается характерной симптоматикой: отечностью, гиперемией, потерей функциональности.
Беременные женщины нередко жалуются на болевое чувство в бедре, голени, стопы и области малого таза. Взаимосвязь наблюдается во время ежедневно растущей нагрузки на кости и сочленения при физиологическом наборе веса. При болях беременных достаточно применения ортопедических изделий для разгрузки опорно-двигательного аппарата: дородовой бандаж, ортопедические стельки, компрессионное белье.
Ночные боли в костях требуют пристального внимания. Симптом может быть признаком развивающегося остита (воспаление костной ткани) или злокачественных новообразований. Боли, беспокоящие в любое время суток, часто сопровождают хронические процессы стойкой дегенерации тканей.

О чем говорит локализация боли
Теоретически боль в костях ощущается на пораженном участке. В действительности это не совсем верное предположение, болезненность может быть иррадиирующей, а очаг патологического процесса удаленным от места боли. В большинстве случаев человек может четко указать, где его беспокоит болевое чувство, что помогает в предварительной диагностике.
Основные участки расположения боли в костях:
- Нижние конечности подвергаются болевой атаке чаще всего. Виной данной локализации является ежедневная нагрузка, которую испытывают ноги. Поэтому появление болезненности при непродолжительной физической активности может указывать на наличие остеопороза, а боль, которая сопровождается расстройством чувствительности и перемежающейся хромотой, о прогрессировании атеросклероза. Бедренная кость болит при артрозах или асептическом некрозе головки бедренной кости. Ступни страдают при плоскостопии, невроме Мортона, пяточной шпоре, подошвенном фасциите. Болезненность голени чаще имеет этиологию специфического характера: ночные боли при сифилисе, проявление остеохондропатии – синдром Остгуда-Шлаттера, варикозное заболевание вен, атеросклероз, облитерирующий эндартериит, при траншейной лихорадке, возбудителем который являются платяные вши.
- Кости малого таза болят при дегенеративных (коксартроз) или инфекционных заболеваниях (туберкулез), остеопорозе или болезни Пертеса в юном возрасте. К непатологической причине относится нагрузка и гормональная перестройка во время периода вынашивания ребенка, когда плод растет и оказывает давление на малый таз.
- В области грудной клетки болезненность может возникать по ходу ребер, а также в ключичной кости, грудины или сегментах грудного отдела позвоночника. Болевые ощущения грудной клетки часто бывают результатом остеохондроза, грудного спондилеза. Интенсивная болезненность, напоминающая покалывания, сопровождает воспалительный синдром Титце (реберный хондрит). Острой нейрогенной болью проявляется межреберная невралгия, а изнуряющие боли постоянного характера – при остеосаркоме (онкологии).
- Боль в костях черепа чаще бывает следствием дегенерации шейных позвонков (остеохондроза), при которой болевое ощущение распространяется на область черепной коробки. Гипоксия клеток головного мозга, как результат нарушения кровообращения, сопутствует многим заболеваниям. Быстрорастущие опухоли онкологической этиологии приводят к хронической болезненности, купирование которых невозможно без наркотических анальгетиков.
- Кости верхних конечностей подвергаются активной двигательной нагрузке, поэтому появляющаяся болезненность ухудшает качество жизни человека. Плечо может болеть при растяжении связок или мышц, воспалении синовиальной сумки (бурсите) или при разрастании опухолей, что случается очень редко. Боль в костях предплечья обычно связана с остеомиелитом или эпикондилитом (боль в надмыщелках плечевой кости), также появление симптома обусловлено нарушением иннервации, поражением соединительной и мышечной ткани. В многочисленных костях кистей рук болевая реакция возникает при поражении суставов ревматизмом, подагрой, дегенеративно-дистрофическими процессами.
Сопутствующая симптоматика
Болевой симптом появляется при патологических преобразованиях и всегда сопровождается дополнительными признаками. Так, если человек жалуется на ломоту и боль в костях при проявлениях простудного заболевания (насморк, кашель, гипертермия), в данном случае болевое ощущение является одним из проявлений гриппа или вирусного заболевания.
Если синдром возникает в ночное время, сочетается с отечностью и деформацией больной кости, подозрение падает на развитие онкологического заболевания. Локализация болезненности в любой части тела, сопровождающаяся частыми переломами костей, повышенной потливостью, увеличением лимфатических узлов и живота, возможно развитие лейкемии (рака крови).
Пронзительная боль на фоне лихорадочного состояния, сильной отечности, потерей двигательной способности, покраснения и формировании свища, из которого вытекает гной, – явный признак остеомиелита. Сочетание боли с увеличением уровня глюкозы в крови, раздражительностью, широко раскрытыми глазами, тахикардией (учащением пульса), повышением артериального давления возможны проблемы эндокринного характера (гипертиреоз).
Боль в костях, при которой отмечаются красные щеки, угри на лице, большой живот, ожирение в верхней части туловища, подавленным состоянием вероятно присутствие гиперкортицизма (увеличение синтеза гормонов надпочечников). Выраженные деформации позвоночника, частые переломы настораживают и предполагают развитие остеопороза.
Нарушение походки в сочетании с ограничением подвижности в суставе может стать следствием остеохондропатии бедренной кости (асептического некроза). Если клиническая картина осложняется увеличением в размере сустава, который краснеет и становится горячим наощупь, вероятнее всего в суставных тканях развивается воспаление – артрит, синовит.

Заболевания
Появление болевого ощущения в костях не выделяется в качестве самостоятельного синдрома. Чаще всего болевая реакция является одним из симптомов многочисленных патологий. К числу болезней, являющихся первопричинами костной боли, относят не только патологии опорно-двигательного аппарата, но и заболевания кровеносной, иммунной системы, а также обмена веществ.
Частые патологии, провоцирующие боль в костях:
- Остеомиелит – гнойный процесс с образованием некротических участков в костной структуре. Причиной может стать инфицированная рана, в результате проникновения возбудителя гематогенным путем (через кровь), при выполнении медицинских процедур в антисанитарных условиях (пломбирование зубов, эндопротезирование). Заболевание имеет яркую клиническую картину: пульсирующую боль, высокую температуру тела (до 40 градусов), рвоту, помутнение сознания (бред, галлюцинации), рвоту. Характерным признаком является образование свищей, из которых сочится гнойный экссудат.
- Артрит – воспалительное заболевание сустава, которое сопровождает боль в костях, отек, покраснение и частичная утрата функции движения. Выраженность симптоматики зависит от динамики воспалительной реакции.
- Остеопороз – динамично развивающаяся болезнь с нарушением метаболических реакций, которая приводит к снижению прочности костной ткани. Среди причин можно выделить наследственный фактор, скудное питание, эндокринные нарушения и другие. Основным признаком является повышенная ломкость костей из-за отсутствия достаточного количества кальция, результатом которой являются частые переломы.
- Туберкулез костей – инфекционная патология, возбудителем которой является палочка Коха. В начале развития у больного наблюдается повышение температуры до субфебрильных значений (37,1 – 37,3 градусов), вялость, тянущие боли. С переходом патологии в артритическую фазу появляется лихорадка, уменьшение длины пораженной конечности, хромота, деформация позвоночника, выраженная болезненность.
- Болезнь Осгуда - Шлаттера – остеохондропатия бугристости большеберцовой кости. Болезни подвергаются юноши и мальчики подросткового возраста. Патология развивается после травматизации голени. В группу риска входят дети, активно увлекающиеся спортом. Первыми признаками являются боли при сгибательных движениях, при надавливании на место поражения ощущается болезненность, при ухудшении болевой синдром становится выраженнее и иррадиирует в переднюю мышцу бедра.
- Бурсит – воспаление синовиальной сумки с образованием болезненного уплотнения (бурсы, наполненной экссудатом). К причинам относят травмы, инфицирование из отдаленных участков поражения. Проявляется клиникой, характерной для воспаления: отечностью, гиперемированными участками, местным повышением температуры тела.
- Асептический некроз головки бедренной кости – дистрофия эпифиза при резком ограничении циркуляции крови в области тазобедренного сустава. Патология относится к разряду остеохондропатий. Некротическое расслоение костной ткани происходит без участия патогенных микроорганизмов. Проявляется сильной болью, контрактурой тазобедренного сустава, нарушением походки, укорочением конечности. При отсутствии лечения осложняется деформирующим коксартрозом, исеривлением позвоночника (сколиозом).
- Синдром Титце – воспалительная реакция, локализующаяся в хрящевой ткани в передней части грудной клетки. Причиной патологии могут стать травмы, инфекции, аллергический фактор, заболевания верхних дыхательных путей (пневмония, бронхит), скудное питание, приводящее к дистрофии. Ноющая боль появляется в месте воспаления и иррадиирует в верхние конечности, постепенно усиливаясь при чихании или кашле.
Диагностика
Целью диагностических манипуляций является установка точной причины, чтобы узнать, почему появляется боль в костях. От правильности диагноза зависит полное избавление от неприятной болезненности в костном аппарате. Первым этапом является посещение медицинского специалиста (терапевта, ортопеда, травматолога при травмах). На приеме доктор проводит осмотр и собирает подробный анамнез.
Чтобы оценить общее состояние и выявить скрытые процессы, назначается лабораторное исследования крови и мочи. При подозрении на онкологию проводится биопсия. Для определения возбудителя гнойного воспаления показан забор внутрисуставного экссудата во время диагностической пункции.
Аппаратное исследование проводится следующими методами:
- рентгенография;
- магнитно-резонансная томография;
- допплерография;
- артроскопия;
- дискография или миелография.

Терапевтические мероприятия
Боль в костях доставляет много неприятных моментов. Избавиться от дискомфортного состояния поможет комплексное лечение, основанное на обезболивании лекарственными препаратами, физиотерапевтическими процедурами, назначением массажа и комплекса лечебных упражнений. Важен отказ от вредных привычек (курения и употребления алкогольной продукции), а также составление рациона сбалансированного диетического питания, которое восполнит дефицит витаминов и микроэлементов.
Медикаментозная терапия заключается в назначении НПВС (Кеторол, Некст, Ибупрофен), чтобы снять боль и уменьшить воспаление. Анальгетики (Темпалгин, Баралгин) обладают обезболивающим действием, избавляя от болезненности на непродолжительной срок. При сильном воспалении, если терапевтический эффект от нестероидных препаратов недостаточный, используют глюкокортикостероиды (Гидрокортизон, Преднизолон, Депо-Медрол). Для остановки дегенерации хрящевой и костной ткани проводят длительное лечение, используя хондропротекторы (Терафлекс, Дона, Хонда). Подбором препарата и его дозировки должен заниматься лечащий врач, самолечение чревато негативными последствиями.
Боль в костях не появится, если регулярно проводить курс массажа и заниматься лечебной физкультурой. Комплекс упражнений ЛФК составляет доктор после полного обследования пациента. Сеансы проходят под наблюдением инструктора ЛФК, который обучит технике выполнения и проконтролирует соблюдение терапевтической нагрузки.
Физиотерапевтическое лечение назначается в фазу стойкой ремиссии. Для улучшения кровообращения, восстановления обменных процессов и регенерации тканей используют лечебные свойства низкочастотных электрических токов, магнитного поля, лазерных лучей.
Профилактика
Предупредить боль в костях полностью невозможно. Патологические процессы невыясненной этиологии могут поразить любого человека, но соблюдая общеизвестные правила можно снизить риск болезненности в костной структуре. Правильное питание и здоровый образ жизни без вредных привычек сохранит здоровье не только костной системе, но всему организму в целом.
Лечение хронических заболеваний и плановая профилактика осложнений, которая заключается в контроле жизненно важных показателей АД, глюкозы, холестерина, не допустит развития осложненных состояний. Обращение к врачу должно стать нормой, если появилась боль в костях, чтобы провести обследование и начать эффективное лечение.
Причины скелетно-мышечной боли разнообразны. Мышечная ткань может быть повреждена ее износом в результате повседневной деятельности.
Травма области из-за неудобных движений, автомобильных аварий, падений, переломов, растяжений, вывихов и прямых ударов по мышцам также может вызвать мышечно-скелетные боли. Другие причины боли включают постуральное напряжение, повторяющиеся движения, перегрузки и длительную иммобилизацию. Изменения позиции или механике тела могут вызвать проблемы с позвоночником и укоротить мышцы, вызывая неправильное использование других мышц, и они становятся болезненными.

Можно также отметить заболевания опорно-двигательного аппарата, которые включают тендинит, карпальный туннельный синдром, остеоартрит, ревматоидный артрит, фибромиалгия, переломы костей, которые часто встречаются и риск развития увеличивается с возрастом. Тяжесть заболеваний опорно-двигательного аппарата может изменяться. В некоторых случаях они вызывают боль и дискомфорт, которые мешают повседневной деятельности. Ранняя диагностика и лечение могут помочь облегчить симптомы и улучшить прогноз на долгосрочный период.

Одним из наиболее распространенных скелетно-мышечных болевых состояний является боль в спине. Боль в спине варьирует от одного человека к другому. Они могут быть острыми или ноющими. Существует множество мифов о болях в спине. На самом деле, 80% людей могут испытывать значительные боли в спине в какой-то момент. Из них 50 процентов будут иметь более одного эпизода в год. В 90% случаев облегчение боли лучше без хирургического вмешательства. Если у вас болит спина стоит проконсультироватся у врача. Большинство эпизодов болей в спине облегчается лечением нестероидными противовоспалительными препаратами (НПВП). У многих людей нет необходимости в чрезмерном лечении болей в спине.
Довольно часто достаточно принимать болеутоляющие препараты которые отпускаются без рецепта. В более тяжелых случаях может потребоваться более серьезное лечение, но его следует рекомендовать под пристальным наблюдением вашего врача.
Каковы симптомы мышечно-скелетной боли?
Люди с мышечно-скелетной болью иногда жалуются, что боль покрывают все тело, имеют сжатые, напряженные или перегруженные мышцы. Иногда могут быть спазмы и чувство жжения в мышцах. Симптомы могут быть разными от человека к человеку, но общие симптомы характерны: боль, усталость и нарушения сна.
Как определить диагноз мышечно-скелетной боли?
Ваш врач проведет тщательное медицинское обследование и историю болезни. Кроме того, ваш врач может выполнить диагностические тесты для подтверждения диагноза.
Как лечить мышечно-скелетную боль?
Могут быть использованы различные виды мануальной терапии или мобилизации. Для некоторых острых скелетно-мышечных болей было доказано, что эти методы ускоряют выздоровление. Такие лекарства, как нестероидные противовоспалительные препараты (НПВП), могут быть использованы для лечения воспаления или боли. Однако обезболивание при мышечно-скелетных расстройствах является сложной задачей. Наиболее эффективным средством лечения боли при аутоиммунных и иммуноопосредованных заболеваниях является лечение самого заболевания. Анальгетики, нестероидные противовоспалительные препараты и опиоиды используются для облегчения боли. Обезболивание является главным вмешательством при дегенеративных заболеваниях. Наиболее эффективными анальгетиками являются нестероидные противовоспалительные препараты (НПВП).

Почему так важно облегчение боли ?
Адекватное обезболивание играет важную роль в борьбе с острой непереносимой болью, чтобы она не превратилась в хроническую.
Действуй - не жди, пока боль уйдет!
Если боль не проходит и длится дольше нескольких дней, вам не нужно ждать, а следует обратиться к врачу. Нет сомнений в том, что чем раньше вы начнете лечение, тем лучше будете себя чувствовать.
Что представляет собой Дексалгин ®?
Дексалгин ® – быстрый и эффективный анальгетик c противоваспалительным эффектом, используемый для симптоматического лечения боли легкой или средней степени тяжести, например, острой мышечно-скелетной боли.
Дексалгин ® представлен в аптеках в форме таблеток, покрытых пленочной оболочкой, и сашет с гранулами (порошок, легко растворимый в воде). Обе формы препарата доступны без рецепта врача.
Дексалгин ® является болеутоляющим (анальгетиком), который содержит декскетопрофен в качестве активного вещества и является единственным, доступным в двух оральных фармацевтических формах: таблетки покрытые оболочкой и гранулы с лимонным запахом и вкусом.

Это лекарство. Данный препарат отпускается без рецепта врача. Прочитайте внимательно инструкцию. В случае возникновения побочных эффектов, обращайтесь к врачу или фармацевту.
Регистрационный сертификат Дексалгин® 25 мг таблетки, покрытые пленочной оболочкой 23455 от 13.04.2017. Регистрационный сертификат Дексалгин® 25 мг саше с гранулами для перорального раствора 24019 от 16.11.2017.
Код материала: MD_DEX_12_2019_V01_web article.. Материал разработан: 09.08.2019
Представительство “Berlin-Chemie/Menarini” в Республике Молдова ул. Александру чел Бун, 85, г. Кишинев, МД-2012, Тел.: (+373 22) 21 25 58; (+373 22) 24 33 95; Факс: (+373 22) 24 42 84

Нашли ошибку в тексте?
Сообщите нам! +
Лучезапястный сустав имеет сложное строение. Его образуют три кости: лучевая, локтевая и запястная. Он обеспечивает высокую подвижность и гибкость кисти руки. Участие данного сустава в жизнедеятельность человека накладывает на него большую нагрузку. Поэтому заболевания лучезапястного сустава существенно сказываются на активности человека и влияют на его работоспособность и качество жизни.
В данной статье будут рассмотрены различные патологии, например, тендинит лучезапястного сустава и киста в кости, а также методы их лечения.
Причины возникновения
Причины, по которым появляются болезни лучезапястного сустава руки, могут быть разными. Это может быть травма, воспаление, дегенеративные изменения или старение суставов. Среди основных причин боли выделяют следующие:
- различные травмы: ушибы, вывихи, растяжения, переломы,
- тендовагинит, перитендинит, синовит, стилоидит,
- туннельные синдромы,
- артрит,
- остеоартроз.
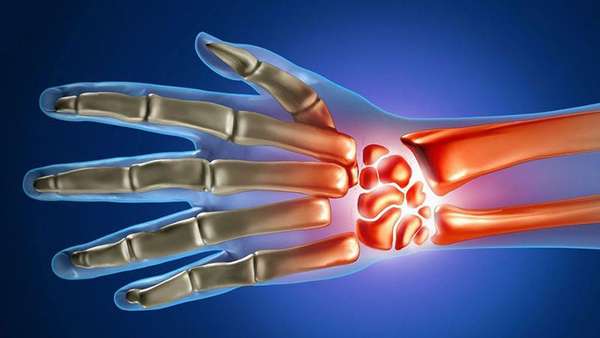
Боль в руках может быть отраженной, например, при повреждениях в шейном отделе позвоночника. Болезненные ощущения возникают чаще всего у людей, занимающихся однообразным ручным трудом, профессиональных спортсменов или музыкантов.
Симптомы
Признаки травматического повреждения сустава будут зависеть от степени тяжести нарушения целостности связок, мышц или костей. При этом они будут схожи с признаками воспаления. В обоих случаях проявляются такие симптомы:
- боль в области поражения,
- отек мягких тканей,
- развитие гематомы,
- ограничение подвижности,
- деформирование,
- болезненность при пальпации.
При травме необязательно проявятся все симптомы. Возможно, некоторые из них пострадавший может не заметить из-за шокового состояния или физического перенапряжения. Травмы запястья по МКБ 10 соответствуют кодировке S60-S69. Она применяется при обозначении диагноза.
Тендинит лучезапястного сустава – это воспаление сухожилий. Обычно оно начинается с воспаления сухожильного влагалища, сухожильной сумки и может дальше распространяться на прилегающие мышечные ткани. Симптомами тендинита являются:
- боль при движениях, в состоянии покоя боль отсутствует,
- покраснение кожи и повышение температуры в области больного сустава,
- опухоль пораженной области,
- хруст в суставе.
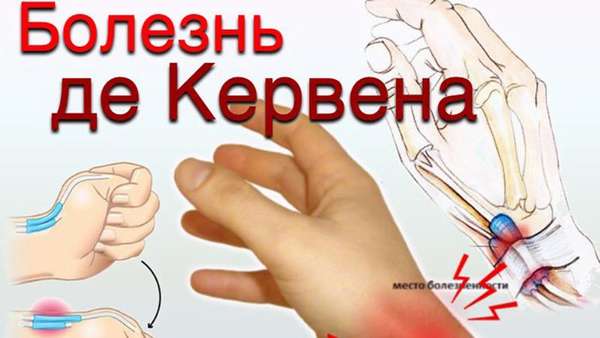
Болезнь Де Кервена – это воспаление сухожилия большого пальца, оно является специфической формой тендовагинита. Болезнь появляется от постоянной и неспецифической физической нагрузки, например, у портных или музыкантов. Отличительными признаками патологии являются:
- боль в шиловидном отростке (сбоку, на стороне большого пальца),
- при отведении кисти появляются болевые ощущения, которые отдают в кончик пальца или локоть,
- отсутствие боли при разгибании большого пальца,
- дискомфортные ощущения при надавливании на точку, расположенную на 1 см выше от суставной щели.
Синдром запястного канала возникает при защемлении нервных волокон. Он развивается медленно, как правило, в рабочей руке, то есть у правшей – в правой, а у левшей – в левой. Для него характерна постоянная боль в области запястья и на ладони, может ощущаться онемение кожи и слабость мышц. Данное заболевание проходит достаточно легко при устранении причины раздражения.
Стилоидит лучевой кости – это дистрофический процесс, который развивается в месте крепления сухожилия к кости. Он сопровождается следующими признаками:
- болью и отеком в месте поражения,
- покраснением сустава и подъемом местной температуры,
- хрустом, чувством стянутости и отвердевания сухожилия, которое приводит к неподвижности руки.
Киста в кости развивается в результате нарушения обмена веществ. Это опухолевое заболевание, которое приводит к патологическим переломам костей. Чаще всего патологии подвержены подростки. Она не представляет серьезной угрозы для жизни, но может спровоцировать появление контрактуры сустава. По мере роста киста начинает доставлять дискомфортные ощущения, начинают страдать нервные волокна, появляется боль и уменьшается объем движений.
Артрит связан с поражением соединительной ткани. Он может иметь различные причины: инфекционные, аутоиммунные, травматические или связанные с нарушением обмена веществ. Лучезапястный сустав может быть вовлечен в патологический процесс при ревматоидном артрите, подагре, реактивном артрите, ревматизме или системной красной волчанке.
При наличии таких заболеваний будет проявляться определенный, характерный именно для них, комплекс симптомов:
- скованность суставов по утрам, поражение мелких суставов, характерная деформация при ревматоидном артрите,
- патологии сердца, ревматические узелки и мигрирующее поражение суставов при ревматизме,
- покраснение кожных покровов, заболевания почек, легких при красной системной волчанке,
- болезненность при движении,
- воспаление запястного сустава,
- тофусы и мочекаменная болезнь при подагре.
Помимо этого наблюдаются такие симптомы воспаления лучезапястного сустава, как отеки, местное повышение температуры в области сустава, краснота кожи, уменьшение подвижности. Хроническое развитие болезни вызывает деформации суставов.
Остеоартроз связан с уменьшением плотности костной ткани в суставах. Болевые ощущения в начале болезни проявляются с нагрузкой, а затем и в состоянии покоя, в суставе слышен характерный хруст, проявляется болезненность при надавливании на сустав, уменьшается подвижность, происходит деформация пораженного сустава.
Методы диагностики
Диагностика лучезапястного сустава включает ряд клинических исследований:
Лечение
Многие сталкивались с проблемой, когда болит лучезапястный сустав, и задумывались, как его при этом лечить. Лечебный процесс лучезапястного сустава объединяет ряд методов: медикаментозное лечение, физиотерапия, лечебная физкультура, массаж и оперативное лечение.
Консервативное лечение предполагает использование защитных и компенсирующих повязок на суставы. Диетическое питание способствует нормализации обмена веществ и быстрому восстановлению тканей сустава.
В качестве медикаментозной терапии используют препараты для обезболивания, уменьшения отеков, снятия воспалений, для восстановления и поддержания стойкой ремиссии.

В качестве обезболивающих и противовоспалительных лекарств применяют препараты группы нестероидных противовоспалительных средств (НПВС) («,Ибупрофен«,, «,Нимесулид»,, «,Диклофенак«,). Эти препараты действуют комплексно и могут уменьшать отеки. Также применяют венотоники («,Тренталл»,). Они способствуют улучшению кровообращения, питания и метаболизма в тканях.
В случае инфекционных поражений проводят лечение антибиотиками («,Ципрофлоксацин»,).
Витаминные комплексы используют для улучшения питания тканей, предотвращения их разрушения и стабилизации при дегенеративных процессах. Для восстановления работы нервной системы, улучшения состояния нервных волокон назначаются витамины группы В («,Мильгамма«,, «,Нейромультивит«,). При переломах – витамины с кальцием («,Кальцемин»,). При артритах и остеоартрозах применяют хондропротекторы. Они останавливают дальнейшее разрушение хрящевой ткани суставов и улучшают их состояние.
В тяжелых случаях, когда обычное лечение не приводит к положительным результатам, применяют гормональную терапию перорально или в виде блокад («,Дипроспан»,, «,Кенолог»,).
При аутоиммунных заболеваниях используют цитостатики («,Метотрексат»,).
Лечебная гимнастика и массаж оказывают комплексное воздействие в лечении травм, остеопорозов и защемлении нервов. Они позволяют восстановить подвижность суставов, особенно после иммобилизации, устранить развитие застойных явлений и улучшить метаболизм в тканях.
Для развития лучезапястного сустава рук можно делать такие упражнения:
- положите руки на стол, сводите и разводите пальцы вместе и врозь,
- прижимая кисть к столу, поднимайте большой и указательный пальцы, не отрывая остальные,
- аналогично предыдущему упражнению, поднимайте и опускайте четыре пальца,
- сгибайте и разгибайте пальцы к ладони и обратно,
- перекидывайте мячик из одной руки в другую,
- подбрасывайте мяч одной рукой,
- соединив ладони вместе, поднимайте и опускайте предплечья.
Физиотерапевтические процедуры проводятся совместно с медикаментозным лечением. Они ускоряют процесс выздоровления, улучшают кровообращение, стимулируют питание и регенерацию поврежденных тканей, уменьшают боль и снимают отеки, уменьшают воспалительные процессы, способствуют более глубокому проникновению лекарственных средств в ткани. При этом они имеют минимум противопоказаний, аллергических реакций и побочных эффектов. Они действуют местно, непосредственно на очаг поражения.
Выбор и последовательность процедур назначает врач-физиотерапевт в зависимости от характера заболевания и состояния больного. К ним относятся ультразвук, магнитотерапия, лазеротерапия, фонофорез, парафино- и грязелечение.
Народные средства лечения можно использовать по согласованию с врачом в комплексе с консервативным лечением, не исключая последнего.
Для рук полезно делать солевые ванночки или аппликации. Для этого растворите 1 столовую ложку соли в стакане теплой воды, смочите марлю и наложите на больное место. Ее можно держать до высыхания.
Для лечения тендинита лучезапястного сустава народными средствами можно применять отвар из черемухи. Для этого 3 столовые ложки залить 1 л кипятка, настоять на водяной бане и принимать 3 раза вдень.
Свежий имбирь натереть на терке, 1 чайную ложку залить кипятком и пить 2 раза в день.
Для суставов полезны растирки из животных жиров, широко применяют барсучий и медвежий жир.
Для лечебной мази смешивают детский крем с цветками календулы. Она обладает бактерицидным и противовоспалительным эффектом. Полученную смесь наносят в качестве аппликации и оставляют на ночь.
Противовоспалительное воздействие оказывает ромашковый чай или отвар из зверобоя. Его принимают три раза в день.
Для обезболивающего компресса смешивают лимон и тертый чеснок, смесь прикладывают к больному суставу и держат 30 минут.
От гематомы поможет компресс из винного уксуса и яйца. Необходимо смешать 50 г уксуса и 1 яйцо, пропитать составом марлю и приложить на сустав до высыхания.

Компресс из лукового сока применяют при ушибах. Луковицу натирают на терке, отжимают сок, пропитывают им марлевую повязку и прикладывают ее к пораженному месту.
Операции на лучезапястном суставе проводятся в случаях тяжелых травм, при разрывах связок или переломах костей, при восстановлении поверхности сустава при артрозе. Чаще всего применяют малоинвазивные методы – артроскопию, чтобы минимизировать хирургическое вмешательство.
Для закрепления костей используют винты. Такая операция называется остеосинтез.
Блокада лучезапястного сустава проводится с целью устранения сильного непроходящего болевого синдрома и для восстановления двигательной функции сустава.
Профилактика
Зная о том, какие факторы вызывают ту или иную болезнь, можно предупредить ее возникновение. Для этого важно придерживаться простых привычек в повседневной жизни.
Регулярные занятия спортом с посильной физической нагрузкой позволят долгое время оставаться в хорошей форме, сформировать сильный мышечный корсет, развитые связки и суставы, предотвратить развитие застойных явлений в суставах. Важным моментом в спорте является правильная техника выполнения упражнения, иначе можно получить обратный эффект.
Сбалансированное питание и правильные пищевые привычки обеспечат вам сохранение оптимальной массы тела, избавят от ожирения, дистрофии, нарушений в обменных процессах и работе эндокринной и гормональной систем.
Если ваша работа связана с вредными факторами производства, например, вибрацией, необходимо пользоваться специальными защитными перчатками, поглощающими ее. Также защита рук необходима во время занятий активными видами спорта.
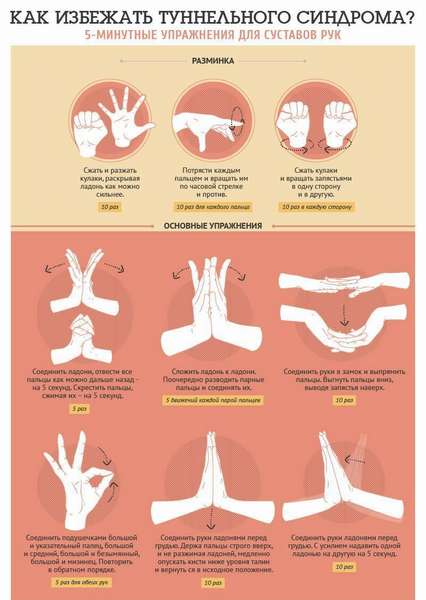
При малоподвижной работе полезно делать перерывы для физической зарядки в конце каждого часа.
Заключение
Кисти рук и лучезапястный сустав имеют очень сложную организацию. На них ложится большая функциональная нагрузка в повседневной жизни человека. Болезни, связанные с руками, многообразны – от травм до хронических дегенеративных патологий. Чтобы избежать проблем, категорически нельзя заниматься самолечением или ждать, когда боль пройдет сама. Своевременное обращение к врачу и лечение позволят сохранить здоровье суставов.
Читайте также:


