Болезнь кровь на запястьях
Красные точки на теле вряд ли воспринимаются как должное, ведь многие из них могут говорить о нарушениях в работе организма. Это симптом, требующий внимания и являющийся сигналом для обследования. Почему они возникают в конкретном случае, может ответить лишь врач по результатам диагностики.
Что это такое и от чего появляются?
Мелкие красные пятна могут возникнуть от действия факторов окружающей среды, например, избыточного трения, раздражения химическими веществами, укусов насекомых. Но чаще такие знаки теле человека означают наличие нарушений в организме – инфекционно-воспалительных, иммунопатологических, метаболических и др. Учитывая разнообразие вероятных причин, почему появились маленькие красные точки, стоит спрашивать у компетентного специалиста.
Негативное действие пота испытывают на себе не только дети раннего возраста, но и взрослые. Химические вещества, содержащиеся в секрете кожных желез, при длительном контакте с кожей оказывают раздражающее действие. Развитию потницы способствуют различные факторы внешней среды или изменения в организме:
- Сухой жаркий климат.
- Ношение одежды из синтетических тканей.
- Профессиональные вредности (работа в сталелитейных цехах).
- Обменно-метаболические и эндокринные заболевания.
- Нейровегетативный дисбаланс.
Сначала это проявляется легкой гиперемией и зудом, затем появляются мелкие высыпания в виде пузырьков. Но существуют и другие разновидности потницы, например, красная, которая сопровождается образованием на коже ярких воспалительных папул. Это наблюдается на закрытых участках тела, включая область груди, подмышечных впадин, складки под молочными железами у женщин.
В условиях физиологического или патологического гипергидроза на коже закрытых участков тела появляются признаки потницы.
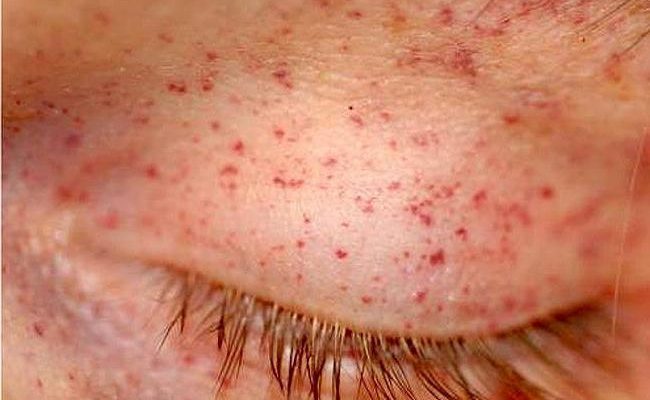
Характерным признаком некоторых геморрагических диатезов являются петехии – мелкие красные точки, не исчезающие при надавливании. Они возникают при повышении проницаемости сосудистой стенки, что может быть на фоне следующих состояний:
- Дефицит витамина С (аскорбиновой кислоты).
- Повышение венозного давления (при кашле, физической нагрузке, после родов).
- Прием некоторых лекарств (кортикостероиды, аллопуринол, сульфаниламиды, НПВС, метотрексат).
- Травмы и солнечные ожоги.
Петехии на нижних конечностях становятся первым признаком Ig-A-опосредованного васкулита Шенлейна-Геноха. В дальнейшем они трансформируются в типичную геморрагическую пурпуру – элементы яркие, слегка возвышающиеся над поверхностью кожи, склонны к слиянию в обширные очаги, иногда с некрозами в центре. Спустя несколько дней высыпания бледнеют, приобретают бурую окраску и постепенно исчезают. Заболевание сопровождается и другими признаками:
- Мигрирующие боли в крупных суставах (нижних конечностей, локтевых, лучезапястных).
- Боли в животе, тошнота и рвота, желудочно-кишечное кровотечение.
- Поражение почек (протеинурия, гломерулонефрит, нефротический синдром).
Отдельного рассмотрения заслуживают врожденные вазопатии, в частности, болезнь Рандю-Ослера, при которой на коже, слизистых и во внутренних органах оболочках появляются множественные телеангиэктазии. Иногда первым симптомом заболевания становятся носовые, желудочно-кишечные кровотечения.
Петехиальная сыпь является частым признаком геморрагических диатезов, связанных с повышением сосудистой проницаемости.
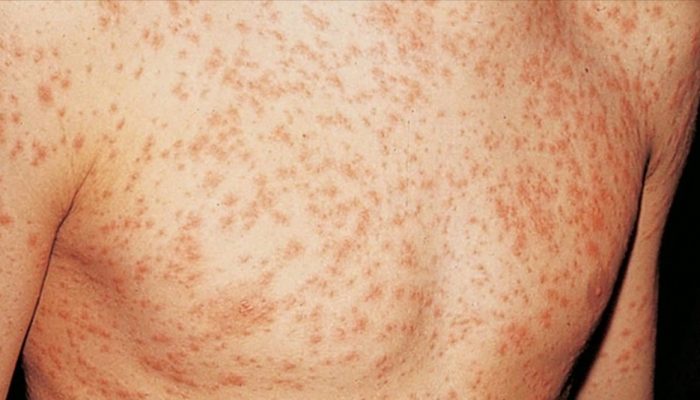
Многие заболевания инфекционного характера сопровождаются кожными изменениями, которые наблюдаются на фоне лихорадки и признаков интоксикации. Сыпь в виде красных точек или мелких пятен может встречаться при следующих состояниях:
- Скарлатина.
- Краснуха.
- Менингококцемия.
- Энтеровирусная инфекция.
- Сыпной тиф и болезнь Брилля.
- Иерсиниоз и псевдотуберкулез.
- Геморрагические лихорадки и др.
Краснуха сопровождается сначала пятнисто-папулезными, а затем скарлатиноподобными высыпаниями. Они преобладают на лице, пояснице и ягодицах, разгибательных поверхностях конечностей. Для заболевания характерно увеличение затылочных и заднешейных лимфоузлов. В продромальном периоде (перед сыпью) беспокоят боли в горле, конъюнктивит.
Тяжелая форма менингококковой инфекции – менингококцемия. Болезнь сопровождается появлением сначала розеолезной (розово-красной, исчезающей при надавливании) сыпи по всему телу, но уже спустя несколько часов появляются первые геморрагические элементы. Они локализуются на ягодицах и нижних конечностях, несколько возвышаются над поверхностью кожи, имеют багрово-синюшный цвет.
Сыпь при энтеровирусной экзантеме может напоминать по характеру другие инфекции (скарлатину, краснуху, корь). Зачастую она сочетается с другими признаками – тошнотой и рвотой, абдоминальными болями, ломотой в мышцах, менингеальным синдромом. Иногда высыпания принимают геморрагический характер, что требует дифференциальной диагностики с менингококковой инфекцией.
Существует множество инфекционных заболеваний, сопровождающихся мелкой красной сыпью на коже. В типичных случаях именно клинические данные становятся основой диагноза.
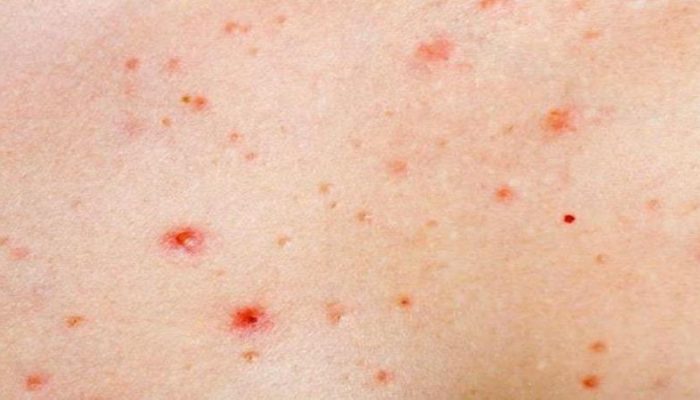
Одним из симптомов хронического панкреатита (воспаления поджелудочной железы) становятся пятна Тужилина. Они представляют собой мелкие геморрагические высыпания в виде багровых капелек, преимущественно расположенных на коже живота, груди, спины. Возникают подобные элементы из-за действия избытка панкреатических ферментов на стенку капилляров.
Обострение панкреатита характеризуется возникновением интенсивных болей в правом подреберье и эпигастрии, которые отдают под левую ключицу. Типичны признаки диспепсии:
- Тошнота и рвота.
- Метеоризм (вздутие живота).
- Послабление стула.
При панкреатите изменяется характер каловых масс. Они становятся более жидкими, обильными, зловонными, жирными, с непереваренными волокнами и частичками пищи.
Заболевания печени сопровождаются и другими симптомами, связанными с нарушением обмена веществ, процессов детоксикации, гемодинамики. Снижение функции органа можно предположить по таким признакам:
При тяжелой недостаточности возникает печеночная энцефалопатия, обусловленная токсическим действием продуктов обмена на головной мозг. Из-за портальной гипертензии расширяются вены пищевода и прямой кишки, из которых часто возникают кровотечения.
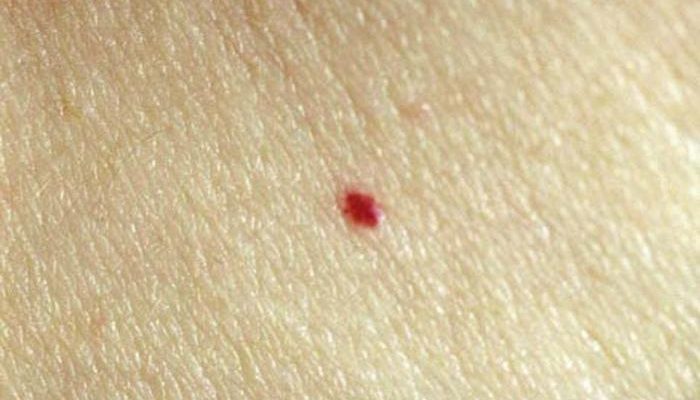
Одной из наиболее частых доброкачественных опухолей считается гемангиома. Она представляет собой мягкое образование, несколько возвышающееся над поверхностью кожи, красно-вишневого цвета. При доброкачественном гемангиоматозе на коже у ребенка и взрослого образуется много мелких просовидных пятнышек. Такие же опухоли могут наблюдаться и во внутренних органах (печени, селезенке, поджелудочной железе).
Дополнительная диагностика
Выяснить происхождение красных точек на теле удается лишь по результатам комплексного обследования, которое включает не только клинические, но и лабораторно-инструментальные методы. В зависимости от конкретной ситуации, врач может назначить такие исследования:
- Общий анализ крови (лейкоцитарная формула, эритроциты, тромбоциты, СОЭ).
- Общий анализ мочи (белок, форменные элементы, цилиндры, желчные пигменты).
- Биохимические показатели (амилаза, острофазовые белки, печеночные пробы, иммуноглобулины).
- Серологические тесты (ИФА, РИФ, РСК).
- Мазок из зева (цитология, посев).
- Молекулярно-генетический тест (ПЦР).
- Копрограмма.
При подозрении на заболевания поджелудочной железы и печени, диффузный гемангиоматоз проводят УЗИ органов брюшной полости, выявить варикозно измененные вены пищевода поможет ФГДС. Пациента консультируют инфекционист, гастроэнтеролог, ревматолог.
Заболевания, сопровождающиеся появлением красных пятен или точек на теле, требуют комплексной диагностики.
Как избавиться?
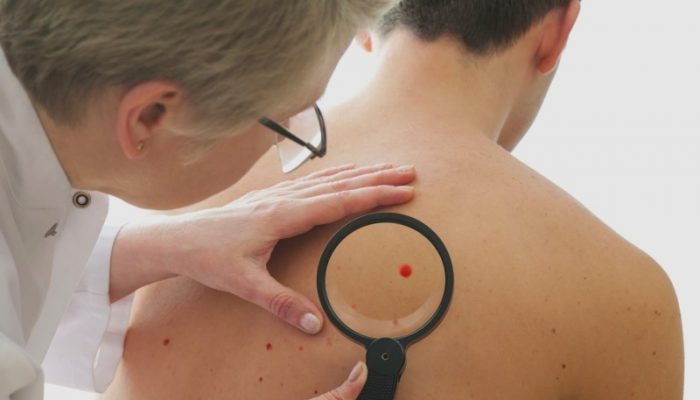
Терапевтическая тактика предполагает устранение причины болезни, воздействие на механизмы ее развития и симптоматику. При гиперсекреторном панкреатите назначают лечебную диету (стол №5а) с ограничением животных жиров, поваренной соли, исключением экстрактивных веществ, пряностей, алкоголя. При инфекционных заболеваниях питание должно быть легкоусвояемым, витаминизированным, с повышенным питьевым режимом, пациентам с васкулитом нужно исключить аллергенные продукты.
Исключительно важную роль в лечении многих заболеваний играют медикаменты. Для устранения красных точек, возникающих из-за повышенной проницаемости сосудов, могут назначаться следующие:
- Гемостатики (этамзилат, викасол, аминокапроновая кислота).
- Десенсибилизирующие (кальция глюконат, тиосульфат натрия).
- Антигистаминные (Тавегил, Супрастин, Эриус).
- Кортикостероиды (преднизолон, дексаметазон).
- Витамины (аскорбиновая кислота, рутин).
Лечение панкреатита проводят антисекреторными средствами (омепразол, рабепразол), ингибиторами протеаз (апротинин), спазмолитиками (дротаверин, мебеверин), ферментными препаратами (панкреатин). При печеночной недостаточности необходимы дезинтоксикационные мероприятия (Реосорбилакт, энтеросорбенты, лактулоза), гепатопротекторы (орнитин, Хофитол), витамины.
Красные точки на теле могут быть признаком различных состояний, среди которых присутствуют и достаточно серьезные заболевания. Если высыпания становятся множественными, не исчезают самостоятельно и сопровождаются другими симптомами, нужно обязательно обращаться к врачу и проходить диагностику. Только так можно понять, что скрывается за кожными изменениями и как их устранить.
Запястье может болеть в любом возрасте по множеству причин: от артрита до туннельного синдрома. Рассказываем, как правильно определить причину справиться с этой болью.

Дискомфорт в запястье — распространённая жалоба всех возрастов. Он возникает не только из-за болезни суставов: куда чаще запястье болит у тех, кто по работе много пишет или сидит за компьютером. Как правильно определить, из-за чего возникла боль, и как с ней справиться?
Возможные причины боли в запястье
От травм запястья никто не застрахован: зимой можно поскользнуться и приземлиться на руку, спортсмены получают вывихи и переломы запястья на тренировках, а в быту можно сильно ушибить руку даже дома. Основные травмы, от которых возникает боль в руке, это:
- перелом,
- вывих,
- растяжение.
Часто растяжения приходят вместе с вывихами — травмированные связки не могут нормально удерживать сустав.

Ещё одна причина боли в запястье — заболевания суставов, сухожилий, хрящей и костей. Они могут быть разной природы, затрагивать все суставы и хрящи организма, или наблюдаться только в одном-двух местах. Наиболее распространены:
- тендинит — воспаление сухожилий,
- синовит — воспаление синовиальной оболочки сустава,
- остеоартроз — истончение хрящей,
- ревматоидный артрит — воспаление соединительной ткани,
- новообразования.
У заболевания есть множество других симптомов: боль в теле, слабость, повышение температуры, онемение и потеря чувствительности. Поэтому их сложно перепутать с травмами или усталостью мышц.
Как отличить причину боли по симптомам
Боль в запястье может быть резкой или ноющей, проявляться при движении или чувствоваться постоянно. Характер боли, наличие покраснения, повышение температуры и общее самочувствие — хорошие указатели на причину недуга. Окончательный диагноз вам назовёт врач, но самостоятельно вы сможете определить, к кому идти: к неврологу, хирургу или травматологу.
- Ограниченная подвижность запястья, ноющая боль и припухлость — верные признаки растяжения. Если при движении чувствуется сильная боль — то это более серьёзная травма: вывих или перелом.
- Лёгкая боль и усталость в руке говорит о перенапряжении запястья.
- Если чувствуется сильная боль при движении кистью, у основании ладони ощущается покалывание, а пальцы онемели и не могут держать вес — скорее всего, у вас туннельный синдром.
- Если к боли в суставе прибавились щелчки и хруст при движении и местное повышение температуры — высока вероятность тендинита.
- При остеоартрозе будет заметна деформация сустава в месте повреждения.
- Ревматоидный артрит можно заподозрить при боли, деформации запястного сустава, сниженной подвижности и опухших кистях рук.
- Если помимо боли в запястье у вас ещё и повышена температура тела, есть слабость, головная боль — это воспалено сухожилие из-за синовита.
- При новообразованиях снижается подвижность, ощущается сильная боль, а сами опухоли хорошо видны при осмотре.
Диагностика заболеваний запястья
Посещения врача требуют все ситуации, кроме мышечных спазмов. В зависимости от симптомов и показаний, вам могут назначить самые разнообразные обследования:
- рентген запястья при травмах;
- УЗИ, МРТ или КТ при заболеваниях сустава;
- общий и биохимический анализ крови для определения наличия воспаления и инфекции;
- анализ синовиальной жидкости при артрите, остеоартрозе и тендините.
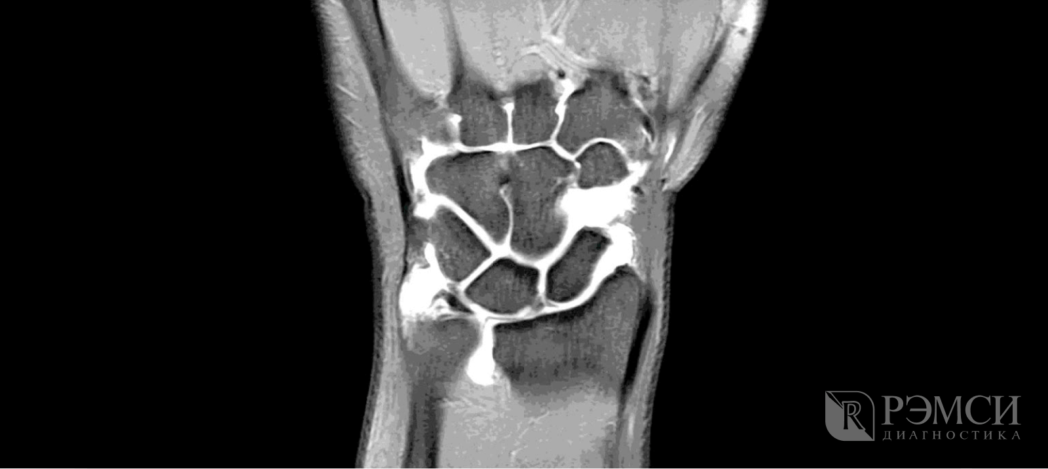
Благодаря этим исследованиям можно будет точно выяснить причину боли, уровень повреждения костей и мягких тканей, наличие заражения или некроза. Если при первом осмотре доктор не сможет сразу определить причину боли, то он назначит и рентген, и анализы крови. А по первым результатам уже будет понятно, как продолжать осмотр и начать лечение.
Что может помочь, когда болит запястье
Самое главное: обеспечьте покой и отсутствие движения больной конечности. Снять первые приступы помогают холодные компрессы. При сильной боли можно принять анальгетик (какой именно принимать — узнайте у лечащего врача).
При травме следует зафиксировать запястье повязкой или гипсом и обеспечить его полный покой на долгое время. Если запястье ноет из-за старого неправильно сросшегося повреждения, то травматолог назначит вам подходящее лечение.
В остальных случаях доктор пропишет вам лекарства, ориентируясь на заболевание. Это могут быть хондропротекторы, противовоспалительные средства, препараты для снятия отёков. Не занимайтесь самолечением, если не знаете диагноз — можно ошибиться с выбранными лекарствами и усугубить проблему.
Ну а если дискомфорт вызван усталостью мышц и неудобной позой — просто разомните и помассируйте руки, сделайте перерыв в работе. Боль пройдёт через пять-десять минут, и к вам вновь вернётся отличное самочувствие.
Кожа человека самый большой орган, который, как лакмусовая бумажка, отображает то, что происходит внутри организма. Любое высыпание — это первый признак заболевания или инфекции, поэтому не стоит медлить, если на теле появилась сыпь. Обратиться с кожными высыпаниями нужно к дерматологу, а если сыпь проявилась в области половых органов — к гинекологу или урологу.
высыпания, сыпь
Виды сыпи и причины ее появления
Сыпь — это визуальное изменение структуры и цвета кожного покрова, для неё характерны покраснение, зуд, шелушения и даже боль. Ореол высыпания, не смотря на внешнюю целостность, состоит из отдельных элементов, к которым относятся:
- язвы (дефекты на поверхности эпидермиса, вызванные замедлением восстановительных процессов в верхних слоях кожи);
- эрозия (поверхностный дефект эпителия без образования рубца)
- папула (плотный узелок, расположенный над поверхностью кожи);
- везикула (наполненный жидкостью капсула, располагающаяся в верхних слоях эпидермиса);
- пустула (полостное образование на поверхности кожи, наполненное гноем);
- волдырь (элемент на поверхности кожи, вызванный воспалением и отёком сосочкового слоя дермы);
- узлы (плотные безболезненные узелки на коже);
- геморрагии (подкожные кровоизлияния, вызванные высокой проницаемостью стенок сосудов);
- петехии (точечные подкожные кровоизлияния, вызванные травмой капилляров);
- гнойники (глубоко расположенные образования, наполненные гноем).
В зависимости от локализации кожной сыпи можно определить источник проблемы. В частности:
- Аллергические реакции дают сыпь на руках и лице;
- Для инфекций характерны высыпания на туловище (животе, спине);
- ИППП локализуются на половых органах, внутренней поверхности бёдер и коже вокруг анального отверстия;
- Стрессы ослабляют иммунитет, поэтому сыпь локализуется по всему телу (но, в отличие от аллергии или сыпи на почве инфекций, реакция на аллергены и иммуноглобулин будет отрицательной)%;
- Проблемы органов ЖКТ выражаются в виде серьёзных аномалий кожи (при язвенном колите — узловая эритема (воспаление подкожной клетчатки и сосудов в виде узлов), при проблемах с поджелудочной железой — атопический дерматит, кишечные инфекции провоцируют пиодермию — гнойники на коже);
- Высыпания при проблемах с кровью или сосудами возникает на животе, а затем распространяется по всему телу. Для неё характерно отсутствие зуда.
Какой вид сыпи характерен для аллергии
Высыпания на коже при аллергии вызваны вовсе не иммунной реакцией крови на элементы аллергии. Всему виной гаптены — простые химические соединения, не обладающие иммуногенностью. Но они имеют свойство соединяться с белком-носителем. Прикрепляясь к макромолекуле, новообразовавшийся комплекс синтезирует иммуноглобулины. Организмом он воспринимается как инородный, провоцируя повышение уровня лейкоцитов. В итоге кожа покрывается красными пятнами разных размеров и разной локализации.
Аллергическая сыпь характеризуется следующими характеристиками:
- Она не всегда вызывает зуд и повышение температуры;
- Сопровождается отёком лица, век, насморком;
- Область высыпания соответствует местам соприкосновения кожи в аллергеном (при аллергии на украшения — на запястье или пальцах, на дезодорант — в области подмышек, на косметику — на веках или вокруг рта);
- Анализ крови показывает повышение количества эозинофилов;
- Биохимический анализ крови остаётся без изменений.
Самая распространённая форма сыпи при аллергии — крапивница. По внешнему виду она напоминает розовые пятна, появляющиеся на коже после контакта с крапивой. Крапивница — это реакция на пыльцу, косметику, пыль. Часто локализуется на сгибах локтей, коленей и запястья. Сопровождается сильным зудом и шелушением кожи.
В зависимости от аллергена сыпь имеет следующие виды:
Аллергическая сыпь бывает 4 видов: пищевая, контактная, респираторная и дыхательная. Самые большие аллергики —дети. Следует помнить, что не все продукты, употребляемыми взрослыми, подходят детям.
Нельзя сыпь у ребёнка оставлять без внимания. Самой опасной является сыпь, вызванная менингококковой инфекцией. Внешне она напоминает пищевую аллергию, но при этом повышается температура тела. Лучше перестраховаться, и при любом высыпании у малыша необходимо обращаться к врачу.
Инфекционная сыпь: характерные черты и отличие от аллергических высыпаний
Отличительные черты аллергической сыпи — везикул (капсул с жидкостью внутри), папул (зернообразных уплотнений) и пустул (пузырьков с гноем). У инфекционной сыпи эти симптомы есть.
Различные инфекции и вирусы, попадая в организм, повреждают, прежде всего, слизистую оболочку, а также кожный покров. В отличие от аллергической сыпи, инфекционной сыпи всегда сопутствует повышение температуры тела.
Также характерные признаки инфекции:
- интоксикация организма, рвота, головная боль
- быстрая утомляемость
- этапность, распространение сыпи на другие участки тела с каждым новым днём
- увеличение лимфоузлов
- высыпания имеют вид папул, везикул и пустул
- кожа пересыхает и отслаивается.
Сыпь при инфекции не вызывает зуд, но прикосновение к ней вызывает боль. Причиной высыпаний являются следующие заболевания:
- Герпес: в зависимости от типа вируса поражается кожа лица (губы), либо половые органы (головка пениса, половые губы). Сыпь имеет вид пузырьков, которые постепенно вскрываются, и на их месте образуются язвочки. По завершении образуется корка, которую нельзя трогать;
- Чесотка: возбудителем является микроскопический клещ, который оставляет под кожей тончайшие ходы. Возникает нестерпимый зуд;
- Ветряная оспа: сыпь напоминает укус комара, наполненные серозной жидкостью. Везикулы распространяются по всему телу, включая волосистую часть головы. Подошвы и ладони остаются нетронутыми;
- Скарлатина: сыпь имеет вид розеол — точечных розовых пятен различной формы. Через несколько дней сыпь бледнеет и становится коричневатой. После нормализации температуры кожа шелушится и слоится. Характерная черта — покраснение языка и увеличение сосочков;
- Корь: сыпь имеет вид папул, которые локализуются на внутренней стороне щёк, десне. Высыпание распространяется от шеи вниз по спине, в последнюю очередь переходит на конечности. Воспаляется слизистая оболочка глаз;
- Краснуха: кожа покрывается красными пятнами, локализуемыми в области бёдер и ягодиц, наблюдается недомогание;
- Инфекционный мононуклеоз: увеличиваются лимфоузлы, отекают аденоиды. Сыпь наблюдается по всему телу, в том числе на нёбе;
- Менингококковая инфекция: это чрезвычайно опасная инфекция, приводящая к смерти или инвалидности ребёнка. Именно по внешнему виду сыпи можно заметить симптомы заболевания в первые сутки заражения. Высыпание при менингококковой инфекции является следствием воздействия токсинов, вызванных жизнедеятельностью менингококка, которые увеличивают проницаемость сосудов. Сыпь имеет геморрагический характер, т.е имеет вид небольших кровоизлияний. В основном локализуется на ягодицах, конечностях.
Существует эффективный тест, позволяющий отличить менингококковую сыпь от других высыпаний. Нужно взять стакан, перевернуть его, надавить на место высыпания и немного повертеть, пока кожа вокруг не побелеет. Если кожа побледнеет и на месте сыпи, значит, дело не в менингококковой инфекции. В случае сохранения того же цвета сыпи следует немедленно вызывать скорую.
Сыпь, вызванная болезнями крови и сосудов
Сыпь при заболеваниях крови или сосудов вызывается повреждением стенок капилляров, в результате чего на поверхности кожи появляются петехии — маленькие ярко-красные точки. В отличие от обычных кровоизлияний, сыпь при болезнях крови не меняет цвета при надавливании. На заболевание указывают и другие признаки:
- болят суставы (в коленях, голеностопные);
- чёрный стул, диарея, резкая боль в животе как при отравлении;
- сыпь покрывает всё тело.
К заболеваниям, вызывающим геморрагическую сыпь, относят:
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) — заболевание крови, при котором мелкие артерии и капилляры перекрываются тромбами. В основном встречается в детей, особенно новорождённых. Болезнь имеет аутоиммунные причины неясной этимологии. Т.е. собственные иммунные клетки воспринимают тромбоциты как инородное тело и атакуют их. Сыпь безболезненная, возникает как реакция на введение какого-либо медикамента, локализуется на месте инъекции.
Гемобластоз. Это злокачественная опухоль, возникающая очень часто в детском возрасте. Сыпь имеет несколько видов:
- полушары красно-коричневого цвета, покрытые корочкой;
- пузыри с серозной жидкостью внутри;
- похожие на кровоподтёки высыпания как больших размеров, так и в виде кровавых точек, которые появляются безо всяких оснований.
Во всех случаях высыпания вызывают сильнейший зуд. Анализы крови при гемобластозе показывает значительное увеличение количества лейкоцитов из-за снижения иммунитета. Гемоглобин падает, лимфоузлы увеличиваются. Показатели тромбоцитов падают, ребёнок быстро утомляется. Главная причина сыпи при заболеваниях крови или сосудов — это снижение количества тромбоцитов и нарушение синтеза белка, участвующего в тромбообразовании. Такая сыпь возникает и при приёме лекарств, способствующих разжижжению крови (Аспирин, Варфарин, Гепарин).
Диабетическая ангиопатия. Это нарушение пропускной способности сосудов нижних конечностей, провоцируемое сахарным диабетом 1 и 2 типа. Из-за болезни стенки сосудов истончаются, становятся хрупкими. Это вызывает дистрофию кожных покровов. На коже появляются язвочки и эрозии.
Сыпь, вызванная проблемами с органами пищеварения
Состояние кожи во многом зависит от работы внутренних органов. С помощью карты высыпаний на лице можно определить, в каких органах имеются неполадки.
- прыщи на лбу указывают на проблемы с кишечником;
- сыпь по линии роста волос говорит о проблемах с желчным пузырём;
- прыщи на переносице — неполадки с печенью;
- гнойники на висках — проблемы с селезёнкой;
- высыпания над губой — нарушение работы кишечника;
- прыщи на носу — болезни сердца или эндокринные нарушения;
- сыпь на подбородке — гинекологические проблемы.
Высыпания при заболеваниях печени
На ранних стадиях болезни печени практически никак себя не проявляют. Самым ранним симптомом являются специфические кожные высыпания. Они вызываются повышением в крови количества желчной кислоты, что вызывает общую интоксикацию организма. Кожа приобретает жёлтоватый оттенок.
При холестазе (закупорке желчных путей) сыпь локализуется на ступнях и ладонях, имеет вид следов словно от ожога. При циррозе погибают клетки печени, всё тело покрывается пятнами. Паразитные заболевания печени вызывают высыпания, напоминающие крапивницу. Они локализуются в поясничной области и на животе.
Также характерно сочетание сыпи и сосудистых звёздочек, которые вызывают сильный зуд, который усиливается по ночам. Приём антигистаминов (препаратов против аллергии) не вызывает облегчения. Повышение билирубина придаёт коже желтоватый оттенок.
Высыпания при заболеваниях кишечника
Если содержимое кишечника плохо удаляется из организма, то часть токсинов начнёт проникать в кровь. Организм начинает сам избавляться от ядов через систему выделения. Из-за этого состояние кожи ухудшается, для неё становится характерным:
После новогодних праздников многие отмечают ухудшение состояния кожи, наблюдают у себя незначительные высыпания, которые проходят сами собой. Они связаны с загрязнением организма токсинами, вызванными приёмом большого количества тяжёлой пищи.
Сыпь при заболеваниях поджелудочной железы
Сыпь на нервной почве
Стрессы, нервное перенапряжение нередко вызывают кожную сыпь. Под воздействием стрессовой ситуации угнетается иммунитет. Организм тратит свои ресурсы на поддержание нормального состояния внутренних органов. По этой причине обостряются ранее скрытые заболевания. Также ослабление иммунитета провоцирует крапивницу — мелкую сыпь, похожую на реакцию эпидермиса на прикосновение крапивы. По-другому эта патология называется нервной экземой. Она, в отличие от обычной аллергической реакции, сопровождается следующими симптомами:
- сильным зудом, который не снимается антигистаминными препаратами
- учащается пульс, ощущается тремор рук
- беспокойный сон, ночная потливость
- панические атаки, чувство тревоги и опасности
- отёчность лица и конечностей.
Обычно нервная экзема возникает после травмирующей ситуации либо сильного стресса. Лечение кожной сыпи кремами или лекарствами не помогает. Улучшение наступает только после нормализации жизненной ситуации. Зуд крапивницы на нервной почве успокаивают ванны с морской солью, которые также хорошо действуют на нервную систему.
Высыпания на коже при гинекологических проблемах
Состояние детородных органов у женщины тесно зависят от гормонального фона. Многие заболевания (миома матки, киста яичника, эндометриоз) вызываются гормональным дисбалансом, в частности, соотношением андрогенов (мужских половых гормонов)и женских половых гормонов, о чём прежде всего просигнализирует специфическая сыпь на коже. Андрогены, в частности, тестостерон и ДГТ (дигидротестостерон), производятся у женщин надпочечниками и яичками. Клетки, выстилающие сальные железы кожи, имеют рецепторы андрогенов. При повышении количества гормонов рецепторы реагируют, и кожа выделяет больше сала, создавая питательную базу для бактерий. Причём ДГТ начинает производиться надпочечниками ещё до начала полового созревания, поэтому у подростков, особенно у девушек, высыпания наблюдаются уже лет с 10-12.
Повышение уровня женских гормонов также сказывается на состоянии кожи. Помимо прыщей на лице и теле, переизбыток эстрогена делает кожу вялой и тусклой. Она словно теряет тонус. Также отмечается снижение уровня сахара в крови и увеличение количества тромбоцитов.
Повышение прогестерона также не проходит бесследно. Кожа имеет прогестероновые рецепторы, которые реагируют на рост гормона увеличением выработки кожного сала вплоть до появления жирной себореи. Волосяная часть головы покрывается корочками, на лице и теле появляются розовые пятна, кожа на которых шелушится и отслаивается. У подростков лицо покрывается буграми, которые при надавливании выделяют жидкий сальный секрет.
У младенцев также бывает гормональная сыпь, которая может сильно напугать молодую маму. Это так называемый неонатальный цефалический пустулёз. Возникает он оттого, что малыш начинает жить отдельно от тела матери, и для него это серьёзный гормональный шок. Секреция сальных желез увеличивается, протоки закупориваются, что создаёт благоприятные условия для деятельности микробов.
Также организм новорождённого избавляется от гормонов, которые ему поставляла мама в период беременности. Помимо высыпаний на коже, у девочек набухает грудь, наблюдаются выделения из влагалища. У мальчиков отекает мошонка и пенис. Все эти симптомы проходят сами собой спустя несколько дней. Маме нужно следить, чтобы малыш не потел, чтобы на коже не размножались бактерии.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Читайте также:


