Ампутации и вычленения фаланг пальцев кисти
В связи с повреждениями кисти перед хирургом часто возникает вопрос: произвести ли ампутацию или же стремиться сохранить оставшиеся части кисти? Прежде чем отвечать на вопрос, следует принять во внимание ряд обстоятельств. Необходимо считаться с тем, какой палец и сколько одновременно пальцев пострадали, каков уровень ампутации, характер повреждения, а также учитывать возраст и профессию пострадавшего.
Из всех поврежденных пальцев большой палец следует сохранять как можно более длинным. Он никогда не подвергается укороченной ампутации. В случае повреждения среднего и безымянного пальцев следует сохранить и короткие культи, так как они обеспечивают сохранение поперечного свода кисти и стабилизируют положение указательного пальца и мизинца.
В отношении уровня ампутации пальцев необходимо заметить, что оставленная культя может быть полезной только в том случае, если имеет достаточную длину. Если нет возможности получить достаточно длинную культю, то более целесообразно провести полное удаление пальца, так как оставшаяся короткая неподвижная культя только мешает функции более проксимальных сегментов и здоровых пальцев.
Культи пальцев лучше всего покрыть ладонным кожным лоскутом. При этом основной задачей является избежание натяжения лоскута и предупреждение образования рубцов. Культя, покрытая нездоровой кожей, не только не принесет никакой пользы, но является порочной. Линию головок пястных костей не следует трогать, так как она придает прочность положению костей запястья. Сохранение этой линии условие крепкого захвата. Ширина и гибкость ее необходимы для сохранения работоспособности. Поэтому следует избегать резекции головок пястных костей.
Межпальцевые складки, имея способность расширяться, являются существенным элементом в самостоятельном движении пальцев. Именно поэтому их целостность должна быть сохранена.
Большой палец и мизинец не имеют оптимального уровня ампутации. Они по возможности должны быть сохранены полностью. Большой палец из-за функции противопоставления, а мизинец — как опора кисти.
Уровень ампутации указательного, среднего и безымянного пальцев определяется с точки зрения функциональных и косметических соображений. Какой из них в данном случае является решающим, — зависит от профессии больного.
Указательный палец. У рабочих, занимающихся физическим трудом, следует сохранить основание основной фаланги, так как оно расширяет опорную поверхность кости. Однако если решающими являются косметические соображения, то палец удаляется вплоть до основания пястной кости, так как в результате такой операции получается узкая кисть правильной формы, деформация которой еле заметна.
Средний и безымянный пальцы. С целью сохранения межпальцевых складок, удерживающих смежные пальцы в требуемом положении, следует сохранять основание основной фаланги обоих этих пальцев.
При одновременной ампутации остальных пальцев необходимо стремиться к сохранению такой культи, которая полезна при движении и которую нетрудно закрыть кожным лоскутом. Нельзя упускать из виду, что главная задача хирурга — обеспечить захват пальцами и всей кистью. При повреждении нескольких пальцев следует быть более консервативным и покрывать дефекты кожным лоскутом, взятым с латеральной или с дорзальной поверхности пальцев. При наличии неисправимо тяжелых повреждений пальцев следует рассматривать кожу, снятую с кости наиболее сильно пострадавшего пальца, с точки зрения возможности применения ее для замещения дефектов кожи остальных пальцев или же использования ее в виде лоскута на ножке для покрытия дефекта одного из соседних пальцев.
Повреждение одновременно нескольких пальцев существенно ухудшает функциональные способности кисти. Множественные повреждения - это показание к пластической операции, главным образом к применению кожного лоскута на ножке.
По характеру ран следует провести различие между чистыми ранами с ровными краями и загрязненными ушибленными ранами, края которых размозжены. При наличии резаной раны можно попытаться провести пластическую операцию, однако в случае загрязненных ран угрожает некроз и инфекция. В таких случаях более благоприятным представляется удаление пальца, вместо того чтобы пойти на риск пластической операции, после которой ввиду продолжительной иммобилизации, может наступать ригидность и соседних пальцев.
С точки зрения профессии больного проводится разница между людьми тонкого ручного, физического и умственного труда. Требования профессии в большинстве случаев совпадают с интересами больного и народного хозяйства.
Для рабочего тонкого ручного труда весьма существенно сохранение тактильной чувствительности и полной длины пальца. Итак, его не следует укорачивать, а наоборот, - наиболее важные для работы пальцы должны быть восстановлены при помощи пластики. Рабочий тонкого ручного труда часто захватывает предмет между большим пальцем и радиальным краем указательного пальца. Для работы портного весьма существенна целостность среднего пальца, а для пианиста, скрипача, машинистки каждый палец обладает особой важностью.
Кисть рабочего тяжелого физического труда часто подвергается действию давления, травмы, что по сути дела переносится только собственной кожей пальца. Поэтому при ампутации палец укорачивается и культя покрывается ладонным лоскутом кожи или же перемещенным лоскутом кожи пальца.
У людей умственного труда укороченный палец не удовлетворяет косметическим требованиям, кроме того, и его функция ограничена (Хорн). Нагрузка кисти у таких людей меньшая. Пластическая операция, требующая иногда довольно длительного времени, в большинстве случаев не прерывает работы больного. Итак, в таких случаях решающее значение имеют желание больного и требования косметики.
В конечном счете при ампутации одного пальца у пожилого больного и рабочего физического труда интерес народного хозяйства требует, чтобы пострадавший мог приступить к работе как можно раньше. Предпочтительная операция — ампутация пальца. У людей умственного, а также у рабочих тонкого ручного труда следует прибегать к различным способам пластических операций, особенно на I, II, III пальцах.
Способ операции может изменяться в зависимости от возраста и пола больных. У детей легко сохранить даже небольшой лоскут кожи. Хорошее кровоснабжение и жизнеспособность тканей очень часто дают возможность для выполнения весьма эффективных операций. Кроме того, в ходе роста и развития организма в течение многих лет стираются и такие изменения, которые вначале давали мало надежды на восстановление функции. У пожилых людей продолжительные пластические операции в первую очередь чреваты опасностью потери подвижности остальных пальцев.
Поэтому хирурги охотнее жертвуют поврежденными отделами кисти, лишь бы избежать продолжительной иммобилизации. Наконец, что касается выбора операции в зависимости от пола, нельзя забывать о том, что эстетические соображения, особенно у женщин, могут иметь решающее значение.
Показания к операции существенно изменяются в зависимости от соотношения между повреждением и кистью в целом. Например, при наличии обнаженного сухожильного влагалища дефект кожи может замещаться кожным лоскутом во всю толщу, так как при свободной пересадке кожа срастается с подлежащими тканями, что препятствует скольжению сухожилия.
Прочие заболевания: болезни Рейно и Дюпюитрена, диабет, ревматоидный артрит, а также пожилой возраст являются противопоказаниями к пластическим операциям.
Показания к операции:
1. Случаи травматической ампутации и экзартикуляции — когда один палец вычленен вследствие самой травмы — без исключения подлежат оперативному вмешательству. Стремление хирурга должно быть направлено на предупреждение образования рубца (Бефф). Оно достигается при первичном закрытии кожной раны, которое необходимо выполнить при любых условиях. Если палец, оторванный по одной плоскости, оставляют без покрытия кожей, ожидая образования грануляций, то по истечении определенного срока, ввиду ретракции мягких тканей, в ране появляется обнаженный конец кости. Тонкая рубцовая ткань, покрывающая кость, не имеет тактильной чувствительности, болезненна и склонна к изъязвлению, что нарушает функцию всей кисти.
2. При наличии тяжелых повреждений пальцев без вычленения может быть показана ампутация пальца. По мнению Энниса и Хубера, ампутация пальца показана в следующих случаях:
а) при наличии сильно загрязненных размозженных тканей, кровоснабжение которых неудовлетворительное, а возможности восстановления функции крайне минимальные;
б) при наличии множественных переломов, смещения отломков, когда в результате восстановления можно получить только кривой неподвижный палец (за исключением большого пальца);
в) при наличии повреждения сухожилия с неблагоприятным прогнозом; г) при повреждении суставов, восстановление которых неминуемо будет сопровождаться неподвижностью их, нарушающей функцию остальных пальцев;
д) при наличии повреждений суставов, приводящих к омертвению.
3. Выбор уровня ампутации. Ампутация, как правило, производится соответственно уровню повреждения, и только при наличии достаточных показаний можно произвести ее на выбранном хирургом уровне. С повреждениями длинных пальцев очень часто обращаются слишком консервативно. Пальцы, на которых могут образоваться вторичные деформации в виде искривления, неподвижности, чувствительных рубцов, сращенных с окружающими тканями, или же в виде неправильно растущего ногтя, больше мешают в процессе работы, чем если бы они отсутствовали.
Основное правило усечения пальцев верхней конечности — соблюдение максимальной экономии с сохранением каждого миллиметра длины культи.
АМПУТАЦИЯ НОГТЕВОЙ ФАЛАНГИ |
Типичную ампутацию фаланги можно прЯ вести под местной анестезией одно- или от лоскутным способом. Ампутацию фаланг т цев кисти выполняют, придерживаясь олипринципа: лоскут выкраивают с ладонной стар ны, а рубец располагают на тыльной (рис. 4-11
Техника. Скальпелем, поставленным паралельно ладонной поверхности, выкраивая большой ладонный и короткий тыльный .il куты. Ладонный лоскут формируют такойии ны, чтобы укрыть им культю. Кожу коротки тыльного лоскута рассекают в поперечном™ правлении. Рассекают надкостницу и к пери ферии от её разреза распиливают кость.
Хирург захватывает удаляемую фалангу, ш| бает её и намечает проекцию суставной линииI проходящей дистальнее угла, образующегося! тыльной стороне пальца при сгибании соот-1 ветствующей фаланги (для ногтевой фалш на 2 мм дистальнее, для средней и основш соответственно на 4 и 8 мм) (рис. 4-109).
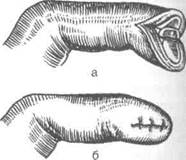
Рис. 4-108.Ампутация ногтевой фаланги кисти, а — об- к
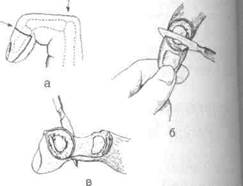
Рис. 4-109. Экзартикуляция ногтевой фаланги, а —гашразрезов кожи, б, в — выкраивание ладонного лоскута. (Из: I Островерхое Г. Е., ЛубоцкийД.Н., Бомаш Ю.М. Курс оперативной хирургии и топографической анатомии. — М., 1964.)
Оперативная хирургия конечностей <> 369
По намеченной суставной линии скальпелем рассекают все мягкие ткани на тыльной стороне пальца и проникают в полость сустава с рассечением боковых связок. После этого заводят скальпель за фалангу и выкраивают лоскут из кожи ладонной поверхности, не повреждая сосуды и сохраняя сухожилия сгибателей.
При вычленении пальцев применяют одно-лоскутный способ с формированием ладонного лоскута, чтобы рубец по возможности был расположен на нерабочей поверхности; для III1IV пальцев такой поверхностью служит тыльная, для II — локтевая и тыльная, а для 1 пальца — тыльная и лучевая (рис. 4-110).
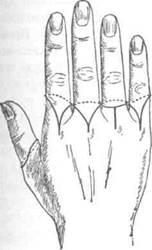
Рис,4-110. Экзартикуляция пальцев кисти.Схема, показывающая линии разрезов при экзартикуляциях: I пальца — по Мальгеню, II и V пальцев — по Фарабёфу, III пальца — разрез в форме ракетки, IV пальца — по Люппи. (Из: Островерхое Г.Е., ЛубоцкийД.Н., Бомаш Ю.М. Курс оперативной хирургии и топографической анатомии. — М., 1964.)
АМПУТАЦИИ БЕДРА
К0НУСОКРУГОВАЯ ТРЁХМОМЕНТНАЯ АМПУТАЦИЯ БЕДРА ПО ПИРОГОВУ
Ампутацию бедра в нижней и средней трети производят обычно по трёхмоментному кону-сокруговому способу Пирогова (рис. 4-111).
Техника. Циркулярный, а ещё лучше эллиптический разрез кожи проводят на 1/3 длины
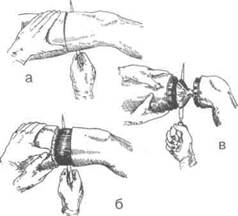
Рис. 4-111. Конусокруговая трёхмоментная ампутация по Пирогову. а — рассечение кожи, подкожной клетчатки и фасции, б — рассечение мышц до кости по краю сократившейся кожи, в — повторное рассечение мышц по краю оттянутых кожи и мышц. (Из: Краткий курс оперативной хирургии с топографической анатомией / Под ред. В.Н. Шевкуненко. — П., 1951.)
окружности бедра ниже уровня предполагаемого сечения кости с учётом сократимости кожи (3 см на задненаружной стороне, 5 см на передневнутренней). По краю сократившейся кожи сразу до кости рассекают мышцы. Ассистент двумя руками оттягивает кожу и мышцы, по их краю производят вторичное сечение мышц до кости. Чтобы избежать двукратной перерезки седалищного нерва, рекомендуют первое сечение мышц сзади не доводить до кости. Ретрактором оттягивают мягкие ткани, на 0,2 см выше уровня сечения кости разрезают надкостницу и распатором сдвигают её дистально. Перепиливают кость. В этот момент ассистент удерживает конечность в строго горизонтальном положении, с тем чтобы избежать перелома кости. Перевязывают бедренные артерию и вену, а также видимые мелкие артерии. Пересекают нервы. Накладывают послойные швы на фасцию и кожу и вводят дренажи.
АМПУТАЦИЯ БЕДРА В ВЕРХНЕЙ ТРЕТИ ДВУХЛОСКУТНЫМ ФАСЦИОПЛАСТИЧЕСКИМ СПОСОБОМ
Наилучшее место ампутации бедра — граница между нижней и средней третью бедра.
Техника.Выкраивают два кожно-фасциаль-ных лоскута: длинный передний и короткий
370♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о- Глава 4
задний. Сначала производят разрез кожи, подкожной клетчатки и поверхностной фасции с таким расчетом, чтобы длина переднего и заднего лоскутов составляла по 1/3 длины окружности бедра на уровне сечения кости; на сократимость кожи к первому лоскуту прибавляют 3 см, а ко второму — 5 см. Граница между лоскутами на передней стороне должна проходить несколько кнаружи от проекции бедренных сосудов, а на задней — по диаметрально противоположной линии. После разреза кожи у основания передненаружно-го лоскута вкалывают в мягкие ткани ампутационной нож с таким расчётом, чтобы он прошёл кнаружи от бедренной артерии. Пилящими движениями рассекают мягкие ткани изнутри кнаружи, придерживаясь краёв разреза кожи. Подобным образом выкраивают задне-внутренний лоскут.
Лоскуты запрокидывают кверху и мягкие ткани оттягивают ретрактором. Рассекают надкостницу на 0,3 см выше уровня распила кости и распатором сдвигают ее книзу. Кость перепиливают. Перевязывают бедренные артерию и вену, находящиеся в составе задневнутреннего лоскута. Нервы пересекают бритвой (рис. 4-112).
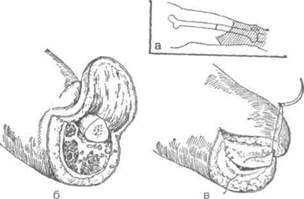
Рис. 4-112. Ампутация бедра в нижней трети двухлоскут-ным фасциопластическим способом,а — схема образования переднего и заднего лоскутов, б — вид операционной раны перед зашиванием, в — наложение швов на края разреза широкой фасции. (Из: Островерхое Г.Е.,ЛубоцкийД.Н., Бомаш Ю.М. Курс оперативной хирургии и топографической анатомии. — М., 1964.)
АМПУТАЦИЯ БЕДРА У ДЕТЕЙ
Ампутацию бедра у детей чаще всего производят трёхмоментным конусокруговым способом Пирогова, реже — лоскутным. При последнем способе операции необходимо выкраивать более длинные лоскуты, чтобы формирующий-
ся рубец был расположен на задней поверим ти культи. Концы усечённых мышц при типи-| ных ампутациях следует сшивать над опилом, I
КОСТНО-ПЛАСТИ ЧЕСКАЯ АМПУТАЦИЯ БЕДРА ПО ГРИТТИ-ШИМАНОВСКОМУ-АЛЬБРЕХТУ
Основываясь на принципах костно-пласп! ческой операции, предложенной Н.И. Пират вым для ампутации голени в нижней трети, ■ 1857 г. итальянский хирург Гритти предложш и теоретически обосновал возможность прош дения костно-пластической операции бедра, но I практически разработал и впервые выполнив на больном в 1861 г. Ю.К. Шимановскш.
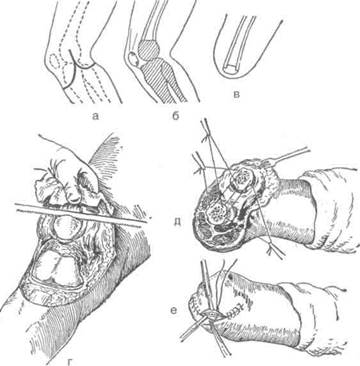
Техника. Операцию производят с выкраива-нием двух лоскутов. На передней поверхноси коленного сустава выкраивают дугообразные! лоскут начиная на 2 см проксимальнее шщ рального надмыщелка бедра. Проводят разреясначала вертикально вниз, несколько нижерв-1 ня бугристости большеберцовой кости говора-1 чивают дугообразно на медиальную поверхность I и заканчивают на 2 см выше медиального над-1 мыщелка. На уровне поперечной кожной склад-] ки подколенной области выкраивают несколько выпуклый книзу задний лоскут. Передни! составляет 2/3 диаметра колена, а задний -1/1 3. Оттягивают мягкие ткани передней и задней I поверхностей бедра вверх на 8 см выше уровш суставной щели. После этого выше надмыщел-ков надсекают циркулярно надкостницу и перепиливают бедренную кость.
Для предупреждения соскальзывания надколенника (Г.А. Альбрехт, 1925) его опилива-1 ют таким образом, чтобы в середине его остался четырёхугольный выступ (штифт), который можно было бы вставить в костномозговой канал опила бедренной кости и под-1 шить к надкостнице бедра кетгутовыми швами (рис. 4-113).
ОПЕРАЦИЯ САБАНЕЕВА (ВАРИАНТ КОСТНО-ПЛАСТИЧЕСКОЙ АМПУТАЦИИ БЕДРА)
В 1890 г. И.Ф. Сабанеев предложил использовать в качестве опорной части культи бугристость большеберцовой кости. В этом случае
Оперативная хирургия конечностей •*> 371
Рис. 4-113. Костно-пластическая ампутация бедрапо Гритти-Шимановскому-Альбрехту. а — линия разреза кожи, б, в — схема операции, г — опиливание хрящевой поверхности надколенника, д — расположение швов для фиксации опила надколенника, е—вид культи после операции. (Из: Островерхое Г.Е., ПубоцкийД.Н., Бомаш Ю.М. Курс оперативной хирургии и топографической анатомии. — М., 1964.)
не требуется пересечения собственной связки надколенника и спиливания надколенника. Кроме того, бугристость болылеберцовой кости более приспособлена к опорной функции, чем надколенник (рис. 4-114).
Доступ. Проводят два симметричных прямолинейных разреза по бокам бедра, начиная от верхнего края обоих мыщелков вниз и заканчивая на 3-4 см ниже бугристости боль-шеберцовой кости. По наружной поверхности голени разрез проводят впереди головки малоберцовой кости, а по внутренней — на 1 см отступив кзади от края болылеберцовой кости. Нижние концы обоих разрезов соединяют поперечно по передней поверхности голени. Разрезы делают сразу до кости. На 2—3 см выше этого разреза делают такой же поперечный разрез по задней поверхности. Сзади перерезают все мышцы сразу до кости по краю сократившейся кожи.
Оперативный приём. Подняв ногу больного кверху, отделяют от кости задний лоскут, входят сзади в полость коленного сустава, перерезают крестообразные связки и перегибают ногу кпереди так, чтобы передняя поверхность голени пришла в соприкосновение с передней поверхностью бедра. Ассистент удерживает голень в таком положении неподвижно, а хирург устанавливает пилу на суставную поверх-
ность болылеберцовой кости и ведет распил в продольном направлении сверху вниз (к пальцам), строго придерживаясь кожного разреза, до уровня поперечного разреза кожи голени. После этого голень выпрямляют и производят поперечный распил на 1 см ниже бугристости болылеберцовой кости, пока оба распила не встретятся. Откинув образованный лоскут кверху, на небольшом протяжении отделяют мягкие ткани от мыщелков бедра и отпиливают их хрящевые поверхности. В ране перевязывают подколенные артерию и вену, обрабатывают болылеберцовый и общий малоберцовый нервы. Выкроенный из болылеберцовой кости опил прикладывают к опилу бедра и укрепляют надкостничными швами.
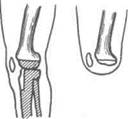
Рис. 4-114. Схема операции Сабанеева. (Из: Краткий курс оперативной хирургии с топографической анатомией / Под ред. В.Н. Шевкуненко. — Л., 1951.)
372♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ■> Глава 4
Выход их операции.Заканчивают операцию установкой дренажа, проникающего в верхний заворот коленного сустава, затем рану послойно ушивают.
Сформированная после операции культя весьма вынослива, так как кожа на передней поверхности большеберцовой кости в области бугристости способна выдерживать сильное и продолжительное давление. В некоторых случаях наблюдались частичные омертвления периферических участков вследствие плохого питания лоскута, поэтому операцию Сабанеева не применяют при заболеваниях, сопровождающихся уменьшением кровоснабжения мягких тканей бедра и голени (атеросклероз, диабет, кахексия и пр.).
(рис. 4-115).Двумя полуциркулярными разрезами в одной плоскости пересекают мышцы голени на 3—4 см дистальнее основания кожных лоскутов. На уровне ампутации рассекают надкостницу большеберцовой и малоберцовой костей и несколько смещают в дистально. Сначала перепиливают малоберцовую кость, затем на 2—3 см ниже - боль-шеберцовую. После удаления дистального отдела конечности лигируют сосуды и усекают нервы. Лоскуты ушивают 8-образными j швами. На кожу накладывают отдельные) швы.
В большинстве случаев данную операцию производят в средней трети или на границе средней и нижней трети голени.
АМПУТАЦИИ ГОЛЕНИ
АМПУТАЦИЯ ГОЛЕНИ ФАСЦИОПЛАСТИЧЕСКИМ МЕТОДОМ
Двумя дугообразными разрезами формируют передний и задний лоскуты. Передний кожный лоскут выкраивают без фасции, а задний кожно-фасциальный лоскут выкраивают, захватывая собственную фасцию, покрывающую трёхглавую мышцу голени
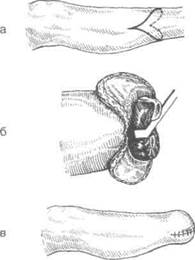
Рис. 4-115. Фасциопластическая ампутация голени,а —
схема выкраивания лоскутов, б — выкроенные лоскуты, состоящие из кожи, подкожной клетчатки и фасции, в — вид культи. (Из: Матюшин И.Ф. Руководство по оперативной хирургии. — Горький, 1982.)
КОСТНО-ПЛАСТИЧЕСКАЯ АМПУТАЦИЯ ГОЛЕНИ ПО ПИРОГОВУ
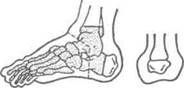
Костно-пластическая ампутация голени I была предложена Пироговым в 1852 г., она стала I первой в мире костно-пластической операцией. Операция показана при размозжении стопы и разрушении голеностопного сустава без повреждения ахиллова сухожилия и пяточной костя.
Техника.Сначала на тыльной поверхно- I сти стопы проводят поперечный разрез мягких тканей, вскрывающий голеностопный сустав, от нижнего конца одной лодыжки до нижнего конца другой. Второй разрез (в виде стремени) ведут от конца первого разреза через подошву перпендикулярно её поверхности вглубь до пяточной кости. Последнюю перепиливают, удаляя при этом весь передний отдел стопы вместе с таранной костью и частью пяточной кости. Распил сохранённой части пяточной кости прикладывают к культе большеберцовой кости после спиливания нижних эпиметафизов голени (рис. 4-116).
Преимущество операции: формирование хорошей культи с опорой на пяточный бугор без заметного укорочения длины конечности, т.е. отсутствие необходимости протезирования.
Недостаток операции: возможность некро-тизации пяточного бугра с покрывающими его мягкими тканями в результате перерезки пяточных сосудов.
Оперативная хирургия конечностей -О- 373
Рис.4-116. Костно-пластическая ампутацияпопы по Пирогову. а — схема операции, б — линия разрезов мягких тканей, в— голеностопный сустав вскрыт, перепиливание пяточной кости по разрезу, выполненному в виде стремени, г—кости голени перепилены, дистальный отдел юнечности удалён, наложены костно-периос-тальные швы на культи пяточной и большебер-рой костей, д— вид культи после операции. [Из: Островерхое Г.В., Лубоцкий Д. Н., Бомаш Ю. М. Кооперативной хирургии и топографической анатомии.—М., 1964. (а, б); Матюшин И.Ф. Руководство по оперативной хирургии. — Горький, «2(в,г,д).]
АМПУТАЦИИ И ЭКЗАРТИКУЛЯЦИИ
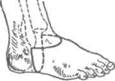
Выбирая уровень ампутации на стопе, нужно помнить, что чем длиннее культя, тем она более функциональна.
СУСТАВЕ ПО ЛИСФРАНКУ
На тыльной поверхности стопы через мяг-I ше ткани до кости проводят выпуклый кпереди разрез. Его начинают на латеральном крае I стопы кзади от бугристости V плюсневой кос-! га и заканчивают на медиальном крае стопы I кзади от бугорка основания I плюсневой кос-| и (рис. 4-117).
Стопу сильно сгибают в подошвенную сто-I рону, медиально и позади бугристости 1 V плюсневой кости ампутационным ножом I входят с латеральной стороны в предплюсне-I шюсневой сустав (Лисфранка) и расчленяют голо II плюсневой кости, своим основанием вдающейся кзади в ряд предплюсневых коски. Таким же образом до II плюсневой кости расчленяют сустав с медиальной стороны, вой-
дя в него позади бугорка основания I плюсневой кости. Далее рассекают наиболее мощную связку (lig. cuneometatarseum secundum, или так называемый ключ сустава Лисфранка), соединяющую I (медиальную) клиновидную кость со II плюсневой. После этого выкраивают подошвенный лоскут, начиная и заканчивая его у тех же точек, что и тыльный лоскут, обычно на уровне головок плюсневых костей. Это необходимо вследствие того, что подошвенный лоскут, служащий для укрытия костной куль-
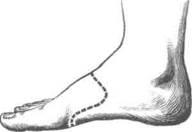
Рис. 4-117. Ампутация стопы по Лисфранку. 1 — разрез кожи при экзартикуляции в суставе Лисфранка, 2 — схема вычленения плюсневых костей. (Из: Шабанов А.Н., Кушхабиев В.И., Вели-Заде Б.К. Оперативная хирургия: Атлас. — М.,1977.)
376«• ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ
Дата добавления: 2016-07-09 ; просмотров: 9450 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Основной принцип усечения пальцев - максимальная экономия, отсечение только явно нежизнеспособных участков с сохранением, если можно, мест прикрепления сухожилий. При наличии дефекта кожи используется пластика местными тканями или первичная пересадка свободного кожного лоскута или кожного лоскута на ножке.
Положение больного на спине, кисть отведена на приставной столик и пронирована.
Обезболивание при ампутации фаланг пальцев — местная анестезия по Лукашевич — Оберсту (рис. 208); при экзартикуляции пальцев - проводниковая по Браун — Усольцевой на уровне средней трети межпястных промежутков или в области запястья. По Лукашевич—Оберсту иглу вкалывают в основание боковой поверхности пальца и струю 0,5-1% раствора новокаина направляют к тыльному и ладонному сосудисто-нервным пучкам. Введя 10-15 мл раствора, на основание пальца накладывают резиновый жгутик.
Ампутация фаланги. Разрез кожи и подкожной клетчатки начинают с ладонной стороны, отступив от линии распила концевой фаланги на длину ее диаметра. Выкраивают ладонный лоскут. На тыле ногтевой фаланги кожу с подкожной клетчаткой разрезают до кости на уровне распила. Оттянув мягкие ткани, пилой Джильи отпиливают разрушенную дистальную часть фаланги и края ладонного лоскута и тыльного разреза сшивают шелковыми швами. Кисть и оперированный палец иммобилизуют в состоянии небольшого сгибания.
Экзартикуляция концевой фаланги. Разрез кожи, подкожной клетчатки, сухожилий и суставной сумки на тыльной стороне ведут по проекции межфалангового сустава, которую определяют по линии, проводимой с середины боковой поверхности средней фаланги на тыл удаляемой фаланги на максимально согнутом пальце. Ножницами, введенными в полость сустава, рассекают боковые связки, после чего сустав полностью раскрывается. Скальпелем, заведенным на ладонную поверхность вычленяемой фаланги, отделяют от нее ладонный лоскут,
равный по длине диаметру пальца на месте экзартикуляции. В результате такого приема ладонный лоскут у его основания полнослойный, а к концу сходит на нет, так что в лоскуте остается только слой эпидермиса, который, зашивая рану, легко адаптировать с кожей тыльного разреза (рис. 209).
Незначительное кровотечение останавливают наложением на края кожных разрезов шелковых швов. Кисть и палец в слегка согнутом положении укладывают на шину.
Вычленение средней фаланги отличается от описанного хода операции тем, что после удаления фаланги в тыль ном крае и ладонном лоскуте отыскивают пальцевые сосудисто-нервные пучки и захватывают зажимами артерии, маркируя ими расположенные рядом с сосудами нервы.
Тщательно выделяют выше уровня кости и отсекают лезвием безопасной бритвы два тыльных и два ладонных пальцевых нерва. После этого перевязывают сосуды. Рану зашивают.
Вычленение пальцев -При вычленении пальцев рубец по возможности располагают на нерабочей поверхности: для III-IV пальцев такой поверхностью является тыльная, для П-локтевая и тыльная, для V-лучевая и тыльная, для I пальца - тыльная и лучевая (рис. 210).
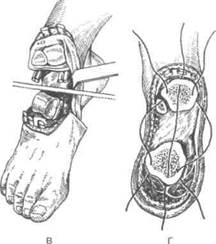
Вычленение II и V пальцев по Фарабефу. Разрез кожи, подкожной клетчатки начинают с тыла II пальца от уровня пястно-фалангового сустава и ведут к середине лучевого края основной фаланги и далее по ладонной
стороне к локтевому краю пястно-фалангового сустава до начала разреза на тыле. Аналогичный разрез начинают на тыле V пальца от уровня пястно-фалангового сустава, ведут к середине локтевого края основной фаланги и заканчивают на ладонной стороне у лучевого края пястно-фалангового сустава. Отсепаровав и отвернув кожно-клетчаточные лоскуты, рассекают сухожилие разгибателя дистальнее головки пястной кости, затем ножницами вскрывают пястно-фаланговый сустав и со стороны по лости сустава разрезают боковые связки. После вскрытия капсулы сустава на ладонной стороне несколько дисталь-нее рассекают сухожилия сгибателей. Ориентируясь по проекции ладонных и тыльных сосудисто-нервных пучков, находят и захватывают кровоостанавливающими зажимами артерии; вблизи них выпрепаровывают из клетчатки и отсекают выше головок пястных костей пальцевые нервы — тыльные и ладонные. Сухожилия сгибателей и разгибателей могут быть сшиты. Головка пястной кости остается: сохранение ее благодаря целости связок межпястных суставов обеспечит лучшее восстановление функции кисти.
Рану зашивают так, чтобы лоскуты прикрыли головку пястной кости. Форма разреза мягких тканей может быть изменена в зависимости от показаний к вычленению П и V пальцев - дефект мягких тканей может быть закрыт методом первичной пластики.
Вычленение III IV пальцев по Люппи с разрезом в форме ракетки. По Люппи поперечный круговой разрез кожи и подкожной клетчатки на уровне ладонно-пальцевой складки дополняют продольным тыльным разрезом посередине пястно-фалангового сустава.
Разрез в форме ракетки начинают на тыле пястной кости, ведут косо по боковой стороне основной фаланги на ладонную поверхность, далее по ладонно-пальцевой складке и по другой стороне основной фаланги к продольному разрезу на тыле. При этом в отличие от метода Люппи нет стыка продольного и поперечного разрезов, нет плохо снабжаемых кровью прямых углов. Кожно-подкожножи-ровые лоскуты отсепаровывают от пястной кости и от основной фаланги, оттягивают в проксимальном направлении крючками. Дистальнее головки пястной кости кровоостанавливающими зажимами пальцевые сосуды и, выделив из окружающих тканей, отсекают проксимальнее головки пястной кости пальцевые нервы. Лигируют сосуды. Сухожилия сгибателей и разгибателя сшивают над головкой пястной кости. Рану послойно ушивают. Кисть укладывают в полусогнутом положении на шину.
Вычленение I пальца по Мальгеню. Разрез кожи и подкожной клетчатки в форме эллипса от пястно-фалангового сустава на тыле кисти ведут почти до межфаланговой складки на ладонной поверхности и далее к началу разреза на тыле. Затем, оттягивая удаляемый палец и отодвигая крючком край тыльного разреза, получают возможность вскрыть пястно-фаланговый сустав. Скальпель заводят на ладонную поверхность и направляют при рассечении ладонной части суставной капсулы под углом 45° по отношению к пястной кости, острием дистально. Это — самый важный момент операции, позволяющий сохранить прикрепление мышц I пальца к сесамовидным косточкам, расположенным на передней поверхности капсулы сустава. Сшивают сухожилия сгибателей и разгибателей I пальца, рану зашивают. С удалением I пальца функция кисти нарушается на 50%. В этих случаях для коррекции применяется фалангизация I пястной кости. Фалангизация I пястной кости по Альбрехту. Производят треугольной формы разрез кожи, подкожной клетчатки и собственной фасции на тыле первого межпальцевого промежутка с основанием у П пястной кости; такой же разрез делают на ладонной поверхности первого межпальцевого промежутка с основанием у I пястной кости. Отводя I пястную кость, рассекают первую тыльную межкостную мышцу и отделяют от сесамовидной косточки приводящую мышцу I пальца, которую подшивают к тканям у основания I пястной кости. Накладывают кожные швы, прикрывая ладонным лоскутом локтевую поверхность I пястной кости, а тыльным лоскутом- лучевую поверхность II пястной кости
19-23. Определение проекционных линий, техника остановки кровотечения и перевязки на протяжении артерий верхней конечности: подмышечной, плечевой, лучевой, локтевой, поверхностной ладонной дуги (топография артерии, характеристика оперативного доступа).
24-28. Определение проекционных линий, техника остановки кровотечения и перевязки на протяжении артерий нижней конечности: бедренной, подколенной, передней и задней большеберцовых, тыльной артерии стопы (топография артерии, характеристика оперативного доступа).
29-34. Определение проекционных линий нервов конечностей: срединного, локтевого, лучевого, седалищного, большеберцового, общего малоберцового (синтопия, характеристика оперативного доступа).
Читайте также:


