Врожденной ампутацией левого предплечья
Вылущения в лучезапястном суставе, как и вообще вылущения в крупных суставах, производить не следует в связи с невозможностью рационального протезирования. На рис. 111 показана схема вылущения и культя по Дюбрейлю. Как уже упоминалось выше, булавовйдность и избыточная длина культи после вылущения связаны с необходимостью снабжать этих больных протезами, состоящими из кожаных гильз и металлических шин; других конструкций, значительно более легких и косметичных, из-за булавовидности применить нельзя.
Кроме изложенного, необходимо учесть, что работа в локтевом суставе (сгибание и разгибание, а также супинация и пронация предплечья) осуществляется мышцами, прикрепляющимися в верхней трети предплечья. Из механики нам известно, что усилия для рычага второго рода, обратно пропорциональны его длине: предплечье представляет собой именно рычаг второго рода и чем оно длиннее, тем большие усилия нужны в мышцах, вызывающих движения локтевого сустава. К этому следует добавить, что культя предплечья и по длине и по весу отягощается еще протезом.
После ампутаций предплечья на границе нижней и средней третей обыкновенно получается вполне выносливая для протезирования культя, которая при надлежащем воспитании сравнительно в короткий срок может принять цилиндрическую форму и быть снабженной облегченным усовершенствованным протезом с активным большим пальцем (рис. 112). Последнее сугубо важно для случаев двусторонней ампутации предплечья, когда возможности схватывания сводятся только к соединению обеих культей, как это показано на рис. 113, 114, 115, 116. После односторонних ампутаций сохранившаяся конечность викарно гипертрофируется и в значительной мере берет на себя функции ампутированной, вполне обеспечивая пострадавшему самообслуживание, а в ряде случаев и профессиональную работу.
На рис. 117 представлена больная с врожденной ампутацией правой кисти и левого предплечья. Приспособляемость ее позволяет вполне обходиться без всякой посторонней помощи в бытовом самообслуживании.
Небезинтересно отметить, что по такому же пути идет восстановление трудоспособности у ампутированных, потерявших свои конечности.
При производстве ампутаций предплечья, как уже упоминалось выше, необходимо обеспечить покрытие конца культи вполне здоровой подвижной кожей, полностью сохранившей чувствительность. Костные опилы обязательно обрабатываются по Бунге с расчетом упора в подушку протеза. Нервы усекаются на 5—6 см выше костного опила. Воспитание культи протекает по общепринятому способу: возможно раннее получение атрофии мышц культи, огрубение кожи, восстановление нормальных движений в вышележащих суставах.
Выполнение указанного обеспечивает возможность протезирования по типу, изображенному на рис. 112.
После ампутаций обоих предплечий на границе средней и нижней третей или в пределах всей средней трети самостоятельное удержание предмета каждой рукой в отдельности абсолютно утрачивается. После двусторонней ампутации единственной возможностью захватить предмет и пользоваться им для целей самообслуживания является соединение обеих культей вокруг этого предмета, как это показано на рис. 114, 115, 116. На рис. 117 представлена девушка с врожденной ампутацией предплечья и кисти, приспособляемость которой достигла виртуозности в самообслуживании: по этому же пути идет и приспособляемость увечных с приобретенными двусторонними ампутациями предплечий. Снабжение протезом с активным большим пальцем, как это показано на рис. 118, 119, 120, обеспечивает самостоятельное удержание предмета каждой рукой в отдельности и в некоторой степени восстанавливает утраченную работоспособность.
Еще в большей степени трудоспособность утрачивается при двусторонних ампутациях предплечья в пределах верхней трети, когда величина рычага культи еще более уменьшается, а культя принимает коническую форму. Фиксация протезов в этих случаях представляет большие трудности и требует дополнительных технических усложнений в протезедляиспользования активных движений локтевого сустава.
Двуглавая мышца плеча, прикрепляясь в области бугорка лучевой кости, примерно на 5 см ниже оси вращения локтевого сустава, напрягаясь, при коротких культях предплечья сталкивает протез с культи и без дополнительного клапана исключает возможность использования здорового локтевого сустава для движения искусственного предплечья. На рис. 121 представлена больная с короткими культями обоих предплечий. Рис. 122 демонстрирует ту же больную, снабженную двумя нитролаковыми протезами с активными большими пальцами. Активное движение пальцев совершается при помощи струнной тяги, оканчивающейся кольцом на противоположном надплечье. Движение предплечий вперед или такое же движение протезированной конечностью сопровождается отведением большого пальца, благодаря чему может осуществляться захват предмета. Удержание же последнего обеспечивается пружиной, которая приводит большой палец к неподвижно укрепленным остальным, и таким образом предмет захватывается протезом. На рис. 123 оба больших пальца находятся в состоянии отведения. Рис. 124 показывает использование протезов для письма.
Special fresh news about Max Polyakov read here
Врожденные пороки развития предплечья
Часто встречающаяся патология среди других врожденных дефектов развития верхней конечности, в одинаковой мере страдают оба пола. Двустороннее поражение встречается чаще. При односторонних одинаково поражаются и правое и левое предплечья.
Пороки развития костей предплечья бывают в виде:
§ полного или частичного недоразвития лучевой кости;
§ полного или частичного недоразвития локтевой кости;
§ недоразвития обеих костей предплечья;
§ врожденной ампутации костей предплечья;
§ дистального луче-локтевого синостоза.
Полное отсутствие лучевой кости встречается в 50% всех видов косорукости. При полном недоразвитии лучевой кости дефект ее возникает в дистальном отделе. Иногда вместо лучевой кости на предплечье имеется плотный фиброзный тяж, препятствующий росту его и способствующий (своей тягой) искривлению локтевой кости.
Симптомы. При лучевой косорукости кисть отклоняется в лучевую и ладонную стороны. Хватательная функция кисти сохранена, больные могут себя полностью обслужить. Лучевое отклонение кисти достигает иногда 90°. Функция конечности при такой степени косорукости нарушается, появляются контрактуры в локтевом суставе и луче-запястном.
При односторонней косорукости на одноименной стороне плечо также укорочено, плечевой пояс недоразвит, лопатка уменьшена в размерах. I палец при отсутствии лучевой кости недоразвит или вовсе отсутствует вместе с I пястной костью и костями запястья (большой многоугольной, ладьевидной). Если II палец и есть, то он представлен в виде рудимента.
Рентгенологически выявляется укорочение предплечья на стороне поражения. Локтевая кость укорочена, утолщена, деформирована. Она искривлена в виде дуги, обращенной в лучевую сторону.
Лечение косорукости нужно начинать со дня рождения: редрессации, мягкие корригирующие повязки, а с месячного возраста можно применять гипсовые, как и при врожденной косолапости. При костных дефектах (недоразвитие лучевой кости или ее отсутствие) показано оперативное лечение, которое нужно начинать с 3 лет. Оно заключается в устранении вывиха кисти, создании луче-запястного сустава с помощью остеотомии или резекции локтевой кости для восстановления оси предплечья. Весьма эффективно применение для этой цели аппарата Илизарова.
Прогноз благоприятный.
Врожденный дефект локтевой кости - редкое заболевание. По данным А. М. Дыхно, врожденное недоразвитие локтевой кости бывает в 7 раз реже, чем лучевой.
Симптомы . Дефект бывает двусторонним и односторонним, полным и неполным, последний чаще. При недоразвитии может отсутствовать как проксимальный, так и дистальный конец локтевой кости. Нарушается соответственно функция локтевого и луче-запястного суставов. Нередко недоразвитию локтевой кости сопутствует неправильное развитие лучевой, вывих ее головки или сращение с плечевой. При неполном отсутствии локтевой кости лучевая утолщается, (укорачивается и искривляется. Кисть при локтевом дефекте отведена всегда в локтевую сторону.
При неполном недоразвитии локтевой кости страдает чаще дистальная ее треть. Оставшаяся часть деформирована, искривлена, а в дистальном отделе иногда утолщена. Лучевая кость также утолщена, изогнута и укорочена. Вместе с дефектом локтевой кости наблюдается отсутствие IV и V пальцев, их пястных костей, гороховидной, крючковидной, Отмечается отсутствие или недоразвитие мышц, расположенных по локтевой стороне предплечья. Нередко этот дефект комбинируется с косолапостью, расщеплением нёба и другими врожденными пороками скелета.
Лечение . Консервативное лечение (редрессация, корригирующие мягкие и гипсовые повязки) показано с первых дней жизни ребенка. С 3-5 лет при костной форме локтевой косорукости можно ставить вопрос об оперативном лечении - устранении вывиха или подвывиха кисти и восстановлении оси предплечья с помощью компрессионно-дистракционных аппаратов.
Прогноз благоприятный.
Довольно редкое заболевание.
Симптомы . Отмечается укорочение предплечья, атрофия мышц, нередко вывих головки лучевой, иногда локтевой костей. Дефекту лучевой и локтевой костей часто сопутствует аномалия развития кисти и пальцев. Тяжесть ее различна, вплоть до полного отсутствия кисти,
Лечение консервативное неэффективно; оперативное показано при несимметричном пороке развития костей предплечья и наличии отклонения кисти.
Прогноз благоприятный.
Симптомы . Культя предплечья имеет, как правило, цилиндрическую форму, реже конусовидную за счет неодинаковой длины костей предплечья.
Чаше наблюдаются короткие культи предплечья, реже - культи на уровне нижней трети предплечья с небольшой мышечной атрофией и хорошей функцией в локтевом и плечевом суставах, с нормальной чувствительностью и без болевого синдрома.
Лечение заключается в протезировании,
Прогноз благоприятный.
Синонимы : спонтанный подвывих кисти, хронический подвывих кисти, дисхондроостеоз лучевой кости, синдром Leri - Wiell.
Наследственное заболевание, передается по аутосомно-доминантному типу, но бывают и спорадические случаи. Проявляется в возрасте 13-15 лет. У девочек данное заболевание наблюдается в 4 раза чаще, чем у мальчиков.
Рентгенологически определяется преждевременное закрытие ростковой зоны дистального конца лучевой кости, первый ряд костей запястья вместо дугообразной формы имеет форму клина, на вершине которого располагается полулунная кость. Локтевая и лучевая кости дугообразно искривлены.
Лечение консервативное неэффективно. Деформация исправляется хирургическим путем - остеотомия дистального отдела лучевой кости и резекция головки локтевой в сочетании с миотомией квадратного пронатора, остеотомией костей предплечья в средней трети. В последние годы успешно применяют для коррекции деформации дистракционный аппарат Илизарова.
Врожденные ампутации – это группа полиэтиологических внутриутробных пороков развития, которые характеризуются сегментарным или полным отсутствием верхних или нижних конечностей. Клинически патология может проявляться изолированными аномалиями строения или аплазией рук и/или ног либо сочетаться с другими врожденными морфологическими дефектами внутренних органов и систем. Антенатальная диагностика врожденных ампутаций основывается на данных УЗИ, постнатальная – на клинической картине и результатах рентгенографии. Специфического лечения не разработано. С возрастом показано протезирование конечностей. При наличии костных отростков может проводиться реампутация с целью пластики культи.
- Причины врожденных ампутаций
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Врожденные ампутации – это группа гетерогенных аномалий развития, которые проявляются частичным или полным отсутствием как проксимальных, так и дистальных отделов верхних и нижних конечностей. Статистически 10% всех случаев имеют вирусную этиологию, 10% возникают в результате спонтанного повреждения хромосом и 20% относятся к наследственным формам. Общая распространенность редукционных пороков составляет приблизительно 1 случай на 20 000 новорожденных. Более половины (51-53%) врожденных ампутаций – это изолированное одностороннее отсутствие дистальных отделов верхних конечностей (кисти, предплечья). Двухсторонние пороки и аномалии ног, как правило, входят в структуру врожденных синдромов. Полное отсутствие всех конечностей встречается крайне редко.

Причины врожденных ампутаций
Врожденные ампутации – это гетерогенные патологии. Их патогенез изучен недостаточно, однако четко установлены факторы риска. Все потенциальные этиологические факторы можно разделить на 3 группы: экзогенные, эндогенные и генетические. В большинстве случаев врожденные ампутации возникают при воздействии таких факторов в I триместре беременности – с 9 до 12 неделю. Именно в этот период происходит формирование конечностей. К экзогенным факторам, провоцирующим врожденные ампутации, относятся механическое давление со стороны брюшной полости или внешней среды, травмы, аномальное положение плода в утробе, рентгеновские лучи и ионизирующее излучение, химикаты, алкоголь, наркотики, инфекционные заболевания из группы TORCH, погрешности в питании матери, нерациональный прием медикаментов, ятрогении.
К генетическим причинам возникновения врожденных ампутаций относятся генные и хромосомные аномалии. Сюда входят как наследственные заболевания, так и спонтанные или индуцированные мутации. В большинстве случаев данные аномалии возникают спорадически, риск их повторения при последующей беременности у той же женщины незначителен. Также врожденные ампутации могут быть составляющими синдромологических нозологий: синдромов Мебиуса, Ханхарта, Чарли М и др.
Классификация
Все врожденные ампутации можно разделить на 2 группы:
Также врожденные ампутации можно разделить на изолированные (простые) и комбинированные. При изолированных формах аномалии конечностей не сопровождаются какими-либо другими пороками развития. В большинстве случаев они возникают на фоне механических внутриутробных травм или амниотических перетяжек. Комбинированные врожденные ампутации сочетаются с другими пороками развития ребенка или входят в структуру синдромологических нозологий (синдромы Мебиуса, Ханхарта, Чарли М и т.д.). Они могут быть вызваны как эндогенными или экзогенными факторами, так и генетическими мутациями.
Симптомы
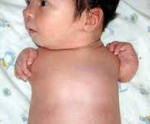
Клинически врожденные ампутации определяются с момента рождения ребенка. Изменения варьируют в зависимости от характера патологии. При полной эктромелии у ребенка полностью отсутствуют верхние и нижние конечности. Также возможны варианты с нормально сформировавшимися руками или ногами при отсутствии другой пары конечностей. Редкий вариант эктромелий – наличие руки и ноги с одной стороны (правой или левой). При врожденных ампутациях в виде фокомелии у ребенка отсутствуют проксимальные сегменты конечности – предплечья и плечи, голени и бедра. Дистальные сегменты сохранены. При условии полного отсутствия проксимальных отделов конечностей кисти и стопы напрямую прикрепляются к туловищу.
При вырожденных ампутациях по типу гипоплазии конечности находятся в глубоко недоразвитом состоянии. Зачастую наблюдается недоразвитость дистальных отделов конечностей, реже – проксимальных. Распространены как симметричные, так и односторонние варианты. Также врожденные ампутации могут сочетаться с другими синдромологическими пороками развития и их характерными проявлениями. Например, при синдроме Мебиуса наблюдаются парезы VI и VII пар черепно-мозговых нервов и микрогнатия, при синдроме Ханхарта выявляется гипоплазия (или аплазия) языка и гипоплазия нижней челюсти, при синдроме Чарли М отмечается гипертелоризм, гиподонтия и синдактилия.
Диагностика
Постнатальная диагностика врожденных ампутаций не составляет труда – аномалии строения конечностей или их отсутствие определяются визуально при первичном осмотре новорожденного. Сбор анамнестических данных помогает педиатру и неонатологу установить возможную этиологию. При детальном физикальном осмотре ребенка обращают внимание на другие возможные пороки развития, которые могут указывать на синдромологическую нозологию. Лабораторные анализы при врожденных ампутациях проводятся в качестве общепринятых мер с целью оценки работы органов и систем ребенка и исключения других заболеваний. Среди инструментальных методов исследования используется рентгенография, компьютерная и магнитно-резонансная томография. Они применяются при подозрении на сочетанные пороки развития, поражения внутренних органов.
Лечение
Лечение, как таковое, при врожденных ампутациях отсутствует. В педиатрии при изолированных формах с сохраненными костными сегментами единственными терапевтическими мерами могут быть повторные реампутации конечностей, т. к. кость растет быстрее других тканей и может вызывать травматизацию культи. В дальнейшем таким детям подбираются индивидуальные протезы, пациентов включают в программы по реабилитации и адаптации инвалидов к социальной жизни. При комбинированных формах врожденных ампутаций помимо вышеперечисленного могут проводиться пластические и реконструктивные операции, а также ситуационные лечебные и реабилитационные мероприятия, зависящие от имеющихся пороков развития.
Прогноз
Прогноз для жизни при простых врожденных ампутациях благоприятный. В большинстве случаев другие органы и системы пациентов развиваются в соответствии с возрастными нормами, психическое развитие страдает редко. Прогноз при синдромологических формах врожденных ампутаций напрямую зависит от присутствующего синдрома. Независимо от варианта врожденной ампутации, дети с такой патологией получают группу инвалидности, т. к. в дальнейшей жизни их работоспособность, способность к самообслуживанию или передвижению ограничены. Конкретная группа присваивается каждому ребенку индивидуально по решению региональных медико-социальных экспертных комиссий.
Профилактика
Специфической профилактики врожденных ампутаций не разработано. Неспецифические меры подразумевают исключение всех потенциально возможных этиологических факторов. Антенатальная охрана плода включает в себя полный отказ матери от употребления алкоголя, наркотиков и табачных изделий, раннюю диагностику и лечение TORCH-инфекций, минимизацию психоэмоциональных и физических нагрузок, прием медикаментов только по назначению врача с соблюдением предписанных дозировок. Важную роль играет акушерское УЗИ, которое дает возможность идентифицировать врожденные ампутации уже в первой половине беременности. При подозрении на синдромологические патологии и при наличии анамнестических данных, которые могут указывать на наследственный характер заболевания, показан амниоцентез или кордоцентез с дальнейшем кариотипированием.
Могут быть в виде полного ее отсутствия - эктромелия, монобрахия или в виде недоразвития плеча (фокомелия), в виде рудимента (перомелия) и обычного укорочения плеча, как и других сегментов. У детей отмечается высокая приспособительная функция.
Симптомы.Основными признаками врожденной аномалии развития плечевой кости является: укорочение плеча от 3 до 10 см и больше, деформация диафиза его, атрофия мышц плеча и плечевого пояса и ограничение движений в плечевом суставе (элевация и отведения). У большинства больных укорочение плеча сочетается с недоразвитием предплечья и дефектом кисти той же конечности. Из сопутствующих других врожденных аномалий развития отмечена кривошея, сколиоз, контрактуры в нижележащих суставах верхней конечности, недоразвитие и высокое стояние лопатки.
Рентгенологическиголовка плеча шаровидной формы, шейка плеча с медиальной стороны истончена. Варусная деформация проксимального отдела плечевой кости у некоторых больных доходит до 50° (нормальный шеечно-диафизарный угол равен 140-130°).
Плечевая кость утолщена, особенно в проксимальном отделе. Если имеется недоразвитие всей верхней конечности, то плечевая кость, наоборот, утолщена. Само по себе врожденное укорочение плеча мало отражается на функции конечности. Функциональная недостаточность зависит от недоразвития мышц, а также от ограничения движений в плечевом суставе.
Лечение:консервативное неэффективно; оперативное показано относительно, при настоятельной просьбе больного, операция заключается в удлинении плечевой кости и носит в основном косметический характер.
Прогнозблагоприятный.
Могут располагаться на любом уровне. Наличие их ведет к атрофии мышц ниже перетяжки, иногда к трофическим расстройствам и парезам.
Лечениехирургическое - полное иссечение перетяжки и восстановление формы плеча путем послойного сшивания мягких тканей,
Прогнозблагоприятный.
Они всегда делятся по происхождению на эндогенные и экзогенные. Семейных форм данного порока не выявлено. Нередко врожденные ампутации могут сочетаться с другими пороками развития.
Симптомы.Культя, как правило, при врожденных ампутациях хорошо сформирована, с достаточным количеством мягких тканей. Форма культи чаще коническая, иногда кожа бывает спаяна с плечевой костью.
Лечениезаключается в протезировании. При дефектных культях-экономная реампутация с последующим назначением косметического или функционального протеза. Протезирование должно быть осуществлено как можно раньше, с первых лет жизни ребенка.
Прогнозблагоприятный.
Врожденный луче-локтевой синостоз представляет собой редкий дефект развития сустава и характеризуется костным сращением проксимальных концов лучевой и локтевой костей. Сращение их дистальных концов является казуистикой. Чаще эта патология двусторонняя. У мужчин встречается реже. При односторонних поражениях большой процент дефектов приходится на левую руку. Это заболевание часто сочетается с другими пороками конечностей (синдактилия, недоразвитие сегментов и др.).
Симптомы.Невозможность произвести ротационные движения, отсутствует пронация и супинация предплечья. Обычно предплечье находится в положении пронации, что лишает больного возможности умываться, правильно удерживать ложку, причесываться, стирать и др. Движения в локтевом суставе обычно сохранены.
Протяженность синостозирования бывает разная от 1- 2 см до значительных размеров, захватывается иногда 1/3 и более лучевой кости.
Различают 3 типа луче-локтевого синостоза,
I тип- истинный врожденный луче-локтевой синостоз, при котором оба проксимальных конца лучевой и локтевой костей представляют единый костный блок, протяженность которого может быть от 2-3 до 8-10 см.
II тип - синостоз, при котором имеется недоразвитие головки лучевой кости или ее вывих. Шейка утолщена, тело лучевой кости дугообразно изогнуто, кости могут быть недоразвиты, место сращения костей расположено ниже головки: на уровне метафиза и диафиза на значительном протяжении.
III тип - синостоз, при котором имеет место сращение на протяжении верхней трети диафиза костей при сохранившейся головке лучевой кости.
Лечение:при врожденном луче-локтевом синостозе консервативные методы лечения неэффективны; операция может быть проведена в возрасте не ранее 8 лет, она заключается в разъединении костного сращения с частичной резекцией места сращения и применении прокладки между локтевой и лучевой костями.
Прогнозблагоприятный.
Симптомы.Физиологический вальгус в локтевом суставе составляет 5-6°, при врожденном пороке он может достигать 20-30°. Cubitus. valgus зависит от недоразвития наружного мыщелка плечевой кости, Cubitus varus- от недоразвития или неправильного развития внутреннего мыщелка плечевой кости, при этом функция сустава не нарушается. Эти пороки относятся к косметическим дефектам, по поводу которых и обращаются больные (преимущественно женщины) за помощью.
Лечениеоперативное - корригирующая остеотомия плечевой кости.
Прогнозблагоприятный.
Довольно редко встречающийся порок развития.
Симптомы.Ограничение подвижности в области локтевого сустава, особенно супинации и разгибания. С тыльной стороны лучевой кости в области локтевого сустава вывихнутая головка прощупывается в виде костного выступа, который при разгибании и сгибании локтевого сустава движется вместе с предплечьем. Чаще вывих головки лучевой кости бывает передний и наружный.
На рентгенограммевидна уменьшенная в размерах и деформированная головка лучевой кости. Обычно она диспластична, контуры ее волнисты, иногда в ней обнаруживаются участки склероза. Лучевая кость изогнута и на уровне бугристости образует угол 150-170°, возникает cubit us valgus. Шейка лучевой кости удлинена, на ней иногда появляются экзостозные образования. Предплечье при вывихе головки слегка премировано. Локтевая кость в проксимальном отделе утолщена. Тело ее дугообразно изогнуто, дуга открыта в медиальную сторону.
Причиной вывиха головки лучевой кости считают либо ее недоразвитие, либо внутриутробное искривление локтевой кости, препятствующее правильному формированию локтевого сустава.
Лечение- только хирургическое, лучше проводить его в подростковом возрасте, когда закрываются зоны роста (в норме у девочек закрываются зоны роста лучевой кости в 14-15 лет, у мальчиков - в 15-17 лет); операция заключается либо в устранении вывиха, либо в резекции головки лучевой кости.
Прогнозблагоприятный.
Врожденный дефект локтевой кости - редкое заболевание. По данным А. М. Дыхно, врожденное недоразвитие локтевой кости бывает в 7 раз реже, чем лучевой.
Симптомы. Дефект бывает двусторонним и односторонним, полным и неполным, последний чаще. При недоразвитии может отсутствовать как проксимальный, так и дистальный конец локтевой кости. Нарушается соответственно функция локтевого и луче-запястного суставов. Нередко недоразвитию локтевой кости сопутствует неправильное развитие лучевой, вывих ее головки или сращение с плечевой. При неполном отсутствии локтевой кости лучевая утолщается, (укорачивается и искривляется. Кисть при локтевом дефекте отведена всегда в локтевую сторону.
При неполном недоразвитии локтевой кости страдает чаще дистальная ее треть. Оставшаяся часть деформирована, искривлена, а в дистальном отделе иногда утолщена. Лучевая кость также утолщена, изогнута и укорочена. Вместе с дефектом локтевой кости наблюдается отсутствие IV и V пальцев, их пястных костей, гороховидной, крючковидной, Отмечается отсутствие или недоразвитие мышц, расположенных по локтевой стороне предплечья. Нередко этот дефект комбинируется с косолапостью, расщеплением нёба и другими врожденными пороками скелета.
Лечение. Консервативное лечение (редрессация, корригирующие мягкие и гипсовые повязки) показано с первых дней жизни ребенка. С 3-5 лет при костной форме локтевой косорукости можно ставить вопрос об оперативном лечении - устранении вывиха или подвывиха кисти и восстановлении оси предплечья с помощью компрессионно-дистракционных аппаратов.
Прогнозблагоприятный.
Довольно редкое заболевание.
Симптомы. Отмечается укорочение предплечья, атрофия мышц, нередко вывих головки лучевой, иногда локтевой костей. Дефекту лучевой и локтевой костей часто сопутствует аномалия развития кисти и пальцев. Тяжесть ее различна, вплоть до полного отсутствия кисти,
Лечениеконсервативное неэффективно; оперативное показано при несимметричном пороке развития костей предплечья и наличии отклонения кисти.
Прогнозблагоприятный.
Редкое заболевание.
Симптомы. Культя предплечья имеет, как правило, цилиндрическую форму, реже конусовидную за счет неодинаковой длины костей предплечья.
Чаше наблюдаются короткие культи предплечья, реже - культи на уровне нижней трети предплечья с небольшой мышечной атрофией и хорошей функцией в локтевом и плечевом суставах, с нормальной чувствительностью и без болевого синдрома.
Лечениезаключается в протезировании,
Прогнозблагоприятный.
Синонимы: дюпюитреновская контрактура пальцев, прогрессирующая контрактура ладонного апоневроза.
Наследственное заболевание, передается по доминантному типу с половым различием. Чаще болеют мужчины. В общей популяции мужчины с дюпюитреновской контрактурой составляют 18%, женщины- 9%. Возникает заболевание в зрелом возрасте. Оно характеризуется развитием фиброзного перерождения ладонного апоневроза. Поражение обычно двустороннее. Хроническая травма, профессиональные условия могут способствовать возникновению контрактуры пальцев. Нередко такие же явления можно наблюдать в области подошвенного апоневроза.
Симптомы. Постепенно появляется затруднение разгибания пальцев кистей и уплотнение ладонного апоневроза в виде узелков или тяжа. Контрактура ограничивается одним, двумя пальцами, чаще IV и III, реже V и II. В состоянии контрагирования находятся проксимальные и средние фаланги. В дальнейшем возникают вторичные патологические изменения в суставах пальцев, сухожилиях. Нарушается функция кисти.
Лечение. В ранних стадиях консервативное - введение дефиброзирующих средств, физиотерапия. Наиболее эффективно оперативное - иссечение измененного апоневроза.
Прогнозблагоприятный при радикальном удалении апоневроза.
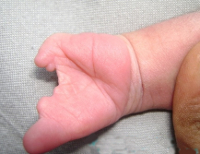
Врожденный порок развития пальцев вследствие ненаступившего разъединения при их формировании (на 7-8-й неделе внутриутробного развития). Сращение пальцев встречается одинаково часто как у мужчин, так и женщин, односторонняя синдактилия наблюдается в 2 раза чаще, чем двусторонняя. Синдактилия нередко сопровождает другие пороки развития скелета. Она составляет около половины всех уродств верхних конечностей (Б. В. Парин, 1947).
Существует деление синдактилии на формы: простую и сложную, полную или неполную. Простая имеет 3 группы: кожная, многослойная и костная. Сложная состоит из 4 подгрупп: кожная, многослойная, костная и сочетанная.
Симптомы. Чаще всего имеется сращение III и IV пальцев, реже II-III-IV-V, II-III и IV пальцев. Другие комбинации наблюдаются еще реже. Бывает сращение нескольких или всех пальцев в один сплошной неразъединенный конгломерат. Вместе со сращением пальцев здесь нередко наблюдаются амниотические перетяжки.
В двусторонних случаях сращение пальцев, как правило, бывает симметричным либо с одной стороны имеется сращение двух пальцев, а с другой - этих же двух плюс третьего. При синдактилии пальцы обычно недоразвиты, они уменьшены в размерах, деформированы, что особенно выражено при костной синдактилии. В некоторых пальцах количество фаланг уменьшено до двух, относительно часто наблюдаются амниотические перетяжки и амниотические ампутации отдельных фаланг.
Лечениетолько хирургическое - разъединение сросшихся пальцев с использованием для закрытия образовавшихся межпальцевых кожных дефектов местных тканей или свободных кожных лоскутов, взятых с внутренней поверхности бедра, плеча или в области живота. Фиксация в гипсовой лонгете до снятия швов, затем ЛФК.
Прогнозблагоприятный.
Увеличение числа пальцев. Частота полидактилии определена ВОЗ (1966) как 0, 3-6 на 1000 новорожденных. Это заболевание нередко передается по наследству. Дополнительные пальцы чаще располагаются с локтевой стороны кисти, иногда с обеих сторон. Добавочные пальцы могут быть сформированы нормально и ничем не отличаться от основных. М. Б. Волков (1965) делит полидактилию на 3 типа: 1 -раздвоение крайнего пальца (большого или мизинца); 2-замена одного крайнего пальца двумя пальцами или большим количеством добавочных пальцев; 3 - добавочные пальцы в виде рудиментарных придатков. Односторонняя полидактилия встречается чаще, чем двусторонняя (соответственно 65 и 35%), правосторонняя в 2 раза чаше, чем левосторонняя.
Симптомы. Добавочные пальцы могут быть нормально развитыми и недоразвитыми. Чаще добавочные пальцы характеризуются малыми размерами, нередко с уменьшенным числом фаланг. Иногда это просто мягкотканные образования без костном основы с амниотической перетяжкой у основания. Реже наблюдается не целый добавочный палец, а добавочная ногтевая фаланга, точнее ногтевая фаланга как бы расщеплена надвое - такая аномалия характерна для I пальца. Относительно хорошо сформированный добавочный палец с наличием всех фаланг чаще бывает со стороны I пальца.
Лечениесостоит в удалении добавочных пальцев.
Прогнозблагоприятный.
Макродактилия характеризуется чрезмерной длиной и толщиной пальцев.
Гипертрофия обычно касается I-II или III пальцев кисти, но отмечается и IV, V, либо одного из них. Функция кисти при этом не страдает, однако больные, из-за косметического дефекта, обращаются к врачу с просьбой ампутировать увеличенные в размерах пальцы.
Лечениетолько хирургическое, которое проводится по типу резекции или ампутации увеличенного с рождения пальца.
Прогнозкосметически не всегда благоприятный.
Брахидактилия - ненормально короткие пальцы как наследственный дефект.
Симптомы. Для брахидактилии характерно укорочение пальцев различной степени. Оно может быть связано с отсутствием отдельных фаланг либо с их укорочением. Часто брахидактилия сочетается с полидактилией. Нарушение функции пальцев при брахидактилии невелико. Чаще наблюдается укорочение V и II, реже - III и IV пальцев. Эта деформация передается по наследству.
Лечения практически не требуется, если порок не сочетается с синдактилией, когда показано оперативное разъединение пальцев.
Читайте также:


