Супракондилярный перелом плечевой кости
Симптоматология супракондилярных переломов плечевой кости складывается из всех признаков, характерных для любого перелома. Однако клиническая диагностика связана с некоторыми трудностями, обусловленными тем, что по внешнему виду пострадавшей руки часто надмыщелковые переломы экстензионного типа оказываются весьма схожими с задними вывихами предплечья. Нам пришлось наблюдать несколько больных с неправильно сросшимися супракондилярными переломами, лечившихся амбулаторно на том основании, что переломы были приняты за вывихи.
Этим больным производилось вправление, после которого деформация как будто устранялась, и это послужило поводом для наложения фиксирующей повязки. Вследствие этого и наступило неправильное сращение. Ясно, что в подобных случаях является особо необходимой тщательная дифференциальная диагностика.
Действительно, при сравнительном наружном осмотре бросается в глаза исчезновение дугообразной линии плеча, характеризующей контур его по задней поверхности. При значительных смещениях дистального отломка кзади образуется даже отчетливая вогнутость, весьма характерная для задних вывихов предплечья. Избежать ошибки можно при условии тщательного обследования больного с учетом всех деталей симптоматологии.
Прежде всего, при экстензионных супракондилярных переломах уже через несколько часов после несчастного случая определяется типичная локализация подкожного кровоподтека. Он располагается обычно по передней поверхности нижней трети плеча и переходит на область локтевого сгиба. При флексионных переломах он расположен сзади, а при задних вывихах предплечья его обычно не бывает совсем. При супракондилярных переломах треугольник, образованный соединением верхушки локтевого отростка с точками, расположенными на внутреннем и наружном надмыщелках плеча, остается равнобедренным, тогда как при вывихах эти соотношения резко нарушаются (рис. а).
Однако при определении правильности соотношения сторон этого треугольника иногда можно впасть в ошибку, приняв конец выступающего сбоку проксимального отломка за надмыщелок. Избежать этой ошибки можно, пользуясь признаком В. О. Маркса (рис. б). Он состоит в изменении соотношений между длинной осью плеча и линией, соединяющей оба надмыщелка. В нормальных условиях ось плеча пересекает эту линию посредине, образуя в ней два прямых (смежных) угла. При переломе эти соотношения резко нарушены. Для того чтобы правильно определить наиболее выстоящие точки надмыщелков и не принять за одну из них выступающий конец проксимального отломка, смещенного в сторону, нужно, ощупывая локтевую кость по задней поверхности, дойти до верхушки локтевого отростка.
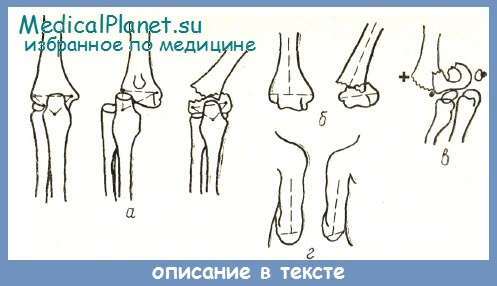
Ориентируясь на него, тщательным прощупыванием легко обнаруживают три выступающие точки (вместо двух при нормальных соотношениях): наиболее проксимальная — это конец смещенного отломка; на той же стороне под ним расположена глубже точка — один надмыщелок; на противоположной стороне, несколько выше и более поверхностно,— другой надмыщелок (рис в). Если провести линию, соединяющую последние две точки с верхушкой локтевого отростка, то получается равнобедренный треугольник, целиком смещенный в сторону. Этот признак безошибочно решает вопрос о наличии перелома, а не вывиха. В таких случаях ось плеча пересекает надмыщелковую линию в стороне от ее середины и не под прямым углом к ней, причем острый угол оказывается на стороне, в которую сместился дистальный отломок (рис. г).
Поставив пальцы одной руки на оба надмыщелка и относительно зафиксировав дистальный отломок, другой рукой можно произвести в небольшом объеме пассивные движения в локтевом суставе, осторожно сгибая и разгибая предплечье. В случае вывиха при этом выявится симптом пружинистой подвижности. При небольших смещениях или при отсутствии их вопрос о заднем вывихе предплечья отпадает. Учитывая сказанное, можно считать диагностику надмыщелковых переломов плечевой кости несложной. Во всех случаях рентгенография в двух проекциях решает вопрос.
В клинической картине этих переломов обращают на себя внимание сравнительно часто наблюдаемые симптомы повреждевия периферических нервов. Наиболее часто при надмыщелковых переломах повреждается, как выяснилось, лучевой нерв. Так, из 13 параличей, наблюдавшихся В. О. Марксом, 6 относились к лучевому нерву, 2 — к срединному и 3 — к локтевому, а в 2 случаях были повреждены все три нерва. Однако менее значительные повреждения нервов при этих переломах встречаются гораздо чаще.
Из 57 специально проверенных в этом отношении больных параличи тех или иных мышечных групп мы обнаружили всего у 3, но зато разные менее значительные повреждения — расстройство чувствительности и парезы — были отмечены у 21 больного. При этом в 12 случаях они относились к лучевому нерву, в 8 — к локтевому и в 1 — к срединному. Повреждений всех трех или каких-либо двух нервов мы не наблюдали. Чаще всего повреждение нервов встречается при экстензионных переломах со смещением дистального отломка в локтевую сторону. Частота повреждений лучевого нерва объясняется анатомическими особенностями его расположения в отношении проксимального отломка: при смещении дистального отломка в ульнарную сторону нерв оказывается в непосредственной близости от выступающего кпереди и кнаружи проксимального отломка и часто травмируется им.
Разумеется, что при невправленных отломках создаются условия для впаяния нервов в костную мозоль, которая у детей бывает выражена весьма значительно. Все это делает неврологическое обследование больных с супракондилярными переломами плечевой кости весьма важным разделом клиники этих переломов.
Обзор
Супракондилярный перелом - это повреждение плечевой кости или кости верхнего плеча в самой узкой точке, чуть выше локтя.
Супракондилярные переломы являются наиболее распространенным типом травмы верхнего плеча у детей. Они часто вызваны падением на вытянутый локоть или прямым ударом в локоть. Эти переломы относительно редки у взрослых.
Хирургия не всегда требуется. Иногда жесткого броска может быть достаточно, чтобы способствовать заживлению.
Осложнения супракондилярного перелома могут включать повреждение нервов и кровеносных сосудов или кривое исцеление (malunion).
Симптомы надзонного разлома
Симптомы супракондилярного перелома включают:
- внезапная сильная боль в локте и предплечье
- хватка или поп во время травмы
- опухание вокруг локтя
- онемение в руке
- невозможность двигаться или выпрямляться рука
Факторы риска для этого типа перелома
Супракондилярные переломы наиболее распространены у детей в возрасте до 7 лет, но они также могут влиять на детей старшего возраста. Они также являются наиболее распространенным типом переломов, требующих хирургического вмешательства у детей.
Считается, что передоминальные переломы чаще встречаются у мальчиков. Но недавние исследования показывают, что девочки так же склонны, как мальчики, к этому виду переломов.
Травма чаще встречается в летние месяцы.
Диагностика супракондилярного перелома
Если физическое обследование показывает вероятность перелома, врач будет использовать рентгеновские лучи, чтобы определить, где произошел разрыв, и отличить супракондилярный перелом от других возможные виды травм.
Если врач идентифицирует перелом, он будет классифицировать его по типу с использованием системы Gartland. Система Gartland была разработана д-ром Дж. Дж. Гартландом в 1959 году.
Если у вас или вашего ребенка есть перелом, это означает, что плечевая кость была отброшена назад из локтевого сустава. Они составляют около 95% супракондилярных переломов у детей.
Если у вас или вашего ребенка диагностирована травма сгибания, это означает, что травма была вызвана вращением локтя. Этот тип травмы встречается реже.
Расширение переломов далее подразделяется на три основных типа в зависимости от того, сколько плечевой кости (плечевой кости) было смещено:
- тип 1: плечевая кость не смещена
- тип 2: плечевая кость умеренно смещенный
- тип 3: плечевая кость сильно вытесненная
У очень маленьких детей кости не могут быть достаточно затвердевшими, чтобы хорошо появляться на рентгеновском снимке. Ваш врач может также запросить рентгенограмму неповрежденной руки, чтобы провести сравнение.
Врач также будет искать:
- нежность вокруг локтя
- синяки или припухлость
- ограничение движения
- возможность повреждения нервов и кровеносных сосудов
- ограничение кровотока, указанное изменение цвета руки
- возможность более одного перелома вокруг локтя
- повреждение костей нижней руки
Лечение этого перелома
Если вы подозреваете, что у вас или у вашего ребенка есть супракондилярный или другой тип перелома, обратитесь к врачу или как можно скорее зайдите в отделение неотложной помощи.
Хирургия обычно не нужна, если перелом - тип 1 или более мягкий тип 2, и если нет осложнений.
Литой или шину можно использовать для обездвиживания сустава и начать естественный процесс заживления. Иногда вначале используется шина, чтобы позволить набуханию спуститься вниз, а затем полный бросок.
Может потребоваться, чтобы врач установил кости на место перед нанесением шины или броска. Если это так, они дадут вам или вашему ребенку какую-либо форму седации или анестезии. Эта нехирургическая процедура называется замкнутой редукцией.
Тяжелые травмы могут потребовать хирургического вмешательства. Двумя основными типами операций являются:
- Закрытое сокращение с помощью чрескожного пиннинга. Наряду с сбросом костей, как описано выше, ваш врач вставляет штыри через кожу для воссоединения сломанных частей кости. Шина применяется в течение первой недели, а затем заменяется литой. Это наиболее распространенная форма хирургии.
- Открытое сокращение с внутренней фиксацией. Если смещение более тяжелое или повреждение нервов или кровеносных сосудов, вероятно, потребуется операция на открытом воздухе.
Открытое сокращение требуется только изредка. Даже более тяжелые травмы типа 3 часто можно лечить путем закрытой редукции и чрескожного пиннинга.
Что ожидать во время восстановления
Вам или вашему ребенку, вероятно, придется носить литье или шину в течение трех-шести недель, будь то лечение или простая иммобилизация.
В течение первых нескольких дней он помогает поднять поврежденный локоть. Сядьте рядом со столом, положите подушку на стол и положите руку на подушку. Это не должно быть неудобно, и это может помочь ускорить выздоровление, способствуя циркуляции крови в пострадавшем районе.
Возможно, удобнее носить рубашку с облегающей рубашкой и разрешить рукав на стороне литья. В качестве альтернативы, разрежьте рукав на старых рубашках, которые вы еще не планируете использовать, или приобретите недорогие рубашки, которые вы можете изменить. Это может помочь разместить бросок или шину.
Регулярные посещения вашего врача необходимы, чтобы убедиться, что поврежденная кость воссоединилась должным образом.
Ваш врач может рекомендовать целевые упражнения для улучшения локтевого диапазона движения, поскольку исцеление продолжается. Иногда требуется формальная физиотерапия.
Что делать после операции
Некоторая боль, скорее всего, после того, как булавки и бросок на месте. Ваш врач может предложить внебиржевые болеутоляющие средства, такие как аспирин, ибупрофен (Advil, Motrin) или ацетаминофен (Tylenol).
Это нормально для низкосортной лихорадки, чтобы развиваться в течение первых 48 часов после операции. Позвоните своему врачу, если температура вашего или вашего ребенка превышает отметку 101 ° F (38. 3 ° C) или длится более трех дней.
Если ваш ребенок получил травму, он может вернуться в школу в течение трех-четырех дней после операции, но им следует избегать занятий спортом и детской площадки в течение как минимум шести недель.
Общее время восстановления от перелома будет меняться. Если были использованы штифты, то через шесть недель после операции можно было бы восстановить 72 процента локтевого диапазона движения. Это увеличивается до 94 процентов после 26 недель и 98 процентов через год.
Наиболее распространенным осложнением является неспособность кости правильно воссоединиться. Это называется малюнион. Это может произойти у 50% детей, которых лечили хирургическим путем. Если рассогласование распознается на ранней стадии процесса восстановления, может потребоваться быстрое хирургическое вмешательство, чтобы убедиться, что рука будет излечиваться прямо.
Перспектива супракондилярных переломов
Супраскодилярный перелом плечевой кости является общим детским травмом локтя. Если лечение быстро, либо путем иммобилизации с литой, либо путем хирургического вмешательства, перспективы полного выздоровления очень хорошие.
Перелом плеча – довольно распространенная травма, во время которой происходит нарушение целостности плечевой кости.
Перелом плечевой кости в цифрах и фактах:
- По статистике перелом плеча составляет 7% от всех остальных видов переломов (по разным данным, от 4% до 20%).
- Травма часто встречается как среди пожилых, так и среди молодых людей.
- Типичный механизм возникновения перелома – падение на вытянутую руку или на локоть.
- Тяжесть перелома, характер и сроки лечения сильно зависят от того, какая часть плеча повреждена: верхняя, средняя или нижняя.
Особенности анатомии плечевой кости
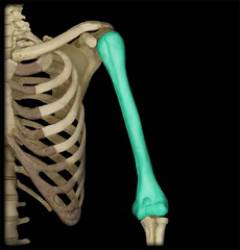
Плечевая кость – длинная трубчатая кость, которая верхним концом соединяется с лопаткой (плечевой сустав), а нижним – с костями предплечья (локтевой сустав). Она состоит из трех частей:
- верхняя – проксимальный эпифиз;
- средняя – тело (диафиз);
- нижняя – дистальный эпифиз.
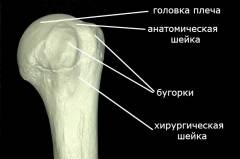
Верхняя часть плечевой кости заканчивается головкой, которая имеет форму полусферы, гладкую поверхность и сочленяется с суставной впадиной лопатки, образуя плечевой сустав. Головка отделена от кости узкой частью - шейкой. За шейкой находятся два костный выступа – большой и малый бугорки, к которым прикрепляются мышцы. Ниже бугорков расположена еще одна узкая часть – хирургическая шейка плеча. Именно в этом месте чаще всего происходит перелом.
Средняя часть плечевой кости, – её тело, - является самой длинной. В верхней части оно имеет круглое сечение, а в нижней – треугольное. Вдоль и вокруг тела плечевой кости проходит по спирали борозда – в ней находится лучевой нерв, имеющий важное значение в иннервации руки.
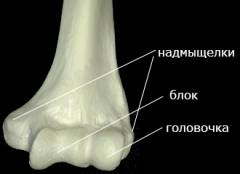
Нижняя часть плечевой кости уплощена и имеет большую ширину. На ней находятся две суставные поверхности, служащие для сочленения с костями предплечья. С внутренней стороны расположен блок плечевой кости – он имеет цилиндрическую форму и сочленяется с локтевой костью. С наружной стороны расположена небольшая головочка плечевой кости, имеющая сферическую форму и образующая сустав с лучевой костью. По бокам на нижней части плечевой кости находятся костные возвышения – наружный и внутренний надмыщелки. К ним прикрепляются мышцы.
Виды переломов плечевой кости
В зависимости от места расположения:
- перелом в верхней части плечевой кости (головки, хирургической, анатомической шейки, бугорков);
- перелом тела плечевой кости;
- перелом в нижней части плечевой кости (блока, головочки, внутреннего и наружного надмыщелков).
В зависимости от расположения линии перелома по отношению к суставу:
- внутрисуставные – перелом происходит в части кости, которая принимает участие в формировании сустава (плечевого или локтевого) и покрыта суставной капсулой;
- внесуставные.
В зависимости от расположения отломков:
- без смещения – поддаются лечению проще;
- со смещением – отломки смещены относительно первоначального положения кости, их необходимо вернуть на место, что не всегда удается без операции.
В зависимости от наличия раны:
- закрытые – кожа не повреждена;
- открытые – имеется рана, через которую могут быть видны отломки кости.
Переломы в верхней части плечевой кости
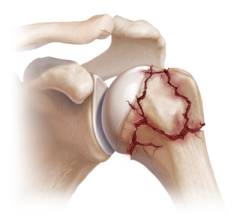
Виды переломов в верхней части плечевой кости:
- перелом головки – она может быть раздавлена или деформирована, может оторваться от плечевой кости и развернуться на 180°;
- перелом анатомической шейки;
- перелом хирургической шейки – переломы анатомической и хирургической шейки плеча чаще всего бывают вколоченными, когда одна часть кости входит в другую;
- переломы, отрывы большого и малого бугорка.
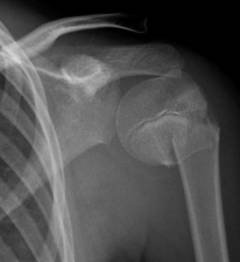
Пострадавший должен быть немедленно доставлен в травмпункт, где его осматривает врач-травматолог. Он ощупывает область поврежденного сустава и выявляет некоторые специфические симптомы:
- При постукивании по локтю или нажатии на него боль значительно усиливается.
- Во время ощупывания области сустава возникает характерный звук, напоминающий лопающиеся пузырьки – это острые края отломков задевают друг о друга.
- Травматолог берет плечо пострадавшего своими руками и осуществляет разные движения. При этом он пытается почувствовать пальцами, какие части кости смещаются, а какие остаются на месте.
- Если одновременно с переломом имеется вывих – при ощупывании плечевого сустава врач не обнаруживает головку плеча на её привычном месте.
Окончательный диагноз устанавливают после выполнения рентгеновских снимков: на них видно место перелома, количество и положение отломков, наличие смещения.

Если имеется трещина кости, либо отломки не смещены, обычно врач просто проводит обезболивание и накладывает гипсовую повязку на 1-2 месяца. Она начинается от лопатки и заканчивается на предплечье, фиксируя плечевой и локтевой суставы.
Если имеется смещение, перед наложением гипсовой повязки врач осуществляет закрытую репозицию – возвращает отломки в правильное положение. Чаще всего это делают под общим наркозом, особенно у детей.
На 7-10-й день начинают проводить лечебную физкультуру (движения в локтевом, лучезапястном, плечевом суставе), массаж, физиотерапевтическое лечение:
| Процедура | Назначение | Как проводится? |
| Электрофорез с новокаином | Устранение болей. Анестетик проникает непосредственно через кожу в область сустава. | Для процедуры используют два электрода, один из которых располагают на передней поверхности плечевого сустава, а другой – на задней. Электроды обернуты тканью, смоченной в растворе лекарственного вещества. |
| Электрофорез с хлористым кальцием | Уменьшение отека и воспаления, ускорение регенерации кости. | |
| УФО – ультрафиолетовое облучение | Ультрафиолетовые лучи способствуют выделению в тканях биологически активных веществ, способствуют усилению процессов регенерации. | Напротив плечевого сустава помещают прибор, который генерирует ультрафиолетовое излучение. Расстояние от прибора до кожи, интенсивность и продолжительность облучения подбирают в зависимости от чувствительности кожи. |
| Ультразвук | Ультразвуковые волны осуществляют микромассаж тканей, улучшают кровоток, усиливают процессы регенерации, обеспечивают противовоспалительный эффект. Облучение ультразвуком совершенно безопасно для организма. | Используют специальный прибор, генерирующий ультразвуковые волны. Его направляют на область плечевого сустава и проводят облучение. |
Все эти процедуры применяют не одновременно. Для каждого больного врач составляет индивидуальную программу, в зависимости от его возраста, состояния, наличия сопутствующих заболеваний, тяжести перелома.
Показания к хирургическому лечению при переломах плечевой кости в верхней части:
Нарушение функции дельтовидной мышцы. Происходит в результате поражения нерва. Отмечается парез, – частичное нарушение движений, - или полный паралич. Больной не может отвести плечо в сторону, высоко поднять руку.
Артрогенная контрактура – нарушение движений в плечевом суставе за счет патологических изменений в нем. Разрушается суставной хрящ, разрастается рубцовая ткань, суставная капсула и связки становятся чрезмерно плотными, утрачивают свою эластичность.
Привычный вывих плеча – осложнение, которое развивается после переломовывиха (когда одновременно возникает перелом и вывих). Если лечение было проведено неправильно или несвоевременно, то в будущем вывих возникает легко, от незначительного усилия.
Перелом плечевой кости в средней части

- падение на вытянутую руку или на локоть;
- удар в области плечевой кости.
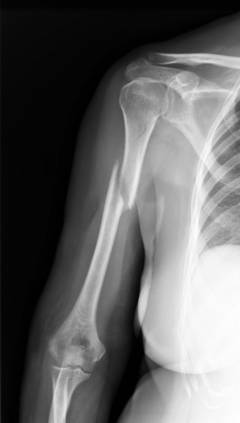
Симптомы, которые определяет травматолог во время осмотра пострадавшего в травмпункте:
- Патологическая подвижность. Отломки кости могут смещаться относительно друг друга.
- Болезненность при осевой нагрузке. Для её проверки врач сгибает руку пострадавшего в локтевом суставе и нажимает на локоть параллельно оси плеча, либо постукивает по нему. При этом боль усиливается.
- Крепитация. Это характерный звук, напоминающий лопающиеся пузырьки или хрустящий под ногами снег.
Возникает во время ощупывания поврежденной руки, за счет того, что острые кря отломков задевают друг за друга.
Проверять все эти симптомы нужно очень аккуратно, это может делать только врач-специалист. Неумелые действия могут привести к повреждению сосудов и нервов, тяжелым осложнениям.
Окончательный диагноз устанавливают после проведения рентгенологического исследования. На снимке видно, на каком уровне сломана плечевая кость, в какую сторону произошло смещение.
- Сначала осуществляется закрытая репозиция – устранение смещения отломков.
- Когда смещение устранено, накладывают гипсовую повязку. Она начинается от предплечья и продолжается на плечо, грудную клетку.
- Для предотвращения смещения отломков накладывают скелетное вытяжение. Через локоть проводят стальную спицу, к которой крепят скобу и подвешивают к ней груз.
- Во время наложения гипса и скелетного вытяжения делают рентгеновские снимки, следят, чтобы отломки не сместились снова. Если один отломок смещается на 1/3 диаметра по отношению к другому – такое смещение считается допустимым: в итоге кость всё равно срастется ровно.
- Через 2-3 месяца гипс снимают.
- После этого проводится реабилитация в течение 1-1,5 месяца. Больному назначают лечебную физкультуру, массаж, физиопроцедуры (см. выше). Быстро восстановить функцию плечевого и локтевого суставов помогает выполнение движений в воде (в ванной, бассейне).
- Через 3-4 месяца полностью восстанавливается работоспособность.
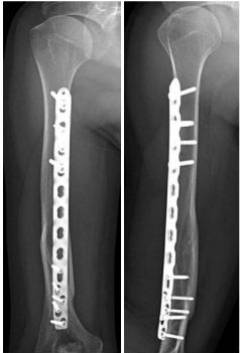
Показания к хирургическому лечению:
- Не удается устранить смещение отломков при помощи закрытой репозиции.
- После репозиции смещение отломков происходит снова.
- Повреждение лучевого нерва (см. ниже).
- Ущемление фрагмента мышцы или другой ткани между отломками, в результате чего их сращение становится невозможным.
Во время операции хирург делает разрез, получает доступ к отломкам и соединяет их при помощи металлического стержня или пластин и винтов. После этого гипс накладывать уже не нужно. Иногда применяют аппарат Илизарова.
Сразу после операции больному назначают лечебную физкультуру. Работоспособность восстанавливается примерно на 1 месяц быстрее, чем при лечении гипсовым лонгетом и вытяжением.
Повреждение лучевого нерва. Этот нерв проходит по спиральной борозде, расположенной на плечевой кости, и иннервирует мышцы-разгибатели плеча, предплечья, кисти. Чаще всего происходит парез – частичное нарушение функции. Может развиваться полный паралич.
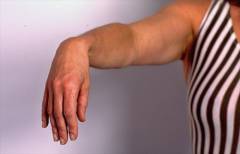
Признаки нарушения функции лучевого нерва:
- нарушение разгибания в локтевом, лучезапястном суставе, в суставах пальцев;
- рука имеет характерное положение: она постоянно согнута;
- не получается ухватить пальцами различные предметы;
- нарушена чувствительность кожи по задней поверхности плеча, предплечья, кисти;
- если ничего не предпринимать – со временем в мышцах, иннервируемых пораженным нервом, начинает развиваться атрофия.
Лечением этого осложнения занимается невролог. Поврежденный нерв пытаются восстановить при помощи лекарственных препаратов, витаминов, физиопроцедур.
Ложный сустав. Если между отломками ущемлен кусок мышцы или другой мягкой ткани, они не могут срастись. Сохраняется патологическая подвижность, как будто появился новый сустав. Требуется хирургическое лечение.
Переломы плеча в нижней части
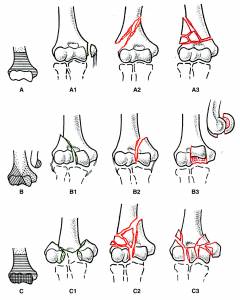
Нижняя часть плеча имеет сложное строение, поэтому переломы здесь имеют разнообразную форму. Линия перелома может проходить через блок плечевой кости, наружный, внутренний надмыщелок, головочку.
Особенно опасен бывает этот вид травм у детей, так как у них в нижней части плеча находятся точки роста кости. Если одна из них будет повреждена – соответствующая часть кости перестанет расти. В итоге локтевой сустав будет деформирован, его функция нарушится.
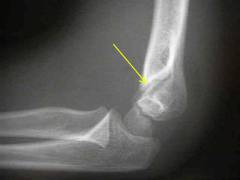
Пострадавшего осматривает врач-травматолог. Он ощупывает поврежденную часть руки, определяет симптомы:
- спереди и сзади в области локтевого сустава прощупываются выступы и западения, в соответствии с направлением смещения отломков;
- патологическая подвижность – во время ощупывания отломки смещаются относительно друг друга;
- нарушение формы плеча – надмыщелки смещаются относительно своего нормального расположения;
- крепитация – характерный звук во время ощупывания, который напоминает хруст снега.
После осмотра пострадавшего выполняется рентгенография, во время которой устанавливают характер перелома, количество и положение отломков, наличие смещения.
Если отломки не смещены, то врач накладывает гипсовый лонгет от оснований пальцев кисти до плечевого сустава. Через 3-4 недели его снимают, начинают делать физиопроцедуры. Через 2-2,5 месяца функция поврежденной руки полностью восстанавливается.
Если имеется смещение, то травматолог пытается его устранить – выполняет закрытую репозицию.
Средние сроки лечения:
- 6-8 недель рука уложена на специальную отводящую шину;
- затем на 3-4 недели накладывают гипсовый лонгет;
- лонгет снимают, врач назначает лечебную физкультуру, физиотерапевтическое лечение.
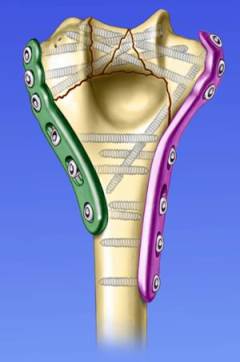
Если во время закрытой репозиции не удается устранить смещение, проводится хирургическое лечение. Отломки фиксируют при помощи стальных спиц, шурупов, пластин. Применяются различные конструкции по типу аппарата Илизарова.
Если во время закрытой репозиции устранить смещение не удается, и имеются противопоказания к проведению операции, то на плечо накладывают скелетное вытяжение.
Сроки лечения:
- 3-4 недели проводится вытяжение за локтевую кость;
- затем на 8 недель накладывают гипсовый лонгет;
- после снятия гипса проводят лечебную физкультуру, физиотерапевтическое лечение (электрофорез с хлористым кальцием, см. выше).
Контрактура Фолькмана. Снижение подвижности в локтевом суставе в результате нарушения кровообращения. Сосуды могут быть повреждены отломками плечевой кости или сдавлены при длительном ношении неправильно наложенной гипсовой повязки. Нервы и мышцы перестают получать достаточное количество кислорода, в результате чего отмечается нарушение движений и чувствительности.
Артрогенная контрактура в локтевом суставе. Развивается в результате патологических изменений в самом суставе, как и при артрогенной контрактуре плечевого сустава при переломах плеча в верхней части (см. выше).
Нарушение функции мышц предплечья. Происходит в результате повреждения лучевого и других нервов.
Как оказать первую поморщь пострадавшему с переломом плечевой кости?
Читайте также:


