Спондилит плечевого сустава что это такое
Спондилит — это воспалительное (часто инфекционное) заболевание позвоночного столба, главный признак которого — первичное разрушение тел позвонков. Если вовремя не начать лечение спондилита, позвоночник в итоге деформируется.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
В зависимости от этиологического фактора спондилит бывает специфическим и неспецифическим.

Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Специфический спондилит развивается в результате осложнений таких заболеваний, как туберкулез, актиномикоз, бруцеллез, гонорея, сифилис и тиф.
Туберкулезный спондилит развивается при распространении микобактерий гематогенным или лимфогенным путем по организму и попадании их в губчатое вещество тел позвонков, при этом благоприятной средой могут стать посттравматические изменения в кости. Микобактерии вызывают гнойное расплавление костной ткани. Позвоночник при этом деформируется, появляется остроконечный горб. Деформация грудной клетки приводит к тяжелым нарушениям функции сердечно-сосудистой и дыхательной систем. При прорыве гнойных масс под заднюю продольную связку происходит сдавление спинного мозга, в связи с этим развиваются неврологические нарушения (парезы или параличи нижних конечностей, нередко с нарушением функции тазовых органов).
Актиномикотический спондилит почти всегда вторичен, для него характерно образование паравертебральных свищей с крошковатым отделяемым. Чаще поражаются грудные позвонки.
Бруцеллезный спондилит, как правило, поражает третий и четвертый поясничные позвонки. На рентгеновских снимках выявляется мелкоочаговая деструкция тел позвонков. Абсцедирование практически не наблюдается. Основная роль в диагностике бруцеллезного спондилита принадлежит серологическим исследованиям.
Сифилитический спондилит встречается крайне редко и протекает обычно в форме гуммозного остеомиелита. Патологический процесс преимущественно поражает тела шейных позвонков. При распаде гуммы возможна компрессия спинного мозга и его корешков, приводящая к неврологическим нарушениям.
Тифозный спондилит наблюдается при тифозной септицемии. Поражаются, как правило, два смежных позвонка и межпозвоночный диск, соединяющий их. Чаще патологический процесс локализуется в грудопоясничном или поясничнокрестцовом отделах позвоночника. Разрушение тканей происходит очень быстро, нередко с образованием абсцесса.
Неспецифический спондилит развивается, как правило, при поражении позвоночника гноеродными микроорганизмами (гематогенный гнойный спондилит) или при аутоиммунных процессах в соединительной ткани (ревматоидный спондилит или болезнь Бехтерева).
Гематогенный гнойный спондилит (остеомиелит позвоночника) обычно начинается бурно с сильными болями. Быстро появляются абсцессы, свищи и отмечаются симптомы поражения нервной системы, в том числе и гнойный менингит. Чаще при гематогенном спондилите поражаются тела шейных и поясничных позвонков, иногда процесс распространяется на задний отдел позвонка. На рентгенологических снимках появляется сужение межпозвоночной щели и признаки отека и инфильтрации паравертебральных мягких тканей. Процесс быстро распространяется на смежные позвонки, хрящ разрушается и между позвонками формируется костный блок. При прогрессировании заболевания образуются секвестры, гнойники в мягких тканях, а также свищи.
Ревматоидный или анкилозирующий спондилит (по-другому называемый еще болезнью Бехтерева) является хроническим системным заболеванием суставов и позвоночника. Этот вид спондилита развивается на фоне аутоиммунного процесса в соединительной ткани. Часто заболевание приводит к полной обездвиженности позвоночника.
Свое название заболевание получило в честь знаменитого врача Бехтерева В. М., первым изучившего и описавшего анкилозирующий спондилит еще в 1892 году. Заболевание поражает, преимущественно мужчин трудоспособного возраста.

Общими симптомами для всех видов спондилита является воспаление позвоночных и других суставов, сопровождающееся болями в спине, тазобедренных суставах, ногах, искривление позвоночника, неврологические нарушения (ощущение покалывания и жжения в спине, ногах и бедрах, недержание мочи и кала), уменьшение подвижности.
Лечение спондилита позвоночника проводится в зависимости от причины, вызвавшей развитие заболевания, то есть определенные моменты, общие для лечения всех видов спондилита.
- Применение медикаментозных препаратов. Используются противовоспалительные нестероидные лекарственные препараты (НПВС) для купирования болевого синдрома и ощущения скованности в позвоночнике. При отсутствии эффекта от НПВС, применяют базовые средства – кортикостероиды или метотрексат. При специфических спондилитах обязательно назначается специфическая антибактериальная терапия и специальный разгрузочный режим для позвоночника.
- Лечебная гимнастика. Регулярные занятия лечебной гимнастикой являются основным моментом в лечении спондилита, так как позволяют не только сохранить гибкость и подвижность позвоночника, но и выправить нарушенную осанку и избежать тяжелейших осложнений.
- Термотерапия или прогревания. Прогревание пораженных мышечной ткани и суставах эффективно купируют боль и одеревенелость. Горячие ванны вызывают рефлекторное расслабление мышц, это позволяет купировать болевые ощущения.
- Для лечения спондилитов в запущенной стадии рекомендуется хирургическое лечение. Лечение неспецифического гематогенного спондилита начинается обычно с санации очага воспаления, при этом производят вскрытие абсцесса.
Лечение спондилита, вызванного микобактериями туберкулеза, проводится в условиях специализированного хирургического стационаров, либо в туберкулезных санаториях. Лечение включает назначение противотуберкулезных препаратов, иммобилизацию (постельный режим в гипсовых кроватках), лечебную гимнастику, массаж, гелио-, дието-, аэро- и физиотерапия. Следует постоянно следить за состоянием гипсовой кроватки, так как на ней не должно быть неровностей, она должна соответствовать поверхности тела пациента, гипс должен быть цельным. Тело следует регулярно протирать камфорным спиртом, а также выполнять массаж для профилактики пролежней, особенно у пациентов с неврологической симптоматикой. Больному следует обеспечить тщательный и квалифицированный уход.
При прогрессировании гнойного процесса многим таким больным показано хирургическое вмешательство, направленное на санацию абсцесса и стабилизацию позвоночника. Консервативное лечение продолжается до стихания воспалительных явлений. Постельный режим длится при этом заболевании много месяцев, затем начинают проводить реабилитационные мероприятия, при этом двигательный режим постепенно расширяется.
Прогноз для жизни при спондилите благоприятный. Если лечение начато на ранних стадиях заболевания, возможно полное излечение. При появлении осложнений и неврологических нарушений лечение более трудное и длительное, однако, при адекватном комплексе терапевтических мероприятий и соблюдении всех рекомендаций доктора можно достичь стойкого положительного результата.
Деформации позвоночника и грудной клетки можно частично корректировать, это во многом зависит от исходного состояния больного (например, наличие горба) и его дисциплинированности и упорства.
В запущенных случаях при длительном течении воспалительного процесса развивается амилоидоз внутренних органов.
Неблагоприятен прогноз у пациентов с неврологическими нарушениями (вялые параличи, нарушение функции тазовых органов) и пролежнями.
- Симптомы и лечение полирадикулоневрита
- Лечение синовита плечевого и локтевого сустава народными средствами
- Проявления и причины развития некроза тазобедренного сустава
- Боли в спине в послеродовом периоде
- Переход на здоровое питание — какие ошибки чаще всего допускают?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
12 сентября 2018
- Из-за чего может хрустеть ребро уже несколько лет?
После инсульта потеряна чувствительность в руке и частично ноге
11 сентября 2018
Можно ли вставать при переломе остистых отросков позвонка?
10 сентября 2018
Боли при сколиозе — что можно сделать?
09 сентября 2018
Можно ли без операции справиться с моими проблемами?
08 сентября 2018
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
Бурсит плечевого сустава – причины, симптомы, лечение
Бурсит плечевого сустава – это воспаление околосуставной сумки, которое сопровождается скоплением жидкости, обогащенной белком и элементами крови. Это заболевание относится к заболеваниям опорно-двигательного аппарата и чаще всего встречается у людей, профессионально занимавшихся спортом и людей, чья работа была связана с непосредственными нагрузками на суставы.
- Симптомы заболевания и возможные осложнения
- Лечение заболевания
- Лечение острой и травматической формы бурсита
Плечевой бурсит так же может появиться вследствие повреждения тканей, то есть сильного удара или же благодаря инфекции. В случае повреждения – это асептический бурсит, в случае инфекции – инфекционный.
В качестве отдельных случаев выступает известковый бурсит, который возникает из-за обменных нарушений в организме человека и впоследствии откладывается в суставной сумке в виде солей. Бурсит может возникать благодаря аллергическим реакциям, а так же интоксикациям.
Бурсит плечевого сустава – симптомы, наиболее характерные в данном случае – это припухлость или отек возлевоспаленного сустава и ноющая боль, которая ограничивает и сковывает его движение. Так же может быть воспалительный процесс может сопровождаться покраснением, повышением температуры тела и болезненными ощущениями при пальпации, то есть нажатии.
Плечевой бурсит может быть опасен тем, что в затяжных случаях, он сопровождается высокой температурой и гнойными процессами. В такой период, боль у пациента становится сильной и пульсирующей.
Возможными осложнениями могут стать хроническая или же рецидивирующая формы бурсита, но главными являются: гнойный артрит и гнойный бурсит. Прогрессирование заболевание в этом случае может представлять угрозу не только для здоровья, но и для жизни пациента. Чаще всего в подобных случаях показаны частичное или полное удаление суставной сумки.
Лечение бурсита плечевого сустава всегда индивидуальное. Целями лечения являются устранение воспаления и отека, а так же снятие боли и возвращение подвижности больного сустава. В результате лечения пациент так же избавляется от угрозы серьезных осложнений и образования гноя.
На самом деле, хирургическое вмешательство при бурсите наступает крайне редко и показано оно лишь в случае тяжелых осложнений и запущенных случаях воспаления.
Хронический бурсит лечат при помощи таких лечебных процедур, как массаж, физиотерапия и акупунктура. Что касается массажа, то он считается наиболее предпочтительным и одним из самых эффективных средств в борьбе с этим недугом. Он позволяет заметно улучшить кровообращение суставных тканей и повышает общий иммунитет. Польза акупунктуры тоже велика. Она помогает снять боль и воспаление, а физиотерапия благоприятно влияет на рассасывание экссудата – скопившей в околосуставной сумке жидкости.
Лечение бурсита хронического типа при помощи антибиотиков нежелательно, потому как введение их в околосуставную сумку вызывает негативные побочные эффекты и снижает иммунные процессы в организме.
При лечение острого бурсита накладывается давящая повязка, и делаются согревающие компрессы. На ранних стадиях пациенту рекомендуется покой и неподвижность. Острую боль можно облегчить при помощи таблетки аспирина или других болеутоляющих средств.
Иногда пациенту вводится новокаин в суставную сумку, а для более быстрого рассасывания экссудата применяют сухое тепло или повязки с мазью Вишневского. При лечении такого травматического бурсита в полость сумки вводят новокаин, а затем гидрокортизон. Очень важно соблюдать асептику, поскольку в противном случае могут возникнуть осложнения.
При гнойном бурсите показано лечение пункциями. Если болезнь не останавливается, а только прогрессирует, прописывают вскрывание сумки и удаление гноя хирургическим путем. После этого гнойную рану лечат обычным путем, однако минусом этого метода является длительный процесс заживания раны.
В данном случае профилактические методы будут состоять в том, чтобы устранить травмирование околосуставной сумки при помощи антисептиков (это может быть перекись водорода, повязка или же бактерицидный пластырь).
Ведущие симптомы спондилита позвоночника — боли в спине, усиливающиеся при наклонах и поворотах, ограничение подвижности. Воспалительная патология хорошо поддается лечению при ее своевременном обнаружении. Сразу проводится комплексная терапия: используются местные и системные препараты, физиопроцедуры, массаж, ЛФК. При неэффективности консервативного лечения, быстром прогрессировании спондилита выполняются хирургические операции на позвоночнике.
Характеристика заболевания
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Классификация болезни
Спондилиты бывают специфическими и неспецифическими. К последним относится болезнь Бехтерева и все поражения позвоночного столба гноеродной микрофлорой. Специфическими называются спондилиты, развившиеся на фоне уже присутствующей в организме инфекционной патологии.
Основная причина развития этого заболевания — полиморфные грамположительные микроорганизмы рода Brucella. От их разновидности зависит характер и выраженность возникающих симптомов. Наиболее тяжело протекает спондилит, спровоцированный Brucella melitensis. Он развивается на поздних стадиях бруцеллеза и чаще всего наблюдается при хроническом рецидивирующем его течении. Патологией обычно поражаются поясничные сегменты, реже — шейные.
Возбудители туберкулезного спондилита (микобактерии туберкулеза) проникают в позвоночные структуры гематогенным или лимфогенным путем из первичного воспалительного очага.
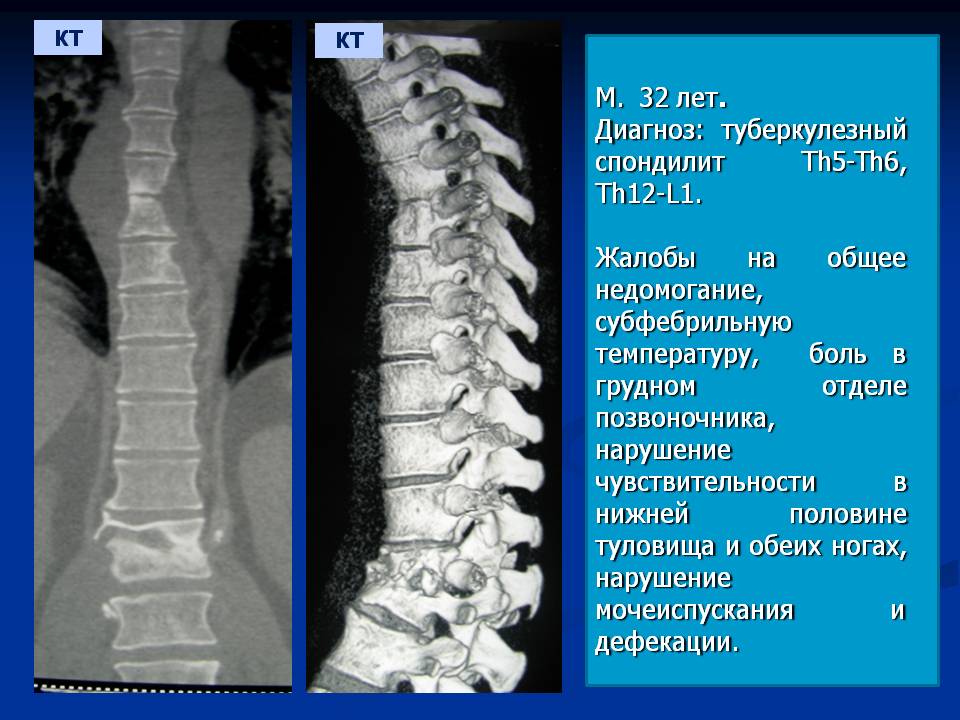
Местом жизнедеятельности патогенных микроорганизмов чаще становится губчатое вещество тел позвонков. Значительно реже поражаются их дуги и отростки. Предрасполагающими факторами к развитию туберкулезного спондилита являются травмы, например, вывихи или компрессионные переломы позвонков.
Актиномикотическим спондилитом называется инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами). Актиномикоз костных структур протекает по типу остеомиелита. Характерная особенность патологии — формирование актиномиком, или гранулем со специфическими зернистыми образованиями (друзами). Позвонки вовлекаются в воспалительный процесс постепенно. Сначала поражается надкостница, а затем и внутренняя часть тела позвонка.
Это редко встречающееся заболевание, вызванное проникновением в позвоночник возбудителей сифилиса — бледных трепонем. Чаще отмечается поражение шейных тел позвонков. Внутри них образуется сифилид или гумма, которые при распаде провоцируют ущемление спинного мозга или спинномозговых корешков. Патология протекает в форме периостита, или воспаления надкостницы. Затем инфекционные агенты проникают в ячеистые костные ткани, что становится причиной развития гнойно-некротического воспаления.
Гонорейный спондилит — специфический инфекционно-воспалительный процесс в позвоночнике. Возбудителем патологии являются гонококки (Neisseria gonorrhoeae). Так как гонореей обычно поражается мочеполовая система, то спондилит чаще диагностируется в пояснично-крестцовом отделе позвоночника. Но гонококки быстро проникают в кровь и распространяются по всему организму. Поэтому через некоторое время воспалительные очаги могут быть обнаружены в шейных и грудных позвонках.
Причины появления спондилита
Развитие специфических и некоторых неспецифических спондилитов спровоцировано протекающим в организме инфекционным процессом. Наиболее часто первичные воспалительные очаги находятся в желудочно-кишечном тракте, органах дыхательной и мочеполовой систем. Болезнь Бехтерева, или анкилозирующий спондилоартроз, возникает в результате повышенной агрессии иммунных клеток по отношению к костным и хрящевым тканям позвоночника.
К развитию спондилитов предрасполагают системные патологии (красная волчанка, ревматоидный артрит), эндокринные расстройства, нарушения кровообращения, травмы.
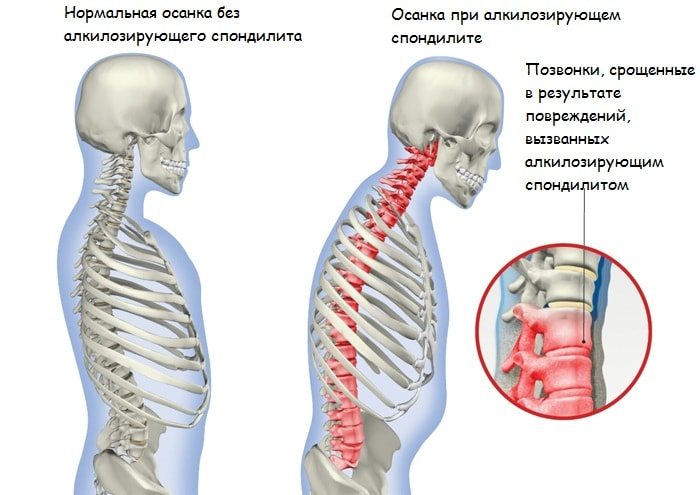
Симптоматика патологии
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Инфекционные спондилиты могут манифестировать остро, с типичными признаками общей интоксикации организма. Повышается температура тела, возникают озноб и лихорадочное состояние. У ослабленных взрослых и детей расстраивается пищеварение и перистальтика. Если патология приняла хронический характер течения, то рецидивы сменяются ремиссиями. Вне обострений спондилиты проявляются общим недомоганием, апатией, быстрой утомляемостью, сонливостью.
На начальном этапе развития возникают слабые боли, но интенсивность их неуклонно повышается. Вскоре к ним присоединяются расстройства чувствительности — онемение, покалывание, ползание мурашек.
Методы диагностики
Для выставления диагноза недостаточно жалоб пациента, результатов его внешнего осмотра и данных анамнеза. Под симптомы спондилита могут маскироваться другие воспалительные или дегенеративно-дистрофические патологии.
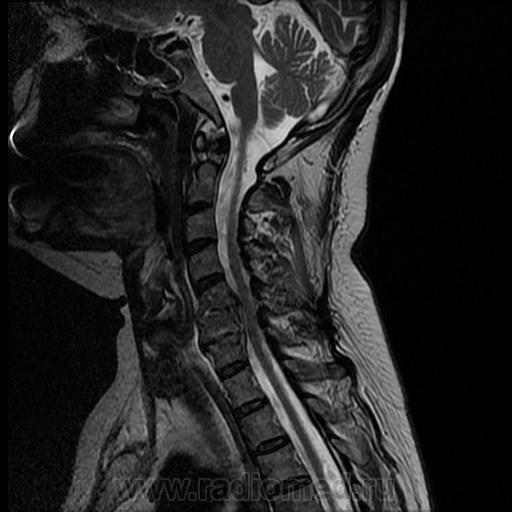
Поэтому проводятся инструментальные исследования, в том числе дифференциальные:
- рентгенография в прямой и боковой проекциях;
- КТ или МРТ;
- радионуклидная томография или рентгенография.
Результаты общеклинических анализов (СОЭ, лейкоцитарная формула) помогают выявить протекающий в организме воспалительный процесс и степень его тяжести. Серологические, биохимические исследования, бакпосев проводятся для обнаружения инфекционных агентов, их разновидности и чувствительности к антибиотикам или антимикотикам.
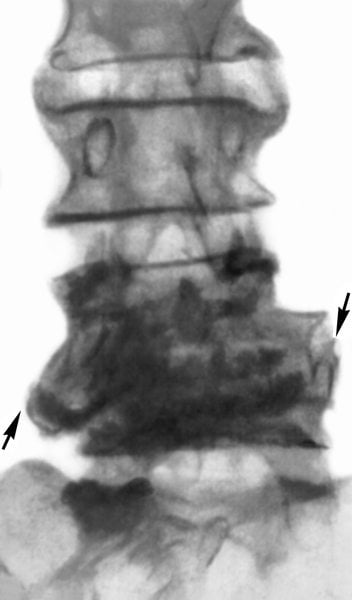
Как правильно лечить спондилит
Основная задача лечения инфекционных патологий — полное уничтожение спровоцировавших их болезнетворных бактерий и грибков. К терапии практикуется комплексный подход. Помимо медикаментов, пациентам рекомендованы мероприятия для восстановления подвижности пораженных сегментов. В остром и подостром периоде им показано ношение ортезов, оснащенных ребрами жесткости. Во время ремиссии используются мягкие согревающие бандажи из верблюжьей или овечьей шерсти.
Препаратами первого выбора в терапии инфекционных патологий становятся антибиотики. При бактериальном заражении применяются полусинтетические пенициллины с клавулановой кислотой (Амоксиклав, Панклав), макролиды (Азитромицин, Кларитромицин), цефалоспорины (Цефазолин, Цефтриаксон). Туберкулезный спондилит лечится курсовым приемом Рифампицина, Изониазида. В терапии актиномикоза обычно используется комбинация Бензилпенициллина, Феноксиметилпенициллина или Амоксициллина.
Анкилозирующий спондилоартроз — аутоиммунная патология. Поэтому в терапевтические схемы включаются цитостатики, иммунодепрессанты, глюкокортикостероиды, корректирующие иммунный ответ.
| Препараты для лечения спондилитов | Наименования лекарственных средств | Терапевтическое действие |
| Нестероидные противовоспалительные средства | Диклофенак, Мелоксикам, Нимесулид, Лорноксикам, Кеторолак, Ибупрофен, Индометацин | Купирование острого или хронического воспалительного процесса, устранение болей и отечности |
| Глюкокортикостероиды | Триамцинолон, Гидрокортизон, Метилпреднизолон, Дипроспан | Снижение выраженности болевого синдрома |
| Миорелаксанты | Мидокалм, Сирдалуд, Баклосан | Расслабление спазмированной скелетной мускулатуры |
| Средства для улучшения кровообращения | Курантил, Пентоксифиллин, Ксантинола никотинат, Эуфиллин | Ускорение местного кровотока, восполнение запасов питательных веществ |
| Препараты с витаминами группы B | Нейромультивит, Пентовит, Нейробион, Мильгамма, Комбилипен | Восстановление трофики, улучшение работы периферической нервной системы |
| Хондропротекторы | Терафлекс, Структум, Алфлутоп, Артра, Дона, Хондроксид, Румалон, Хондрогард, Хондроитин-Акос | Частичная регенерация хрящевых тканей, профилактика распространения патологии на здоровые ткани |
Вне обострения применяются аппликации с парафином или озокеритом для длительного прогревания пораженных позвоночных структур. Также используются УВЧ-терапия, лазеротерапия, ультрафиолетовое облучение, ударно-волновая терапия. Особенно востребована магнитотерапия, повышающая восприимчивость организма к лекарственным средствам.
После купирования сильных болей и острого воспаления врачом ЛФК составляется индивидуальный комплекс упражнений. Регулярные занятия способствуют укреплению мышц спины, улучшению кровообращения, увеличению расстояния между телами позвонков. Лечебная физкультура хорошо сочетается с массажными процедурами. В терапии спондилитов наиболее эффективен классический, вакуумный, акупунктурный, сегментарный массаж.
Хирургическое лечение проводится при образовании полостей, наполненных гнойным содержимым. Врач вскрывает гнойник, удаляет скопившийся экссудат, промывает ткани антисептическими и антибактериальными растворами. Оперативное вмешательство показано и при сращении смежных тел позвонков. Оно направлено на декомпрессию спинного мозга за счет иссечения разросшихся костных тканей, установки имплантатов.
В народных средствах нет ингредиентов, способных уничтожать бактерии и грибки. Поэтому используют их после проведения основной терапии для устранения остаточных дискомфортных ощущений.
Эфирные и косметические масла часто добавляются в смеси для компрессов, растираний. Они обладают выраженными местнораздражающими, асептическими, противомикробными свойствами. На их основе готовят и обезболивающую мазь. В ступке растирают по столовой ложке меда и косметического миндального масла, добавляют по капле эфирных масел можжевельника, чабреца, розмарина. Вводят небольшими порциями 100 вазелина, размешивают.
Для приготовления травяных ванн заранее заливают литром кипятка 100 г сухого растительного сырья. Это могут быть сосновые иголки, листья и почки березы, цветки ромашки и календулы, корни одуванчика и хрена. Через 3 часа процеживают настой и добавляют в воду для ванн. Длительность процедуры — 20-25 минут.
Возможные осложнения
По мере прогрессирования спондилита твердыми костными тканями замещаются и эластичные связки, хрящи. Наблюдается сращение соседних позвонков, приводящее к частичному или полному обездвиживанию сегментов. На поздних стадиях появляются парезы, отмечается выпадение рефлексов. Инфекционные патологии опасны для здоровья и жизни человека высоким риском развития сепсиса.
Прогноз заболевания
При специфических спондилитах прогноз благоприятный, особенно при их своевременном обнаружении. После терапии спровоцировавших их патологий деструктивно-дегенеративные процессы в позвоночнике полностью купируются.
Болезнь Бехтерева — аутоиммунное заболевание, которое пока не удается вылечить окончательно. Но соблюдение всех врачебных рекомендаций позволяет достичь устойчивой ремиссии. На этом этапе патология не прогрессирует, а выраженная симптоматика отсутствует.
Профилактика спондилита
Основная профилактика заключается в лечении инфекционных респираторных, кишечных, урогенитальных патологий на начальном этапе их развития. Это помогает избежать проникновения бактерий и грибков в позвоночные структуры. Врачи рекомендуют также укреплять иммунитет закаливанием, курсовым приемом сбалансированных комплексов витаминов и микроэлементов — (Компливит, Супрадин, Витрум, Центрум).
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
Общие сведения
Спондилит – это болезнь позвоночника воспалительного характера, одна из форм спондилопатии. В процессе развития заболевания отмечается первичное разрушение тел позвонков. В итоге этот процесс приводит к деформации позвоночника. Часто заболевание имеет инфекционную природу. Болезнь является достаточно редкой и поражает как молодежь, так и людей в возрасте.
На ранней стадии развития четко выраженных симптомов не проявляется. Позже человека беспокоят характерные боли, у него нарушается осанка, ограничивается подвижность, проявляется слабость. Когда происходит деформация двух или больше позвонков, у больного проявляются неврологические признаки. Основные факторы риска развития болезни – генетическая наследственность, травмы позвоночника, сильное снижение иммунитета.
Патогенез
Развитие болезни чаще всего обусловлено занесением с кровотоком инфекционных агентов в позвоночный столб. Чаще всего – примерно в 40% случаев – спондилит развивается вследствие воздействия микобактерии туберкулеза. Реже болезнь провоцируют другие возбудители — стрептококки, гонорейные гонококки, бледная трепонема, бруцелла, золотистый стафилококк, возбудитель тифа, кишечная палочка. Еще реже болезнь вызывает грибковая инфекция, а также спондилит имеет ревматоидную природу.
Развитию этой болезни способствуют травмы, перегрузки, переохлаждение, инфекционные болезни. Проявление туберкулезной формы болезни обусловлено попаданием микобактерий туберкулеза гематогенным путем в губчатое вещество позвонков, так как в этой области отмечается обильное кровоснабжение. В основном происходит поражение губчатого вещества передней части позвонка, где много сосудов. Задние части позвонка кровью снабжаются плохо, поэтому их поражение почти не происходит. В более редких случаях заражение происходит лифмогенно или контактно (туберкулезный лимфаденит или плеврит). Выраженность патологических изменений зависит от количества позвонков, которые были поражены. Чем больше таких, тем тяжелее заболевание.
Псориатический спондилит проявляется вследствие сложных взаимодействий между иммунологическими, генетическими и внешними факторами.
Классификация
Спондилит подразделяют на два вида – специфический и неспецифический.
В свою очередь, специфическая форма заболевания подразделяется на:
- Туберкулезный спондилит позвоночника – эта форма болезни развивается, когда бактерии, попадая в организм, распространяются через кровьили лимфуи обосновываются в костных тканях позвонков. Наиболее благоприятная среда для развития инфекции – это позвонки после перенесенных травм или с хроническими деформациями. Туберкулезный спондилит чаще всего поражает грудной или шейный отделы позвоночника.
- Бруцеллезный– для этой формы характерно поражение поясничного участка. При этом абсцессирования практически нет. На рентгене при такой форме просматривается мелкоочаговая деструкция тканей костей позвонков.
- Сифилитический– очень редкая форма, при которой поражаются шейные позвонки. Болезнь носит характер гуммозного остеомиелита. Отмечаются неврологические нарушения, так как происходит компрессия нервных корешков и спинного мозга из-за расплющивания тел позвонков.
- Тифозный– происходит деформация двух смежных позвонков и межпозвоночного диска, их скрепляющего. Чаще всего патологический процесс происходит в пояснично-крестцовых и грудопоясничных сочленениях. Кости скелета при такой форме разрушаются очень быстро, при этом формируется много гнойных очагов.
- Грибковый (актиномикотический) – поражает в основном надкостницу тел позвонков в грудном отделе.
- Псориатическийспондилит – развивается на фоне продолжительного течения псориаза без адекватного лечения. Псориатический спондилит длительное время считался одной из форм псориатического артрита. При такой форме болезни в межпозвоночных дисках формируются патологические наросты, которые называются остеофитами.
Неспецифический спондилит подразделяют на:
- Гематогенный гнойный спондилит (остеомиелит позвоночного столба) — это гнойно-некротическое поражение костных тканей, в процессе которого поражается не только кость, но и окружающие мягкие ткани. Сопровождается сильной болью и протекает быстро. Абсцессы появляются в наиболее подвижных областях позвоночника, распространяются на позвонки и хрящевые соединения. Часто развитие процесса приводит к появлению секвестрированных межпозвоночных грыж, которые можно лечить только хирургически.
- Анкилозирующий спондилит (болезнь Бехтерева) – системное поражение суставов в основном крестцово-подвздошного сочленения и паравертебральных мягких тканей. Реберные хрящевые и грудинно-ключичные соединения поражаются реже. Болезнь имеет хронический характер и прогрессирует медленно. В итоге образуются анкилозы – кости теряют эластичность, срастаются между собой, и позвоночник теряет способность сгибаться.
Причины
Причины возникновения заболевания — инфекционные возбудители, которые с кровотоком попадают в суставы и костную ткань. Спровоцировать заболевание могут такие микобактерии:
- туберкулеза;
- сифилиса;
- бруцелла;
- золотистый стафилококк;
- трихомонада;
- гонорейный гонококк;
- стрептококк;
- возбудители оспы, тифа, чумы;
- кишечные палочки.
Также заболевание могут провоцировать грибковые клетки (дерматит, псориаз, лишай) и ревматизм.
Болезнь Бехтерева развивается как хронический воспалительный процесс. Когда бактерии попадают внутрь межпозвоночных дисков, в организме начинается продукция клеток для борьбы с чужеродными микроорганизмами.
Туберкулезный спондилит развивается после того, как из первичного очага, расположенного в легких, возбудители туберкулеза (палочка Коха либо микобактерия туберкулеза) попадают гематогенным путем в позвоночник.
Псориатическая форма болезни проявляются у больных псориазом. В данном случае играет роль наличие специфического гена и наследственного фактора.
Симптомы
Если у больного развивается спондилит, то симптомы в таком случае могут быть следующими:
- Болевые ощущения. Боль развивается в пораженном участке позвоночника. Характер боли может быть разным, в зависимости от особенностей заболевания. Как правило, боль в позвонках бывает ноющей, усугубляется она после нагрузки. Иногда болевые ощущения становятся острыми. Спондилит поясничного отдела позвоночника приводит к проявлению боли в спине между лопатками. При поражении поясничного отдела позвоночника боли преимущественно ноющие, усиливаются при движениях и глубоком вдохе. Болевые ощущения периодически могут то становиться то сильнее, то слабее, но беспокоят они человека с поражением поясничного отдела позвоночника постоянно. Резкие боли могут свидетельствовать об отеках и раздражении нервных корешков. При спондилите в шейном отделе болит шея и нарушается иннервация верхних конечностей, немеют пальцы рук, нарушается кровоснабжение по позвоночным артериям. Боли в пояснице могут осложняться воспалением седалищного нерва и онемением, а также нарушением иннервации нижней конечности. Возможны спазмы мышц, онемение кожаных покровов.
- Позвоночник становится менее подвижным и пластичным. Больной осознает, что уже не может нагибаться и поворачивать тело так, как это у него получалось раньше. Если развивается спондилит шейного отдела позвоночника, то больному становится трудно поворачивать голову. Поражения шейного отдела позвоночника вызывают характерные боли в области шеи.
- Физиологические изгибы поясничного, грудного и шейного отдела позвоночника выравниваются. Если смотреть на больного сбоку, можно отметить эти изменения. Вследствие них меняется и осанка. Проявляются последствия таких изменений: больной начинает быстро уставать, и у него постоянно болит спина. На поздних стадиях болезни скованность проявляется ввиду развития анкилозов. Разрушение позвонков и их последующее возобновление без сохранения формы провоцирует патологические деформации (сутулость, неестественные изгибы), формирование горба, сколиоза, лордозаи кифоза. Деформации могут привести к нарушению функционирования внутренних органов.
- Интоксикация. Иногда возможно повышение температуры, озноб, слабость и другие признаки интоксикации. Возможна гиперемия кожи над участком, который был поражен.
При этой форме возможны одиночные гнойные абсцессы, необратимый полный паралич конечностей, образование остроконечного горба (так называемая триада Потта).
Появление холодных абсцессов (натечников) — это важный признак туберкулезной формы заболевания. Натечник – это гной и некротическая масса из разрушенного тела позвонка. Он перемещается вдоль позвоночника по межтканевым промежуткам и выходит наружу на бедре, пояснице, в подвздошной области. Выглядит это как эластическое выпячивание, над которым кожа сначала не изменяется. Потом происходит прорыв, сквозь который выделяется гной.
Крупные натечные абсцессы могут сдавливать спинной мозг и участки разрушенной костной ткани, блокируя спинномозговое пространство. Это приводит к проявлению неврологических симптомов.
При псориатической форме отмечается продолжительный болевой синдром. Беспокоят тянущие боли в спине, отдающие в плечи и пах. В состоянии покоя боль становится сильнее. Физические нагрузки ведут к уменьшению, но не полному исчезновению болей. Со временем появляются остеофиты, что приводит к искривлению позвоночника и ослаблению мышечного корсета.
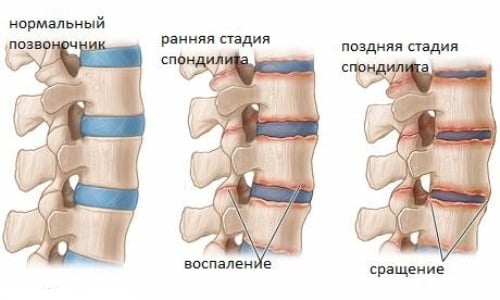
Анализы и диагностика
Если у человека проявляется скованность, снижение чувствительности и боли разного характера в области позвоночника, ему необходимо посетить врача и пройти все исследования, которые тот назначит. Изначально специалист проводит опрос и осмотр больного, изучает анамнез и определяет клиническую картину. Также врач назначает такие исследования:
- Общий и биохимический анализ крови для определения наличия в организме воспалительного процесса.
- Рентгенографическое и ультразвуковое исследование позвоночного столба, чтобы выявить очаги поражения и определить их степень.
- МРТ и КТ – для конкретизации формы заболевания.
- Биопсиятканей – позволяет определить причину болезни.
При туберкулезном спондилите труднее всего диагностировать начальные формы недуга, когда отсутствуют выраженные типичные признаки болезни. В данном случае важна профессиональная дифференциальная диагностика.
В процессе диагностики врач обращает внимание на особенности анамнеза: постепенное и медленное развитие заболевания, нелокализованность болей в течение длительного времени, зависимость болей от нагрузки и др. Также учитывается наличие характерных признаков туберкулезной интоксикации: сильной утомляемости, повышенной температуры, тахикардии, похудения, потливости.
В процессе установления диагноза проводится ортопедическое обследование, при необходимости — неврологическое обследование.
Уровень сдавливания спинного мозга определяют, применяя контрастные методы исследования спинного мозга – эпидурографию, миелографию.
Практикуются также лабораторные исследования – анализы крови, бактериологические и серологические исследования. В частности, проводится исследование гноя из абсцессов.
Проводится рентген, томография, зонография и другие методы, описанные выше.
При подозрении на псориатическую форму заболевания проводят анализ крови на ревматоидный фактор, чтобы исключить ревматоидный артрит.
Лечение

После полного обследования и определения формы болезни врач назначает курс лечения.
Важно проведение комплексной терапии – как медикаментозной, так и физиотерапии. При наличии абсцессов проводят операцию. В целом тактика лечения зависит от состояния пациента, наличия у него осложнений.
Читайте также:


