Сосудистый пучок при повреждении плечевой кости
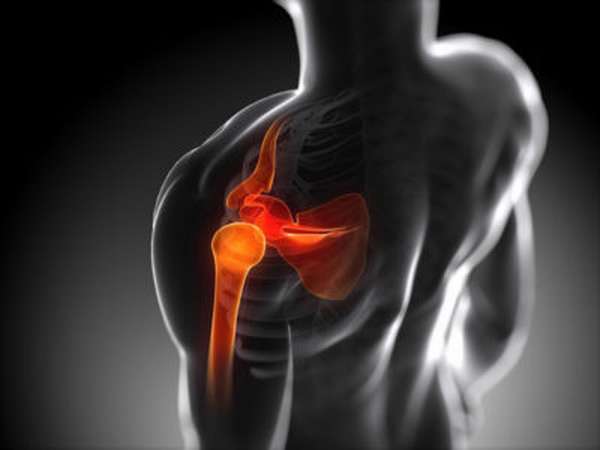
Перелом плечевой кости – травма, при которой нарушается целостность одного или нескольких ее отделов. Согласно статистике, травмы плечевой кости составляют 7% от всех видов переломов, некоторые статистические источники приводят цифры – от 4% до 20%. Чаще всего травмы подобного рода возникают у пожилых людей.
Однако в группу риска попали не только люди пожилого возраста, она включает:
- детей,
- профессиональных спортсменов,
- женщин в период менопаузы,
- людей, работающих на производствах повышенной опасности,
- пациентов с остеопорозом или с тяжелыми хроническими заболеваниями.
Тяжесть травмы, сроки ее лечения и восстановления зависят от характера и места ее локализации.
Анатомическая справка
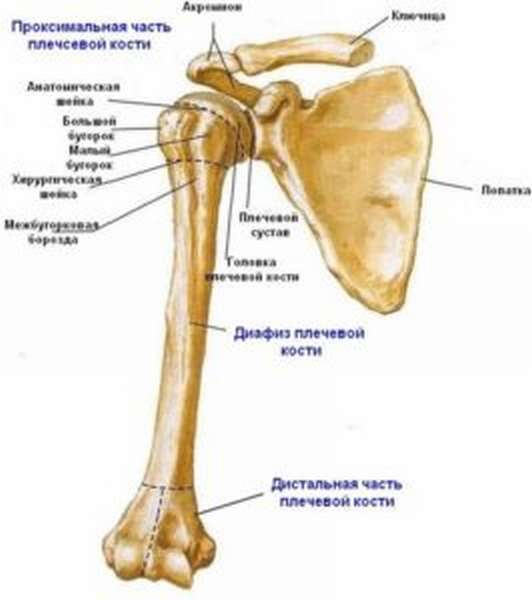
Плечевая кость включает три основных отдела.
Виды повреждений кости плеча
Переломы плеча классифицируют по нескольким характеристикам:
месту локализации травмы:
- в проксимальном отделе,
- кость нарушена в диафизе,
- поврежден дистальный участок кости.
расположению относительно сустава:
- вне сустава (сустав не поврежден),
- внутрисуставные (сустав поврежден).
поражению тканей конечности:
- Закрытого характера – без нарушения тканей конечности. Закрытые переломы случаются при падении с высоты или вследствие сильнейшего удара в область плеча. При зарытом типе травмы кости могут быть повреждены кровеносные сосуды и нервные окончания.
- В открытых – окололежащие ткани повреждены, из раны могут выглядывать обломки костей, если раны большие, может наблюдаться обильное кровотечение.
положению костных отломков:
- без осколочных сдвигов, то есть без смещения,
- перелом плечевой кости со смещением осколков. Эти виды переломов характеризуются сильным или слабым сдвигом костных осколков относительно оси кости. Требуется точная диагностика, устранение смещений. Перелом плеча со смещением лечат оперативным путем.
Читайте также перелом большого бугорка плечевой кости.
Доврачебная помощь при переломе плеча
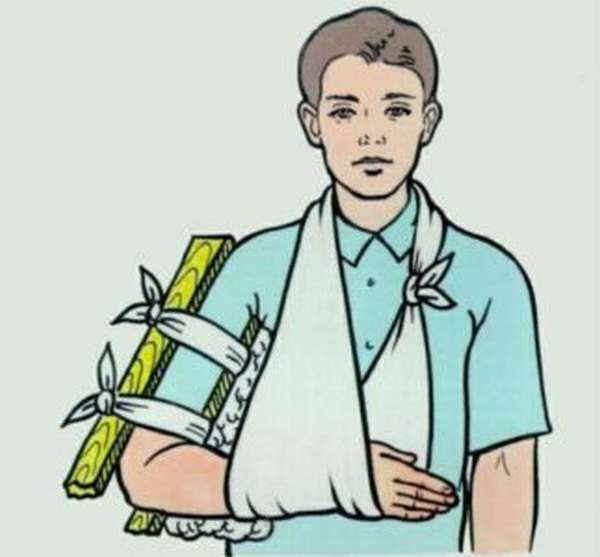
Первую доврачебную помощь при переломе плеча оказывают пострадавшему люди, находящиеся рядом. При подозрении на перелом актуальны следующие действия:
При открытом переломе необходимо обработать рану антисептиками и наложить стерильную повязку, немедленно транспортировать пострадавшего в ближайшее лечебное заведение. Во время транспортировки пострадавший должен сидеть так, чтобы его как можно меньше трясло в машине.
Нельзя во время первой помощи самостоятельно вправлять кости, вывихи, прощупывать поврежденный участок – острые отломки кости могут повредить кровеносные сосуды, нервные окончания. Непрофессиональные действия осложняют травму, приводя, порой, к инвалидности.
Переломы в верхнем отделе
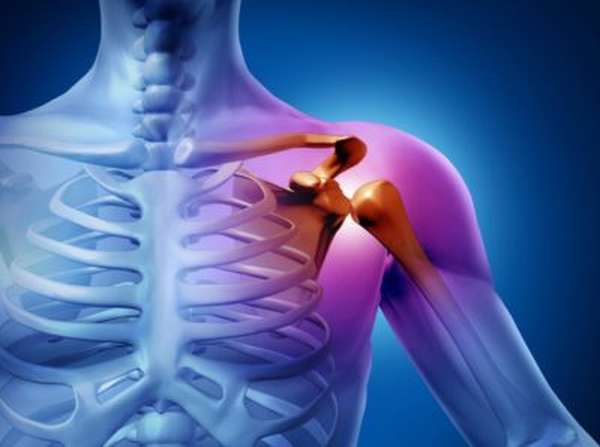
Перелом кости плеча внутри сустава в верхнем отделе плеча, а также перелом плечевой кости со смещением часто происходят у людей пожилого возраста из-за хрупких и слабых костей, пораженных остеопорозом.
В медицине нередки случаи травм, когда отломок кости анатомической шейки вклинивается в головку. Такой перелом называют вколоченным переломом плеча. Распознать визуально его довольно трудно, так симптоматика схожа с симптоматикой ушибов или вывихов, установить точный диагноз мешает отечность и сильная припухлость в месте поражения. А вот переломы со смещением верхней части плечевой кости диагностировать визуально можно по характерному хрусту и укорочении конечности.
Травма может произойти по следующим причинам:
- если неловко упасть на локоть,
- при ударении плечом о твердый предмет.
Перелом головки плечевой кости характеризуется наличием следующих клинических признаков:
- болевыми ощущениями, усиливающимися при движении,
- отечностью,
- синяками,
- ограничением движения конечности.
Вколоченные переломы характеризуются отсутствием сильных болей, поэтому травмированный не спешит обращаться за врачебной помощью, что чревато различными осложнениями.
Травмы верхней части плеча редко бывают открытыми. В основном, встречаются закрытые переломы, они часто осложняются поражением нервных окончаний, происходит нарушение чувствительности кисти, затруднено движение суставов кисти и пальцев.
Самый эффективный метод диагностики – рентген. При подозрении на внутрисуставное повреждение или на травму надостной мышцы, помимо рентгенографии, назначают УЗИ.
Сегодня переломы плечевой кости без смещения или со смещением лечат:
- консервативным путем,
- оперативным.
Строгая фиксация отломков и обездвиженность руки способствуют правильному сращиванию перелома. При выборе метода лечения травматологи учитывают характер травмы, наличие или отсутствие смещений, возраст и образ жизни больного, наличие хронических заболеваний.
Определенные сложности возникают в лечении травм плеча у пожилых пациентов в связи с наличием сопутствующего заболевания – остеопороза.
Характерные черты этого заболевания – рыхлые, мягкие кости, в которые трудно ввинтить медицинские винты, создать стабильную конструкцию с пластиной для фиксации. Еще одна особенность переломов плеча у пожилых людей – несрастание костей из-за недостаточного кровоснабжения головки даже при идеальном сопоставлении отломков на операции по восстановлению сустава. В таких случаях травматологи могут предложить пациенту эндопротезирование – замену больного сустава на искусственный.
Переломы в среднем отделе
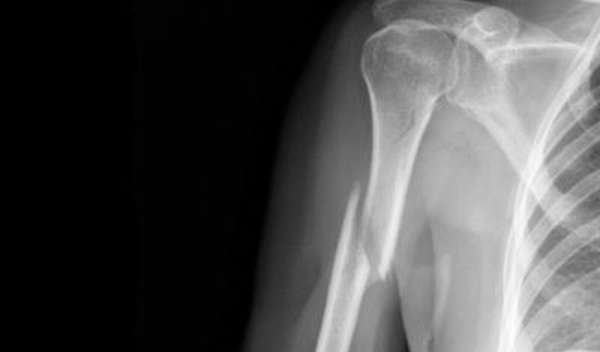
Перелом плечевой кости среднего отдела или диафизарный перелом наблюдается у людей в возрасте старше 50 лет.
Медики выделяют четыре типа травм этой локализации:
- оскольчатые,
- поперечные,
- косые,
- спиральные.
Тип повреждения кости связан с механизмом получения травмы, силой действия, местом повреждения и мышечным тонусом на момент травмы.
Очень часто при переломах средней части кости плеча поражаются нервы и близлежащие сосуды.

Наиболее частыми причинами травмирования средней части плеча являются падение или мощный удар по конечности или суставу.
Проявляется поражение следующими симптомами:
- деформацией и укорочением конечности,
- резкими, острыми болями,
- нарушением двигательной функции конечности и сустава,
- отеком тканей,
- подкожным кровоизлиянием.
Перечисленные симптомы переломов плеча характерны для травм всех отделов: нижнего, среднего, верхнего.
При пальпации опытный врач может услышать характерное похрустывание, так как при движении костные отломки трутся друг об друга.
Однако окончательный диагноз может быть поставлен после проведения рентгенологического исследования. Рентгенография легко выявляет линию перелома, дает информацию о нарушениях соотношения костей. Рентгеновские снимки показывают травматологам четкую картину: перелом у пациента или вывих плеча, сопровождающийся похожими симптомами.

Травмы среднего отдела лечат консервативным путем, фиксацию отломков производят с помощью репозиции. После устранения смещения больному на предплечье накладывают на 2-3 месяца закрытую повязку из гипса.
Если при переломе плечевой кости невозможно произвести качественную репозицию без операции, или при травме лучевой нерв, ткани были защемлены отломками, требуется хирургическое вмешательство. Фиксацию производят медицинскими пластинами из особого сплава, винтами и стержнями, используют аппарат Илизарова. С помощью рентгенографии определяют место крепления пластин и винтов.
Травматизм костей нижнего дистального отдела
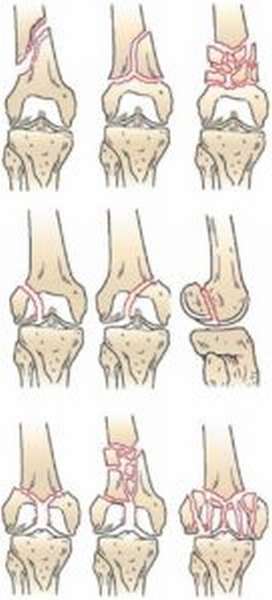
Дистальный отдел – это отдел со сложным строением, поэтому травмы в нем отличаются характером, структурой. Особенно серьезные последствия переломов плечевой кости могут возникнуть у детей: на этом участке расположены точки роста, при повреждении одной из них прекращается рост конечности, локтевой сустав деформируется, функции сустава нарушаются. По этой причине переломы плечевой кости требуют немедленного обращения к врачу.
- падение человека на вытянутую разогнутую руку (такой перелом имеет название разгибательного),
- падение на локоть при сильно согнутом предплечье (название повреждения – сгибательный перелом).
При чрезмыщелковых поражениях травмируются плечевые артерии, что чревато обильными кровопотерями.
Клиническая картина такая же, как при переломах верхнего и среднего участков кости, но при пальпации заметен характерный звук костных отломков.
Переломы плечевой кости нижнего отдела диагностируют рентгенографией. Рентгеновские снимки поврежденного места осуществляют в двух проекциях.
Перелом плечевой кости часто происходит со смещением костных отломков. Отломки смещают под наркозом, фиксируют пластинами, медицинскими винтами и специальными стержнями, которые через полгода-год удаляют.
На плечевую кость со сложным закрытым переломом со смещением и множественными отломками или с открытыми ранами устанавливают для лучшей фиксации аппарат Илизарова. По длительности лечение с аппаратом Илизарова увеличивается до полугода, при этом уже через пару недель пациент может двигать суставом. Для эффективного лечения травматологи назначают препараты кальция, противовоспалительные и болеутоляющие средства. Интересно почитать перелом лопатки.
Последствия
Переломы кости плеча у 25-35% пациентов проходят с осложнениями, когда у пациента:
- длительно или неправильно срастается кость,
- затруднен приток крови,
- наблюдается кровотечение, которое возникает не только при открытых переломах, но и когда отломок кости повреждает крупные кровеносные сосуды, расположенные рядом с костью,
- появляются ложные суставы (псевдоартроз),
- повреждаются отломками окружающие кость мышцы и сухожилия, сосудисто-нервный пучок,
- происходит инфицирование ран в послеоперационный период, вторичные кровотечения, несостоятельность швов, остеомиелит,
- образовываются внутренние пролежни при полном смещении осколков кости, если от получения травмы до оказания медицинской помощи прошло много времени,
- появляются неврологические нарушения в конечностях,
- подвижные функции конечностей расстраиваются.
Большинство осложнений требуют оперативного вмешательства. Но эффективны для устранения последствий и восстановительные процедуры в послеоперационный период:
- массаж, благодаря которому улучшается тонус мышц и кровообращение пораженных участков,
- физиотерапевтические процедуры, ускоряющие заживление и снимающие отечность, болевые ощущения: ультразвук, электрофорез, магнитотерапия, лечение грязями, парафиновые обертывания и аппликации,
- специальные комплексы ЛФК, предупреждающие атрофию мышц и контрактуру суставов, направленные на восстановление двигательных функций конечностей.
Для предотвращения переломов врачи рекомендуют укреплять кости, соблюдать технику безопасности, вести здоровый образ жизни, правильно питаться.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Наряду с избирательным поражением отдельных нервов, отходящих. от плечевого сплетения, нередко наблюдаются нарушения функции всего или части этого сплетения.
В соответствии с анатомическим строением различаются следующие симптомокомплексы поражения первичных и вторичных пучков плечевого сплетения. При патологическом процессе в надключичной области поражаются первичные пучки.
Синдром поражения верхнего первичного пучка (CV - CVI) наблюдается при патологическом очаге после прохождения между лестничными мышцами, особенно на участке фиксации к фасции подключичной мышцы. Проекционно это место расположено на 2 - 3 см выше ключицы, примерно на ширину пальца кзади от грудино-ключично-сосцевидной мышцы (надключичная точка Эрба). При этом одновременно поражаются подкрыльцовый нерв, длинный нерв грудной клетки, передние грудные нервы, подлопаточный нерв, тыльный нерв лопатки, кожно-мышечный и часть лучевого нерва.
Верхняя конечность в таких случаях висит, как плеть, больной не может ее активно поднять вверх, согнуть в локтевом суставе, отвести и повернуть кнаружи, супинировать. Нарушена функция плечелучевой мышцы и супинатора (иннервируются CV - CVI, волокна идут в составе лучевого нерва). Все движения кисти и пальцев сохранены.
Чувствительность нарушается по наружной стороне плеча и предплечья по периферическому типу. Надавливание в надключичной точке Эрба болезненно.
Через 2-3 недели от начала развития паралича развивается атрофия дельтовидной, над- и подостистой мышцы, а также мьшц - сгибателей плеча. Исчезают глубокие рефлексы - с двуглавой мышцы плеча и карпорадиальной.
Поражение верхнего первичного пучка плечевого сплетения носит название паралича Дюшенна-Эрба. Такой тип паралича встречается при травмах (падение на вытянутую вперед верхнюю конечность, при длительном запрокидывании рук за голову во время операции, ношении рюкзака и др.), у новорожденных при патологических родах с применением приемов по родоразрешению, после различных инфекций, при аллергических реакциях на введение антирабической и других сывороток.
Одним из клинических вариантов ишемического поражения верхнего ствола плечевого сплетения и его ветвей является невралгическая амиотрофия плечевого пояса (синдром Персонейджа-Тернера): вначале возникает нарастающая боль в области надплечья, плеча и лопатки, а через несколько дней интенсивность боли стихает, но развивается глубокий паралич проксимальных отделов руки. Спустя 2 недели выявляются отчетливые атрофии передней зубчатой, дельтовидной, окололопаточных мышц, частично - двуглавой и трехглавой мышц плеча. Сила мышц кисти не изменяется. Умеренная или легкая гипестезия в области надплечья и плеча (CV - CVI).
Синдром поражения среднего первичного пучка плечевого сплетения (СVII) характеризуется затруднением (или невозможностью) разгибания плеча, кисти и пальцев. Однако трехглавая мышца плеча, разгибатель большого пальца и длинная отводящая мышца большого пальца оказываются не полностью парализованными, так как к ним подходят волокна не только от сегмента CVII спинного мозга, но и от сегментов CV и СVI. Сохраняется функция плечелучевой мышцы, иннервируемой CV и CVI. Это является важным признаком при дифференциации поражения лучевого нерва и корешков плечевого сплетения. При изолированном поражении спинномозгового корешка или первичного пучка плечевого сплетения наряду с расстройством функции лучевого нерва также нарушается функция латерального корешка срединного нерва. Поэтому будут расстроены сгибание и отведение кисти в лучевую сторону, пронация предплечья и противопоставление большого пальца.
Чувствительные нарушения ограничиваются узкой полоской гипестезии па тыльной поверхности предплечья и наружной поверхности тыла кисти. Исчезают рефлексы с трехглавой мышцы плеча и пястно-лучевой.
Синдром поражения первичного пучка плечевого сплетения (CVII – ТI) проявляется параличом Дежерина-Клюмпке. Выключается функция локтевого, кожных внутренних нервов плеча и предплечья, части срединного нерва (медиальный корешок), что сопровождается параличом кисти.
В отличие от сочетанного поражения срединного и локтевого нервов сохраняется функция мышц, иннервируемых латеральным корешком срединного нерва.
Невозможны или затруднены также разгибание и отведение большого пальца вследствие пареза короткого разгибателя большого пальца и мышцы, отводящей большой палец, иннервируемых лучевым нервом, так как эти мышцы получают волокна от нейронов, расположенных в сегментах СVIII и TI. Функция основных мышц, снабжаемых лучевым нервом, при этом синдроме сохраняется.
Чувствительность на верхней конечности нарушается на внутренней стороне плеча, предплечья и кисти по корешковому типу.
Боли одновременно нарушается функция соединительных ветвей, которые идут к звездчатому узлу, то развивается синдром Клода Бернара-Горнера (птоз, миоз, энофтальм, расширение сосудов склеры). При раздражении этих симпатических волокон клиническая картина иная - расширение зрачка и глазной щели, экзофтальм (синдром Пурфюр дю Пти).
При развитии процесса в подключичной области могут формироваться следующие синдромы поражения вторичных пучков плечевого сплетения.
Синдром поражения латерального пучка плечевого сплетения характеризуется нарушением функции кожно-мышечного нерва и верхней ножки срединного нерва.
Синдром поражения заднего пучка плечевого сплетения проявляется выключением функции лучевого и подмышечного нервов.
Синдром поражения медиального пучка плечевого сплетения выражается нарушением функции локтевого нерва, внутренней ножки срединного нерва, медиального кожного нерва плеча и медиального кожного нерва предплечья.
Появляются парестезии (покалывание и онемение) по ульнарному краю кисти и предплечья, гипалгезия в этой зоне. Определяются слабость верхней конечности, особенно в дистальных отделах, гипотония и гипотрофия мышц гипотенара, частично и тенара. Возможны отечность и припухлость в надключичной области, иногда в виде опухоли (псевдотумор Ковтуновича) вследствие лимфостаза. Болезненна пальпация передней лестничной мышцы. Часты вегетативно-сосудистые расстройства на верхней конечности, при осциллографии снижается амплитуда артериальных осцилляции, наблюдаются бледность или цнанотичность, пастозность тканей, понижение кожной температуры, ломкость ногтей, остеопороз костей кисти и т. n. Артериальное давление на верхней конечности может изменяться под влиянием напряжения передней лестничной мышцы (при отведении головы в здоровую сторону).
Существует несколько тестов-проб для выявления этого феномена: проба Итона (поворот головы обследуемого в сторону больной руки и одновременный глубокий вдох приводят к снижению артериального давления на этой руке; пульс на лучевой артерии становится более мягким); проба Одеона-Коффи (снижение высоты пульсовой волны и появление чувства ползания мурашек в верхних конечностях при глубоком вдохе обследуемого в положении сидя с расположенными на коленных суставах ладонями и со слегка выпрямленной головой); проба Таноцци (обследуемый лежит на спине, его голова пассивно несколько отклоняется и поворачивается в сторону, противоположную верхней конечности, па которой определяется пульс, при положительной пробе он снижается); проба Эдсона (уменьшение или даже исчезновение пульсовой волны и снижение артериального давления происходит у обследуемого при глубоком вдохе, поднимании подбородка и повороте головы в сторону конечности, на которой определяется пульс).
Скаленус-синдром нередко развивается у лиц, носящих тяжести на плечах (включая рюкзаки, военную экипировку), а также при непосредственной травме мышцы, при остеохондрозе и деформирующем спондилоартрозе шейного отдела, опухолях позвоночника и спинного мозга, при туберкулезе верхушки легкого, при раздражении диафрагмального нерва вследствие патологии внутренних органов. Имеют несомненное значение наследственно-конституциональные особенности как самих мышц, так и скелета.
Дифференцильный диагноз скаленус-синдрома приходится проводить со многими другими болезненными состояниями, которые также сопровождаются сдавлении м и ишемией нервных образовании плечевого сплетения или ирритацией рецепторов пояса верхних конечностей. Диагностике синдрома добавочного шейного ребра помогает рентгенография шейного отдела позвоночника.
Чрезмерная ротация плеча и отведение его кнаружи (например, при спортивной борьбе) могут приводить к сдавлению подключичной вены между ключицей и передней лестничной мышцей.
Активное сокращение лестничных мышц (запрокидывание и поворот головы) приводит к уменьшению пульсовой волны на лучевой артерии
Такое же сдавление вены возможно между I ребром и сухожилием подключичной мышцы. При этом может повреждаться внутренняя оболочка сосуда с последующим тромбозом вены. Развивается периваскулярный фиброз. Все это составляет сущность синдрома Педжета-Шреттера. Клиническая картина характеризуется отеком и цианозом верхней конечности, болью в ней, особенно после резких движений. Венозной гипертензии сопутствует и спазм артериальных сосудов верхней конечности. Нередко скаленус-синдром приходится дифференцировать от синдрома малой грудной мышцы
Синдром малой грудной мышцы развивается при сдавлении нервно-сосудистого пучка в области подмышечной впадины за счет патологически измененной малой грудной мышцы вследствие нейроостеофиброза при шейном остеохондрозе. В литературе он еще обозначается как гиперабдукционный синдром Райта-Мендловича.
Малая грудная мышца начинается от II - V ребер и поднимается косо кнаружи и вверх, прикрепляясь коротким сухожилием к клювовидному отростку лопатки. При сильном отведении руки с поворотом кнаружи (гиперабдукция) и при поднимании верхней конечности высоко вверх нервно-сосудистый пучок прижимается плотно к натянутой грудной мышце и перегибается через нее над местом прикрепления к клювовидному отростку. При частом повторении таких движений, совершаемых с напряжением, малая грудная мышца растягивается, травмируется, склерозируется и может сдавливать стволы плечевого сплетения и подключичную артерию.
Клиническая картина характеризуется болью в грудной клетке с иррадиа цией в плечо, предплечье и кисть, иногда в лопаточную область, парестезиями в IV - V пальцах кисти.
Диагностическое значение имеет следующий прием: руку отводят и закладывают за голову, через 30 - 40 с появляется боль в грудной клетке и области плеча, парестезии на ладонной поверхности кисти, побледнение и отечность пальцев, ослабление пульсации на лучевой артерии. Дифференциальный диагноз приходится проводить также с плечекистевым синдромом Стейнброккера и брахиалгией при заболеваниях плечевого сустава.
При брахиалгии в связи с артрозами или артритами плечевого сустава и окружающих его тканей (периартрозы) не обнаруживаются симптомы выпадения функции чувствительных и двигательных волокон. Гипотрофия мышцы плеча возможна вследствие длительного щажения верхней конечности. Главными диагностическими критериями являются ограничения подвижности в плечевом суставе, как при активных, так н при пассивных движениях, данные рентгенологического исследования сустава.
Наиболее часто синдром передней лестничной мышцы приходится дифференцировать от спондилогенных поражений нижних шейных корешков. Сложность проблемы заключается в том, что и скаленус-синдром, и шейный радикулит чаще всего имеют спондилогенную обусловленность. Лестничные мышцы иннервируются волокнами СIII - СVII спинномозговых нервов и при остеохондрозе почти всех шейных межпозвоночных дисков рано включаются в ирритативно-рефлекторные расстройства, протекающие с болью и спастичностью именно этих мышц. Спастичная передняя лестничная мышца растягивается при повороте головы в противоположную (здоровую) сторону. В такой ситуации усиливается сдавление подключичной артерии между этой мышцей и I ребром, что сопровождается возобновлением или резким усилением соответствующих клинических проявлений. Поворот головы в сторону пораженной мышцы не вызывает этих симптомов. Если же поворот головы (с нагрузкой на нее или без такой нагрузки) в больную сторону вызывает парестезии и боль в дерматоме CVI - CVII, решающая роль лестничной мышцы исключается. В таких случаях парестезии и боли могут быть объяснены сдавлением спинномозговых нервов CVI и CVII вблизи межпозвоночного отверстия. Важное значение имеет и проба с введением раствора новокаина (10-15 мл) в переднюю лестничную мышцу. При скаленус-синдроме уже спустя 2 - 5 мин после блокады исчезают боли и парестезии, увеличивается сила в верхних конечностях, повышается кожная температура. При корешковом синдроме клинические явления после такой блокады сохраняются.
Стволы плечевого сплетения могут сдавливаться не только передней лестничной и малой грудной, но иногда и лопаточно-подъязычной мышцей. Сухожильная перемычка и латеральная ее головка в подключичной области располагаются над лестничными мышцами. У таких больных боли в области плеча и шеи возникают при отведении верхней конечности назад, а головы - в противоположную сторону. Боли и парестезии усиливаются при давлении на область гипертрофированного латерального брюшка лопаточно-подъязычной мышцы, что соответствует зоне средней и передней лестничных мышц.
Аннотация научной статьи по клинической медицине, автор научной работы — Т. С. Мусаев, Ф. А. Машарипов
Проанализированы результаты хирургического лечения 51 ребенка с чрези надмыщелковыми переломами плечевой кости , осложненными повреждениями сосудисто-нервного пучка . Изучение ближайших результатов лечения показало, что разработанный лечебно-диагностический алгоритм и тактика лечения осложненных чрези надмыщелковых переломов плечевой кости оказались эффективными у 96,1% пациентов детского возраста.
Похожие темы научных работ по клинической медицине , автор научной работы — Т. С. Мусаев, Ф. А. Машарипов
SURGICAL TREATMENT RESULTS OF INTRA- AND SUPRACONDYLAR FRACTURE HUMERAL BONE FRACTURES COMPLICATED By Brachial Artery AND PERIPHERAL NERVES INJURIES IN CHILDREN
Surgical treatment results of 51 children with intraand supracondylar humeral bone fractures complicated by neurovascular bundle injuries have been analyzed. The sudy of the nearest results showed that a workedout treatment-diagnostic algorithm and treatment tactics of complicated intraand supracondylar humeral bone fractures were effective in 96,1% patients of childhood.
УДК: 616.717.4 - 001.5 - 053.2:616.13:616.833] - 06 - 089
результаты хирургического лечения чрез- и надмыщелковых переломов плечевой кости, осложненных повреждениями плечевой артерии и периферических нервов у детей
surgical treatment results of intra- and supracondylar fracture humeral bone fractures complicated by brachial artery and peripheral nerves injuries in children
Республиканский научный центр экстренной медицинской помощи
Проанализированы результаты хирургического лечения 51 ребенка с чрез- и надмыщелковыми переломами плечевой кости, осложненными повреждениями сосудисто-нервного пучка. Изучение ближайших результатов лечения показало, что разработанный лечебно-диагностический алгоритм и тактика лечения осложненных чрез- и надмыщелковых переломов плечевой кости оказались эффективными у 96,1% пациентов детского возраста.
Ключевые слова: чрез- и надмыщелковые переломы плечевой кости, повреждения сосудисто-нервного пучка, диагностика и тактика лечения у детей.
Surgical treatment results of 51 children with intra- and supracondylar humeral bone fractures complicated by neurovascular bundle injuries have been analyzed. The sudy of the nearest results showed that a worked-out treatment-diagnostic algorithm and treatment tactics of complicated intra- and supracondylar humeral bone fractures were effective in 96,1% patients of childhood.
Keywords: intra- and supracondylar humeral bone fractures, neurovascular bundle injuries, diagnostic and treatment in children.
Среди повреждений дистального отдела плечевой кости с наибольшей частотой встречаются чрез- и надмыщелковые переломы, которые являются одной из самых распространенных бытовых травм у детей в возрасте от 3 до 12 лет [1,4 ]. Более 90% чрез- и надмыщелковых переломов сопровождаются различной степенью выраженности и направлением смещения костных отломков [2,5,6,9]. Эти переломы плечевой кости могут осложняться повреждением плечевой артерии с развитием ишемии конечности [1,5,6,9].
Несмотря на успехи современной медицины, данные о частоте повреждения сосудисто-нервного пучка отсутствуют, недостаточно освещены вопросы диагностики и выбора показаний к хирургической ревизии магистральных сосудов и периферических нервов при чрез- и надмыщелковых переломов плечевой кости у детей.
Основными причинами повреждения сосудов и нервов при переломах дистального отдела плечевой кости являются ушиб и ущемление костными отломками, сдавление отечными мягкими тканями при глухой гипсовой повязке, а также ятрогенные повреждения после закрытой ручной репозиции отломков [3,7]. При несвоевременном и неадекватном проведении лечения последствия сочетанных повреждений чрезвычайно тяжело отражаются на функции верхних конечностей [8]. Одним из самых грозных осложнений этой патологии является развивающаяся вследствие тяжелой ишемии тканей контрактура Фолькмана [4,6]. Сложная анатомическая локализации перелома, технические трудности сопоставления и удержания во вправленном положении отломков плечевой кости, возможные неврологические осложнения и нарушения кровообращения в момент травмы и в процессе репозиции, формирование посттравматических деформаций с ограничением и даже потерей функции локтевого сустава являются основными факторами, обусловливающими актуальность данной
проблемы [1,6,9]. Больным детям с различными не диагностированными сосудисто-нервными осложнениями требуется длительное лечение и еще более продолжительный реабилитационный период, которые сами по себе далеко не всегда гарантируют получение удовлетворительного результата, поэтому крайне необходимо совершенствовать как методы ранней диагностики, так и адекватного хирургического лечения и активнее внедрять их в повседневную практику.
Цель. Анализ результатов хирургического лечения чрез- и надмыщелковых переломов плечевой кости, осложненных повреждениями плечевой артерии и периферических нервов, у детей
МАТЕРИАЛ И МЕТОДЫ
В 2007 - 2014 гг. в отделении детской травматологии РНЦЭМП на лечении находился 51 ребенок с чрез- и надмыщелковыми переломами плечевой кости осложненными повреждением сосудисто-нервного пучка, из их 39 (76,5%) мальчиков и 12 (23, 5% девочек). Повреждение левой верхней конечности было у 33 (64,7%) пострадавших, правой - у 18 (35,3%). Возраст детей варьировал от 1 года до 14 лет, наибольшее количество переломов (29) отмечалось у детей в возрасте от 4 до 8 лет.
Диагностика повреждений сосудисто-нервного пучка при чрез- и надмыщелковых переломах плечевой кости у детей проводилась на основании объективных данных: наличие локальных признаков (гематома, напряженный отек), отсутствие пульсации на артериях запястья и капиллярной реакции на ногтевых пластинках пальцев, а также отсутствие или резкое ограничение двигательной и чувствительной функции пальцев и кисти. У пациентов с нарушенным кровообращением имели место характерные клинические признаки: при осмотре области перелома грубая выступообразная деформация, острый конец центрального отломка выступал под кожей локтевого сгиба и в этой зоне визуализировалось округлой
формы и цианотичной окраски характерное пятно (рис. 1) - результат повреждения мягких тканей и подкожного кровоизлияния.
Приводим клинический пример: Больной Т., 8 лет, и/б № 44165. Дата поступления 30.11.2010 г. Травму получил за 2 часа до поступления в РНЦЭМП в результате падения с высоты 2,5 м. Вначале обратились в ЦРБ по месту жительства, где выполнены рентгенография левого локтевого сустава и иммобилизация гипсовой лонгетой. Для дальнейшего обследования и лечения ребенок направлен в РНЦЭМП. Диагноз: закрытый чрезмыщелковый экстензионный перелом левой плечевой кости со смещением костных отломков, осложненный интерпозицией левой плечевой артерии.
У всех пациентов при поступлении пальпаторно определяли наличие пульсации на a. radialis. При отсутствии или ослаблении пульсации на лучевой артерии в качестве инструментальных методов диагностики на здоровой и травмированной руке использовались пуль-соксиметрию (рис.За, б).
При неясном характере и точной локализации повреждения плечевой артерии нами было проводилась рентгеноконтрастная артериография (рис 4.). Задержка пробега контраста в основном стволе плечевой артерии на уровне перелома или ниже служила прямым показанием к ревизии и хирургическому вмешательству области поврежденного локтевого сустава.
Диагностика повреждений периферических нервов основывалась на выявлении нарушений двигательной, чувствительной и вегетативно-секреторной функции. При определении нарушений двигательной функции производили функциональные пробы, обращая внимание на характерное положение кисти и пальцев.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Проанализированы результаты хирургического лечения у больных с чрез- и надмыщелковыми переломами плечевой кости, осложненными повреждениями сосудисто-нервного пучка, у которых были диагностированы нарушения кровообращения различной степени дис-тальнее уровня перелома. У всех больных повреждение плечевой артерии было ниже отхождения глубокой артерии плеча, при этом в большинстве случаях нарушение кровообращения было субкомпенсированным, что соответствовало iБ-iiА степени по классификации В.С. Савельева При наложенных циркулярных гипсовых по-
вязках в результате отека и компрессии зоны отхожде-ния глубокой артерии плеча у 3 пациентов отмечалась ишемия ИБ-ША степени и в одном случае - необратимая ишемия iiiБ степени. У 16 (51,6%) пострадавших до проведения ревизии сосудисто-нервного пучка выявлено нарушение функции в зоне иннервации срединного и локтевых нервов. У 5 детей интерпозиция плечевой артерии диагностирована еще до выполнения лечебных манипуляций. В последующем им была произведена удачная репозиция костных отломков с фиксацией аппаратом Илизарова, но пульсация на лучевой артерии так и не появилась, после чего эти пациенты были подвергнуты хирургическому вмешательству для высвобождения сосуда, ущемленного между костными отломками.
Тактика лечения при чрез- и надмыщелковых переломах плечевой кости, осложненных интерпозицией сосудисто-нервного пучка, заключалась в следующем: первично производили закрытую репозицию под контролем электронно-оптического преобразователя и стабилизацию костных отломков методом внеочагового компрессионно-дистракционного остеосинтеза (ВКДО) с использованием устройства клиники (патент № FAP 00772). После этого выполняли ревизию сосудисто-нервного пучка в области перелома переднемедиальным доступом в нижней трети плеча с переходом на область локтевого сгиба.
Наличие устройства для остеосинтеза позволяло интраоперационно, в процессе освобождения ущемленных артерии и нерва дозированно смещать концы костных отломков без риска вторичного повреждения выделяемых структур.
На поврежденных артериях и нервах нами выполнены следующие виды операций:
- ревизия, высвобождение из межкостных промежутков и артериолиз плечевой артерии - у 26 детей;
- ревизия, тромбэктомия и боковой шов плечевой артерии - у 10;
- из-за спазма плечевой артерии на всем протяжении плеча механическая дилатация плечевой артерии - у 1;
- из-за повреждения стенки плечевой артерии на протяжении аутовенозное протезирование - у 2.
Необходимо отметить, что у 13 пациентов имела место интерпозиция между костными отломками средин-
Рис. 1. Вид поврежденной конечности больного Т.
Рис. 2. Рентгенография локтевого сустава больного Т.
Результаты хирургического лечения чрез- и надмыщелковых переломов плечевой кости
Рис. 3. Пульсоксиметрия травмированной руки (а) и здоровой руки (б).
ленный на улучшение реологических и дезагрегантных свойств крови, а также на создание благоприятных условий для скорейшей регенерации сосудов и нервов. В курс медикаментозной терапиив качестве антикоагулянта включали: фраксипарин по 0,4 мг в сутки, инфу-зионное введение спазмолитиков (но-шпа, папаверин) и дезагрегантов (пентоксифиллин, дипиридамол) для предупреждения спазма и агрегации форменных элементов в просвете сосуда. Для повышения функциональной активности нейронов и улучшения проводимости в нервно-мышечных синапсах с первого дня применяли раствор прозерина по схеме. Кроме того, как спазмолитик и нейромодулятор назначался дибазол в инъекциях, для ускорения регенерации нервных волокон - витамины группы В.
Для верификации восстановления кровообращения в предплечье и кисти интраоперационно проводилась динамическая пульсоксиметрия (рис. 5) и в раннем послеоперационном периоде цветовое дуплексное сканирование (рис. 6). Швы снимали на 7-8-е сутки, и ребенка выписывали на амбулаторное наблюдение.
Устройство клиники после контрольного рентгенологического снимка снимали через 4-6 недель, после чего пациентам рекомендовалось физиотерапевтическая разработка локтевого сустава.
Для оценки результатов лечения использовали следующие критерии анатомического и функционального восстановления поврежденной конечности: сращение,
Рис. 4. Рентгеноконтрастная артериография.
ного нерва, а у 2 - срединного и локтевого, причем у 1 больного наряду с компрессией, отмечалось повреждение срединного нерва на 1/3 диаметра, из-за чего пришлось накладывать еще и эпиневральные швы.
В послеоперационном периоде больным проводился комплекс медикаментозных мероприятий, направ-
Рис. 5. Пульсоксиметрия после операции.
Рис. 6. ЦДС после операции.
Рис. 7. Функциональный результат больного Т. через 3 месяца.
деформация сустава, разница конечностей по длине, разница объемов сегментов конечностей, нарушения чувствительности и движение пальцев кисти.
В результате проведённого лечения положительные результаты получены у 49 (96,1%) наших пациентов. У этих больных полностью восстановились движения в локтевом суставе (рис. 7), а также двигательные и чувствительные функции пальцев кисти. Неудовлетворительные результаты лечения были у 2 (4%) больных: у 1 ребенка с длительной ишемией, которому хирургическое вмешательство произведено на 3-и сутки от момента травмы (больной переведен из другого лечебного учреждения), развилась клиника ишемической контрактуры пальцев кисти после ущемления сосудисто-нервного пучка, усугубленного турникетным сдавлением сосудов и нервов на уровне средневерхней трети плеча после лечения у табиба. Ребёнок был оперирован в областном филиале, где ему был наложен аппарат Илизарова, однако из-за отсутствия положительной динамики ребёнок был переведён в РНЦЭМП. У другого больного клиника паралича срединного нерва развилась на фоне консервативного лечения, когда клиника повреждения была распознана через некоторое время. После долгих реабилитационных мероприятий функция срединного нерва полностью восстановилась.
1. Результаты лечения чрез- и надмыщелковых переломов плечевой кости, осложненных повреждениями плечевой артерии и периферических нервов у детей, зависят от своевременной диагностики и правильно выбранной хирургической тактики.
2. Применение в процессе диагностики современных технологий позволяет специалистам своевременно и правильно определить характер повреждения плечевой артерии при чрез- и надмыщелковых переломах плечевой кости.
3. Своевременная диагностика чрез- и надмышелко-вых переломов плечевой кости, осложненных повреждениями сосудисто-нервного пучка у детей, и ранняя
хирургическая коррекция позволяет получить хорошие результаты.
1. Асамов Р.Э., Минаев Т.Р., Мусаев Т.С. Успешная ре-
плантация плеча у ребенка при тракционном механизме травматической ампутации. Ангиол и сосуд хир 2009; 15(4): 133-135.
2. Асамов Р.Э., Хамидов Б.П., Шукуров Б.Н., Махмудов
Б.й. Хирургическое лечение сочетанных повреждений сосудов. Актуальные проблемы организации экстренной медицинской помощи: Вопросы организации экстренной медицинской помощи и лечебно-диагностические стандарты при травмах. Тез.докл. 9-й Респ. науч. конф. Ташкент 2010; 31.
3. Бажанова Н. Н. Дифференциальный подход к лечению чрезмыщелковых и надмыщелковых переломов плечевой кости у детей. вестн травматол и ортопед 2008;3: 45.
4. Баиров Г.А. Переломы области локтевого сустава у детей. Л Медицина,1976;423 .
5. Завьялов П.В., Шамсиев A.M. Несвежие и застарелые переломы дистального отдела плечевой кости у детей. Ташкент Медицина 1978;152.
6. Курбанов УА., Маликов М.Х., Давлятов А.А. и др. Реконструкция плечевой артерии при чрезмы-щелковых переломах плечевой кости и вывихах предплечья. Ангиол и сосуд хир 2006;3: 138-143.
7. Lee H.-Y., Kim S.-J. Treatment of displaced
supracondylar fractures of the humerus in children by a pin leverage technique. J Bone Joint Surg 2007; 89(5):646-650.
8. Piatek S, Burger T, Halloul Z, Westphal T, Holmenschlager F, Winckler S. Arterial vascular injuries in fractures and dislocations. Zentralbl Chir 2001;126(5):379-84.
9. Ravi K. Bashyal et all. Complications After Pinning of Supracondylar Distal Humerus Fractures. J Pediatr Orthop 2009; 29(7): 704-708.
Читайте также:


