Шрамы после операции на плечевом

После остеосинтеза на плечевой кости прошло уже почти 5 месяцев. В этой статье я расскажу, как разрабатывать руку после перелома и каких результатов стоит ждать.
Ранее я уже рассказывала о первых днях после операции, но повторю еще раз - первую неделю после вы настоящая развалюха с отекающей рукой. У меня не было ни на что сил, не говоря уже о разработке до снятия швов. Я дико боялась, что они лопнут и потечет кровь, поэтому первые 12 дней после операции минимально делала что-то рукой. После снятия швов дело пошло быстрее. Однако врачи дают очень странные рекомендации по поводу того, как же все-таки разрабатывать руку. В основном они говорят "разрабатывайте!". А что, как и сколько - приходится вытаскивать из них клещами.

После того как у меня спала температура (а она держалась почти 2 недели), и перестала так сильно отекать ладонь и пальцы, я начала работать за компьютером и в перерывах делала очень нехитрую гимнастику. Своей практически негнущейся рукой я пыталась достать до лица. Хотя бы одним пальцем. Это получилось далеко не в первый день. Сидишь и растягиваешь мышцы, пытаясь достать большим пальцем до лба (туда-сюда, туда-сюда). Так я могла сидеть минут 10, в лучшие дни лоб доставался, в дни, когда было больно я давала себе поблажки. Врачи скажут вам разрабатывать руку через боль. Лично я не сторонница такого подхода. Пара недель после операции - не тот срок, когда надо фигачить до искр в глазах. Вы еще не можете разогреться толком, походить или поприседать, поэтому активная гимнастика без разогрева доставляет неприятные ощущения. Подождите, всему свое время, не останетесь вы с согнутой навсегда рукой, поверьте.
Меня в первое время не столько беспокоил несгибающийся сустав, сколько краснота швов, боль в них и горячая кожа вокруг. Мне казалось, что это какой-то воспалительный процесс, который нужно убирать. Я обратилась к врачу-хирургу Кострице в клинику "Союз" (Москва), который посоветовал мне использовать поочередно 2 мази в течение месяца: Долобене гель и Лиотон. Помимо этого я уже активно мазала шов Контрактубексом (им мажу и по сей день). С мазями мне стало значительно легче, ткани уже не так болели. Но все равно оставалась болезненность и ощущение, что вся рука - один большой синяк. Тогда я решила походить на физиотерапию. Правда до этого я додумалась уже тогда, когда вышла на работу. А это случилось только спустя 1,5 месяца после операции.
ФИЗИОТЕРАПИЯ ПОСЛЕ ОСТЕОСИНТЕЗА
Так как у вас в руке пластина или штифт, никакой физиотерапии кроме лазерной вам не назначат. Процедура абсолютно безболезненна, вы просто ложитесь на кушетку, шов обкладывают коробочками, излучающими красный свет, и лежите так 10-15 минут. Лазер рассасывает уплотнения, помогает ускорить регенерацию клеток, самое главное, что он предотвращает образование келоидных (плотных и выпирающих) рубцов. В моем случае уже было поздновато - шрам местами стал выпуклый. Но я все равно довольна, что походила на лазер. Не пренебрегайте этой процедурой, она довольно существенно ускорит восстановление тканей. Делала платно - 300 рублей за сеанс или около того.
Другой момент в том, что у меня как всегда не обошлось без казусов. Врач-физиотерапевт начала мне советовать какого-то своего знакомого массажиста. Это при том, что мне до руки дотрагиваться было больно. Какой массаж? На это у нее был ответ "вам нужен массаж шейно-воротниковой зоны, чтобы общее напряжение снять". Я почесала-почесала репу и решила, что это полный бред. Второй прикол отмочила медсестра все этого же процедурного кабинета. После процедуры она меня перехватила в коридоре, сунула в руки какую-то записку с кодом (?) и адресами магазинов. Шепотом начала мне советовать какие-то препараты, которые я могу купить только там и говорила, что мне они крайне необходимы. В общем, пыталась под видом заботы рекрутировать меня в какую-то сетевую компанию по продаже непонятных препаратов. Отвратительно впечатление осталось от этих женщин и их навязчивых советов. Будьте благоразумны, не каждая процедура и препарат вам действительно нужны.
ЛФК ПОСЛЕ ОСТЕОСИНТЕЗА
Я всегда относилась ооочень скептически к ЛФК, потому что мне это казалось занятием для бабулек, у которых остеохондроз или что-то типа того. Однако я была неправа. ЛФК может быть очень полезно в случае с реабилитацией после переломов. Когда все хирурги невнятно советуют что-то типа "ну уот так уот делайте и еще уот так уот", врач ЛФК посвятит вам целый час, во время которого вы разберете кучу упражнений, и половину из них уж точно запомните. Контакт хорошего врача в Москве тут. Я лично не вижу смысла постоянно ездить на занятия ЛФК - пару раз съездили, запомнили основную массу упражнений и все - делаете себе дома, когда вам удобно. Основная задача - вернуть подвижность локтевому суставу. Это очень непросто, учитывая, что он теряет гибкость невероятно быстро. Так как я в гипсе проходила 3 недели, а потом еще не особенно двигала рукой после операции - мой случай может считаться довольно запущенным. Не представляю, как восстанавливают руки те, кто ходил в гипсе по 1,5-2 месяца.
ДОМАШНЯЯ ГИМНАСТИКА
Если вдруг у вас не получается попасть на прием к врачу ЛФК, я расскажу, как восстанавливала руку я. Но имейте в виду, что это не рекомендации. А я не врач. Это просто мой опыт.
Зарядка на первом этапе несложная и недолгая.
Для начала необходимо разогреться. Кровь должна хорошо снабжать руку. Для этого можно заняться приседаниями/быстро походить в течение 5-10 минут. Должно стать жарко. Дальше идут упражнения. Каждое упражнение делается 10 раз, затем руку надо встряхнуть и передохнуть несколько секунд. Затем еще 10 повторений и снова встряхнуть. И третий раз. То есть каждое упражнение делать вы выполните 30 раз (3 подхода по 10 повторений). Поначалу это может быть сложно, поэтому делайте столько, сколько можете.
Итак, размялись хорошенько, затем необходимо разогреть плечевой сустав и кисть руки - здоровые суставы. Круговые вращательные движения кистью в разные стороны, и вращательные движения плечом (вперед-назад, вниз-вверх).
После этого вытянуть руку перед собой и стараться совершать вращательные движения только локтевым суставом. Не плечом и не кистью.
И теперь 2 основных моих упражнения, которые очень хорошо помогают распрямить согнутую руку.
1) Делается стоя. Больная рука выпрямлена. Здоровой рукой поддерживаю снизу локоть больной руки. В кисти больной руки небольшой вес (0,5-1 кг). Кисть больной руки на весу, поэтому рука начинает непроизвольно разгибаться под весом. Так стоять можно долго. Это упражнение не нужно делать 10 раз :). Достаточно постоять так минут 5, потом можно и 10. Первое время обходитесь без веса, потом берите все более тяжелый вес. Я думаю, что 1,5 кг максимум. Больше не нужно. Можно выполнять и сидя, например, поместив больную руку на краю стола на какую-то подушечку.
2) Второе упражнение - разгибание и сгибание руки с сопротивлением. Так же стоя сгибайте и разгибайте руку в локте (ладонью на себя), только на этот раз при сгибании вы должны мешать себе здоровой рукой, слегка надавливая на больную в области запястья в момент сгибания. Таким образом вы увеличиваете нагрузку на руку и ей тяжелее сгибаться. Это упражнение делаю 10 x 3.
Я ничего не делала через боль и не являюсь сторонником этого подхода. Я себе не враг. Поэтому если болевые ощущения возникают - прекращайте.
После того как эта зарядка станет для вас простой - можно начать выполнять комплексы посложнее. Вроде этого. На этом канале вы найдете 3 видео, в которых очень хорошо и понятно показаны занятия по ЛФК. Все выполняется дома.
Если рука уже почти разогнулась и мало чем отличается от здоровой - начинайте заниматься с гантелями. Выполняйте все базовые упражнения на бицепс, трицепс и плечи. Это всевозможные разведения гантелей, подъемы, жимы над и за головой и т.д. Все эти комплексы легко ищутся в гугле.
ВЫТАСКИВАТЬ ПЛАСТИНУ ИЛИ НЕТ?
Я не хочу этого делать по ряду причин. Во-первых, мой хирург сказал, что я смогу жить и так. Он ее ставил, он все видел. Он берет ответственность за эти слова. Все прочие хирурги говорят, что неплохо бы вытащить. да, я понимаю, что это платная операция, которую государство и страховая не оплатят. Не по этой ли причине все хирурги так ратуют за ее удаление? Какие аргументы? Я убедительных не услышала. Все врачи говорят только, что это желательно сделать. А какие такие ужасные последствия могут быть, учитывая, что титан не окисляется и с организмом вообще никак не вступает в контакт - я не знаю.
Во-вторых, у меня большой некрасивый шрам. Я больше не хочу мучить руку и позволять разрезать ее еще раз. К тому же это еще один общий наркоз, которые я переношу не очень хорошо.
В-третьих, я хочу перекрыть шрам татуировкой. Чем быстрее рубец станет безболезненным, тем быстрее я смогу я это сделать.
Да, я понимаю, что пластина будет слегка ограничивать движение руки. Всего сантиметр или меньше. Но это неудобство неощутимо, а очередной общий наркоз, больничный и швы - очень даже. В общем каждый решает сам, тут даже у врачей однозначного мнения нет.
ПОСЛЕ 5 МЕСЯЦЕВ СО ДНЯ ОПЕРАЦИИ
- Сустав все еще разгибается не полностью.
- Шрам при надавливании может болеть, стал красным и твердым. Местами выглядит лучше, местами хуже.
- Утром в суставе все еще есть скованность, не могу делать резкие движения.
- Сустав все еще болит при опоре на локоть, не могу носить тяжелые сумки, рука намного слабее правой. даже визуально на ней меньше мышц.
- Рука через 5 месяцев после операции выглядит вот так. Нет, это не целлюлит :) Просто стянутость тканей от швов все еще сохраняется, от этого на руке такие вот "симпатичные" бугры.

Надеюсь, что мой опыт кому-то поможет пережить такую неприятную ситуацию, как перелом. Если вам показана операция - делайте, не бойтесь. Организм человека - удивительная штука, все можно восстановить, изменить и улучшить, если приложить немножко усилий.
Артроз акромиально ключичного сочленения.

С возрастом в организме происходят множественные изменения, носящие дегенеративный характер. Так хрящи некоторых суставов истончаются, деформируются и воспаляются. Все эти процессы могут стать причиной артроза. Так, артроз акромиально ключичного сочленения значительно усложняет жизнь людям среднего возраста, которые ведут активный образ жизни. Болевые ощущения делает невозможным не только выполнение упражнений, но и могут помешать в повседневной деятельности.
Акромиально ключичный сустав малоподвижен, амплитуда его движений очень мала, однако движения плечевого сустава затрагивают его напрямую. Подъем рук, отведение их за спину вызывают скольжение ключицы по суставной поверхности акромиона. Хрящ в этом суставе выполняет несколько функций: во-первых, он обеспечивает это скольжение, во-вторых – является амортизатором.
Постоянная активность, затрагивающая плечевой сустав, перегружает акромиально ключичный сустав. Постоянные нагрузки и возрастные изменения хрящевой ткани вызывают истончение амортизирующего хряща, его деформацию и повреждения. Так же к этому может привести и травмы – переломы ключицы и акромиального отростка ключицы, вывихи акромиально ключичного сустава.
Как и при любом артрозе, возникновение заболевания в акромиально ключичном сочленении не происходит сразу. Выделяют три стадии развития заболевания:
- 1 стадия – начальная. На этой стадии болевые ощущения отсутствуют, так как деформация хряща минимальна. Боль может возникать разве только при надавливании на ключицу.
![]()
- 2 стадия – болевой синдром начинает мешать при занятиях спортом, сустав издает неестественные звуки (хруст, скрип). Нужно срочно обратиться к доктору сразу как после появления подобных проявлений.
![]()
- 3 стадия – боль становится сильнее и проявляется не только в движении, но и в состоянии покоя, может распространяться на шею, плечо. Нарушается подвижность плечевого сустава, при отсутствии скорого и правильного лечения может привести к полному отсутствию активности в суставе.
![]()
Основные признаки, заметив которые стоит срочно обратится к врачу:
- Болевые ощущения наступают при касании ключицы, при подъеме рук.
- Повышенная утомляемость.
- Хруст, скрип, щелчки при движении рукой.
- Напряженность в суставе, снижение подвижности плечевого сустава.
- Иррадиация боли в шею, плечо.
Во время визита к врачу всегда стоит рассказывать о перенесенных травмах, частых нагрузках – это облегчит постановку диагноза. Указывать локализацию боли, ее интенсивность и частоту возникновения нужно тоже как можно точнее. После опроса и осмотра врач может назначить дополнительные исследования, для того, чтобы дифференцировать акромиально-ключичный артроз от других заболеваний с подобными симптомами. Прежде всего, он назначит рентген, возможно потребуется и МРТ. Так же возможно назначение специальных функциональных тестов, при необходимости в капсулу сустава вводятся стероидные и анестетические препараты.
Кроме этого, врач назначает анализ крови – общий и биохимия. Увеличение СОЭ, появление в крови мочевой кислоты, С-реактивного белка, повышение уровня глобулинов могут свидетельствовать о наличии воспаления в суставе.
Все лечение акромиально ключичного артроза будет зависеть от стадии заболевания. На начальной стадии лечение ограничивается иммобилизацией сустава специальными бандажами, инъекциями анестетиков и стероидов в полость сустава, а так же приемом нестероидных противовоспалительных лекарств. После курса длительностью от 7 до 10 дней, врач может назначить хондропротекторы. Они помогут вернуть хрящу эластичность и гладкость.
Если лечение проходит успешно, врач может назначить физиотерапию для закрепления результатов. Обычно процедуры подбираются индивидуально после осмотра физиотерапевтом.
Физиотерапевт может назначить:
- Массаж плечевого пояса с согревающими мазями, гелями;
- Электрофорез;
- Магнитотерапия;
- Рефлексотерапия;
- Грудотерапия, лечение пчелиным ядом;
- Инфракрасное излучение области сустава;
- Лечебная физкультура.
При правильно подобранном лечении, возможна достаточно длительная ремиссия, и артроз акромиально-ключичного сочленения не будет беспокоить Вас очень долгое время. Главное – ответственный подход к своему здоровью!
На поздних стадиях подобное лечение не приносит желаемых результатов. Из-за изменения суставных поверхностей костей сустава, разрушения хряща сустав тоже меняет свою форму – деформируется. При таком виде артроза, следует проводить лечение акромиально ключичного сочленения хирургическим путем.
Когда медикаментозное лечение не приносит результатов, возможно назначение операции на акромиально-ключичном сочленении. Обычно, хирурги проводят артроскопию – операцию, во время которой из полости сустава удаляют все инородные объекты (сгустки крови, остатки хряща), вызывающие воспаление в капсуле.
На более поздних стадиях, деформационный артроз акромиально-ключичного сочленения может сильно изменить внешний вид сустава. Суставные поверхности костей могут не соответствовать друг другу. Тогда может понадобиться эндопротезирование – замена имеющегося сустава на искусственный.
Всегда стоит помнить, что народные средства не лечат болезнь, а всего лишь временно снимают симптомы. Однако их использование не повредит вашему общему самочувствию, а к тому же облегчит болевые ощущения и на время успокоит воспаление.
Хорошо помогает при артрозе йодовые примочки. Нужно смешать йод с натуральным цветочным медом, глицерином и медицинской желчью и оставить настояться смесь в темном месте неделю. Перед применение смесь следует взболтать и нагреть. Смочить марлевую салфетку в теплом средстве и приложить на место акромиально-ключичного артроза, накрыть пищевой полиэтиленовой пленкой и оставить до утра. Такие примочки следует делать каждый день для облегчения ночных болей.
Выжмите из капусты сок, смочите в нем плотную шерстяную ткань и накрыть ею область сустава, пораженного артрозом. Такие компрессы следует делать каждый день на протяжении месяца.
Компресс из хрена
Помимо капусты, можно также приготовить компресс из хрена. Нужно натереть хрен на мелкой терке и получившуюся кашицу нагреть на водяной бане. Теплый хрен завернуть в хлопковую тряпицу и приложить к больному суставу. Такой компресс хорошо согревает и успокаивает боль. Применять его каждый день для снятия болевого синдрома.
Можно приготовить мазь из трав. Взять в равных долях донник, зверобой и шишки хмеля, залить кипятком и приготовить крутой настой. Смешать несколько капель настоя с вазелином, чтобы получилась не жидкая мазь. Втирать эту мазь в сустав по мере необходимости каждый день. Она успокаивает и снимает болевые ощущения.
Ванны с ромашкой и календулой
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Так же можно принимать травяные ванны с ромашкой и календулой. Они не только снимут боль, уменьшат воспаление в суставе, но и помогут успокоиться и настроиться на хороший сон без боли и беспокойства. Нужно положить в ванну равные части сухих трав, добавить морской соли и наполнить ванну горячей водой, оставить настояться. Принимать такие ванны можно раз в два дня, курсом 8-10 ванн.
Помните, что правильная нагрузка и своевременное обращение к доктору не только спасет ваш акромиально ключичный сустав от болезней, но и поможет облегчить уже имеющийся артроз. Соблюдение правил безопасности при занятиях спортом, правильное и рациональное питание, которое будет содержать все необходимые витамины и минералы, поможет Вам поддерживать суставы в форме долгие годы, а также продлит Вам молодость и счастливую жизнь.
Артроскопия плечевого сустава — инновационная малоинвазивная процедура

Процедура артроскопии позволила вывести лечение патологий в суставах на совершенно инновационный уровень.
Артроскопия плечевого сустава позволяет осуществить лечение таким образом, что повреждения в области проведения процедуры значительно уменьшаются, а реабилитация после процедуры проходит значительно быстрее и проще.
Современные достижения и большие успехи в имплантологии позволили проводить операцию на самом подвижном суставе человеческого организма — в плече.
Основными показаниями к операции являются повреждения различного рода, которые сопровождаются болями разной степени тяжести и значительным ограничением подвижности плеча и руки.
В наше время операцию проводят на следующих суставах:
- коленном;
- тазобедренном;
- голеностопном;
- локтевом;
- плечевом.
Кроме того, существует и процедура локационного характера.
Как правило, артроскопические операции назначаются в случае:
- если имеется нестабильность в суставе, это характеризуется периодическим выпадением и смещением сустава в суставной сумке, так называемая, болезь Банкарта;
синдром импиджмента, то есть патологически неправильное сращение сустава; - механическое повреждение манжеты, которая смягчает движение в суставе.
К потере функционирования руки и значительным болям могут привести различные травмы и повреждения сустава и плечевого пояса в целом. Так же болями в плече могут характеризоваться поражения желчных путей, нарушения кровоснабжения и остеохондроз.
К основным методам диагностики относятся МРТ и рентген плечевого пояса и суставного сочленения.
К основным предпосылкам возникновения болевого синдрома можно отнести следующие:
- синдром сдавливания плечевого сустава синовиальной сумкой — бурсой;
- разрывы или трещины во вращательной манжете;
- артроз ключичного и клювовидного сочленений;
- повреждение сухожилий в мышечной ткани руки (бицепс, трицепс);
- нестабильное поведение сустава в хронической форме;
- поражение артритом или артрозом суставного сочленения в плече.
Основным инструментом, который необходим для проведения артроскопии, является артроскоп — прибор, который содержит в себе 
миниатюрную камеру для визуализации сустава и всех процессов в нем на мониторе с многократным увеличением.
Когда, при нестабильном поведении сустава, произошло его выпадение — данная процедура является единственным методом, который позволяет выявить процессы, которые происходят в суставе.
Благодаря этому хирург может с абсолютной точностью диагностировать травмы хрящевой прокладки, повреждения в сухожилиях и связках, а так же обнаружить в жидкости сустава свободные тела и пр.
Как правило, анестезия подбирается в зависимости от тяжести проявления болевого синдрома, но в большинстве случаев используется местное анестезирование инъекциями.
После уверенного действия анестезии хирург приступает к процедуре.
Весь процесс сводится к следующим действиям: хирург выполняет небольшой продольный надрез, в который вставляется артроскоп, благодаря которому и производится визуализация. Удаление пораженных тканей, в случае необходимости, производится через аналогичный надрез рядом.
Следующие виды операций можно производить с помощью артроскопа:
- при повреждениях и смещениях связочного аппарата (суставной губы) может быть произведена повторная фиксация аппарата;
- при скольчатых повреждениях и смещении может быть произведена повторная фиксация и урезание хрящевой прокладки с последующей шлифовкой;
- если произошло защемление сухожилий или связок между костными образованиями, то производится усечение связок, их фиксация и последующее сращивание между собой;
- если имеется повреждение вращательной манжеты, то сначала производится ее артроскопия и визуализация пораженных участков, после манжета может быть реконструирована (усечена и снова срощена с суставной тканью);
- при внутреннем смещении составных сочленений производится компрессионное восстановление и стыковка костных образований в единой суставной сумке;
- если при переломе хряща в полость суставной сумки попали осколки хрящевой ткани, то производится их удаление и шлифовка заостренных фрагментов;
- при разрыве сухожилия может быть произведено иссечение и сращивание, некоторых случаях — фиксация;
- если диагностирован ревматоидный артрит, то посредством артроскопии может быть удалена пленка с внутрисуставной сумки синовита;
- если имеются патологии или деформации хрящевой прокладки, то она шлифуется и приводится в форму;
- при бурсите, сумка может быть вскрыта, утолщения удалены, а полость промыта антисептическим раствором. Так же может быть произведена замена внутрисуставной жидкости.
Основными плюсами, которые отличают артроскопию от открытых операций на плечевом суставе являются следующие критерии:
- сохраняется целостность сустава, так как производится лишь небольшой надрез мягких тканей и суставного сочленения;
- шрамы от процедуры малозаметны;
![]()
- восстановление после процедуры не длится более трех суток;
- болевой синдром после операции характеризуется малой интенсивностью и слабостью;
- пациент может покинуть медицинское учреждение в день проведения процедуры;
- вероятность осложнений при соблюдении всех норм (дезинфекция, правильное выполнение манипуляций с артроскопом и пр.) стремится к нулю;
- первоначальная подвижность сустава возвращается значительно быстрее, чем при открытых операциях.
Практически все специалисты остеопатии характеризуют операцию, как одну из самых эффективных и безопасных. Эффективное проведение в основном зависит от опыта специалиста и его мастерства, поэтому процедура доверяется только самым опытным врачам.
Отзывы пациентов, которым была сделана процедура, указывают на то, что практически все довольны результатом.
Как правило, она назначается в качестве альтернативы, но те пациенты, которые прошли процедуру после неэффективной операции открытого типа, говорят об артроскопическом лечении и диагностике, как о единственном средстве, которое действительно помогло.
Для процедуры характерна быстрая реабилитация. Этим она отличается от даже безоперабельных процедур, таких как обыкновенное вправление вывиха.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Но существуют определенные правила, которые следует соблюдать.
Даже, если пациент выписался из клиники, бинт необходимо снять только под присмотром врача.
В первую неделю после операции желательно носить повязку, которая позволит суставу пребывать в покое. Усиление процесса восстановления может быть достигнуто применением физиотерапевтических мероприятий (прогревания, электрофорез, магнитная терапия и пр.).
ЛФК после артроскопии плечевого сустава назначается только специалистом.
Так как процедура может быть проведена только в условиях стационара, то в стоимость включаются: пребывание в медицинском центре, само проведение процедуры, обезболивание, физиотерапевтические мероприятия, медицинские препараты, питание и пр.).
Так же в суммарную стоимость входит использование одноразовых расходных материалов (применяется индивидуальный дефектоскопический рукав или шланг-камера, при замене частей сустава или протезирования сустава — эндопротезы и жидкость-протез).

Таким образом цена начинается от 24 тыс. руб.
Стоимость комплекта расходных материалов 20 тыс. руб.
Для проведения артроскопии достаточно обратиться в смотровую поликлинику по месту жительства, там будет поставлен диагноз и выдано направление на проведение процедуры (льготная категория).
Артроскопия — это наименее травматичный способ проведения операций на плечевом и других суставах. Однако, визит к врачу не стоит оттягивать, надеясь на универсальность метода. Своевременное обращение в существенной мере повышает шансы на успех и снижает срок реабилитации.
 |
Каким бы аккуратным и опытным ни был хирург, какими бы современными шовными материалами он ни пользовался, на месте любого операционного разреза неизбежно остается рубец – особая структура из соединительной (фиброзной) ткани. Процесс его формирования делится на 4 последовательно сменяющих друг друга стадии, причем значимые внутренние изменения после сращения краев раны продолжаются еще как минимум год, а порой намного дольше – до 5 лет.
Что же происходит в это время в нашем организме? Как ускорить заживление, и что нужно делать на каждом из этапов, чтобы шрам остался максимально тонким и незаметным? TecRussia.ru рассказывает во всех деталях и дает полезные рекомендации:
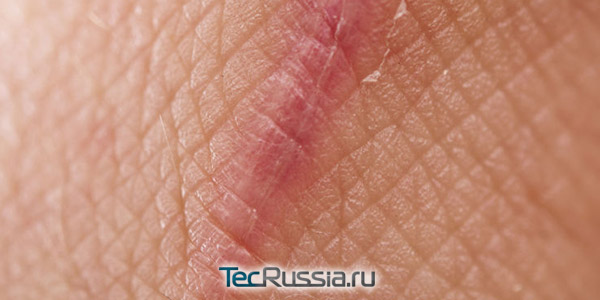
Начинается сразу же, как только получено повреждение (в нашем случае – операционный разрез) и продолжается в течение 7-10 суток.
- Чрезмерный отек, гематома, присоединение инфекции, нарушают нормальное рубцевание и повышают риск образования грубых шрамов. Еще одна угроза в этот период – индивидуальная реакция на шовный материал, обычно она проявляется в форме местного отека.
- Всю необходимую обработку полеоперационной раны на этой стадии делает врач или медсестра под его контролем. Самостоятельно делать ничего нельзя, да и вмешиваться в естественный процесс заживления пока не имеет смысла. Максимум, что может порекомендовать специалист после снятия швов – зафиксировать края силиконовым пластырем.
 |
Протекает в период 10 – 30 суток после операции:
Основная опасность на этом этапе состоит в том, что уже срастающиеся швы все еще могут разойтись, если пациент чрезмерно активен. Поэтому так важно тщательно соблюдать все послеоперационные рекомендации, в том числе и те, что касаются образа жизни, физической активности, приема лекарств – многие из них направлены как раз на обеспечение условий для нормального, неосложненного рубцевания.
- По предписанию врача можно начинать использование наружных кремов или мазей для обработки формирующегося шва. Как правило, это средства, ускоряющие заживление: Солкосерил, Актовегин, Бепантен и тому подобные.
- Кроме того, хороший результат дают аппаратные и физиопроцедуры, направленные на снижение отечности и недопущение гипертрофии фиброзной ткани: Дарсонваль, электрофорез, фонофорез, магнитотерапия, лимфодренаж, микротоки и т.п.
 |
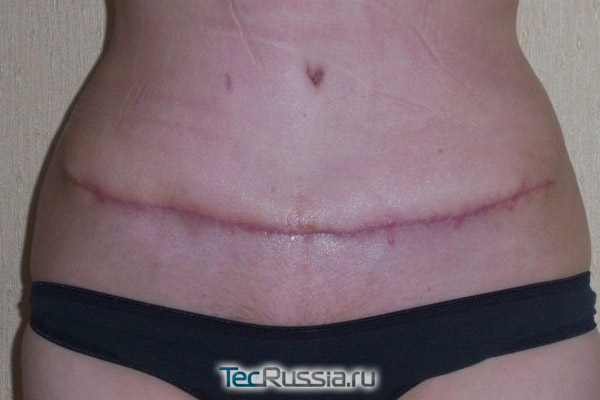
В этот период – на 30 – 90 сутки после операции – внешний вид шрама постепенно приходит в норму:
- Если на более ранних этапах коллагеновые и эластиновые волокна располагались беспорядочно, то в течение третьей фазы они начинают перестраиваться, ориентируясь по направлению наибольшего растяжения краев разреза. Фибробластов становится меньше, уменьшается и количество сосудов. Рубец уплотняется, уменьшается в размерах, достигает максимума своей прочности и бледнеет.
- Если в это время свежие соединительнотканные волокна подвергаются чрезмерному давлению, напряжению или иному механическому воздействию, процесс перестройки коллагена и удаления его излишков нарушается. В результате рубец может стать грубым, гипертрофическим, а то и вовсе приобрести способность к постоянному росту, превратившись в келоидный. В отдельных случаях такое возможно даже без воздействия внешних факторов – из-за индивидуальных особенностей организма.
На данном этапе стимулировать заживление уже незачем, пациенту достаточно избегать чрезмерных нагрузок на прооперированную зону.
- Если тенденция к излишнему фиброзу становится очевидной, врач назначает инъекции, уменьшающие активность рубцевания – как правило, препараты на основе кортикостероидов (гидрокортизон или подобные). Хорошие результаты дает электрофорез с Лидазой или коллагеназой. В менее сложных случаях, а также в профилактических целях используются нестероидные наружные средства – Контрактубекс, Дерматикс и др.
- Важно понимать, что такая терапия должна проводиться исключительно под наблюдением врача – дерматолога или хирурга. Если назначать себе гормональные мази или уколы самостоятельно, только потому, что внешний вид шва не соответствует ожиданиям или непохож на фото из интернета, можно существенно нарушить процесс восстановления тканей, вплоть до их частичной атрофии.
 |
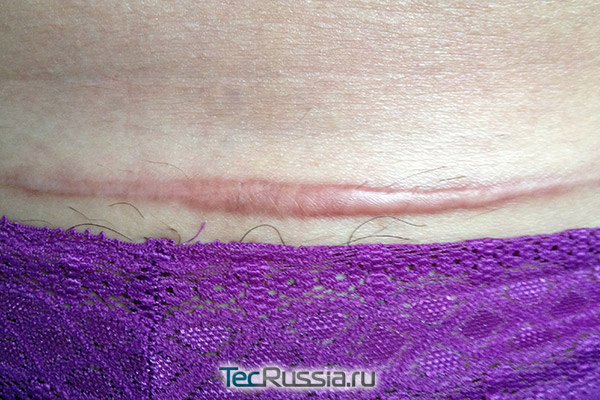
Начинается через 3 месяца после операции и продолжается как минимум 1 год:
- Сосуды, пронизывавшие зреющую рубцовую ткань на предыдущих этапах, практически полностью исчезают, а волокна коллагена и эластина постепенно приобретают свою окончательную структуру, выстраиваясь в направлении основных действующих на рану сил.
- Только на этой стадии (как минимум через 6-12 месяцев после операции) можно оценивать состояние и внешний вид шрама, а также планировать какие-то коррекционные мероприятия, если они необходимы.
Здесь от пациента уже не требуется столь серьезных мер предосторожности, как на предыдущих. Кроме того, допускается возможность проведения широкого спектра дополнительных корректирующих процедур:
Кроме местных факторов, о которых было сказано выше, процессы заживления операционных разрезов во многом зависят от следующих обстоятельств:
- Возраст. Чем старше человек, тем медленней срастаются поврежденные ткани – но тем аккуратнее будет итоговый результат. Статистически, грубые гипертрофические и келлоидные рубцы чаще возникают у пациентов моложе 30 лет.
- Наследственность. Предрасположенность к формированию крупных, неконтролируемо растущих шрамов часто бывает семейной. Кроме того, люди со смуглой и темной кожей в большей степени склонны к избыточному делению клеток соединительной ткани.
Также, нарушить нормальные процессы заживления раны и ухудшить итоговое состояние рубца могут:
- ожирение или, наоборот, недостаток массы тела;
- болезни эндокринной системы (гипо-и гипертиреоз, сахарный диабет);
- системные коллагенозы (системная красная волчанка, системная склеродермия и т.д.);
- применение лекарств (кортикостероидов, цитостатиков, противовоспалительных).
Читайте также:






