Повреждение вены на предплечье
Ушибленные и глубоко проникающие раны могут сопровождаться повреждением артериальных стволов. При глубоко проникающей ране анатомической табакерки часто страдает лучевая артерия. Глубокая резаная рана ладони сопровождается повреждением поверхностной ладонной дуги. Распространенная травма кровеносных сосудов ладони может привести к стазу или к гангрене.
Повреждения венозных сосудов хорошо поддаются консервативному лечению, включая терапию антикоагулянтами, создание покоя и поднятие поврежденного отдела конечности. Повреждение артериальных стволов нуждается в непременном оперативном вмешательстве. Лечение повреждений артериальных стволов выполняется в четыре этапа:
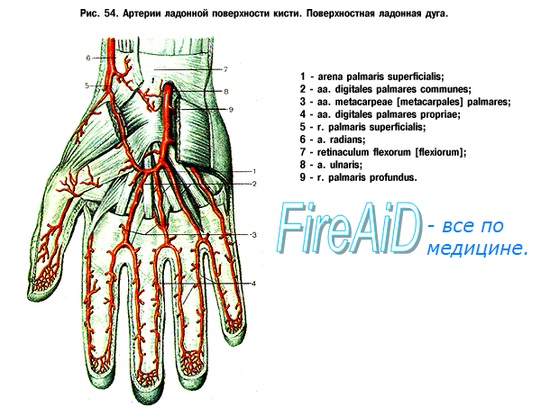
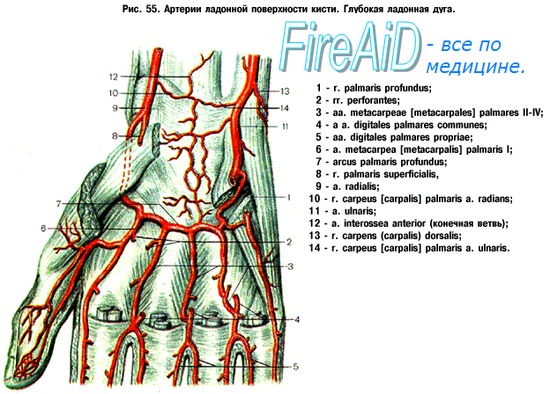
1. Первая помощь заключается в сдавлении сосуда, причем оно должно сниматься на минуту в течение получаса. На рану накладывается давящая повязка. Применение тепла запрещено!
2. После помещения больного в стационар начинается борьба с шоком. Необходимо переливание крови, применение формина, папаверина, антибиотиков и кислорода. Повязка может быть снята только тогда, когда полностью произведена подготовка к операции и нагнетена манжетка для обескровливания.
3. Окончательное лечение. Необходимо провести соответствующее обезболивание и приготовиться к борьбе с шоком. Задача заключается в устранении дефекта артерии, в случае необходимости - путем пересадки вены. Рана расширяется как в проксимальном, так и в дистальном направлении для того, чтобы создать условия для отыскания концов сосуда. Наложение сосудистых зажимов на артерию противопоказано. Если имеется возможность, сосуд соединяется конец-в-конец (end-to-end).
Классический метод Карреля - наложение непрерывного матрацного шва — пережил все новые методы. Если артерия поражена на большой протяженности, лучше всего удалить пораженный участок и провести пересадку вены. Если наличие коллатерального кровообращения является сомнительным, то проверяется наличие кровотечения из дистальной культи артерии.
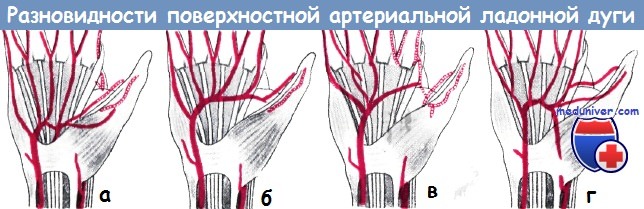
Разновидности поверхностной артериальной ладонной дуги по Ланцу—Вахсмуту:
а) Локтевой тип: 61%;
б) луче-локтевой тип без характерной дуги: 12%;
в) луче-локтевой тип с характерной дугой: 19%;
г) срединно-локтевой тип: 8%
Наложение лигатуры на лучевую или на локтевую артерию не приводит к расстройству кровоснабжения кисти. Опасность такого метода заключается в возможности повреждения другой, единственной сохранившейся артерии.
Каждый палец, по сути дела, имеет четыре артерии. Помимо ладонной дуги на тыле запястья располагается дорзальная дуга, отдающая ветви в межкостные пространства пястных костей. Одна из ветвей лучевой артерии снабжает тыльную поверхность большого пальца. Помимо лучевой и локтевой артерии на предплечье существует и ладонная межкостная артерия, берущая начало недалеко от начала локтевой артерии и проходящая по межкостной перепонке.
В отдельных случаях ладонная межкостная артерия и тыльная межкостная ветвь способны обеспечить кровоснабжение кисти даже тогда, когда лучевая и локтевая артерии повреждены. Иногда палец остается жизнеспособным даже в случае повреждения обеих ладонных пальцевых артерий.
4. Постоперационное лечение. Антибиотики, нередко и околопозвоночная симпатическая блокада. Тепло противопоказано.
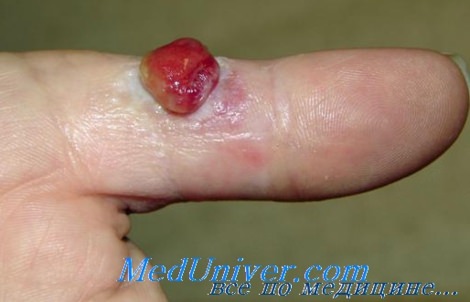
О кровообращении пальца и об изменениях сосудов его можно получить представление на основании ангиографии. На рисунке показана пиогенная гранулема безымянного пальца, возникшая в связи с колотым ранением.
Учебное видео анатомии артерий кисти - поверхностная и глубокая артериальная ладонная дуги
Венозное кровотечение относится к разряду опасных кровопотерь, поэтому если вы стали свидетелем травмирования человека с наличием кровоточащих вен, неотложная помощь должна быть оказана немедленно.

Важные отличия
Помощь при кровотечении будет несколько отличаться в зависимости от того, какой сосуд поврежден. Поэтому в считанные минуты после травмирования нужно провести диагностическое исследование, установив вид кровопотери.
Самым незначительным повреждением при травмах считается капиллярное кровотечение, когда нарушена только поверхностная ткань кожи или слизистой. В этом случае помощь медиков не нужна: рану обрабатывают антисептиком, а затем защищают от внешних раздражающих воздействий бинтом.
Способы остановки венозного кровотечения зависит от вида и локализации поврежденных вен.
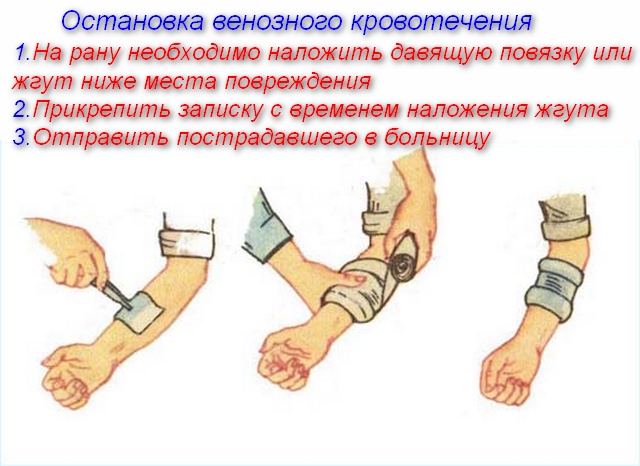
Признаки и характерные особенности венозного кровотечения
Вены, так же, как и другие сосуды, расположены по всему телу человека. Однако есть места, где их легче всего травмировать. Перечислим самые опасные для повреждения зоны:
- Большая вена, которая проходит по бедру и голени, соединяясь с магистральными притоками;
- Места расположения глубоких вен: внешняя и внутренняя часть плеча и предплечья;
- Сплетение вен на поверхностной части стопы;
- Верхние и нижние конечности (повреждение поверхностных вен);
- Шея и голова.
Выделяют следующие причины возникновения венозного кровотечения:
- Травмирования;
- Раны, полученные в результате сильных механических повреждений;
- Варикозное расширение вен;
- Постоянно превышенные показатели артериального давления;
- Патологические изменения в системе кровообращения.
Венозная кровопотеря может сопровождаться такими признаками:
- Вытекающая кровь очень темного цвета;
- Видна открытая рана в месте, где проходят вены;
- Поток крови выходит из раны ровной, непрерывающейся струей;
- В кровяном потоке отсутствует пульсация или проявляется крайне слабо;
- Если придавить пальцем место ниже области повреждения, то интенсивность кровопотери значительно снизится;
- Повышаются показатели артериального давления;
- Значительно учащается сердцебиение;
- Кожные покровы сильно бледнеют;
- Если оказание первой помощи при венозном кровотечении запоздало и у пациента наблюдаются значительные кровопотери, произойдет потеря сознания.
Локализация повреждения значительно влияет на симптоматические проявления повреждения. Рассмотрим их главные клинические особенности:
- Кровотечения из глубоких вен, расположенных на бедрах и плечах никогда не заканчиваются самостоятельно. Это серьезная кровопотеря, которая может привести к обморочным состояниям.
- Не менее стремительно развивается потеря венозной крови из нижней части любой вены, так как кровоток в этих сосудах центростремительный.
- Если повреждены мелкие венки, расположенные под кожей, то угрозы жизни и здоровью пациента они не несут. Кровопотеря незначительная, а в результате возможностей вен к самостоятельному тромбированию, она может прекратиться самостоятельно без вмешательства медиков.
Если кровопотеря вызвана патологическими изменениями в кровотоке, болезнями крови, состоянием алкогольного опьянения, высокими показателями артериального давления, остановить ее значительно сложнее!
После того, как локализация и вид повреждения установлены, приступают к оказанию первой помощи при венозном кровотечении.
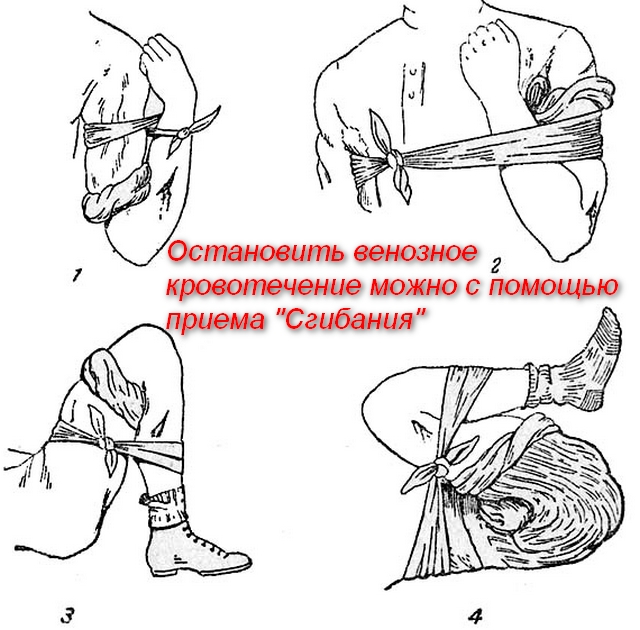
Неотложные действия при венозном кровотечении
Остановка опасной обширной кровопотери из вен происходит посредством выполнения следующих действий:
Использование давящей повязки при остановке венозной кровопотери – ключевой момент, который требует детального описания:
Если давящая повязка, наложенная надлежащим образом, пропиталась кровью, менять ее нельзя! До того, как подоспеет помощь медиков, достаточно наложить на нее еще несколько слоев бинта.
Наложение жгута при венозном кровотечении используется крайне редко: это приспособление целесообразно применять только при повреждении крупных сосудов, чаще всего артериальных.
Дело в том, что, неправильно наложив жгут или превысив время его нахождения на теле человека, спасатель провоцирует опасность, которая может привести к некрозу тканей. Это осложнение устранить можно только хирургическим путем, лишив пострадавшего руки или ноги.
Тем не менее, если у больного обильная кровопотеря, а правильно наложенная давящая повязка и другие способы устранения кровотечения не дали результатов, остановить кровь можно, наложив жгут.
Делается это следующим образом:
Затягивать жгут на голом теле пострадавшего нельзя! Если в месте его наложения фрагменты одежды отсутствуют, следует подложить туда любые отрезы ткани.
Не забудьте проверить наличие пульсации, которое укажет на правильность наложения жгута. А затем зафиксируйте время наложения давящего приспособления. Несмотря на то, что записи предполагается делать на бумаге, в случае со жгутом правилу можно и даже нужно изменить. Бумага может намокнуть, выпасть из-под жгута, смяться. К тому же ее просто может не оказаться на месте происшествия. Поэтому медики рекомендуют делать соответствующие записи на лице пострадавшего.
Использовать жгут больше часа в летний период и получаса зимой нельзя!
Если по каким-то причинам первая медицинская помощь не может быть предоставлена в этот промежуток времени, жгут снимают на несколько минут, а затем накладывают снова.
Если конечность больного отекла и посинела, немедленно снимайте жгут! Данные симптомы – главные показатели некроза тканей.

Опасность повреждения вен на шее
Повреждения вен в области шеи крайне опасны быстрой кровопотерей и риском попадания воздуха в наполненные кровью сосуды. К тому же такие раны практически молниеносно вызывают проблемы с кровообращением мозга, что приводит к его отеку.
Использовать жгут или давящую повязку при повреждении шеи запрещено!
До того, как пострадавшего осмотрит врач, помощь оказывают в следующей последовательности:
- Сдавить концы вен сквозь кожу;
- Сжать вену в самой ране;
- Затампонировать рану;
- Смочить салфетку в перекиси водорода и сильно прижать ею травмированное место;
Лечение такого травмирования предусматривает оперативное вмешательство, которое нужно провести как можно быстрее.
Любые травмирования и патологии, связанные с обширной кровопотерей, требуют немедленного вмешательства медицинских работников. Не стоит паниковать, если вам приходится оказывать неотложную помощь впервые: ее правила и приемы просты, а ваш страх и нерешительность могут стоить человеческой жизни.
Основные виды повреждений магистральных артерий предплечья
Особенности строения сосудистой артериальной сети предплечья в виде наличия двух взаимосвязанных артериальных кругов кровообращения определяют относительно высокую устойчивость тканей предплечья и кисти к травме магистральных артерий.
Это особенно справедливо для группы повреждений, отличающихся сохранением основного массива мягких тканей и составляющих абсолютное большинство травм артерий сегмента (схема 28.6.1).
По локализации повреждения все травмы магистральных артерий предплечья можно условно разделить на повреждения сосудов переднего и заднего ложа сегмента. Последние встречаются довольно редко и сами по себе не сопровождаются критическим нарушением кровоснабжения тканей, так как питание тканей заднего ложа сегмента обеспечивается из двух направлений:
1) со стороны центра через заднюю межкостную артерию (выходит через отверстие в межкостной перегородке в верхней трети предплечья);
2) со стороны периферии через перфорирующую соединительную ветвь (одну или несколько) между ветвями задней и передней межкостных артерий, расположенную в нижней трети предплечья, а также через анастомотическую сеть в области лучезапястного сустава.
Поэтому критические нарушения кровоснабжения задней группы мышц предплечья возникают лишь при повреждении плечевой артерии выше уровня бифуркации.
Повреждения магистральных артерий переднего ложа предплечья
Магистральные артерии переднего ложа предплечья обеспечивают питание как передней, так и задней поверхностей сегмента. Последствия их повреждений существенно различаются в зависимости от уровня повреждения.
Ранения артерий предплечья на уровне бифуркации плечевой артерии. При ранении плечевой артерии на уровне бифуркации и выше при отсутствии адекватной хирургической помощи тяжелые ишемические поражения конечности неизбежны. В лучшем случае наступает некроз передней группы мышц предплечья, который часто сочетается с гибелью задней группы мышц сегмента. В худшем варианте развивается некроз и периферических отделов конечности.
Ранения артерий предплечья ниже уровня бифуркации плечевой артерии. Повреждения одной артерии (лучевой или локтевой) наиболее часто возникают не только в результате травм, но и в связи с широким использованием в реконструктивной хирургии донорских источников тканей, расположенных в переднем ложе предплечья.
Обширный клинический опыт свидетельствует о том, что ранение (перевязка) лишь одной (лучевой или локтевой) артерии не сопровождается критическими нарушениями кровоснабжения тканей предплечья и кисти.
Следует подчеркнуть, что даже при травме доминирующего для кисти артериального ствола нарушения местного кровообращения бывают в худшем случае субкомпенсированными и при отсутствии обширных повреждений мягких тканей не переходят границу критических. Эти нарушения проявляются значительным замедлением артериального заполнения кисти (тест Аллена) и относительно быстро нивелируются за счет перераспределения коллатерального кровообращения и перестройки сосудистого русла конечности.
В то же время возможны настолько редкие клинические ситуации, что даже широко практикующий хирург может не встретить их в течение своей жизни. Так, в 0,9% случаев при отсутствии локтевой артерии перевязка лучевой артерии может привести к развитию ишемии кисти. По данным D.Mozersky и соавт, это осложнение наблюдается при изолированных ранениях лучевой артерии в 1,6% наблюдений. Однако даже при субкомпенсированном снижении кровоснабжения тканей предплечья и кисти существенно возрастает риск развития инфекционных осложнений.
Так, по сведениям R.Lee и соавт., при изолированных повреждениях одной из артерий предплечья (лучевой или локтевой) в случае наложения на них шва некроз тканей с развитием нагноения был отмечен в 6% наблюдений. Если же шов на сосуды не накладывался, то частота развития инфекционных осложнений возрастала до 36%.
Все это указывает на то, что, хотя показания к наложению сосудистого шва при изолированной травме лучевой (локтевой) артерии являются весьма относительными, в случае тяжелой травмы мягких тканей предплечья и при сопутствующих повреждениях кисти данное вмешательство может значительно повысить шансы пациента на благополучное течение раневого процесса, а следовательно, и на более хороший функциональный исход.
Одномоментные повреждения лучевой и локтевой артерий встречаются относительно редко и приводят к критической ишемии кисти лишь в относительно редких случаях в связи с сохранением притока крови в сосудистое русло кисти через заднюю и переднюю межкостные артерии и запястную сеть артериальных анастомозов. Однако, несмотря на то, что в большинстве наблюдений реальной угрозы для жизнеспособности кисти как органа не возникает, резкое снижение артериального притока к тканям создает основу для развития патологических процессов, способных поставить под вопрос судьбу всей конечности:
— несмотря на сохранение жизнеспособности тканей, более устойчивых к ишемии (кожа, клетчатка, сухожилия и пр.), снижение уровня кровотока может быть критическим для мышц ладонной группы предплечья к периферии от места повреждения, а также для мышц кисти;
— значительное снижение кровоснабжения кисти существенно ухудшает качество репаративных процессов в пределах этого сегмента, а нередко и в пределах раны; это проявляется высокой частотой развития осложнений раневого процесса.
Как известно, лучевая и локтевая артерии отдают значительное число ветвей к мышцам-сгибателям пальцев и кисти преимущественно в верхней трети предплечья и в меньшей степени — в его средней и нижней третях. После повреждения обеих артерий предплечья расположенная к периферии от уровня ранения часть мышц часто не может получить достаточного притока крови через коллатерали из периферических источников. Результатом этого может стать развитие мышечного некроза. При этом кровоснабжение кожно-фасциального слоя мягких тканей остается вполне достаточным, что связано с особым строением его артериальной сети.
При более высоких ранениях сосудов (в верхней трети предплечья) масштабы некроза тканей могут стать значительными. В случае более дистальных ранений опасность некроза мышц снижается, а объем тканей с нарушенным питанием уменьшается.
При одномоментных ранениях лучевой и локтевой артерий в верхней трети предплечья и отказе от наложения сосудистого шва могут наблюдаться следующие клинические последствия значительного (но не критического) снижения уровня кровотока в кисти:
— замедленное заживление кожной раны в связи со снижением питания ее периферического края;
— повышение опасности развития инфекционных осложнений в основной ране;
— высокий риск развития инфекционных осложнений при дополнительных травмах кисти и пальцев;
— неблагоприятное течение восстановительного периода после операций на сухожилиях пальцев кисти из-за развития более грубых рубцов в условиях хронической гипоксии тканей;
— замедленная регенерация периферических нервов, повреждения которых, как правило, сопутствуют ранениям сосудов.
Показания к наложению сосудистого шва. Клинический опыт убедительно свидетельствует о том, что одновременные ранения лучевой и локтевой артерий на предплечье являются показанием к наложению сосудистого шва. Эти показания бывают абсолютными в следующих условиях:
1) при ранениях сосудов в верхней и средней третях предплечья;
2) при наличии дополнительных открытых повреждений кисти и пальцев.
Подчеркнем, что при вынужденно позднем восстановлении артерий предплечья, когда в ходе операции гибель обширных участков мышц очевидна, последние должны быть иссечены во избежание развития инфекционных осложнений. Сухожильно-апоневротическая часть мышечного брюшка должна быть сохранена и сшита с соответствующей центральной частью.
Показания к выполнению сосудистого шва не являются абсолютными при травме лучевой и локтевой артерий в нижней трети предплечья. Отказ от данного вмешательства может не привести к тяжелым осложнениям, если признаки артериального притока к тканям кисти все-таки определяются при относительно чистых резаных ранах и отсутствии дополнительных повреждений кисти и пальцев. Вполне понятно, что в данной ситуации объем хирургических действий в области основной раны должен быть минимальным во избежание дополнительных повреждений коллатеральной сосудистой сети и последующего развития осложнений.
Почему возникает флебит вены на руке? Лечение, диагностика, причины и симптомы этого заболевания будут рассмотрены ниже.

Основные сведения
Что представляет собой флебит вены на руке (лечение этой патологии должен проводить только доктор)? Согласно утверждениям специалистов, флебитом называют воспаление участка венозных стенок, которое возникает по разным причинам. О них мы расскажем далее.
Что может быть вызвана болезнь?
В медицинской практике воспаление вен чаще встречается на нижних конечностях. Предрасполагающим фактором для развития такой патологии является варикоз. Однако следует отметить, что варикоз никогда не поражает сосуды рук. Поэтому воспаление вен на верхних конечностях возникает по другим причинам.
Врачи утверждают, что к развитию такого патологического процесса приводят нижеследующие нарушения:
- Склонность (повышенная) к тромбообразованию, которая может передаваться не только по наследству, но и развиваться в течение всей жизни пациента.
- Изменение показателей свертываемости крови.
- Понижение иммунитета.
- Замедленное прохождение крови по кровеносным сосудам. Обычно такое состояние отмечается при функциональной недостаточности сердца и его различных патологиях.
Почему еще возникает флебит вены на руке, лечение которого будет описано ниже? Пусковым механизмом для развития такой патологии служит повреждение стенок кровеносного сосуда или же попадание в него инфекционного возбудителя.

Другие причины
Нарушение целостности венозных стенок может носить и травматический характер. Например, постинъекционный флебит. Вероятность развития такой патологии особенно высока при постановке капельницы, игла которой в течение достаточно длительного времени травмирует внутренние слои вены.
Также незначительно вены рук травмируются при заболеваниях костно-суставной системы. Это связано с тем, что многие кровеносные сосуды проходят через узкие отверстия в костных образованиях. Их изменения приводят к тому, что отверстия сужаются или же вену сдавливает какой-либо патологический костный выступ. Продолжительная травматизация в конечном итоге вызывает развитие флебита.
Инфекции
Как устранить флебит вены на руке? Лечение антибиотиками назначается лишь в том случае, если причиной этого патологического состояния служит инфекция. Обычно это происходит в результате проникновения в вену банальной флоры, в том числе гемолитического стрептококка.
Инфицирование сосуда бактериями может произойти прямо перед развитием флебита. Входными вратами для таких микроорганизмов является глотка. Поэтому очень часто воспаление вен развивается сразу же после тонзиллита, ларингита или фарингита.
Согласно мнению специалистов, в организме больного инфекция может присутствовать постоянно в виде пиелонефрита, хронического тонзиллита, кариеса и т. д. При изменении характеристик крови и снижении иммунитета возбудитель начинает искать наиболее уязвимые места, после чего вызывает воспаление.
Симптомы болезни
Как распознать флебит вены на руке? Лечение этого заболевания следует начинать только после обращения к доктору и постановки правильного диагноза.
Обычно воспаление венозных стенок сопровождается выраженным отеком, болевым синдромом и покраснением мягких тканей, окружающих его. Также возможно повышение температуры тела больного.
При поражении более глубоких сосудов покраснение может не наблюдаться. Довольно часто флебит на верхних конечностях принимают за воспаление пальцев, суставов кисти, локтя или неврит локтевого нерва. Это обусловлено тем, что стенка вены обычно воспаляется рядом с костно-суставной системой, а покраснение и отек носят разлитой характер.
Другие признаки
Чтобы распознать флебит вены на руке, следует в первую очередь обратить свое внимание на характер боли. Довольно часто она становится интенсивной при опускании верхней конечности вниз. Это связано с притоком крови к пораженной части сосуда. Болевые ощущения при этом носят нарывающий, дергающий и пульсирующий характер, в то время как для неврита и артрита характерна их постоянная интенсивность.
Также следует обратить свое внимание на время усиления боли. Она не затихает при обездвиживании руки и очень часто усиливается ночью.
Нельзя не отметить и то, что при флебите вен изменяются кожные покровы верхней конечности. Область возникшего отека может быть синюшной или багровой. Если воспаление было распространено по ходу вены, то появляются красные полосы. Кстати, температура кожи вокруг очага становится более низкой. Это обусловлено нарушением кровотока.
Последствия болезни
При развитии такого заболевания необходимо помнить о том, что воспаление кровеносного сосуда может вызывать образование тромба. Если последний отслоится от своего места прикрепления, то с током крови он может попасть в полость сердца и закупорить просвет важнейших артерий. Также тромб может препятствовать току крови на участке воспаления, что в конечном итоге приведет к омертвлению тканей и гангрене.
В связи со всем вышесказанным следует отметить, что на борьбу с этой патологией необходимо приложить все усилия. Категорически запрещается лечить флебит народными средствами и тем более игнорировать его.
Если воспаление распространилось по ходу вены, то необходима срочная госпитализация больного.
Благоприятные условия для устранения заболевания (профилактика)
Лечение флебита после катетера, а также других причин, необходимо начинать с создания оптимальных условий для ликвидации воспаления. Для этого необходимо:
- Чаще придавать верхней конечности возвышенное положение. Такая процедура облегчит отток крови и поспособствует снятию болевых ощущений.
- Аккуратно забинтовать конечность эластичным бинтом, что значительно облегчит работу венозной стенки, которая будет прилагать меньшие усилия для того, чтобы протолкнуть кровь. Также следует отметить, что процесс бинтования значительно снижает выраженность отека тканей. Использовать эластичный бинт следует сразу после пробуждения пациента, держа его руку вертикально. Запрещается сдавливать ткани, так как это нарушит кровоток. Время от времени бинт необходимо снимать. Руку при этом следует удерживать в приподнятом положении.
- Постоянно прикладывать к очагу воспаления холод (компресс на руку). Он замедлит развитие воспаления и воспрепятствует распространению инфекции, а также дезактивирует ее.
- Крайне важно при флебите соблюдать питьевой режим, который поможет разжижить кровь и снять проявления интоксикации.
Способ лечения
Лечить флебит грамотно невозможно без правильного выбора фармакологических средств. Как правило, при такой патологии используют лекарственные препараты, принадлежащие следующим группам:
После окончания медикаментозной терапии дискомфорт в пораженном участке руки (вены), а также отек в окружающей области и покраснения могут сохраняться еще очень долго (практически до нескольких недель).

Объективными симптомами улучшения состояния пациента служит уменьшение интенсивности болевых ощущений и выраженности покраснения, а также нормализация температуры тела больного.

- Основные сведения
- Симптоматика
- Отличие от перелома
- Источники развития
- Диагностические мероприятия
- Лечение
- Профилактика
Ушиб предплечья – распространенная патология среди пациентов любых возрастов, но чаще она регистрируется в детском возрасте, из-за высокого уровня активности. Пострадавшие взрослые травмируются в период обледенения тротуаров, автоаварий, на производстве или при состязаниях, тренировках.

Основные сведения
Под ушибом предплечья подразумевается закрытая травматизация, при которой отсутствуют открытые раны на дерме.
Повреждению подвергаются мягкие, мышечные структуры, подкожная клетчатка, что проявляется местными кровоизлияниями и последующим формированием гематом.
Симптоматика
К распространенным клиническим признакам ушиба предплечья относят:
- выраженную отечность тканей в пораженном районе;
- разрывы капилляров с дальнейшим возникновением гематом;
- болевой синдром – усиливается при касании, движениях пострадавшей верхней конечностью;
- сложные травмы провоцируют повреждение сочленения, мышц, сухожилий, связок – при них болезненные ощущения сильнее, могут сохраняться продолжительное время;
- если в момент травмы мягкие структуры находятся между костями и твердым предметом, то существует вероятность возникновения некротического процесса;
- при поражении района сочленения возникает риск последующего развития посттравматического артрита: кровь, попадая в полость суставного аппарата, приводит к асептическому воспалительному процессу.
Болевой синдром возникает на фоне нарастающей отечности – скопившаяся кровь давит на нервные окончания. Если дискомфорт в поврежденной руке присутствует продолжительное время, то это первый сигнал о более серьезных травмах, чем простом ушибе.
Площадь гематом пропорциональна объему разорвавшихся сосудов: из капилляров кровотечение останавливается в течение нескольких минут, из венозно-артериальных магистралей – может продолжаться свыше 24 часов. Обширные синяки могут возникать при определенных условиях:
- гемофилии, сложных печеночных болезнях;
- аутоиммунных заболеваниях, терапии фибринолитиками, антикоагулянтами.
При наличии указанных параметров крупные гематомы формируются при нарушении целости капиллярного русла. При ушибах в зоне предплечья синяки сохраняют свой синеватый или багровый оттенок на протяжении 72 часов, затем начинают приобретать желтоватый цвет.
Отличие от перелома
Первичные клинические признаки двух видов травм схожи, но имеются определенные особенности в каждой из патологий.
При переломе костей предплечья могут формироваться следующие симптоматические проявления:
- Выраженный болевой синдром в момент травмы, снижающийся при отсутствии движений пораженной конечностью и усиливающийся при попытках ее поднятия, сгибания, переносе предметов;
- Практически сразу же на месте перелома возникает отечность и гематома;
- При проведении пальпаторного обследования слышно похрустывание;
- При смещении обломков визуально определяются деформационные изменения;
- Попытки опереться на больную руку приводят к нестерпимым болям.
Классический ушиб характеризуется особенностями:
- Болевой синдром достигает пика в момент удара;
- Через несколько часов дискомфортные ощущения уменьшаются;
- Отечность тканей образуется на протяжении 24 часов, затем начинается ее самопроизвольное уменьшение;
- Синяки увеличиваются в объеме постепенно, максимальной площади достигают в течение одних суток, затем начинают рассасываться.
Остальные клинические проявления ушиба предплечья представлены проблемами с подвижностью конечности, снижением ее чувствительности, местным покраснением. Небольшие гематомы проходят самостоятельно, а крупные способны стать причиной развития серьезных осложнений, с нагноением скопившегося экссудата.
Специалисты рекомендуют обращаться за помощью в кратчайшие сроки, несмотря на то, что ушибы проходят в течение 21 одного дня с момента травматизации (при условии отсутствия последствий).
Источники развития
К ведущим источникам развития ушиба предплечья относят:
- травмы, связанные с падениями на выпрямленную верхнюю конечность;
- соприкосновение с твердыми предметами;
- падение вещей с большим весом на область предплечья.
Сложность течения патологического процесса зависит от вида и веса травмирующего предмета, скорости его падения. Ушибы могут сочетаться со многими травмами, к которым относят открытые раневые поверхности, нарушение целостности костных тканей, вывихи. Поражения могут сопровождаться воспалительными реакциями в суставном аппарате, мышечных тканей, разрывами сухожильно-связочного аппарата.

Диагностические мероприятия
При обращении в участковый травматологический пункт пациент направляется на инструментальное обследование, с целью выявления вида имеющейся травмы. Дифференциальная диагностика позволяет отличить ушиб предплечья от переломов, вывихов, растяжений, разрывов.
Для уточнения патологии больной проходит:
- рентгенологические снимки – позволяют исключить факт перелома, показывают места скопления экссудата;
- УЗИ – методика необходима для исследования состояния мягких, костных тканей;
- КТ или МРТ – дают развернутую картину состояния верхней конечности, показывают скрытые кровотечения, гематомы, трещины.
После подтверждения ушиба предплечья пациент получает схему необходимой терапии.
Лечение
Терапевтическое направление начинается с обездвиживания больной руки: наложения повязки, специального ортопедического изделия, в сложных случаях – шины. Для уменьшения отечности конечность необходимо фиксировать в слегка приподнятом состоянии. Запрещается проводить массаж пострадавшего места – дополнительный приток крови приведет к массовым гематомам, опухоли.
Снижение уровня болевого синдрома, отечности тканей достигается холодными компрессами. Продолжительность одной процедуры не должна превышать 20 минут – в случае превышения времени может возникнуть переохлаждение. Лед или иные предметы из морозильной камеры перед прикладыванием укрываются хлопчатобумажной тканью – прямого контакта с кожей быть не должно. При возможности допускается использование готовых гипотермических пакетов, продающихся в аптеках.
Для подавления болезненных ощущений могут использоваться анальгетики и препараты подгруппы НПВС: Анальгин, Баралгин, Темпалгин, Ибупрофен, Миг, Нурофен. Врачи предупреждают, что все средства на основе ацетилсалициловой кислоты находятся под строгим запретом – они могут стать причиной продолжительного кровотечения: Аспирин и его производные.
Если к проблеме присоединяется бактериальная инфекция, то больному назначается индивидуальный курс антибиотикотерапии.
Физиотерапия рекомендуется к применению спустя одну неделю после травматизации. При ушибе предплечья она несет реабилитационные функции, позволяющие восстановить работоспособность поврежденной конечности. К часто используемым методикам относят электрофорез, магнитотерапию, электростимуляцию. При положительной динамике от проводимых лечебных мероприятий, к основной терапии добавляют сеансы массажа, лечебную физкультуру.
Хирургическая коррекция рекомендуется в сложных случаях, когда обнаруживается уплотнение в глубине мягких тканей, не поддающееся лечению стандартными методами. Причиной осложнения является обызвествление гематомы, вмешательство не требует помещения пострадавшего в стационар.
Профилактика
Для предупреждения ушиба предплечья врачи советуют выполнять простые правила:
- соблюдать технику безопасности на производстве;
- правильно подбирать обувь в холодную пору года – с противоскользящей подошвой;
- не забывать о защитных приспособлениях при потенциально опасных видах спорта;
- внимательно смотреть за играющими детьми – пресекать посещение строек, карьеров и пр.
Ушиб предплечья относится к травмам, которые у большинства пациентов проходят самостоятельно. Специалисты рекомендуют не затягивать с обращением в травматологический пункт – только инструментальное обследование позволит отличить перелом от ушиба. Игнорирование патологии со временем может привести к артрозам, деформационным изменениям сухожильно-связочного аппарата, дегенерации мышечных тканей.
Читайте также:


