Повреждение лучевого нерва при переломе плечевой кости лечение
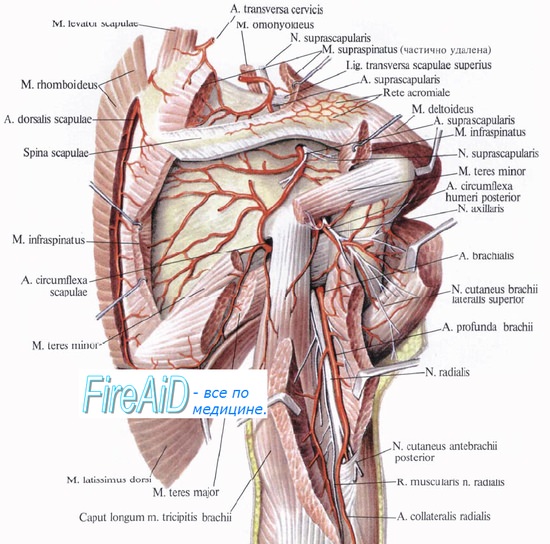
Повреждение лучевого нерва встречается при переломах плеча, при вывихах или переломах головки лучевой кости. Нерв может повреждаться при наложении тесных гипсовых повязок или резинового жгута — для обескровливания, далее, вследствие открытых переломов, инъекций в область плеча и от сдавления на операционном столе.
Глубокая ветвь лучевого нерва иннервирует мышцу-супинатор, собственный разгибатель указательного пальца, длинный и короткий разгибатели, а также отводящую мышцу большого пальца.
Клиническая картина изменяется в зависимости от уровня повреждения. Если повреждение локализовано дистально от середины плеча, то трехглавая, плече-лучевая мышцы, а часто и лучевой разгибатель кисти остаются непарализованными. Поэтому различается три вида паралича лучевого нерва: верхний, средний и нижний паралич.
При верхнем параличе: кисть отвисает, большой палец не отводится и ввиду паралича трехглавой мышцы активное разгибание в локтевом суставе не выполняется. Верхний паралич, как правило, наступает в связи с повреждениями плеча. При наличии среднего паралича лучевого нерва: кисть также отвисает, большой палец неотводится, функция плече-лучевой мышцы и короткого супинатора выпадает, вследствие чего супинация кисти против сопротивления становится невозможной.
Наиболее часто встречается нижний паралич лучевого нерва: кисть принимает положение ладонного сгибания, пальцы согнуты и в основных суставах не разгибаются. Большой палец настолько приведен, что мешает сгибанию остальных пальцев (см. рис. а). Ввиду того, что сгибатели расслаблены, сжатие кисти в кулак невыполнимо (активная недостаточность). Однако как только больной супинирует предплечье, сгибание в лучезапястном суставе прекращается; становится возможным сжатие в кулак. При супинированном положении предплечья больной может захватывать предметы.
Этот факт для неопытного врача часто служит исходным пунктом ошибок в диагностике. При параличе лучевого нерва чувствительность кисти страдает несущественно.
Выпадение чувствительной функции также меняется в зависимости от уровня повреждения. В случае проксимальных повреждений страдает лишь функция дорзального кожного нерва плеча. Дистальные повреждения сопровождаются выпадением функции дорзальных и поверхностных кожных нервов предплечья.
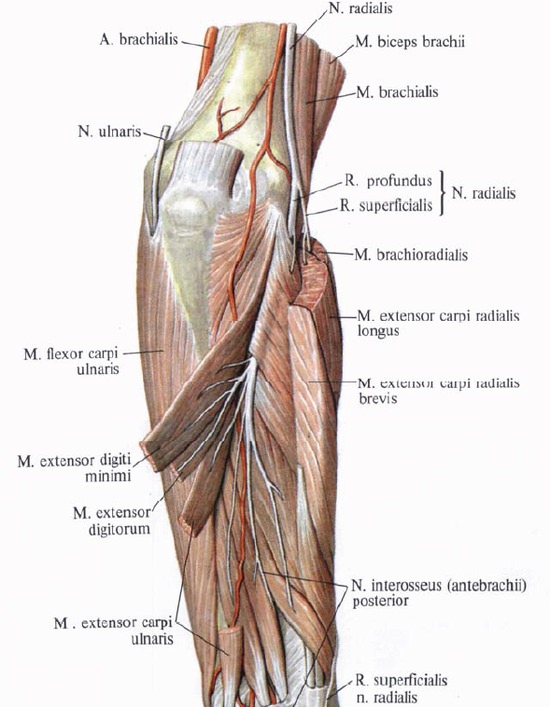
Повреждение лучевого нерва встречается при переломах плеча, при вывихах или переломах головки лучевой кости. Нерв может повреждаться при наложении тесных гипсовых повязок или резинового жгута — для обескровливания, далее, вследствие открытых переломов, инъекций в область плеча и от сдавления на операционном столе. 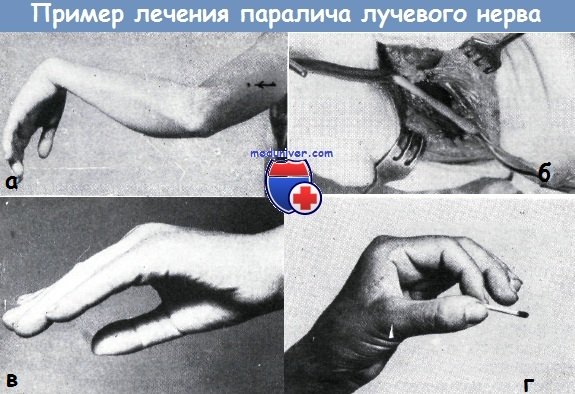
Больная 36 лет получила внутримышечные инъекции севенала в область плеча. На фото место инъекции обозначено стрелкой. Непосредственно после введения севенала наступил паралич лучевого нерва (а).
После безуспешного консервативного лечения в течение 8 месяцев применено оперативное вмешательство. При операции обнаружено истончение и рубцовое перерождение нерва на протяжении 2 см (б).
После резекции данного участка культи нерва соединены швами. Через 8 месяцев функция нерва восстановилась, функция разгибательных мышц стала удовлетворительной (в—г)
При обследовании больного с подозрением на паралич лучевого нерва способность разгибания пальцев проверяется при согнутом положении пястнофаланговых суставов — с целью выключения функции межкостных мышц, которые способны разгибать дистальные суставы вытянутых пальцев. Разгибание большого пальца может быть осуществлено и короткой отводящей его мышцей. Если имеют место застарелые параличи и лучезапястный сустав был фиксирован шиной, то сухожилия разгибателей могли укоротиться и согнутые пальцы могли принять выпрямленное положение.
Отыскание нерва на плече между трехглавой и плечевой мышцами рядом с глубокой плечевой артерией не встречает затруднений. На предплечье нерв обнаруживается после разреза фасции — между плечевой и плече-лучевой мышцами.
По литературным данным, критическая длина резецированного участка лучевого нерва равняется 8 см. Однако концы глубокой ветви лучевого нерва можно сблизить при наличии дефекта не больше чем в 1 см. Транспозиция лучевого нерва в пределах средней трети плеча может удлинить нерв на 3—4 см. При наличии слишком больших дефектов нерва рекомендуется невротизация дистального конца лучевого нерва кожномышечным нервом.
До и после наложения шва на нерв необходима фиксация кисти в положении тыльного сгибания, до восстановления функции большой палец должен быть в положении отведения. Далее следует проводить физиотерапию электрическим током, массаж и гимнастические упражнения, на которых подробно мы останавливались выше. При неуспешном соединении концов нерва или при наличии длительного паралича лучевого нерва необходимо произвести операцию Пертеса. После этой операции нами были получены хорошие результаты.
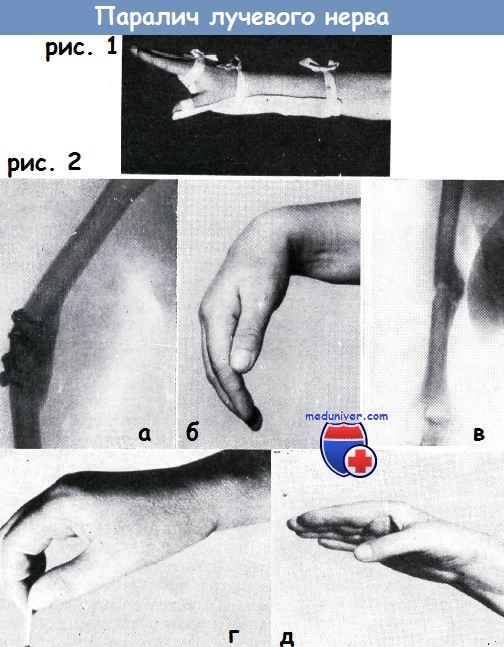
Рис. 1. При параличе лучевого нерва удержание кисти в положении тыльного сгибания достигается с помощью волярной шины, а большого пальца в положении отведения с помощью пружинной металлической пластинки.
Повязка или кожаный футляр снимается только после регенерации нерва или же перед восстановительной операцией
Рис. 2. Женщина 42-х лет, при падении с поезда получила повреждение черепа, перелом диафиза правого плеча. В районной больнице произведена операция остеосинтеза с помощью пластинки Лена.
Больная переведена в нашу клинику через 6 месяцев после операции. Состояние кости показано на рентгеновском снимке а.
Отвисание кисти (б) являлось следствием паралича лучевого нерва. После операции остеосинтеза — внутрикостным гвоздеванием — перелом сросся (в).
После срастания перелома по поводу паралича лучевого нерва произведена операция Пертеса. Результат операции показан на рис. г и д
Аннотация научной статьи по клинической медицине, автор научной работы — Богов Андрей Алексеевич, Васильев Михаил Викторович, Ханнанова Илюся Гадилевна
Больным с повреждением лучевого нерва, сочетающимся с переломами плечевой кости, производилось оперативное вмешательство на нервном стволе с целью восстановления утраченной функции. При отсутствии анатомической непрерывности ствола лучевого нерва выполнялся эндоневролиз, при наличии дефекта менее 3 см нейрорафия, от 5 до 7 см неваскуляризированная аутонервная пластика, при дефекте нерва более 7 см васкуляризированная аутонервная пластика. Наилучшие результаты были достигнуты при нейрорафии или аутонервной пластике лучевого нерва на сроках от 1 до 6 месяцев с момента травмы.
Похожие темы научных работ по клинической медицине , автор научной работы — Богов Андрей Алексеевич, Васильев Михаил Викторович, Ханнанова Илюся Гадилевна
MISTAKES AND COMPLICATIONS IN THE TREATMENT OF PATIENTS WITH RADIAL NERVE DAMAGE IN COMBINATION WITH BROKEN HUMERUS
In patients with radial nerve injury, combined with fractures of the humerus, surgical treatment was performed on the nerve trunk in order to restore lost functions. In the absence of anatomical continuity of the radial nerve trunk, performed was endoneurolysis, if there was a defect of less than 3 cm nerve-raffia, a defect from 5 to 7 cm unvascularized autonerve plastic, with a defect of the nerve of 7 cm vascularized autonerve plastic. The best results were achieved with nerve-raffia or autonerve plastic of the radial nerve during a period of 1 to 6 months from the time of injury.
ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ЛЕЧЕНИИ БОЛЬНЫХ С ПОВРЕЖДЕНИЕМ ЛУЧЕВОГО НЕРВА В СОЧЕТАНИИ С ПЕРЕЛОМОМ ПЛЕЧЕВОЙ КОСТИ
Андрей Алексеевич Богов, Михаил Викторович Васильев, Илюся Гадилевна Ханнанова
(директор — Р.Я. Хабибьянов), г. Казань, e-mail: vto@bancorp.ru
Больным с повреждением лучевого нерва, сочетающимся с переломами плечевой кости, производилось оперативное вмешательство на нервном стволе с целью восстановления утраченной функции. При отсутствии анатомической непрерывности ствола лучевого нерва выполнялся эндоневролиз, при наличии дефекта менее 3 см — нейрорафия, от 5 до 7 см — неваскуляри-зированная аутонервная пластика, при дефекте нерва более 7 см — васкуляризированная аутонервная пластика. Наилучшие результаты были достигнуты при нейрорафии или аутонервной пластике лучевого нерва на сроках от 1 до 6 месяцев с момента травмы.
Ключевые слова: перелом плечевой кости, пластика лучевого нерва, хирургическое лечение.
Переломы плечевой кости среди всех травм опорно-двигательного аппарата встречаются у 2,7 — 3% пациентов, из них повреждения лучевого нерва в сочетании с переломами плечевой кости — от 2 до 10% случаев [5]. Однако именно эта категория больных нуждается в длительном лечении, нередко завершающемся инва-лидизацией. Число неблагоприятных исходов лечения превышает, по некоторым данным, 20% [3].
Анатомо-топографические особенности лучевого нерва в средней трети плеча, его расположение в спиральной борозде и плотное прилегание к кости нередко обусловливают его повреждение при переломах диафиза плечевой кости [6]. Как правило, закрытый тракционный механизм повреждения лучевого нерва при переломе плечевой кости создает трудности в оценке тяжести его повреждения [1, 2]. Нередко встречающиеся диагностические и тактические ошибки при данном виде сочетанной травмы, связанные с недооценкой тяжести повреждения, необоснованная надежда на спонтанное разрешение неврологического дефицита приводят к запоздалому направлению больных в специализированное отделение, занимающееся периферической нейротравмой. 12
Несвоевременное хирургическое лечение, ятрогенные ошибки, допущенные при выполнении оперативных пособий, а также неадекватное послеоперационное ведение приводят к неудовлетворительным результатам лечения и длительной стойкой потере трудоспособности [4]. Все это указывает на актуальность проблемы и ее социально-экономическую значимость.
Целью настоящего исследования являлся анализ допущенных ошибок и осложнений в процессе лечения больных с переломами плечевой кости в сочетании с повреждением лучевого нерва и их предупреждение.
В отделении микрохирургии с 2000 по 2008 г. на лечении находились 45 больных с повреждением лучевого нерва в сочетании с переломами плечевой кости. Сроки обращения больных варьировали от одного месяца до 2,5 лет с момента получения травмы. В травматологических отделениях медицинских учреждений 39 больным ранее был выполнен тот или иной вид остеосинтеза перелома плечевой кости. Одному пациенту производилось скелетное вытяжение, 5 — гипсовая иммобилизация. У всех пациентов имела место клиника повреждения лучевого нерва.
Отсутствие положительной динамики восстановления функции лучевого нерва явилось причиной направления пациентов для дальнейшего лечения в нашу клинику. При поступлении больным проводился комплекс клинических, рентгенологических и электрофи-зиологических методов исследований. Основным методом инструментальной диагностики была электронейромиография, позволившая определить характер и степень повреждения лучевого нерва. Снижение амплитуды максимального М-ответа свидетельствовало об аксональном типе повреждения, а снижение
скорости распространения возбуждения (СРВ) — о демиелинизирующем типе повреждения. Сопоставление полученных электромиографических данных с клиническими позволило определить показания к оперативному лечению и выбрать адекватный метод.
Нередко из-за ошибок в диагностике, малой оснащенности необходимым медицинским оборудованием, недостаточной осведомленности врачей-травматологов
о тактике лечения перелома плечевой кости в сочетании с повреждением лучевого нерва оперативные вмешательства на нерве своевременно не производятся. Не назначается адекватная консервативная терапия, не уделяется должного внимания методам улучшения кровоснабжения, микроциркуляции, трофики денервированных тканей. С позиции профилактики неврологических расстройств у больных данной категории не выработано определенных показаний к выбору оптимального метода (вида) остеосинтеза. Недостаточная компетентность в вопросе топографии лучевого нерва на плече и отсутствие профессионализма при работе на периферическом нерве являются причиной ятрогенного пареза и паралича лучевого нерва. Необоснованная надежда на спонтанное разрешение неврологического дефицита приводит к запоздалому направлению больных в специализированное отделение, занимающееся периферической нейротравмой.
Данные клинического обследования показали, что 5 (11,1%) пациентов не могли точно назвать время наступления нарушения функции разгибания кисти, у 21 (46,6%) повреждение нерва было отмечено в момент травмы. В 10 (22,2%) случаях клиника неврита развилась сразу после ранее проведенного оперативного вмешательства, и в 9 (20%) имело место прогрессирование симптомов неврита лучевого нерва в отдаленном послеоперационном периоде после того или иного вида остеосинтеза.
Консервативное лечение проводилось 7 пациентам с пролеченным ранее переломом плечевой кости. Остальные пациенты были прооперированы.
При проведении ранее остеосинтеза перелома плечевой кости накостной пластиной имело место повреждение лучевого
нерва без нарушения непрерывности, в частности компрессия рубцами — у 14, с нарушением анатомической непрерывности, а именно без дефекта или при его наличии до 3,5 см — у 2, от 5 до 7 см — у 2, более 7 см — у 3, при выполнении ЧКОС аппаратом Илизарова — то же соответственно у 11, 0, 2, 2.
У 4 пациентов, леченных с использованием аппарата Илизарова, нерв был поврежден спицей или стержнем, что потребовало перемонтажа аппарата внешней фиксации. У 4 пациентов обнаружены признаки несросшегося перелома или ложного сустава плечевой кости, что явилось показанием к удалению накостной пластины и наложению аппарата Илиза-рова. У 3 больных ревизия лучевого нерва выявила нарушение его анатомической целостности, причем у 2 — полное повреждение нерва накостной пластиной. У 4 пациентов при ревизии имело место частичное сдавление нерва пластиной, с последующим развитием клиники неврита сразу же после остеосинтеза.
У 9 больных наблюдалось прогрессирование симптомов неврита лучевого нерва в отдаленном послеоперационном периоде. Ревизия показала следующую картину: у 8 человек нерв был вовлечен в рубцовый процесс или спаян с костной мозолью, располагался рядом с пластиной и не был прикрыт мышцами, и у одного нерв прилегал к пластине на большом протяжении, причем контактирующая с пластиной поверхность нерва была окрашена в темный цвет (признак металлоза). Эти осложнения в отдаленном послеоперационном периоде были связаны с нарушением техники проведения оперативных манипуляций на нервном стволе.
Всем больным производилось оперативное вмешательство на нервном стволе с целью восстановления утраченной функции. При отсутствии анатомической непрерывности ствола лучевого нерва в 25 случаях выполняли эндоневролиз, причем у 14 из них для остеосинтеза плечевой кости ранее применялся остеосинтез накостной пластиной, а у 11 — ЧКОС в аппарате Илизарова.
При наличии дефекта менее 3 см в 11 наблюдениях выполнялась нейрорафия лучевого нерва, от 5 до 7 см — невас-куляризированная аутонервная пластика,
более 7 см — васкуляризированная аутонервная пластика. При большом дефекте нерва (свыше 12 см) или при наличии выраженного денервационного процесса реконструктивные операции на нервном стволе нецелесообразны и показана мышечно-сухожильная пластика по Грину.
В послеоперационном периоде динамику реиннервации контролировали клинически и электрофизиологически.
Характеристика видов оперативного лечения, проведенного на различных сроках со дня получения травмы, отражена в таблице.
Только 6 пациентов были прооперированы на сроках до одного месяца, большинство из них перенесли операцию на сроках от 3 до 6 месяцев, что не могло не отразиться на результатах лечения. Эффективность лечения больных с повреждением лучевого нерва в сочетании с переломом плечевой кости изучалась на отдаленных сроках у 39 пациентов по данным электронейромиографии и восстановлению функции мышц по системе М0-М5. Наилучшие результаты были получены у пациентов после нейрорафии или аутонервной пластики лучевого нерва на сроках от
1 до 6 месяцев с момента травмы. У больных этой группы восстановление функции до степени М4М5 было достигнуто в 82,3% случаев. В 17,7% случаев функция мышц восстановилась до М3.
После выполнения эндоневролиза лучевого нерва результаты лечения больных были значительно хуже. Восстановление функции до степени М3-М4 получено в 40,9% случаев, М0-М2 — в 59,1%. Причиной этого мы считаем позднее обращение пациентов, повреждение нерва на большом протяжении вследствие его тракционного повреждения или сдавления нерва накостной пластиной.
Пациентам с отсутствием положительного результата после оперативного вмешательства на нервном стволе в дальней-14
шем выполнялась мышечно-сухожильная пластика по Грину.
По нашему мнению, тактика лечения больных с повреждением лучевого нерва в сочетании с переломом плечевой кости должна заключаться в следующем:
1) при переломе плечевой кости и трак-ционном повреждении лучевого нерва консервативная терапия допустима на сроках до 2-3 месяцев, отсутствие положительной динамики является показанием к операционной ревизии лучевого нерва;
2) открытый остеосинтез при переломе плечевой кости необходимо выполнять с
выделением и ревизией лучевого нерва;
3) при закрытом остеосинтезе (проведение стержней и спиц) необходимо учитывать топографию лучевого нерва на плече во избежание его ятрогенных повреждений;
4) отсутствие условий и профессиональных навыков оперативного вмешательства на периферических нервах у вра-ча-травматолога при лечении больных с переломом плечевой кости в сочетании с повреждением лучевого нерва требует направления больного в специализированное отделение на ранних сроках.
Таким образом, оценивая результаты лечения пациентов с переломами плечевой кости, сочетанными с повреждением лучевого нерва, мы пришли к выводу, что ошибками при лечении данной категории больных являются выполнение остеосинтеза без ревизии лучевого нерва; позднее направление пациентов в специализированное отделение; интраопераци-онные ятрогенные повреждения лучевого нерва вследствие технически неправильной установки накостной пластины или проведения стержня (42%). Ошибки, допущенные при выполнении лечебных манипуляций, оперативных пособий, неполноценное лечение в реабилитационном периоде, диагностические ошибки, связанные с недооценкой тяжести пов-
Виды оперативного лечения, использованные на различных сроках со дня травмы
Виды оперативного лечения Сроки оперативного лечения, мес Всего операций
до 1 1-3 3-6 6-9 9-12 >12
Невролиз 1 3 14 3 3 1 25
Шов нерва 3 4 4 11
Аутонервная пластика 2 3 2 2 9
Всего 6 10 20 5 3 1 45
реждения, включающие несвоевременное неадекватное хирургическое лечение, ятрогенные ошибки, приводят к тяжелым осложнениям, удлиняют сроки нетрудоспособности, ухудшают прогноз и увеличивают процент инвалидности. Анализ ошибок и осложнений при лечении больных с переломами плечевой кости, сочетанными с повреждением лучевого нерва, позволил выработать оптимальную тактику лечения и улучшить результаты восстановления утраченной функции у данной сложной категории больных.
1. Афанасьев Д.С. Лечение больных с закрытыми костно-суставными травмами плеча, осложненными повреждениями нервных стволов: Автореф. дисс. . канд. мед. наук. -М., 2004.-139 с.
2. Корлэтяну М.А. Дифференциальная диагностика и лечение поврежденных нервов при различных травмах конечностей. — Кишинев, 1988.-181 с.
3. Маматхожаев А.Н. Комплексное хирургическое лечение несросшихся переломов и ложных суставов диафиза плечевой кости в сочетании с повреждением лучевого нерва: Автореф. дисс. . канд. мед. наук. — Ташкент, 1994.
4.Чистиченко С.А. Диагностика и хирургическое лечение переломов плечевой кости с повреждением лучевого нерва: Автореф. дисс. . канд. мед. наук. — Уфа, 2005. — 23 с.
5. Barton N.J. Radial nerve lesions// Hand. — 1973. — Vol. 3. — P. 200-209.
6. Ring D., Chin K., Jupiter J.B. Radial nerve palsy associated with high-energy humeral shaft fractures // J. Hand Surg.- 2004.- Vol.29. — P.144-147.
MISTAKES AND COMPLICATIONS IN THE TREATMENT OF PATIENTS WITH RADIAL NERVE
DAMAGE IN COMBINATION WITH BROKEN HUMERUS
A.A. Bogov, M.V. Vasil'ev, I.G. Hannanova
In patients with radial nerve injury, combined with fractures of the humerus, surgical treatment was performed on the nerve trunk in order to restore lost functions. In the absence of anatomical continuity of the radial nerve trunk, performed was endoneurolysis, if there was a defect of less than 3 cm — nerve-raffia, a defect from 5 to 7 cm - unvascularized autonerve plastic, with a defect of the nerve of 7 cm — vascularized autonerve plastic. The best results were achieved with nerve-raffia or autonerve plastic of the radial nerve during a period of 1 to 6 months from the time of injury.
ВНУТРИТКАНЕВАЯ ЭЛЕКТРОСТИМУЛЯЦИЯ ПРИ ПОСТТРАВМАТИЧЕСКИХ НАРУШЕНИЯХ ПРОВОДИМОСТИ ПО НЕРВАМ ПЛЕЧЕВОГО СПЛЕТЕНИЯ
Ирина Анатольевна Меньщикова, Галина Анатольевна Степанова
Проанализированы результаты применения внутритканевой электростимуляции у 63 больных с пост-травматическими поражениями нервов плечевого сплетения в возрасте от 21 до 77 лет. Положительные результаты лечения в группе с использованием внутритканевой электростимуляции были получены в 95% случаев. Средние сроки временной утраты трудоспособности в основной группе составили 98,3±27 дней, в контрольной — 145±28.
Ключевые слова: плечевое сплетение, нарушения проводимости, внутритканевая электростимуляция.
Травматические повреждения периферических нервов являются наиболее частыми причинами тяжелых расстройств нейромоторных функций [3]. Несмотря на то что в структуре травм конечности
повреждения периферических нервов в мирное время не превышают 6%, по потере трудоспособности они занимают первое место [5, 6]. Степень восстановления функций нервов остается низкой, а сроки лечения — длительными, поэтому во всем мире продолжается поиск средств усиления и оптимизации регенерации нерва. Одним из эффективных методов восстановления проводимости по двигательным волокнам периферических нервов является электротерапия. Её применение в раннем послеоперационном периоде способствует ранней инициации регенераторного ответа моторных нейронов и упорядоченной регенерации афферентов [8, 10]. Однако накожная электростимуляция не

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Восстановление лучевого нерва может потребоваться пациенту после перелома плечевой, локтевой или лучевой кости, туннельного синдрома, диабетической ангиопатии и ряда других заболеваний. Слабость мышц верхней конечности, ощущение парестезии и онемения кожных покровов, нарушение моторики 1-3 пальцев руки – все это признаки поражения лучевого нерва.
Поиск и устранение потенциальной причины – это первичный этап терапии. Если действие патогенного фактора не устранено, то начинать проводить курс восстановительной терапии бесполезно. В ближайшее время начнется обострение и пациент вернется с теми же самыми симптомами.
Для восстановления лучевого нерва руки могут применяться разные подходы: медикаментозные, хирургические, мануальные, физиотерапевтический и т.д. В официальной медицине чаще всего применяются препараты, улучшающие питание нервного волокна, купирующие воспалительную реакцию в месте предполагаемой компрессии. Это дает кратковременный результата. При обнаружении серьезных препятствий на пути следования лучевого нерва, восстановление его функциональной способности возможно при проведении хирургического вмешательства. В ходе операции доктор выполняет частичную резекцию тканей. Это могут быть рубцовые деформации, возникшие после перенесенных травм, воспалительных процессов и т.д. Также зачастую нарушение проводимости лучевого нерва связано с ростом опухолей. Фибромы, невриномы, атеромы, липомы – все они подлежат удалению до момента начала восстановительной терапии.
Полноценное лечение и восстановление лучевого нерва руки возможно с применением методик мануальной терапии. Они позволяют не только безопасно и эффективно устранить причину патологических изменений, но и запустить процессы регенерации поврежденных тканей. Если вам требуется провести курс реабилитации, то вы можете записаться на бесплатный прием к неврологу в нашей клинике мануальной терапии. Доктор проведет полноценный осмотр, ознакомиться с вашей медицинской документацией, назначит индивидуальный курс лечения.
Анатомия и физиология лучевого нерва
Анатомия лучевого нерва: он состоит из ветвей корешковых нервов, отходящих от 5 – 8 шейных позвонков. Выходит из плечевого сплетения и проходит через подмышечную впадину, направляется по нижней дорзальной поверхности руки к кисти. В области выхода из подмышечной впадины разделяется на несколько ветвей. Часть из них отвечает за работоспособность мышц плеча и предплечья. Другая обеспечивает сенсорные способности (кожная чувствительность, определение температуры окружающей среды).
Физиология лучевого нерва: он состоит из двух типов аксон. Это двигательные и сенсорные нейроны. Первая группа отвечает за проведение двигательного нервного импульса, исходящего из структур головного мозга, к мышцам. Затем следует сократительная реакция или расслабление миоцитов. Второй тип нейронов – сенсорный или чувствительный. Он собирает данные о взаимодействии с окружающей средой и передает эти сведения в структуры головного мозга для анализа и получения реакции.
Прохождение лучевого нерва по верхней конечности:
- вентральные ветви корешковых нервов СV – СVIII заходят в плечевой нервное сплетение и выходят из него с другой стороны;
- по задней поверхности подмышечной впадины нерв нисходит по подлопаточной и широчайшей мышце спины;
- в передней части подмышечной впадины от него отходит кожный нерв плеча;
- по борозде лучевого нерва в поверхности плечевой кости проходит до локтевого сустава;
- по плечелучевой мышце проходит до выхода на переднюю поверхность предплечья;
- по плечевой мышце проходит к капсуле локтевого сустава и пересекает её по направлению к супинатору;
- происходит деление на поверхностную и глубокую ветви;
- поверхностная ветвь выходит на предплечье и разделяется на пять пальцевых ветвей в области запястного канала;
- глубокая ветвь проходит до лучезапястного сустава и отвечает за работу сгибателя большого пальца кисти.
При поражении на разных уровнях могут возникать соответствующие клинические симптомы. Опытный невролог, хорошо знающий анатомию и физиологию лучевого нерва с легкостью поставит первоначальный диагноз который затем подтвердится при проведении функциональной клинической диагностики.
Причины поражения лучевого нерва
Существуют различные причины поражения лучевого нерва. Чаще всего в молодом возрасте это разного рода травматические воздействия. Чаще всего нерв поражается при растяжении и разрыве мышц плеча. Это может быть следствием привычного вывиха или разрушения суставной губы. Туннельные синдромы стоят на втором месте по распространенности патогенных факторов.
К другим причинам поражения лучевого нерва можно отнести:
- остеохондроз шейного отдела позвоночника и компрессия корешковых нервов, осложнения заболевания, такие как межпозвоночная грыжа диска, протрузия, экструзия;
- нестабильность положения тел позвонков, связанная как с развитие остеохондроза, так и с неправильной работой сухожильного и связочного аппарата;
- подвывих позвонков;
- холка или образование горбика в области 6-7 шейного позвонка;
- спондилез и спондилоартроз;
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматоидные и аутоиммунные процессы в организме человека;
- травмы в области шеи;
- вывихи, переломы, растяжения и разрывы в области верхнего плечевого пояса;
- лимфаденит подмышечной группы лимфатических узлов;
- диабетическая ангиопатия и нейропатия;
- воздействие токсических веществ на организм человека (употребление алкогольных напитков, некоторых лекарственных препаратов, курение, работа с солями тяжелых металлов);
- инфекции, поражающие костную и хрящевую ткань (туберкулез, полиомиелит, сифилис и т.д.).
Среди пациентов пожилого возрасте ведущей причиной поражения лучевого нерва остается деформирующий остеоартроз плечевого, локтевого и лучезапястного сустава. При их разрушении и деформации на нервное волокно оказывается воспалительное, отечное и травматическое воздействие. Поэтому быстро нарушаются моторная и сенсорная функции. Появляются сильные продолжительные боли, которые сменяются мышечной слабостью и отсутствием кожной чувствительности. У женщин в период климактерической менопаузы происходит снижение уровня кальция в крови и деминерализация костной ткани. На фоне тотального остеопороза, отягощенного гормональной недостаточностью развивается поражение лучевого нерва. Но в этом случае нейропатия часто сочетается с повреждением и других нервных волокон, поэтому диагноз поставить достаточно сложно, нужно исключать все возможные заболевания.
Восстановление лучевого нерва после перелома плечевой кости
Начинать восстановление лучевого нерва после перелома нужно после того, как снята гипсовая повязка и на рентгенографическом снимке видно образование полноценной костной мозоли. Курс восстановления лучевого нерва после перелома плечевой кости разрабатывается индивидуально для каждого пациента. Врач должен обратить внимание на возможность формирования значительного количества рубцовой деформированной ткани в области перелома. Также есть опасность образования анкилоза и контрактуры крупных и мелких суставов. В этом случае происходит функциональное уменьшение протяженности нервного волокна. При попытке вернуть утраченные функции возникает острый болевой синдром, который препятствует полноценному восстановлению.
Для прохождения курса восстановления необходимо обращаться к специалистам. В домашних условиях, без постоянного контроля со стороны срача, пройти полный курс реабилитации невозможно. Высока вероятность вторичного повреждения нервного волокна и парализации верхней конечности.
Как проводится восстановление лучевого нерва после травмы?
Восстановление лучевого нерва после травмы начинается с проведения полноценной функциональной диагностики. С помощью специальных тестов опытный невролог определит, насколько поражена структура нерва и на каких участках его прохождения наблюдается компрессия.
Затем будет проведена работа по устранению последствий травмы. Они обычно заключаются в том, что мягкие ткани в области травматического нарушения целостности подвергаются рубцовой деформации. Это плотная, не растяжимая ткань, которая оказывает выраженное давление на проходящие рядом с ней кровеносные сосуды и нервы. В результате компрессии они подвергаются ишемии и утрачивают свои функциональные способности. При устранении рубцовой деформации могут использоваться разные методики: физиотерапия, лазерное воздействие, остеопатия, массаж и рефлексотерапия.
Следующий этап – запуск процесса восстановления поврежденного волокна. Для этого в очаге поражения необходимо усилить микроциркуляцию крови и лимфатической жидкости. Сделать это можно с помощью массажа и остеопатии. Рефлексотерапия позволяет за счет воздействия на биологически активные точки запустить процесс естественной регенерации с использованием скрытых резервов организма человека.
После регенерации следует этап восстановления моторных и сенсорных функций. Он включает в себя использование массажа, остеопатии, физиотерапии и лечебной гимнастики.
Сроки восстановления лучевого нерва
Ответ на вопрос о том, сколько времени занимает восстановление лучевого нерва, зависит от причины поражения нервного волокна и степени запущенности данного процесса. Проще и быстрее всего происходит восстановление после перенесённого перелома. В том случае, если компрессия лучевого нерва продолжается свыше 30 дней, в его структуре начинаются патогенные дегенеративные процессы. Он утрачивает свою способность иннервировать участки верхней конечности. В этом случае сроки восстановления лучевого нерва могут быть значительно больше.
Еще одна группа патологий, при которых восстановление проходит сравнительно быстро – инфекции и последствия аутоиммунных процессов. Для запуска регенерации в таких ситуациях достаточно провести эффективную этиотропную терапию и можно начинать проводить реабилитацию с помощью остеопатии, массажа, лечебной физкультуры и т.д.
Самый длительный срок восстановления подмышечного лучевого нерва при поражении на уровне шейного отдела позвоночника. Здесь важно восстановить нормальную высоту межпозвоночных дисков и исключить риск дальнейшего разрушения корешковых нервов, ветви которых образуют лучевой нерв. Поэтому на первом этапе проводится полноценное лечение шейного остеохондроза. А оно может занимать от 2 до 5 недель. Затем начинается реабилитация с целью восстановления функциональности лучевого нерва.
Реабилитация при парезе лучевого нерва
Самая сложная реабилитация лучевого нерва предстоит при парезе на фоне нарушения иннервации. Это может быть следствием грыжи межпозвоночного диска и инсульта (нарушения мозгового кровообращения с последующей парализацией тела).
Реабилитация при парезе лучевого нерва может потребоваться после перенесенных инфекций: клещевого энцефалита, менингита, полиомиелита, туберкулёза спинного мозга и т.д.
Курс реабилитации разрабатывается индивидуально. Он может включать в себя массаж и остеопатию, лечебную гимнастику и кинезиотерапию, лазерное воздействие, рефлексотерапию и т.д.
Если вам требуется восстановление лучевого нерва, то рекомендуем вам обратиться на бесплатный прием к неврологу в нашу клинику мануальной терапии в Москве. Здесь работают опытные доктора. Они проведут диагностику, назначат лечение, дадут индивидуальные рекомендации каждому пациенту.
Читайте также:


