Почему болят лопатки когда кормишь грудью
Почему после родов болит спина в области лопаток? Причин может быть много.

Боль в лопатках
Часто бывает так, что после родов женщине очень больно между лопатками, либо мучают сильные боли не только между лопатками, но и в других частях спины – в пояснице, позвоночнике и т.д. Т.е. появляется боль или дискомфорт в тех частях телах, которые к рождению ребенка прямого отношения не имеют.
Выяснить причины, почему очень сильно болит спина после родов, можно разными способами. Можно попытаться сделать это самостоятельно, просто проанализировав свое состояние на протяжении последнего времени перед родами и во время родов. Но лучше, все-таки, обратиться к врачу.
Боли в спине как следствие родов. Причины
- Сильное растяжение мышц и расхождение костной ткани из-за постепенного увеличения в размерах плода и матки в процессе беременности. В период роста младенца в утробе матери многие внутренние органы женщины меняют свое положение и форму, в результате чего удерживающие их связки натягиваются. Большинство таких связок напрямую или опосредованно связаны с позвоночником. Поэтому возникают боли в спине. Например, почки, которые держатся на пояснично-подвздошной мышце, во время беременности могут немного развернуться или сместиться чуть ниже. После выхода ребенка из полости матки почки начинают восстанавливать свое естественное положение, и это тоже может спровоцировать сильные боли, которые от поясницы могут распространяться в промежность и в ноги.
- Мышцы живота тоже получают сильное растяжение в период вынашивания ребенка. Вследствие этого сокращаются в длине мышцы поясницы. Поэтому после родов они находятся в крайне неестественном и сильно напряженном состоянии. Это увеличивает нагрузку на позвоночный столб, и, соответственно — вызывает сильные боли в области поясницы и в других частях спины. Особенно сильной такая боль бывает при наклонах, приседаниях (особенно при долгом сидении), при поднятии тяжестей.
- Набранный во время вынашивания малыша лишний вес тоже нередко является причиной болей в спине.
- Если у женщины еще до родов были проблемы со спиной, даже незначительные, то, вполне возможно, имеет место межпозвонковая грыжа, которая, к примеру, может быть диагностирована как остеохондроз грудного отдела позвоночника. Она бывает у очень многих людей, и часто приводит к сильным болям. Вполне естественно, что она может обостриться после родов.
- Расхождение костей перед родами и в их процессе – тоже одна из самых распространенных причин острых болей.
- Если особенно острыми являются боли в области лопаток, то их причинами могут быть и некоторые другие факторы – простуда, бронхит, нарушения нормального функционирования ЖKT.
Профилактика и лечение болей в спине
- Примерно через неделю после родов женщина должна посетить женскую консультацию. И если ее сильно беспокоят боли в спине, она должна об этом сказать врачу. Специалисты клиники найдут причины.
- При расхождении костей может потребоваться качественная мануальная терапия, которая поможет избавиться от самой боли. Обычный массаж в такой ситуации может оказаться не только бесполезным, но и опасным.
- Нередко молодым женщинам назначается физиотерапия. Может быть назначен и ЛФK.
- Необходимо избегать сильных физических нагрузок. Разрешить их может только врач. Любые виды гимнастики для послеродового восстановления организма, равно как и другие упражнения для устранения болей – все это можно делать только с разрешения врача.
- Все действия по уходу за ребенком должны носить очень аккуратный и бережный характер. Кроватка, ванночка, пеленальный столик и прочее должны иметь такие размеры и положение, при которых женщине будет максимально легко делать все то, что необходимо делать в этот период. Сумки с продуктами, коляску и другие тяжести лучше вообще не поднимать. Если все-таки приходится это делать, то обязательно надо использовать слинг.
- Наклонов лучше не делать. Вместо них, по возможности, надо приседать, сохраняя спину прямой. Если наклоняться все-таки приходится, то нельзя резко выпрямляться, это надо делать плавно, медленно.
И ни в коем случае нельзя поднимать тяжести в наклон.
- Для кормления нужно найти более удобные и менее болезненные позы. Желательно использовать подушки, пуфики, специальные подставки под ноги.
- При отсутствии противопоказаний врачи могут рекомендовать носить бандаж или корсет.
- Для сна лучше подобрать жесткий ортопедический матрац.
- Если женщина набрала во время беременности слишком много лишнего веса, то необходимо будет начать от него постепенно избавляться. Необходимо придерживаться диеты, но только после консультации у врача.

- Bodyflower.ru
- >
- Уход за грудью
- >
- Боли груди
- >
- Когда болит грудь при кормлении

Боль в груди при кормлении новорожденного – явление очень частое. Если она незначительна и проходит буквально через несколько минут после начала процесса, то, скорее всего, ее причина – быстрый приток молока. Он ощущается как распирание молочных желез, проходящее по мере насыщения ребенка или последующего сцеживания.
Иногда в моменты приливов мамочка также испытывает боли в сосках и внизу живота. Это происходит потому, что гормон окситоцин, вызывающий сокращение клеток эпителия для выделения из груди молока, одновременно усиливает сократительную активность матки.
При правильной частоте и технике прикладывания через 2-3 месяца молочные железы начинают вырабатывать ровно столько молока, сколько нужно малютке, необходимость его сцеживать пропадает. К тому же молочные протоки становятся шире, молоко – менее жирным, соски теряют чувствительность. Мамочка перестает испытывать боль в груди при вскармливании, а только ощущает, что она наполняется.
Для скорейшего становления оптимального режима лактации следует пить больше жидкости, чередовать железы при кормлениях, не делать перерывов между ними более четырех часов.

Неумение правильно прикладывать малыша к груди, заканчивать процедуру, а также сцеживаться часто приводит к образованию трещин и потертостей на сосках, из-за которых болит грудь при гв. Обычно этому учат в родильных отделениях, но ситуации бывают разные, кто-то не усваивает уроки, на кого-то потратили недостаточно времени. В таких ситуациях за помощью можно обратиться к участковому педиатру или маммологу.
Особенное внимание следует обратить на то, чтобы грудничок захватывал ртом не только соски, но и альвеолы. Важно также не вынимать молочную железу резко изо рта младенца, а аккуратно вставлять мизинец в его ротик, чтобы он разжал губки.
К появлению трещин ведет как пренебрежение гигиеной, так и чрезмерное увлечение ею. Не стоит перед кормлением ребенка мыть соски с мылом или дезинфицировать их при помощи зеленки, тем самым пересушивая и лишая естественной защитной смазки. Достаточно просто ополаскивать грудь теплой водой.
Носите специальный бюстгальтер для кормящих или хотя бы проследите, чтобы на внутренней поверхности чашечек не было травмирующих швов. Как правило, после устранения причины образования трещин, они легко вылечиваются ранозаживляющими и противовоспалительными мазями.
Если сильно болит грудь при кормлении, в период лечения можно осуществлять его при помощи специальных силиконовых накладок, продающихся в аптеке.

Боль в груди при гв может быть вызвана лактостазом. Так называется закупорка протоков молочной железы. При этом явлении грудь становится твердой, к ней больно даже прикасаться, прощупываются уплотненные доли, возникает покраснение. Железа становится горячей, но общая температура тела не повышается.
Единственный действенный способ справиться с проблемой – сцеживание одновременно с массажем, направленным от периферии груди к соску. Растирайте и поглаживайте железу круговыми движениями, чтобы добиться ее расслабления и расширения молочных протоков, но не мните ее слишком интенсивно. Можно использовать молокоотсос.
Важную роль в лечении лактостазов играет правильное положение ребенка во время кормления. Грудничок лучше всего опорожняет те доли молочной железы, которые расположены перед его носиком и подбородком. Соответственно и располагать малютку нужно так, чтобы они были направлены на уплотненные доли.
После кормления допускается холодный компресс на 5 минут, иногда помогает йодная сетка, нанесенная на уплотненный участок.
Народная медицина рекомендует прикладывать к груди капустный лист. Спиртовые компрессы делать нельзя, они могут вызвать ожог кожи.
Если через несколько дней уплотнения не исчезнут, стоит обратиться за медицинской помощью, возможно, они – признак не лактостаза, а мастопатии.

Еще одна причина, почему может болеть грудь у кормящей матери – мастит. Это воспаление тканей молочной железы, как правило, является следствием недолеченного лактостаза или проникновения инфекций сквозь трещины на сосках, особенно при ослабленном иммунитете. Оно сопровождается повышением температуры, появлением уплотнения и боли в пораженной груди. При этом сцеживание болезненно и облегчения не приносит.
С данной болезнью не стоит пытаться справиться без участия врача, без адекватного лечения она может привести к образованию полостей, заполненных гноем. На этой стадии потребуется уже хирургическое вмешательство.
Многие кормящие мамочки сталкиваются с таким заболеванием, как молочница. Постоянная боль в груди при гв, воспаленные ярко-розовые соски, которые зудят и мокнут – ее главные симптомы.
Иногда болит грудь при грудном вскармливании и после него такая сильная, что отдает в плечо или под лопатку. Чаще эта болезнь поражает женщин, у которых уже диагностирована вагинальная молочница или чьи детки подхватили эту заразу. Самый простой способ справиться с проблемой – протирать перед кормлением соски и рот малютки раствором, полученным в результате размешивания чайной ложки пищевой соды в стакане теплой кипяченой воды. Также участковый педиатр порекомендует противогрибковую мазь, например, нистатиновую.

Боль в груди при кормлении новорожденного – явление очень частое. Если она незначительна и проходит буквально через несколько минут после начала процесса, то, скорее всего, ее причина – быстрый приток молока . Он ощущается как распирание молочных желез, проходящее по мере насыщения ребенка или последующего сцеживания.
Иногда в моменты приливов мамочка также испытывает боли в сосках и внизу живота. Это происходит потому, что гормон окситоцин, вызывающий сокращение клеток эпителия для выделения из груди молока, одновременно усиливает сократительную активность матки.
При правильной частоте и технике прикладывания через 2-3 месяца молочные железы начинают вырабатывать ровно столько молока, сколько нужно малютке, необходимость его сцеживать пропадает. К тому же молочные протоки становятся шире, молоко – менее жирным, соски теряют чувствительность. Мамочка перестает испытывать боль в груди при вскармливании, а только ощущает, что она наполняется.
Для скорейшего становления оптимального режима лактации следует пить больше жидкости, чередовать железы при кормлениях, не делать перерывов между ними более четырех часов.

Неумение правильно прикладывать малыша к груди , заканчивать процедуру, а также сцеживаться часто приводит к образованию трещин и потертостей на сосках, из-за которых болит грудь при гв. Обычно этому учат в родильных отделениях, но ситуации бывают разные, кто-то не усваивает уроки, на кого-то потратили недостаточно времени. В таких ситуациях за помощью можно обратиться к участковому педиатру или маммологу.
Особенное внимание следует обратить на то, чтобы грудничок захватывал ртом не только соски, но и альвеолы. Важно также не вынимать молочную железу резко изо рта младенца, а аккуратно вставлять мизинец в его ротик, чтобы он разжал губки.
К появлению трещин ведет как пренебрежение гигиеной, так и чрезмерное увлечение ею . Не стоит перед кормлением ребенка мыть соски с мылом или дезинфицировать их при помощи зеленки, тем самым пересушивая и лишая естественной защитной смазки. Достаточно просто ополаскивать грудь теплой водой.
Носите специальный бюстгальтер для кормящих или хотя бы проследите, чтобы на внутренней поверхности чашечек не было травмирующих швов. Как правило, после устранения причины образования трещин, они легко вылечиваются ранозаживляющими и противовоспалительными мазями.
Если сильно болит грудь при кормлении, в период лечения можно осуществлять его при помощи специальных силиконовых накладок, продающихся в аптеке.

Боль в груди при гв может быть вызвана лактостазом . Так называется закупорка протоков молочной железы. При этом явлении грудь становится твердой, к ней больно даже прикасаться, прощупываются уплотненные доли, возникает покраснение. Железа становится горячей, но общая температура тела не повышается.
Единственный действенный способ справиться с проблемой – сцеживание одновременно с массажем, направленным от периферии груди к соску. Растирайте и поглаживайте железу круговыми движениями, чтобы добиться ее расслабления и расширения молочных протоков, но не мните ее слишком интенсивно. Можно использовать молокоотсос.
Важную роль в лечении лактостазов играет правильное положение ребенка во время кормления. Грудничок лучше всего опорожняет те доли молочной железы, которые расположены перед его носиком и подбородком. Соответственно и располагать малютку нужно так, чтобы они были направлены на уплотненные доли.
После кормления допускается холодный компресс на 5 минут, иногда помогает йодная сетка, нанесенная на уплотненный участок.
Народная медицина рекомендует прикладывать к груди капустный лист. Спиртовые компрессы делать нельзя, они могут вызвать ожог кожи.
Если через несколько дней уплотнения не исчезнут, стоит обратиться за медицинской помощью, возможно, они – признак не лактостаза, а мастопатии.

Еще одна причина, почему может болеть грудь у кормящей матери – мастит . Это воспаление тканей молочной железы, как правило, является следствием недолеченного лактостаза или проникновения инфекций сквозь трещины на сосках, особенно при ослабленном иммунитете. Оно сопровождается повышением температуры, появлением уплотнения и боли в пораженной груди. При этом сцеживание болезненно и облегчения не приносит.
С данной болезнью не стоит пытаться справиться без участия врача, без адекватного лечения она может привести к образованию полостей, заполненных гноем. На этой стадии потребуется уже хирургическое вмешательство.
Многие кормящие мамочки сталкиваются с таким заболеванием, как молочница . Постоянная боль в груди при гв, воспаленные ярко-розовые соски, которые зудят и мокнут – ее главные симптомы.
Иногда болит грудь при грудном вскармливании и после него такая сильная, что отдает в плечо или под лопатку. Чаще эта болезнь поражает женщин, у которых уже диагностирована вагинальная молочница или чьи детки подхватили эту заразу. Самый простой способ справиться с проблемой – протирать перед кормлением соски и рот малютки раствором, полученным в результате размешивания чайной ложки пищевой соды в стакане теплой кипяченой воды. Также участковый педиатр порекомендует противогрибковую мазь, например, нистатиновую.
Роды и начало грудного вскармливания – это двойной стресс для организма. Большинству женщин знакомы неприятные симптомы, когда болит грудь при ГВ (Грудном Вскармливании).
Связано это с самыми разными факторами, поэтому сначала нужно определить причину.
Попытка справиться с проблемой самостоятельно без посещения врача может закончиться осложнениями.

- Причины боли при ГВ
- Застой молока
- Воспаление молочной железы
- Симптомы и проявления
- Основные противопоказания
- Диагностика нарушения
- Способы лечения
- Профилактические меры в период ГВ
Причины боли при ГВ
Боль в груди при грудном вскармливании может быть результатом физиологических и патологических изменений в молочных железах. В разных ситуациях нужен свой подход, поэтому лечение начинается с поиска основного фактора.
Важно учитывать, что с молоком матери ребенок способен получать не только питательные, но и вредные вещества, поэтому наличие какой-либо проблемы имеет двойной риск. Заболевание может представлять опасность одновременно и для женщины, и для ребенка.
Состояние женщины должно оцениваться комплексно. Боль в груди при кормлении, как правило, сопровождается дополнительными симптомами.
Они требуют не меньшего внимания, поскольку могут указать на ключевую причину.
Выделяют следующие распространенные причины:
- повышенная лактация, чрезмерная продукция молока;
- трещины сосков;
- естественный процесс восстановления после родов;
- затрудненный отток молока;
- лактостаз, застойное явление молочной железы;
- резкое прерывание грудного вскармливания;
- воспалительные заболевания молочной железы, включая мастит.
Довольно часто боль отмечается в первый месяц кормления, когда грудь только приспосабливается. Нежная кожа сосков адаптируется, на ней могут возникать трещины, которые и вызывают неприятные ощущения.

Причиной может также быть постоянный и быстрый приток молока. При этом неприятные ощущения могут возникать только с одной стороны.
Частое прикладывание ребенка к этой груди избавляет от чувства распирания и набухания. Если же происходит постоянный приток молока, нужно регулярно его сцеживать.
Другой причиной дискомфорта может быть неправильное положение ребенка. Для правильного захвата соска женщина может придерживать грудь снизу.
Тело ребенка при этом всегда повернуто к матери.
Еще один фактор – тесное белье. Сдавливающий бюстгальтер может спровоцировать застойные явления. Рекомендуется носить специальное белье для кормящих.
Застой молока в протоках, или лактостаз, – одна из причин болезненности в груди.
Дополнительно можно наблюдать уплотнение и усиление боли при надавливании. В области скопления молока на коже образуется выраженный сосудистый рисунок.
Проблема чаще встречается у женщин, которые рожают впервые. Молоко активно прибывает, но ребенок ест мало, поэтому грудь до конца не опустошается.
В результате происходит отек и скопление инфильтрата, что сопровождается болью и постоянным дискомфортом.

Воспаление молочной железы, или мастит, зачастую является результатом лактостаза, но не всегда.
Причиной может служить поражение бактериальной инфекцией (чаще стафилококковой).
Снижение иммунной защиты и сложные роды повышают вероятность заболевания. Без своевременного лечения мастит способен привести к необратимым последствиям, включая деформацию груди.
Наиболее опасным осложнением считается сепсис, который может закончиться летальным исходом.
Подробнее о мастите можно прочитать здесь
Симптомы и проявления
Когда при грудном вскармливании болит грудь, нужно обратить внимание на общее самочувствие и сопутствующие симптомы – они могут указать на конкретное заболевание.
Нужно обратить внимание на следующие симптомы:
- чувство жжения и покалывания в железах;
- появление уплотнений, узелков, шишек;
- возникновение отечности, значительное увеличение груди;
- покраснение кожи в области желез;
- повышенная потливость и озноб;
- частые приливы молока, которые сопровождаются сильным дискомфортом.
Каждый симптом можно трактовать по-разному. Важно прийти на обследование к гинекологу или маммологу.
Врач назначит исследования, по результатам которых станет известна причина.

Опасным симптом является боль, которая сопровождается повышенной температурой. Такое явление указывает на острый инфекционный и воспалительный процесс. При этом могут наблюдаться гнойные или слизистые выделения из сосков.
Спутать это с ОРВИ практически нельзя, ведь кашель, заложенность носа и другие его признаки отсутствуют. При ощупывании груди отмечается повышенная плотность.
При таких симптомах необходимо незамедлительно обращаться к врачу
Основные противопоказания
При боли в груди и других патологических симптомах есть определенные противопоказания. Они касаются правил кормления и проведения лечения.
Кормящей женщине при патологической болезненности в груди запрещается:
- сцеживать молоко в полном объеме;
- прогревать грудь, ставить согревающие компрессы;
- принимать лекарства, влияющие на лактацию;
- ограничивать себя в употреблении жидкости;
- заниматься самолечением, пить препараты без назначения врача.
Любые лечебные мероприятия допустимы только под контролем специалиста. До того момента женщина может усугубить проблему, если будет заниматься самолечением.
Диагностика нарушения
Лечением боли в груди занимается врач-маммолог. Обратиться к нему следует, как только проявления приобретают выраженный характер и кормить ребенка становится больно.
С целью диагностики врач назначает следующие исследования:
- общий маммологический осмотр, пальпация груди;
- биохимический и общий анализ крови;
- анализ мочи;
- исследование молока на наличие патогенных микроорганизмов.

Дополнительно может потребоваться ультразвуковое исследование желез. УЗИ назначается при сильном уплотнении груди, наличии шишек и узелков.
Дополнительная диагностика нужна и при неясной причине нарушения, когда стандартные процедуры не показывают отклонения.
Способы лечения
Для лечения инфекционных заболеваний и воспаления, женщине назначается антибактериальная терапия. На это время грудничок переводится на искусственное кормление. При сильных болях молоко сцеживается, кормить ребенка при этом нежелательно, даже если лекарства не принимаются.
Для лечения трещин сосков, применяют местные препараты для заживления кожи.
Профилактические меры в период ГВ
Во время ГВ женщина должна быстро реагировать на появление неприятных симптомов, чтобы своевременно устранять проблему и не запускать ее.
Меры профилактики болезненности при грудном вскармливании:
- регулярное прикладывание ребенка к груди для предупреждения застоя;
- соблюдение гигиены (после душа рекомендуется применять увлажняющие средства);
- использование качественного белья, которое не стесняет и не сдавливает;
- выполнение правильного сцеживания молока после самомассажа и теплого душа;
- соблюдение техники кормления, чтобы ребенок правильно захватывал сосок.
Теплые компрессы могут применяться для профилактики застоя, но есть одно важное ограничение: нельзя согревать грудь, когда есть подозрение на гнойный процесс.
Для предупреждения неприятных ощущений при грудном вскармливании помогает массаж. Его можно выполнять самостоятельно, аккуратно массируя каждую грудь. Когда же проблемы избежать не удалось, нужно как можно скорее посетить врача.
Рассказываем всё о боли в лопатках, которая может указывать на различные заболевания: от потянутых мышц до повреждения позвоночника и инфаркта.

Боль в лопатках может указывать на разнообразные заболевания: от потянутых мышц до повреждения позвоночника и инфаркта. Даже если боль слабая и не распространяется по грудной клетке, не лишним будет посетить специалиста.
Как могут болеть лопатки?
Очаг боли может располагаться как в самой лопатке, так и в области вокруг неё, посередине между лопаток и под ними. Именно по расположению можно сделать первые выводы, что именно оказалось причиной дискомфорта. Даже внутренние органы могут отдавать болью в верх спины из-за близко расположенных нервов.
Боль в лопатках может быть различной остроты, интенсивности и длительности. Слабая боль с онемением обычно говорит о физической усталости мышц. Тянущая — о патологии позвоночника. Острая и сильная боль, особенно под лопатками — знак патологии внутренних органов, требующих незамедлительного вмешательства.
Причины боли в лопатках
Среди причин можно выделить три основных группы: это заболевания позвоночника, патологии органов, а также боль, не связанная с внутренними проблемами организма.
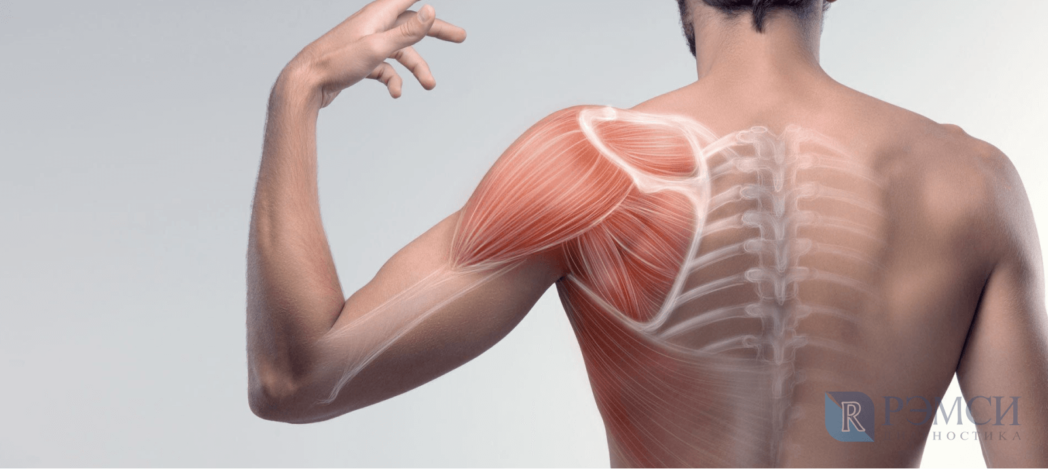
Боль от патологии позвонков — тянущая и долгая. Из-за того, что она достаточно слабая, больной зачастую долго её игнорирует, не видя в таком симптоме серьёзных проблем. Среди болезней позвоночника, боль от которых распространяется в область лопаток, можно выделить:
- остеохондроз шейного отдела сопровождается онемением пальцев, скованностью движений в плечах, частыми головными болями. Ноющая боль будет концентрироваться в области лопаток и основании шеи;
- межпозвоночная грыжа — выпячивание межпозвонкового диска в окружающее пространство. При начальной стадии болезни боль терпима, хоть и причиняет дискомфорт и сковывает движения. Запущенная грыжа вызывает нестерпимую боль и требует оперативного вмешательства из-за угрозы потери подвижности;
- из-за кифоза и сколиоза могут болеть искривлённые участки позвоночника, в том числе и между лопатками. Боль при этом будет усиливаться при движении и распространяться на спину;
- протрузия (смещение) межпозвонкового диска в шейном или грудном отделе. Она вызывает постоянную тянущую боль и онемение из-за защемления нервов. В случае отсутствия лечения, на её месте начнёт формироваться грыжа.
Проблемами позвоночника занимаются невролог и ортопед. После сбора анамнеза они могут предложить разные виды обследований:
- рентген грудного отдела позвоночника: самые простые снимки, которые покажут состояние костной ткани. Если на них не будет видно патологий, то, скорее всего, проблема заключена в соседних органах;
- МРТ грудного отдела покажет самые чёткие снимки. Именно с помощью магнитно-резонансной томографии лучше всего обследовать связки, межпозвоночные диски и окружающие мягкие ткани, чтобы найти грыжи, протрузии и защемления нервных окончаний;
- КТ грудного отдела будет полезно, чтобы определить поражение или травму костной ткани.
До тех пор, пока не будет установлена причина и местонахождение патологии, анализы крови или внутрисуставной синовиальной жидкости мало что могут показать. Однако вас могут направить на общие анализы для определения состояния организма.
В спину может отдавать боль со всей грудной клетки: сердце, лёгкие, желудок, желчный пузырь. Эти ощущения сложно спутать с болью от, например, остеохондроза: все острые состояния внутренних систем отзываются резкой болью — под лопатки, между рёбер, в бок. Изменится общее настроение: вы почувствуете слабость, головокружение и одышку.
Вызвать болезненные ощущения в лопатках могут:
- болезни сосудов и сердца: лёгкие приступы стенокардии легко снимаются лекарственными препаратами. Но если боль в груди и спине не стихает, падает давление, бледнеет кожа — высока вероятность инфаркта, поэтому нельзя откладывать вызов скорой помощи;
- проблемы в пищеварительной системе: обострение язвы желудка, панкреатит и холецистит. Острые приступы заболеваний — перфорация язвы, закупорка желчного протока — будут сопровождаться жгучей нестерпимой болью в животе, у лопаток, сбоку;
- отклонения в работе почек: пиелонефрит, почечные колики. Боль концентрируется в нижней части лопаток и пояснице, сопровождается тошнотой, болезненностью при мочеиспускании и слабо повышенной температурой;
- заболевания дыхательной системы: плеврит и пневмония. Боль в лопатках сопровождает каждый вдох, повышается температура тела, может начаться кашель. Именно жар и кашель — главные признаки, по которым можно определить патологию лёгких. Обычно эти болезни развиваются после тяжело перенесённого гриппа или ОРВИ.
В случае острых состояний — инфаркта, перфорации язвы, приступа холецистита — необходимо срочно вызывать скорую помощь. Если вас беспокоит терпимая боль, и вы точно знаете, что со спиной у вас всё в порядке — следует проверить органы грудной клетки. Стоит обратиться к терапевту, который более точно определит проблему и направит к нужному специалисту. Самостоятельно определить нахождение патологии тяжело.
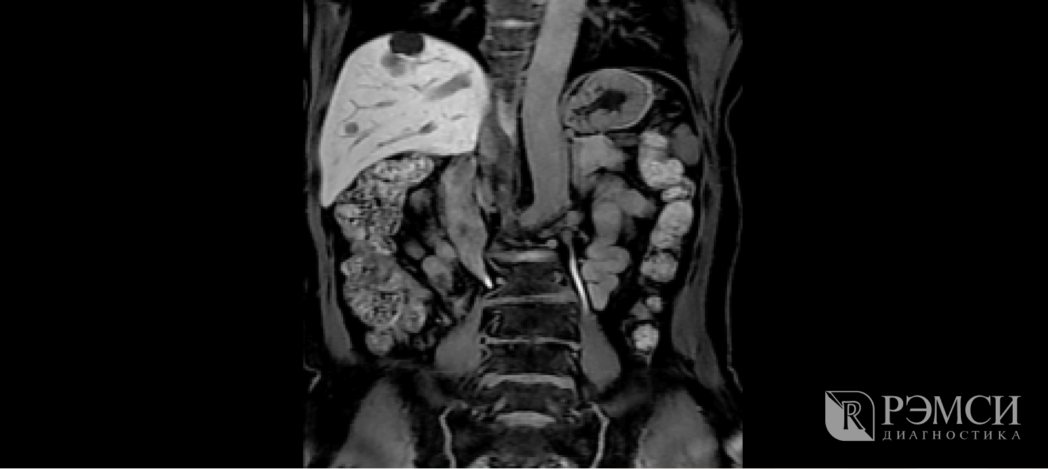
Но если вам известно о своих болезнях, которые могут вызвать подобный дискомфорт, то, разумеется, стоит сразу же обратиться к узкоспециализированным врачам: гастроэнтрологу, кардиологу или пульмонологу. У них можно узнать, какие обследования вам могут пригодиться:
- электрокардиограмма и УЗИ сердца: при подозрении на заболевания сердечно-сосудистой системы;
- УЗИ органов брюшной полости: обследование покажет информацию о почках, печени, поджелудочной железе, желчном пузыре;
- флюорограмма или КТ лёгких: для определения состояния дыхательной системы;
- гастроскопия: при подозрении на язвенную болезнь желудка.
Не лишним будет сделать общие и биохимические анализы крови и мочи, а при подозрении на пневмонию сдать мазок из зева.
Причины боли при исключении патологий
А что делать, если позвоночник полностью здоров, в органах брюшной полости не нашли отклонений, но вы продолжаете чувствовать боль в лопатках? Её причин может быть множество, от травм до стрессов:
- травма лопатки: вывих или перелом;
- растяжения мышц спины из-за высоких физических нагрузок;
- неправильная осанка, лишний вес, долгое нахождение в неудобной позе: всё это приводит к мышечному напряжению, часто несимметричному, из-за статичного перенапряжения мышц;
- неудобное спальное место также приведёт к зажатой позе и напряжению в мышцах;
- стресс: он влияет на самочувствие не прямо, а косвенно. В нервном напряжении мы часто сутулимся и принимаем неудобные позы. Это также приводит к перенапряжению и усталости спины.
В случае травмы лопатки или растяжения мышц, следует обратиться к травматологу. Все остальные причины устраняются куда легче: стоит обратить внимание на организацию спального места, следить за положением тела и добавить в свой распорядок дня хотя бы простую гимнастику для расслабления мышц спины. Если же все эти действия не помогли, не занимайтесь самолечением и скорее идите к врачу.
Читайте также:


