Переломы ребер костей плечевого пояса
Транспортная иммобилизация заключается в фиксации предплечья по углом 90 градусов и придания кисти так называемого физиологического (то есть среднего) положения, при котором второй-пятый пальцы полусогнуты, расположены на вложенном в ладонь довольно плотном валике из мягкой ткани; сама кисть должна быть умеренно отклонена в тыльную сторону. Для фиксации предплечья можно использовать подручные средства – подол пиджака или рубашки, брючной ремень, длинную полосу ткани (рисунок 3.1).

Рисунок 3.1. Иммобилизаци предплечья
Переломы костей плечевого сустава. Согнуть конечность в локтевом суставе под углом 90 градусов; кисть должна быть в среднем положении, с валиком в ладони. Предплечье прибинтовать к туловищу повязкой Дезо.
Переломы плечевой кости.
Фиксировать три сустава: плечевой, локтевой, лучезапястный. Подготовить шину из подручных средств. Если имеется возможность – использовать шину Крамера; отмоделировать по длине предплечья пострадавшего, изогнуть ее по фигуре помощника, от лопатки противоположной (здоровой) стороны по тыльной поверхности поврежденного плеча и предплечья, согнутых в плечевом суставе – под углом 90 градусов (рисунок 3.2).
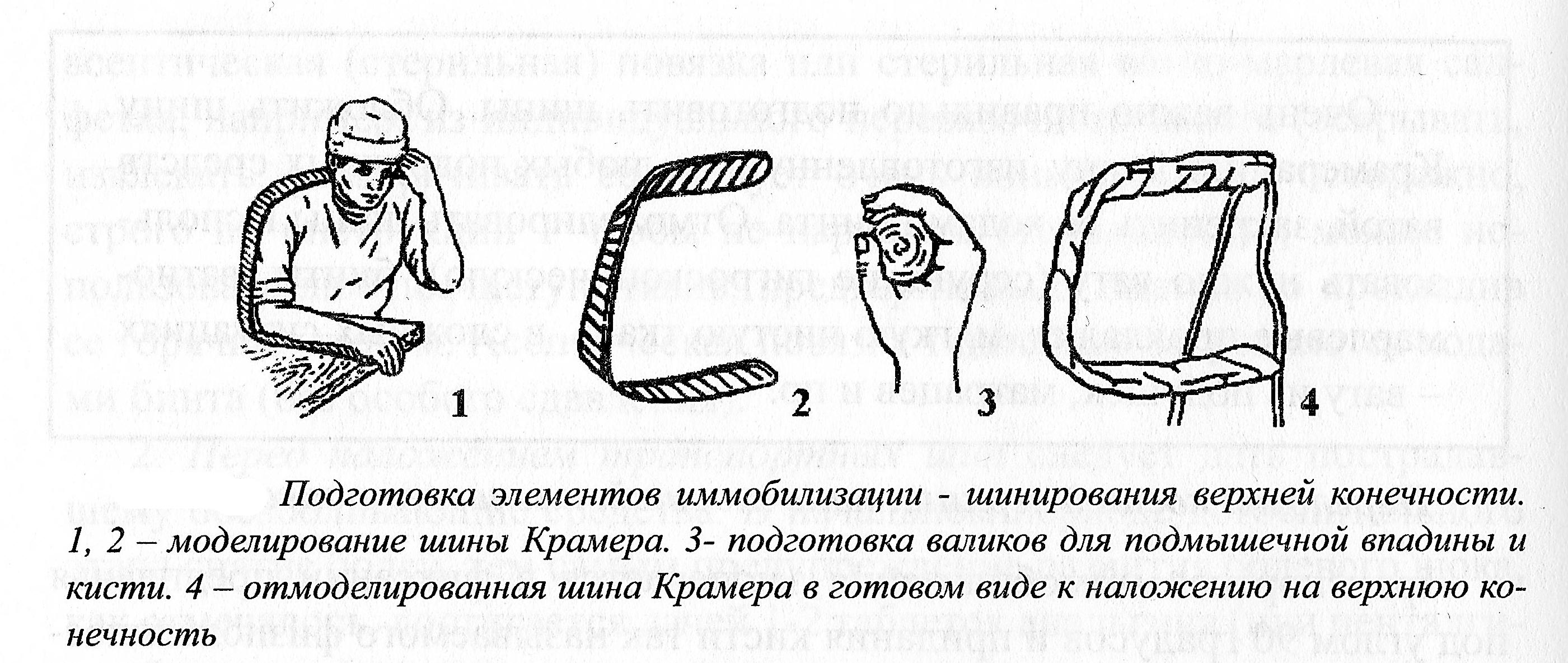
Рисунок 3.2. Иммобилизация при переломах плечевой кости
Шина накладывается вместе с помощником. При переломе правой плечевой кости помощник находится справа, левой рукой он держит предплечье вблизи локтевого сустава, правой фиксирует кисть, лучезапястный сустав. При этом необходимо осторожно согнуть конечность пострадавшего в локтевом суставе, оттягивая левой рукой сустав вниз. При переломе левой плечевой кости помощник правой рукой держит предплечье, левой фиксирует кисть.
Вложить в подмышечную впадину на стороне травмы ватно-марлевый валик, укрепить его бинтом через противоположное надплечье. Другой валик вложить в кисть, придать ей среднее положение. Наложить по тыльной стороне конечности подготовленную шину. Фиксировать верхний отдел шины за ее конец на предплечье бинтом. Фиксировать конечность и шину друг к другу ходами бинта. Фиксировать шину к туловищу бинтами. Можно уложить конечность на косынку.
Переломы костей локтевого сустава.
Подготовить, смоделировать подручные средства по тыльной поверхности плеча (от сустава), предплечья, согнутого под углом 90 градусов – до основания плеча. Наложить шину. Обложить выступающие отделы локтевого, лучезапястного суставов ватой или ватно-марлевыми салфетками, или мягкой чистой тканью, ветошью. Достаточно надежно, плотно фиксировать шину круговыми ходами широкого бинта. Конечность уложить на косынку.
Проверить пульс на лучевой артерии. Нарушение пульса (ухудшение пульсации) служат признаком излишне тугого наложения бинта. В этом случае необходимо проверить ходы бинта, устранить давление, расправить возможные сгибы (или перегибы) бинта, добиться равномерного щадящего давления на всем протяжении конечности. Нередко бинты приходится накладывать заново.
Переломы костей предплечья.
Фиксируются кисть и два сустава – лучезапястный и локтевой. Приготовить шину, смоделированную от средней трети плеча и предплечья по тыльной поверхности до основания пальцев. Конечность согнуть в локтевом суставе под углом 90 градусов. Установить предплечье и кисть в среднем положении; кисть несколько согнуть, ладонную поверхность обратить к животу. Наложить шину. Зафиксировать конечность бинтами. Подвесит ее на косынку.
При использовании подручных средств для иммобилизации в случае перелома костей предплечья осторожно согнуть его под углом 90 градусов. Обложить подготовленную шину (например, дощечку, фанеру) слоем ваты или мягкой ткани, расправить их, фиксировать ходами бинта. Вложить в кисть валик из мягкой ткани. Предплечье уложить на дощечку, обрезанную по его длине, с захватом лучезапястного, локтевого суставов; можно использовать две сложенные полосы фанеры или несколько связанных слоев картона. Такую же дощечку расположить под углом 90 градусов к первой (рисунок 3.3)

Рисунок 3.3. Иммобилизация предплечья
Фиксировать конечность и шины круговыми ходами достаточно прочной ткани – хотя бы вблизи локтевого и лучезапястного суставов. Шинированную конечность подвесить на косынке или полосе ткани.
Переломы костей лучезапястного сустава и кисти.
Подготовить, смоделировать шину Крамера по тыльной поверхности предплечья, согнутого в локтевом суставе под углом 90 градусов – от локтевого сустава до кончиков пальцев. Кисть в среднем положении. Вложить в кисть ватно-марлевый валик.
Наложить шину. Боковые отделы лучезапястного сустава, головки пястных костей обложить ватой. Достаточно плотно (без излишнего сдавления) фиксировать шину круговыми ходами широкого бинта. Конечность уложить на косынку или полу пиджака, или на поднятый подол рубахи; надежно фиксировать полу английскими булавками.
Множественные, особенно двусторонние переломы костей верхних конечностей.
Фиксируются кисти и три сустава обеих конечностей. Иммобилизация осуществляется с помощью двух или трех шин Крамера; можно использовать также любые подручные средства – важен единый принцип – каждый сегмент конечности со сломанными костями должен быть надежно иммобилизирован в максимально щадящем положении.
По обычному методу готовятся шины. Предплечья укладываются один за другим, на одном уровне, каждое на своей шине Крамера, но края обеих шин заходят друг за друга (тем самым увеличивается общая жесткость конструкции). В обе подмышечные впадины вкладываются ватно-марлевые валики.
После подготовки шин по общим правилам, концы шин, располагающиеся сзади, на уровне основания шеи, закрепляются друг с другом набрасыванием или надежной фиксацией жестким шнуром (проволокой). В первом случае через конечные отделы продеваются несколько ходов бинта, которые далее идут наперекрест, фиксируя правую руку и шину на уровне основания пальцев; другой ход бинта идет от левого конца правой шины косо, пол направлению к правому локтю. Оба хода поднимаются, не пересекаясь, вверх, и фиксируются с начальными отделами.
Возможно расположение обеих предплечий на одной шине (одно рядом с другим). В качестве варианта может служить расположение дополнительной фиксирующей шины – горизонтально на уровне плеч (надежность иммобилизации значительно возрастает). Наложение, окончательное моделирование шин производится на выдохе. При использовании импровизированных шин иммобилизация каждого перелома осуществляется раздельно, с четким выполнением всех правил и требований. При возможности шины скрепляются друг с другом (для большей жесткости конструкции). После наложения шин целесообразно дополнительно фиксировать воедино обе конечности циркулярными ходами широкого бинта (при наличии последнего) или полосами ткани.
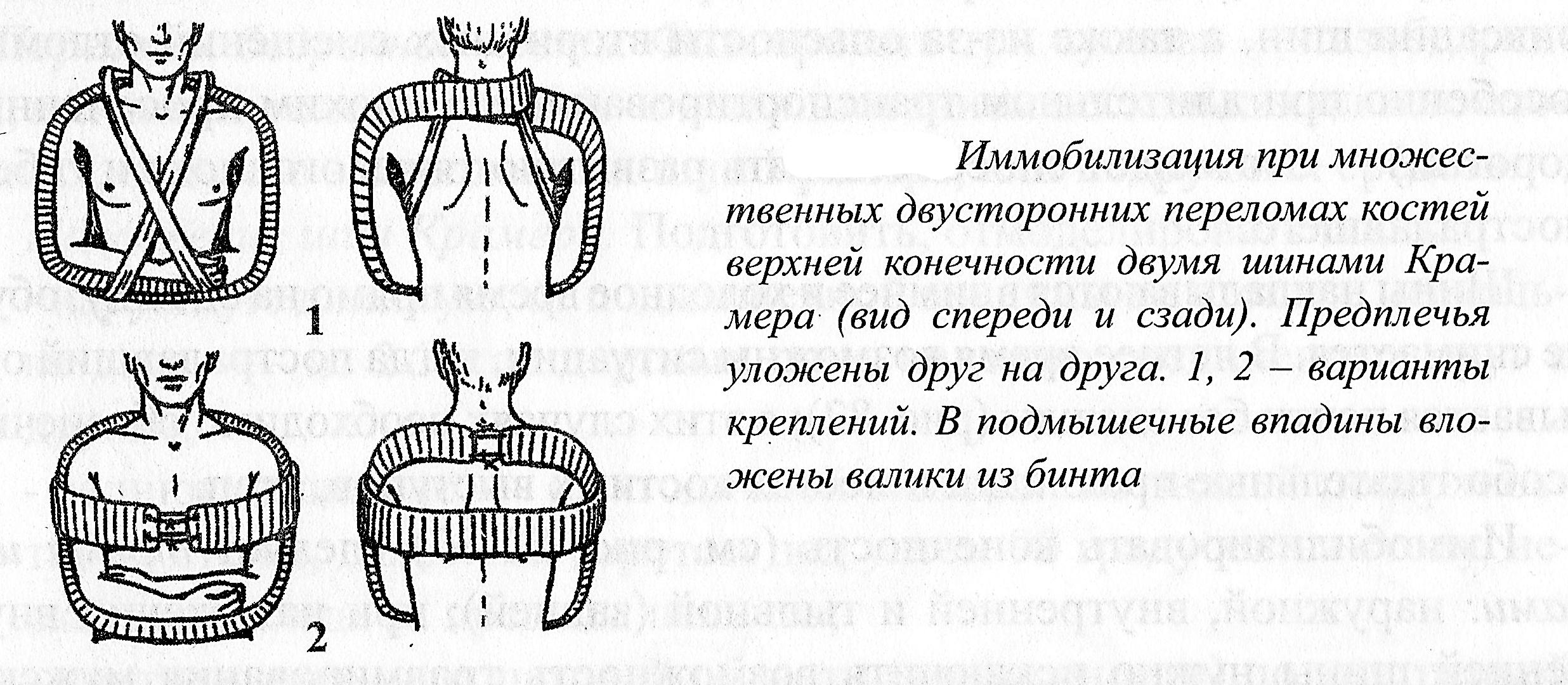
Рисунок 3.2. Иммобилизация при множественных двусторонних переломах костей верхней конечности
Во всех случаях после иммобилизации проверить пульс на конечностях. Нарушения кровообращения должны быть исключены.
Иммобилизация осуществляется на косынке или с применением колец Дельбе, или повязкой Дезо, или прибинтованием конечности к туловищу. Основная задача – поднять, отвести назад, несколько развернуть плечи наружу.
Кольца изготавливают из двух плотных ватно-марлевых (или матерчатых) жгутов толщиной 3 см, длиной в зависимости от объема грудной клетки (обычно в пределах до 70 см); конструкция должна быть достаточно жесткой, надежной. Отмоделировать кольца, одеть на надплечья через подмышечные впадины. Пострадавшему выпрямиться, рас править плечи. В этом положении прочно связать кольца в межлопаточной области. Под узел между лопатками проложить ватно-марлевые салфетки или вату.
Можно фиксировать конечность на косынке, или прибинтовать конечность повязкой Дезо (не забыть вложить в подмышечную впадину валик).
Наложить на грудь, на уровне перелома (переломов) круговую повязку широким бинтом (прошитым воедино растянутыми жесткими полотенцами или шарфом), или круговую полосу липкого пластыря шириной не менее 10 см.
Повязка, пластырь и пр. накладываются во время выдоха – на нижнюю часть грудной клетки, независимо от того какие ребра и в каком количестве сломаны.
При переломах верхних ребер наложить вертикальную дополнительную полосу липкого пластыря (широкого бинта) через надплечье на стороне травмы, одновременно закрепив ранее наложенную повязку. Дать таблетки анальгина или пенталгина, баралгина.
Перелом плеча – довольно распространенная травма, во время которой происходит нарушение целостности плечевой кости.
Перелом плечевой кости в цифрах и фактах:
- По статистике перелом плеча составляет 7% от всех остальных видов переломов (по разным данным, от 4% до 20%).
- Травма часто встречается как среди пожилых, так и среди молодых людей.
- Типичный механизм возникновения перелома – падение на вытянутую руку или на локоть.
- Тяжесть перелома, характер и сроки лечения сильно зависят от того, какая часть плеча повреждена: верхняя, средняя или нижняя.
Особенности анатомии плечевой кости
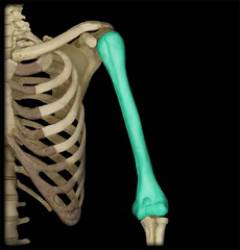
Плечевая кость – длинная трубчатая кость, которая верхним концом соединяется с лопаткой (плечевой сустав), а нижним – с костями предплечья (локтевой сустав). Она состоит из трех частей:
- верхняя – проксимальный эпифиз;
- средняя – тело (диафиз);
- нижняя – дистальный эпифиз.
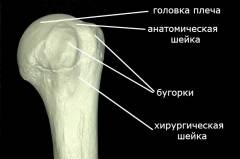
Верхняя часть плечевой кости заканчивается головкой, которая имеет форму полусферы, гладкую поверхность и сочленяется с суставной впадиной лопатки, образуя плечевой сустав. Головка отделена от кости узкой частью - шейкой. За шейкой находятся два костный выступа – большой и малый бугорки, к которым прикрепляются мышцы. Ниже бугорков расположена еще одна узкая часть – хирургическая шейка плеча. Именно в этом месте чаще всего происходит перелом.
Средняя часть плечевой кости, – её тело, - является самой длинной. В верхней части оно имеет круглое сечение, а в нижней – треугольное. Вдоль и вокруг тела плечевой кости проходит по спирали борозда – в ней находится лучевой нерв, имеющий важное значение в иннервации руки.
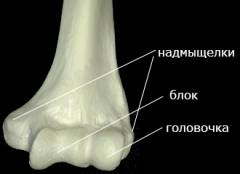
Нижняя часть плечевой кости уплощена и имеет большую ширину. На ней находятся две суставные поверхности, служащие для сочленения с костями предплечья. С внутренней стороны расположен блок плечевой кости – он имеет цилиндрическую форму и сочленяется с локтевой костью. С наружной стороны расположена небольшая головочка плечевой кости, имеющая сферическую форму и образующая сустав с лучевой костью. По бокам на нижней части плечевой кости находятся костные возвышения – наружный и внутренний надмыщелки. К ним прикрепляются мышцы.
Виды переломов плечевой кости
В зависимости от места расположения:
- перелом в верхней части плечевой кости (головки, хирургической, анатомической шейки, бугорков);
- перелом тела плечевой кости;
- перелом в нижней части плечевой кости (блока, головочки, внутреннего и наружного надмыщелков).
В зависимости от расположения линии перелома по отношению к суставу:
- внутрисуставные – перелом происходит в части кости, которая принимает участие в формировании сустава (плечевого или локтевого) и покрыта суставной капсулой;
- внесуставные.
В зависимости от расположения отломков:
- без смещения – поддаются лечению проще;
- со смещением – отломки смещены относительно первоначального положения кости, их необходимо вернуть на место, что не всегда удается без операции.
В зависимости от наличия раны:
- закрытые – кожа не повреждена;
- открытые – имеется рана, через которую могут быть видны отломки кости.
Переломы в верхней части плечевой кости
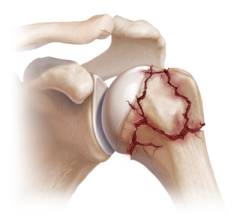
Виды переломов в верхней части плечевой кости:
- перелом головки – она может быть раздавлена или деформирована, может оторваться от плечевой кости и развернуться на 180°;
- перелом анатомической шейки;
- перелом хирургической шейки – переломы анатомической и хирургической шейки плеча чаще всего бывают вколоченными, когда одна часть кости входит в другую;
- переломы, отрывы большого и малого бугорка.
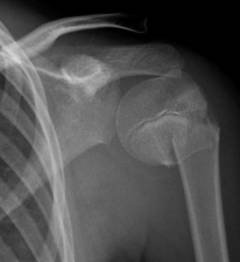
Пострадавший должен быть немедленно доставлен в травмпункт, где его осматривает врач-травматолог. Он ощупывает область поврежденного сустава и выявляет некоторые специфические симптомы:
- При постукивании по локтю или нажатии на него боль значительно усиливается.
- Во время ощупывания области сустава возникает характерный звук, напоминающий лопающиеся пузырьки – это острые края отломков задевают друг о друга.
- Травматолог берет плечо пострадавшего своими руками и осуществляет разные движения. При этом он пытается почувствовать пальцами, какие части кости смещаются, а какие остаются на месте.
- Если одновременно с переломом имеется вывих – при ощупывании плечевого сустава врач не обнаруживает головку плеча на её привычном месте.
Окончательный диагноз устанавливают после выполнения рентгеновских снимков: на них видно место перелома, количество и положение отломков, наличие смещения.

Если имеется трещина кости, либо отломки не смещены, обычно врач просто проводит обезболивание и накладывает гипсовую повязку на 1-2 месяца. Она начинается от лопатки и заканчивается на предплечье, фиксируя плечевой и локтевой суставы.
Если имеется смещение, перед наложением гипсовой повязки врач осуществляет закрытую репозицию – возвращает отломки в правильное положение. Чаще всего это делают под общим наркозом, особенно у детей.
На 7-10-й день начинают проводить лечебную физкультуру (движения в локтевом, лучезапястном, плечевом суставе), массаж, физиотерапевтическое лечение:
| Процедура | Назначение | Как проводится? |
| Электрофорез с новокаином | Устранение болей. Анестетик проникает непосредственно через кожу в область сустава. | Для процедуры используют два электрода, один из которых располагают на передней поверхности плечевого сустава, а другой – на задней. Электроды обернуты тканью, смоченной в растворе лекарственного вещества. |
| Электрофорез с хлористым кальцием | Уменьшение отека и воспаления, ускорение регенерации кости. | |
| УФО – ультрафиолетовое облучение | Ультрафиолетовые лучи способствуют выделению в тканях биологически активных веществ, способствуют усилению процессов регенерации. | Напротив плечевого сустава помещают прибор, который генерирует ультрафиолетовое излучение. Расстояние от прибора до кожи, интенсивность и продолжительность облучения подбирают в зависимости от чувствительности кожи. |
| Ультразвук | Ультразвуковые волны осуществляют микромассаж тканей, улучшают кровоток, усиливают процессы регенерации, обеспечивают противовоспалительный эффект. Облучение ультразвуком совершенно безопасно для организма. | Используют специальный прибор, генерирующий ультразвуковые волны. Его направляют на область плечевого сустава и проводят облучение. |
Все эти процедуры применяют не одновременно. Для каждого больного врач составляет индивидуальную программу, в зависимости от его возраста, состояния, наличия сопутствующих заболеваний, тяжести перелома.
Показания к хирургическому лечению при переломах плечевой кости в верхней части:
Нарушение функции дельтовидной мышцы. Происходит в результате поражения нерва. Отмечается парез, – частичное нарушение движений, - или полный паралич. Больной не может отвести плечо в сторону, высоко поднять руку.
Артрогенная контрактура – нарушение движений в плечевом суставе за счет патологических изменений в нем. Разрушается суставной хрящ, разрастается рубцовая ткань, суставная капсула и связки становятся чрезмерно плотными, утрачивают свою эластичность.
Привычный вывих плеча – осложнение, которое развивается после переломовывиха (когда одновременно возникает перелом и вывих). Если лечение было проведено неправильно или несвоевременно, то в будущем вывих возникает легко, от незначительного усилия.
Перелом плечевой кости в средней части

- падение на вытянутую руку или на локоть;
- удар в области плечевой кости.
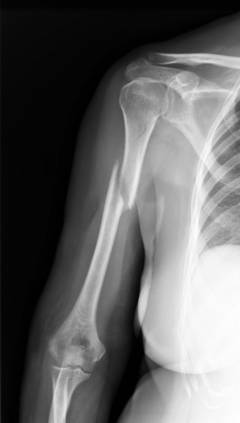
Симптомы, которые определяет травматолог во время осмотра пострадавшего в травмпункте:
- Патологическая подвижность. Отломки кости могут смещаться относительно друг друга.
- Болезненность при осевой нагрузке. Для её проверки врач сгибает руку пострадавшего в локтевом суставе и нажимает на локоть параллельно оси плеча, либо постукивает по нему. При этом боль усиливается.
- Крепитация. Это характерный звук, напоминающий лопающиеся пузырьки или хрустящий под ногами снег.
Возникает во время ощупывания поврежденной руки, за счет того, что острые кря отломков задевают друг за друга.
Проверять все эти симптомы нужно очень аккуратно, это может делать только врач-специалист. Неумелые действия могут привести к повреждению сосудов и нервов, тяжелым осложнениям.
Окончательный диагноз устанавливают после проведения рентгенологического исследования. На снимке видно, на каком уровне сломана плечевая кость, в какую сторону произошло смещение.
- Сначала осуществляется закрытая репозиция – устранение смещения отломков.
- Когда смещение устранено, накладывают гипсовую повязку. Она начинается от предплечья и продолжается на плечо, грудную клетку.
- Для предотвращения смещения отломков накладывают скелетное вытяжение. Через локоть проводят стальную спицу, к которой крепят скобу и подвешивают к ней груз.
- Во время наложения гипса и скелетного вытяжения делают рентгеновские снимки, следят, чтобы отломки не сместились снова. Если один отломок смещается на 1/3 диаметра по отношению к другому – такое смещение считается допустимым: в итоге кость всё равно срастется ровно.
- Через 2-3 месяца гипс снимают.
- После этого проводится реабилитация в течение 1-1,5 месяца. Больному назначают лечебную физкультуру, массаж, физиопроцедуры (см. выше). Быстро восстановить функцию плечевого и локтевого суставов помогает выполнение движений в воде (в ванной, бассейне).
- Через 3-4 месяца полностью восстанавливается работоспособность.
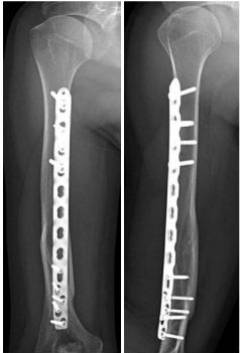
Показания к хирургическому лечению:
- Не удается устранить смещение отломков при помощи закрытой репозиции.
- После репозиции смещение отломков происходит снова.
- Повреждение лучевого нерва (см. ниже).
- Ущемление фрагмента мышцы или другой ткани между отломками, в результате чего их сращение становится невозможным.
Во время операции хирург делает разрез, получает доступ к отломкам и соединяет их при помощи металлического стержня или пластин и винтов. После этого гипс накладывать уже не нужно. Иногда применяют аппарат Илизарова.
Сразу после операции больному назначают лечебную физкультуру. Работоспособность восстанавливается примерно на 1 месяц быстрее, чем при лечении гипсовым лонгетом и вытяжением.
Повреждение лучевого нерва. Этот нерв проходит по спиральной борозде, расположенной на плечевой кости, и иннервирует мышцы-разгибатели плеча, предплечья, кисти. Чаще всего происходит парез – частичное нарушение функции. Может развиваться полный паралич.
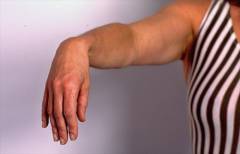
Признаки нарушения функции лучевого нерва:
- нарушение разгибания в локтевом, лучезапястном суставе, в суставах пальцев;
- рука имеет характерное положение: она постоянно согнута;
- не получается ухватить пальцами различные предметы;
- нарушена чувствительность кожи по задней поверхности плеча, предплечья, кисти;
- если ничего не предпринимать – со временем в мышцах, иннервируемых пораженным нервом, начинает развиваться атрофия.
Лечением этого осложнения занимается невролог. Поврежденный нерв пытаются восстановить при помощи лекарственных препаратов, витаминов, физиопроцедур.
Ложный сустав. Если между отломками ущемлен кусок мышцы или другой мягкой ткани, они не могут срастись. Сохраняется патологическая подвижность, как будто появился новый сустав. Требуется хирургическое лечение.
Переломы плеча в нижней части
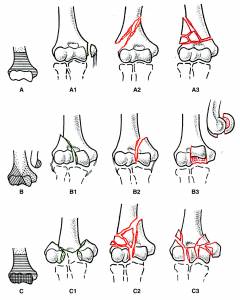
Нижняя часть плеча имеет сложное строение, поэтому переломы здесь имеют разнообразную форму. Линия перелома может проходить через блок плечевой кости, наружный, внутренний надмыщелок, головочку.
Особенно опасен бывает этот вид травм у детей, так как у них в нижней части плеча находятся точки роста кости. Если одна из них будет повреждена – соответствующая часть кости перестанет расти. В итоге локтевой сустав будет деформирован, его функция нарушится.
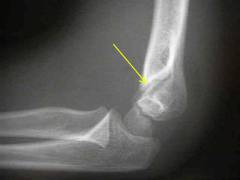
Пострадавшего осматривает врач-травматолог. Он ощупывает поврежденную часть руки, определяет симптомы:
- спереди и сзади в области локтевого сустава прощупываются выступы и западения, в соответствии с направлением смещения отломков;
- патологическая подвижность – во время ощупывания отломки смещаются относительно друг друга;
- нарушение формы плеча – надмыщелки смещаются относительно своего нормального расположения;
- крепитация – характерный звук во время ощупывания, который напоминает хруст снега.
После осмотра пострадавшего выполняется рентгенография, во время которой устанавливают характер перелома, количество и положение отломков, наличие смещения.
Если отломки не смещены, то врач накладывает гипсовый лонгет от оснований пальцев кисти до плечевого сустава. Через 3-4 недели его снимают, начинают делать физиопроцедуры. Через 2-2,5 месяца функция поврежденной руки полностью восстанавливается.
Если имеется смещение, то травматолог пытается его устранить – выполняет закрытую репозицию.
Средние сроки лечения:
- 6-8 недель рука уложена на специальную отводящую шину;
- затем на 3-4 недели накладывают гипсовый лонгет;
- лонгет снимают, врач назначает лечебную физкультуру, физиотерапевтическое лечение.
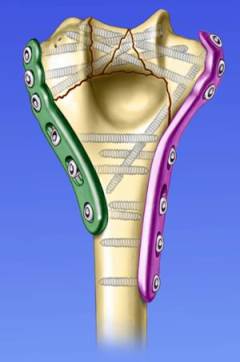
Если во время закрытой репозиции не удается устранить смещение, проводится хирургическое лечение. Отломки фиксируют при помощи стальных спиц, шурупов, пластин. Применяются различные конструкции по типу аппарата Илизарова.
Если во время закрытой репозиции устранить смещение не удается, и имеются противопоказания к проведению операции, то на плечо накладывают скелетное вытяжение.
Сроки лечения:
- 3-4 недели проводится вытяжение за локтевую кость;
- затем на 8 недель накладывают гипсовый лонгет;
- после снятия гипса проводят лечебную физкультуру, физиотерапевтическое лечение (электрофорез с хлористым кальцием, см. выше).
Контрактура Фолькмана. Снижение подвижности в локтевом суставе в результате нарушения кровообращения. Сосуды могут быть повреждены отломками плечевой кости или сдавлены при длительном ношении неправильно наложенной гипсовой повязки. Нервы и мышцы перестают получать достаточное количество кислорода, в результате чего отмечается нарушение движений и чувствительности.
Артрогенная контрактура в локтевом суставе. Развивается в результате патологических изменений в самом суставе, как и при артрогенной контрактуре плечевого сустава при переломах плеча в верхней части (см. выше).
Нарушение функции мышц предплечья. Происходит в результате повреждения лучевого и других нервов.
Как оказать первую поморщь пострадавшему с переломом плечевой кости?
Переломы ключицы
Перелом ключицы составляет около 15 % всех переломов костей (А. Ф. Краснов и соавт., 1984). Особенно часто он бывает в детском возрасте и возникает при падении на вытянутую руку или плечо и прямом ударе в область ключицы. Сопровождается деформацией области ключицы вследствие смещения отломков кости (медиального вверх и кзади, латерального кпереди и вниз), укорочением ключицы, опусканием плечевого пояса, болью, кровоизлиянием, нарушением функции плечевого сустава. При исследовании отмечают крепитацию (хруст отломков) и подвижность ключицы.
Лечение перелома ключицы чаще консервативное: наложение повязки Дезо, шины Кузьминского. Реже больных оперируют. Возможны осложнения в виде повреждения нервного пучка и подключичных сосудов, преимущественно вены.
Переломы лопатки
Переломы лопатки – очень редкое повреждение. Они могут происходить в области тела, акромиального или клювовидного отростков. Сопровождаются нередко повреждением других костей (ребер, плеча). Диагноз уточняют с помощью рентгенологического исследования.
Лечение перелома лопатки в неосложненных случаях консервативное.
Переломы плеча
Переломы плеча обычно происходят при падении на вытянутую руку и ударе по плечу. Могут быть в области головки и анатомической шейки (внутрисуставные), а также в области метафиза (внесуставной) и диафиза. Локализация и характер перелома зависят от механизма травмы и возраста больных. В 50 % случаев перелом происходит в области диафиза. Бывают простые переломы (чаще), сложные, осложненные, аддукционные (угол открыт внутрь) и абдукционные (угол открыт наружу).
Проявления зависят от локализации перелома на протяжении кости. Внутрисуставные переломы часто вколоченные (не дающие смещения). Их клинические проявления имеют много сходного с дисторсией и гемартрозом. Перелом выявляют только рентгенологически.
Метафизарные со смещением (невколоченные) и особенно диафизарные переломы сопровождаются укорочением руки, деформацией, болью в месте перелома, патологической подвижностью на протяжении и крепитацией. Больной не может поднять руку.
Первая помощь состоит в иммобилизации конечности и обезболивании в целях профилактики вторичных повреждений и шока.
Лечение переломов плеча как консервативное, так и хирургическое.
Переломы предплечья
Переломы предплечья очень часты. Различают переломы обеих костей и одной (лучевой или локтевой). Бывают внутрисуставные переломы (чаще они комбинируются с вывихами) и внесуставные на различных уровнях – в метафизах и диафизе. В соответствии с механизмом выделяют прямые (вследствие прямой травмы) и непрямые (при падении на вытянутую руку) переломы.
В клинической картине существенное значение имеет наличие или отсутствие смещения. При переломе обеих костей наблюдаются локальная боль, сильно выраженная деформация предплечья с патологической подвижностью его на протяжении, крепитация, укорочение предплечья, невозможность сгибания в локтевом суставе, резкая боль при нагрузке.
Перелом одной кости преимущественно бывает в области луча, особенно в нижнем эпифизе и метафизе (типичное место). Для него характерна штыковидная деформация со смещением дистального фрагмента в тыльную сторону (при разгибательном переломе) и проксимального – в ладонную со смещением кисти в сторону луча. Иногда эти переломы бывают вколоченными. Патологическая подвижность бывает при переломах одной кости в области диафиза.
Лечение переломов предплечья консервативное в амбулаторных условиях.
Переломы фаланг, пястных и запястных костей
Переломы фаланг, пястных и запястных костей встречаются при прямых ударах в области кисти. Переломы пястных и фаланговых костей (особенно полные) диагностируют на основании типичных признаков переломов трубчатых костей. Переломы костей запястья диагностировать труднее из-за отсутствия крепитации. Боль, особенно при нагрузке по оси, припухлость и кровоизлияние дают основание заподозрить перелом. Верификация диагноза осуществляется рентгенологическим исследованием кисти в 2 проекциях.
Лечение переломов фаланг, пястных и запястных костей консервативное: ручное вправление с последующей иммобилизацией на 2 нед гипсовой лонгетой.
Патологические переломы костей верхней конечности
Патологические переломы костей верхней конечности встречаются при воспалительных (остеомиелит, туберкулез, сифилис) и опухолевых (саркома, метастазы рака) поражениях костей, а также при дегенеративно-дистрофических процессах, вызванных опухолями (аденомой и раком) паращитовидных желез, миеломной болезнью (болезнь Рустицкого-Калера).
Читайте также:


