От сосцевидного отростка до ключицы
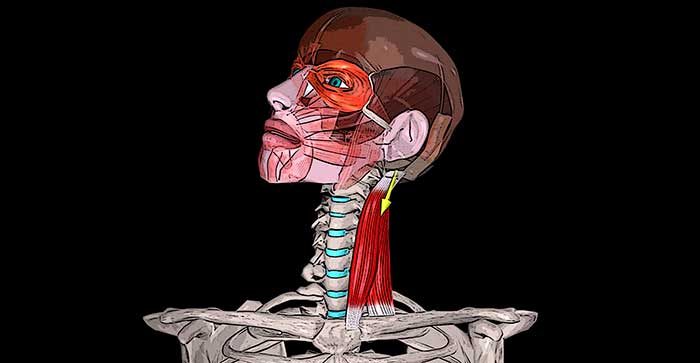
В этой публикации поговорим про виновницу миофасциальной боли в области головы — грудинно-ключично сосцевидную мышцу, которая также может являться причиной ухудшения зрения, слуха, наличия головокружения и нарушения равновесия.
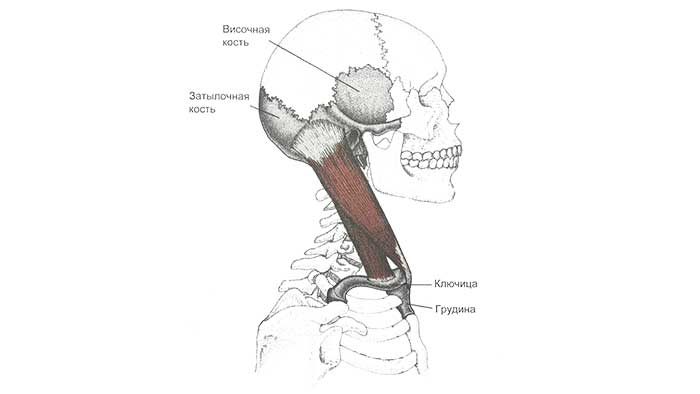
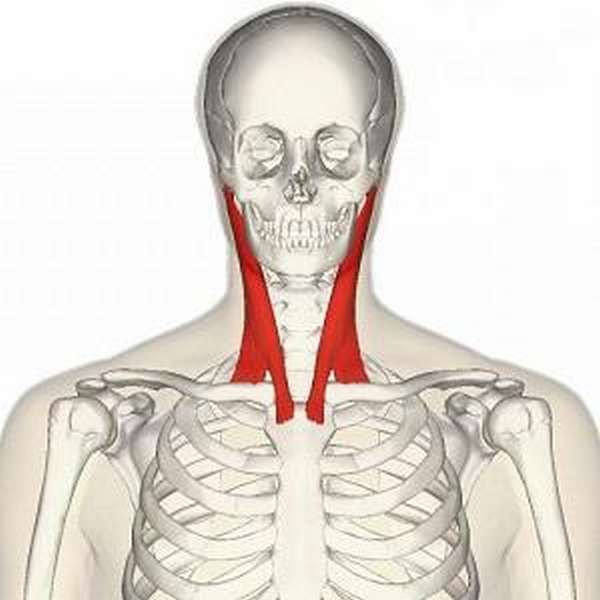
Грудинно-ключично-сосцевидная мышца (musculus sternocleidomastoideus) состоит из двух частей: грудинной и ключичной. Вверху обе части мышцы объединяются в один сухожильно-мышечный тяж и прикрепляются к сосцевидному отростку височной кости и к боковому участку верхней выйной линии затылочной кости. Внизу грудинная часть мышцы крепится к передней поверхности рукоятки грудины, а ключичная часть — к верхней части передней поверхности ключицы.
Работая обеими частями, грудинно-ключично-сосцевидные мышцы сгибают шею и наклоняют голову вперёд, способствуя контакту подбородка с передней поверхностью груди,
а также оказывают противодействие форсированному движению головы назад.
Грудинно-ключично-сосцевидная мышца помогает разгибанию головы в области 1-го и 2-го шейных позвонков (атланто-затылочного и атланто-аксиального суставов), а также осуществляет контроль чрезмерного разгибания шеи.
Вместе с трапециевидной мышцей обе грудинно-ключично-сосцевидные мышцы стабилизируют голову в пространстве, а также активируются при движении нижней челюсти во время разговора или жевания.
Грудинно-ключично-сосцевидная мышца при вертикальном или разогнутом положении головы и шеи участвует в подъёме грудной клетки и является важной дополнительной дыхательной мышцей, особенно во время вдоха, она также принимает участие в акте глотания и оказывает содействие в пространственной ориентации, в ощущении веса и двигательной координации.
При одностороннем сокращении грудинно-ключично-сосцевидная мышца поворачивает лицо в противоположную сторону и разворачивает его вверх.
В содружестве с верхней частью трапециевидной мышцы грудинно-ключично-сосцевидная мышца способствует боковому наклону головы.
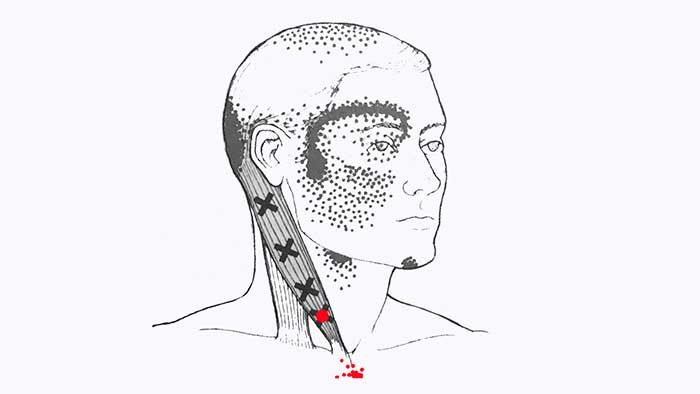
Триггерные точки, расположенные в нижней части грудинного пучка мышцы вызывают боль в области верхней части грудины и могут провоцировать приступообразный кашель.
Триггеры, находящиеся в середине грудной части мышцы отдают боль в верхнюю челюсть, в надглазничную область и в глубину орбиты глаза на стороне поражения.
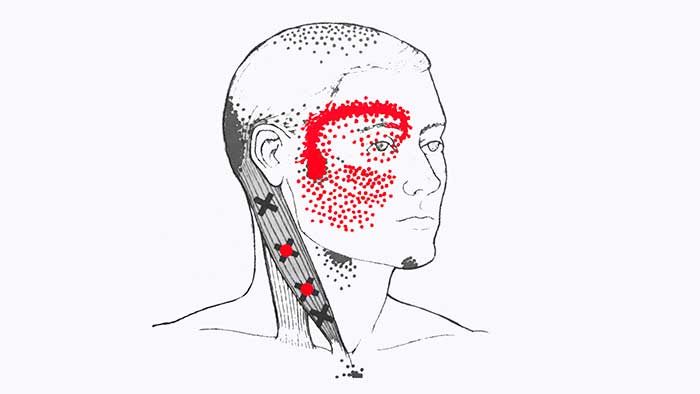
Триггерные точки, расположенные вдоль внутреннего края средней части грудинного пучка грудинно-ключично-сосцевидной мышцы вызывают болезненные ощущения в глотке и в спинке языка, провоцируя болезненное першение в горле, а также отдают боль в область на верхушке подбородка.
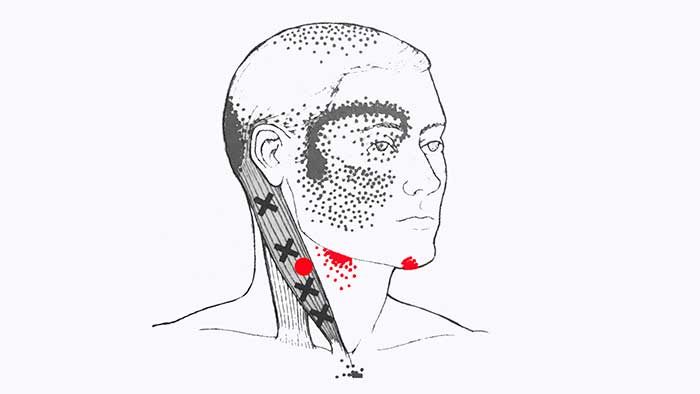
Миофасциальные триггерные точки, которые находятся на верхнем конце грудинной части мышцы вызывают боль в области затылочного выступа и макушки головы.
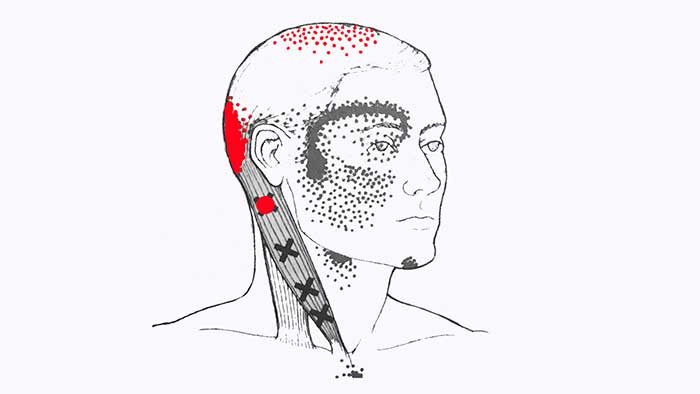
При поражении грудинной части грудинно-ключично-сосцевидной мышцы помимо вышеописанных болевых паттернов может возникать избыточное слезотечение, покраснение глаза, конъюнктивит, сужение глазной щели, нарушение зрения в виде размытости изображения и нечёткости восприятия света. Иногда на поражённой стороне может развиваться заложенность носа и застой в верхнечелюстной (гайморовой) пазухе. Также триггерные точки, находящиеся в грудинной части мышцы могут вызывать одностороннее притупление слуха.
Триггеры, находящиеся в средней части ключичного пучка грудинно-ключично-сосцевидной мышцы отражают боль в область лба,
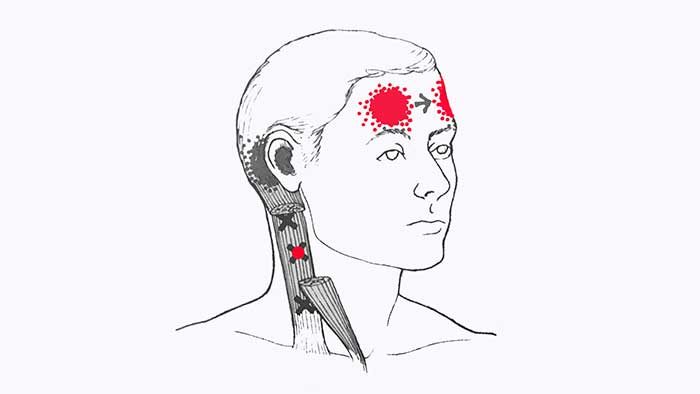
а триггерные точки верхней части — отдают боль в глубину ушной раковины, распространяясь на пространство позади уха.
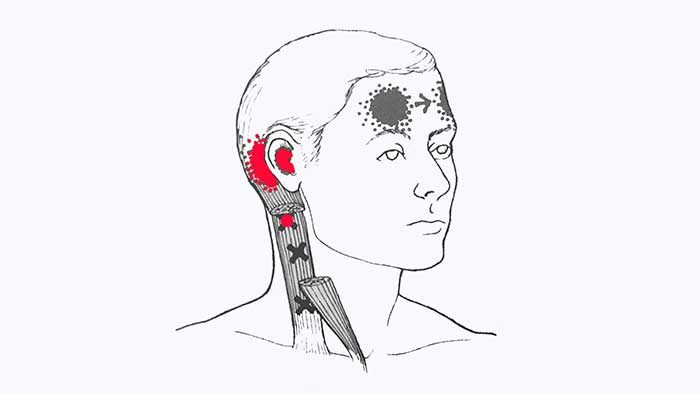
Так как у человека грудинно-ключично-сосцевидная мышца является одним из главных источников ощущения пространственного положения головы, то при поражении ключичной части мышцы могут наблюдаться пространственные нарушения, головокружение или ощущение кружения объектов в результате движения головы, обморочное состояние, нарушение равновесия, которое иногда приводит к падению. Некоторые реакции могут иметь преувеличенный вид, например, при взгляде вверх может возникнуть ощущение падения назад или при лежании может возникать иллюзия, что кровать наклонена.
Человек, с наличием триггерных точек в грудинно-ключично-сосцевидной мышце, испытывает проблемы с определением веса предметов, что может являться дополнительным диагностическим тестом для определения поражённой мышцы. Так, если человеку предложить оценить вес двух одинаковых предметов, равных по массе, сложность обнаружится на стороне поражённой мышцы и предмет на этой стороне будет ощущаться как более лёгкий.
Развитие и активация триггерных точек в грудинно-ключично-сосцевидной мышце связана с рядом факторов, приводящих к острой или хронической перегрузке мышцы.
Переднее положение головы во время работы за компьютером или чрезмерный передний наклон головы, например во время просмотра длинного видео на смартфоне или боковой наклон головы во время длительного телефонного разговора приводят к укорочению мышцы и развитию в ней триггерных точек.
Сон на двух подушках также приведёт к резкому сгибанию шеи и длительному укорочению мышцы.
Деятельность, связанная с перегрузкой мышцы при длительном разгибании шеи или постоянном подъёме рук над головой, например, покраска потолка, развешивание белья, игра в волейбол или занятие греблей также может привести к образованию и активации триггеров.
Любая причина, приводящая к возникновению бокового искривления позвоночника или нарушению походки будет способствовать искривлению плечевого пояса и чрезмерной перегрузке грудинно-ключично-сосцевидной мышцы и лестничных мышц.
При горизонтальном чтении с поворотом головы в одну из сторон также может наблюдаться активация миофасциальных триггерных точек.
Наличие хронического кашля, бронхиальной астмы и ряда других заболеваний вызывает перегрузку дополнительных дыхательных мышц, к которым относится грудинно-ключично-сосцевидная мышца, и способствует развитию сильной головной боли во время приступов кашля.
Тугой галстук или воротник рубашки могут осуществлять сдавление мышцы, приводя к активизации триггеров и развитию отражённой боли.
При поражении грудинно-ключично-сосцевидной мышцы может наблюдаться ограничение наклона головы и её поворота.
Наличие триггерных точек в одной грудинно-ключично-сосцевидной мышце чаще всего приводит к образованию триггеров и в другой. Миофасциальные триггерные точки также могут появляться в лестничных мышцах, мышце поднимающей лопатку, верхней части трапециевидной мышцы и других мышцах шеи, а также в мышцах головы: в жевательных, круговой мышце глаза и лобной мышце.
Подтвердить наличие триггерных точек в грудинно-ключично-сосцевидной мышце можно путём её самостоятельной пальпации, обнаружив уплотнённый пучок мышечных волокон с характерной болезненностью при надавливании в результате чего возникает характерная отражённая боль, описанная выше. Осуществите захват одного из пучков мышцы между большим и остальными пальцами кисти и пройдите по всей длине.
Устранить триггерные точки в данной мышце можно самостоятельно путём нежного и продолжительного надавливания на обнаруженный уплотнённый участок с последующим мягким вытяжением мышцы. При сильно активных триггерах Вы моментально ощутите головную боль. Несмотря на то, что боль при надавливании может быть достаточно выраженной, не бойтесь работать с этими мышцами. Даже если симптомы исчезнут после первого раза, массируйте эти мышцы ещё в течение нескольких дней или даже недель до тех пор, пока в них не останется болезненных участков.
После проведения самостоятельного механического воздействия обязательно вытяните мышцу. Для вытяжения грудинно-ключично сосцевидной мышцы необходимо разогнуть шею и наклонить голову в противоположную от поражённой мышцы сторону, зафиксировав конечное положение в течение 1-3 минут и осуществив глубокое спокойное дыхание через нос.
Но следует иметь ввиду, что описанная выше техника является всего лишь “скорой помощью”, которая воздействует на конечное звено патологической цепи. Для того, чтобы создать условия, при которых триггерные точки больше не будут образовываться необходимо устранить все длительно существующие вредные факторы. Нельзя допускать наличия длительного переднего положения головы, округлённых кпереди плеч. Необходимо произвести коррекцию положения головы во время ходьбы и длительного сидения.
Телефонную трубку во время разговора необходимо держать возле уха или использовать гарнитуру, не наклоняя голову вбок. Смартфон или планшент необходимо располагать на уровне лица, не наклоняя голову вниз. При занятия плаванием следует избегать стиля кроль, т.к. в нём необходимо постоянно поворачивать голову вбок, чтобы сделать вдох. Также необходимо всячески избегать положений с длительным удержанием головы в разогнутом состоянии и подъёмом рук, например, при покраске потолка.
При наличии выраженной ассиметрии тела необходимо выявить её причину и добиться корректировки, что приведёт к выравнивания верхнего плечевого пояса.
Особое место в профилактике и устранении триггеров в грудинно-ключично-сосцевидной мышце занимает выбор подушки и положения во время сна. Если человек спит на спине, то под шею должна быть подложена маленькая подушка или валик, сохраняющие физиологический лордоз шейного отдела позвоночника или же передние края большой подушки должны быть выведены вперёд. Нужно всячески избегать поворота головы во время сна и, как следствие, длительного укорочения мышцы. Не стоит спать на спине с поворотом головы вбок. Лёжа на боку следует расположить подушку между головой и плечевым суставом, но никак не под плечевым суставом и смещённым подбородком, т.к. это может спровоцировать не только активацию триггеров в грудинно-ключично-сосцевидной мышце, но также и в лестничных мышцах, что может явиться причиной боли в руке, на которую приходится вес тела.
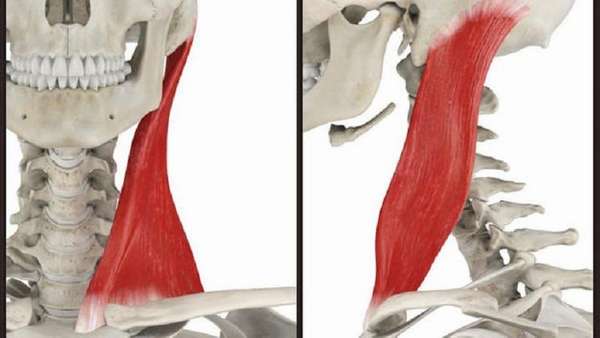
Проксимальное прикрепление. Сосцевидный отросток и латеральная половина верхней выйной линии затылочной кости.
Дистальное прикрепление. Ключичная головка: верхняя граница передней поверхности медиальной трети ключицы. Грудинная головка: передняя поверхность рукоятки грудины — расположена медиальнее и более подкожно, чем ключичная головка.
Функция. При одностороннем сокращении мышцы голова наклоняется в ту же сторону, и вместе с тем лицо поворачивается в противоположную сторону. При двустороннем сокращении происходит выпрямление головы и шеи; также голова закидывается назад при жевании, а при фиксированной голове мышца, приподнимая грудину, участвует в акте вдоха.
Пальпация. Для локализации грудинно-ключично-сосцевидной мышцы следует идентифицировать следующие структуры:
• Сосцевидный отросток — следуйте вдоль основания затылочной кости в латеральном направлении — наиболее латеральный округлый выступ и является сосцевидным отростком.
• Ключица — проследите искривленную поверхность ключицы от ее сочленения с рукояткой грудины до сочленения с акромионом (гребнем лопатки). В медиальной части контур ключицы выпуклый, в латеральной — вогнутый.
• Грудинно-ключичный сустав — расположен латеральнее яремной выемки на рукоятке грудины. В месте сочленения ключица несколько возвышается над рукояткой. Опускание и поднимание плеча при пальпации поможет различить грудинную и ключичную части сустава.
• Поперечный отросток позвонка С1. Найдите угол нижней челюсти, расположенный при переходе тела нижней челюсти в задний край ветви нижней челюсти. Кзади от угла нижней челюсти и кпереди от сосцевидного отростка у некоторых людей пальпируется поперечный отросток позвонка С1. Пальпировать его следует билатерально и очень мягко, т.к. эта область обладает повышенной чувствительностью.
Пальпировать грудинно-ключично-сосцевидную мышцу следует у пациента, лежащего на спине, начиная с сосцевидного отростка. Найдите утонченную проксимальную часть мышцы. Указательным пальцем проследите медиальную границу мышцы, а безымянным — латеральную.
Поместите средний палец вдоль брюшка мышцы и ведите его вниз до места прикрепления к рукоятке грудины и ключице. Предложите пациенту повернуть подбородок в сторону, противоположную исследуемой мышце, для четкого распознавания более тонкой и струноподобной в своем начале ключичной головки от более широкой и плоской грудинной головки.

Следует отметить, что места прикрепления к основанию черепа грудинно-ключично-сосцевидной и трапециевидной мышц смыкаются и разделены сосцевидным отростком. Места же их прикрепления к верхней поверхности ключицы не смыкаются.
Болевой паттерн. Ключичная головка: боль локализуется в области лба, при усилении боли она распространяется через лоб на противоположную сторону головы. Грудинная головка: боли в щеке, виске и глазнице; боль распространяется от щеки в верхнюю челюсть через надглазничный гребень. Боли в области макушки и повышенная чувствительность скальпа. Среди других симптомов: сухой кашель, слезотечение и покраснение глаза.
Причинные или поддерживающие факторы.
Механическая перегрузка при разгибании головы или растяжении мышцы; хронический поворот головы в одну сторону; сжатие шеи; парадоксальное дыхание или хронический кашель.
Сателлитные триггерные точки. Контрлатеральная грудинно-ключично-сосцевидная мышца, лестничные мышцы, мышца, поднимающая лопатку, трапециевидная мышца, ременная мышца шеи, большая грудная мышца.
Поражаемая система органов. Дыхательная система; глаза, уши, глотка, носовые синусы.
Ассоциированные зоны, меридианы и точки.
Вентральная и латеральная зоны. Ножной меридиан желудка ян-мин. ST 10, 11, 12; СО 17, 18; SJ 16, SI 16.
Упражнения на растяжение.
1. Ключичная головка: запрокиньте голову назад и поверните лицо в сторону. Будет растягиваться ключичная головка мышцы противоположной стороны.
2. Грудинная головка: поверните голову, затем подтяните подбородок к плечу. Будет растягиваться грудинная головка мышцы той же стороны.
Укрепляющие упражнения. Изометрические против небольшого сопротивления.
1. Положите ладонь на лоб для создания противодействия, нажимайте лбом на сопротивляющуюся ладонь.
2. Сцепите руки за головой, нажимайте головой назад на сопротивляющиеся руки.
В повседневной жизни мы часто сталкиваемся с такими явлениями, как боли в шее. Нас также могут беспокоить дискомфорт при движениях и невозможность повернуть голову. Одной из причин подобного состояния может быть воспаление грудино-ключично-сосцевидной мышцы. Об ее анатомии, функциях и причинах боли поговорим в данной статье.
Особенности строения
Грудино-ключично-сосцевидная мышца относится к поверхностным мышцам шеи. Она играет важную роль в запрокидывании и осуществлении поворотов головы в стороны.
Эту мышцу довольно легко увидеть. Она выглядит как цилиндрический тяж, похожий на ремешок, который проходит по диагонали от задней части уха к ключице и грудине и сужается в местах его прикрепления к костным фрагментам.
Грудино-ключично-сосцевидная мышца является частью поверхностной группы мышц, известных как переднебоковые сгибатели шеи. Она состоит из мышечных волокон, объединенных в пучки и покрытых собственной фасцией.
Справка. Фасция — это тонкий слой соединительной ткани, который покрывает мышечные волокна, что позволяет им сокращаться отдельно друг от друга.
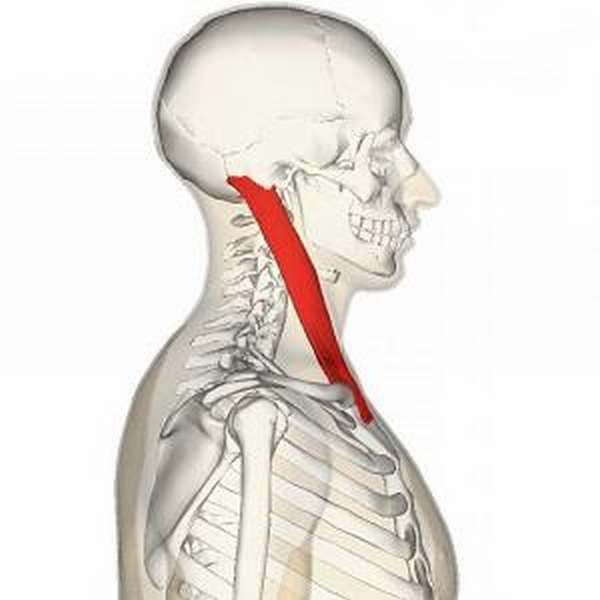
Мышечные пучки, покрытые фасцией, называются брюшками. У грудино-ключично-сосцевидной мышцы два брюшка, каждое из которых выполняет определенную функцию и прикрепляется к костным ориентирам. Один конец мышцы прикреплен к передней поверхности грудины, а другой — на верхней поверхности ключицы, ближе к ее средней линии.
Еще один конец грудино-ключично-сосцевидной мышцы крепится к сосцевидному отростку височной кости. Он представляет собой костный выступ из губчатой костной ткани и включает множество костных балок, которые расположены под углом относительно друг друга. Между балками находятся воздушные полости. Такие особенности строения значительно уменьшают вес костей черепа.
Где находится сосцевидный отросток? Самостоятельно найти его очень легко. Для этого нужно коснуться пальцами места позади и немного ниже уха. Несколько волокон данной мышцы прикрепляются к затылочной кости, которая расположена рядом с сосцевидным отростком.
Функции
Сокращения грудино-ключично-сосцевидной мышцы могут приводить к разным эффектам. Это зависит от количества пучков, вовлеченных в сокращение. Если сокращается одно брюшко, то голова совершает наклон в ту сторону, на которой расположена сокращенная мышца. Например, при сокращении одного брюшка правой грудино-ключично-сосцевидной мышцы голова наклоняется вправо.
Когда речь заходит о поворотах головы, то здесь действует противоположное правило. Брюшко правой грудино-ключично-сосцевидной мышцы, сокращаясь, поворачивает голову влево, и наоборот. В этот момент происходит не только поворот головы, но и некоторое отведение лица вверх. Это обстоятельство связано с особенностями мест прикрепления мышечных пучков.
В случае сокращения грудино-ключично-сосцевидной мышцы целиком происходит кивательное движение головы вперед, подбородок опускается вниз. При растяжении данной мышцы происходит обратное движение: подбородок поднимается вверх, голова запрокидывается назад.
Кроме того, грудино-ключично-сосцевидная мышца принимает участие в дыхании. Она приподнимает ключицы и грудину, увеличивая тем самым пространство грудной клетки во время совершения вдоха. При расслаблении этой мышцы происходит опускание верхнего отдела грудной клетки, что способствует выходу воздуха из легких.
Грудино-ключично-сосцевидные мышцы зеркально расположены с двух сторон шеи человека. В норме их длина и сократительная способность одинаковы с каждой стороны.
Существуют врожденные и приобретенные патологические состояния, при которых строение правой и левой грудино-ключично-сосцевидной мышц будет неодинаково. Одним из таких патологических состояний является врожденная кривошея.
Это наследственное заболевание, которое характеризуется разной длиной мышечных пучков в рассматриваемой мышце: голова постоянно находится в состоянии поворота в какую-либо сторону. Данная патология является врожденной и лечится хирургическим путем.

Причины боли и воспаления
Почему болит грудино-ключично-сосцевидная мышца? Основная причина болей — появление воспалительной реакции. При болях в мышцах такая реакция называется миозитом.
Миозит — это воспаление одной или нескольких мышц, которое характеризуется болью, покраснением кожи, повышением локальной температуры. Во время болезни мышца увеличена в объеме, ее сократительная способность резко снижается.
К основным причинам воспаления грудино-ключично-сосцевидной мышцы можно отнести переохлаждения, ушибы, растяжения, чрезмерное мышечное напряжение, микроразрывы и др.
Одной из наиболее частых причин болей в шее является переохлаждение шейных мышц. Грудино-ключично-сосцевидная мышца относится к поверхностной группе мышц и повреждается чаще всего. Особенно подобному виду повреждений способствуют сквозняки.
Частой причиной воспалений можно считать и чрезмерное мышечное напряжение. Этому способствует постоянное удержание головы в одном и том же неудобном положении длительное время. При этом происходит спазм мышцы, что приводит к повышенному расходу энергии в мышечных клетках.
При резком ударе, быстром и сильном движении в мышечной ткани могут образовываться гематомы и микроразрывы. Движения в мышце становятся болезненными, при пальпации отмечается резкая локальная боль, а иногда и припухлость в месте повреждения.
Кроме того, воспаление в мышце может быть вызвано различными вирусами.
Симптомы повреждения
Основными симптомами при воспалении грудино-ключично-сосцевидной мышцы являются болевые ощущения в переднебоковой части шеи, повышение локальной температуры, боль при поворотах головы и наклонах в сторону.
Как правило, поражается только одна мышечная структура, поэтому и симптомы будут ярко выражены только с одной стороны. При пальпации можно обнаружить увеличение мышцы в объеме и некоторое ее уплотнение.
Лечение
Чтобы правильно начать лечение, необходимо поставить корректный диагноз. Перед тем как применять методики лечения миозитов, необходимо удостовериться, что боль имеет мышечный характер, нет повреждений близко расположенных органов. Для этого необходимо обратиться за консультацией к специалисту.
Важно! Не занимайтесь самолечением. При появлении болей сразу обращайтесь к специалисту.
Лечение мышечного воспаления нужно начинать с определения его причины.
Если причиной послужила инфекция, то назначают антибактериальные препараты. Подобрать их может только врач. Кроме того, эта группа препаратов отпускается исключительно по рецепту врача.
Если боль связана с переохлаждением, растяжением или перенапряжением, основной способ лечения – снятие симптомов воспаления в грудино-ключично-сосцевидной мышце. Для этого можно использовать НПВС или комбинированные препараты с нестероидными противовоспалительными компонентами в составе.
Справка. НПВС (нестероидные противовоспалительные средства) – это группа препаратов, которые обладают способностью в разной степени снижать симптомы воспаления.
На сегодняшний день в аптечной сети появилось много комбинированных препаратов, которые имеют в составе различные НПВС с выраженными в разной степени полезными эффектами. К ним относятся «,Пенталгин»,, «,Нурофен«,, «,Некст»,, «,Ибуклин»,, «,Спазмалгон», и др.
Препараты данной группы быстро снимают боль и спазм, оказывают противовоспалительное и жаропонижающее действие. При длительном применении они могут вызывать такие побочные реакции, как поражение слизистой оболочки желудка и двенадцатиперстной кишки, почек, развитие аллергических реакций, в том числе бронхиальной астмы.
При мышечных болях лучше использовать селективные НПВС. Они быстро снижают воспаление, не вызывая при этом побочных эффектов, характерных для неселективных представителей данной группы.
К группе селективных НПВС относят нимесулид и мелоксикам. Эти вещества избирательно блокируют синтез фермента, отвечающего за запуск воспалительной реакции (ЦОГ-2). Они уменьшают боль, температуру и покраснение. Курс лечения данной группой препаратов составляет 3-5 дней. Если после этого срока симптомы воспаления сохраняются, обязательно обратитесь к врачу.
Существуют и местные способы лечения мышечного воспаления. Для этого применяют различные согревающие компрессы и мази. Лучше использовать мази и гели с противовоспалительным или обезболивающим компонентом в составе.
Важно! Разогревающие мази нужно использовать с особой осторожностью. При длительном и частом применении разогрев области шеи может вызвать патологические изменения в шейных лимфатических узлах, что способствует появлению симптомов системного воспаления (чувство жара, озноб, ломота в теле, головная боль, изменения в анализах крови и мочи и др.).
Хороший способ местного лечения мышечной боли – компресс с препаратом «,Мелоксикам»,. Это комбинированный раствор для наружного применения, в составе которого содержатся ментол, новокаин и анестезин. Вместе они способствуют уменьшению боли, снижению воспаления и быстрому охлаждению кожи над воспаленной мышцей.
Препарат не оказывает системного действия, так как в кровь почти не всасывается. Согласно инструкции, его нужно втирать в болезненные участки по 2-3 раза в день в течение длительного времени, пока не уйдет болевой синдром.
«,Кетонал крем», – еще один популярный препарат для уменьшения боли в мышцах и суставах. Действующее вещество здесь — кетопрофен. Это представитель нестероидных противовоспалительных средств. Несмотря на то, что он является неселективным, побочных эффектов, свойственных данной группе препаратов, он почти не вызывает. Это связано с тем, что средства местного применения почти не всасываются в системный кровоток, а работают только на конкретном участке.
Сегодня существует множество препаратов для местного лечения боли и воспаления. Чтобы разобраться в особенностях действия каждого из них, внимательно читайте инструкцию по применению, не забывая консультироваться с врачом.
Кроме медикаментозного лечения, можно использовать методы, которые относятся к физиотерапии. Один из основных — массаж воспаленной мышцы.
Что важно знать при выполнении массажа грудино-ключично-сосцевидной мышцы самому себе:
- Нельзя сразу с силой мять воспаленную неразогретую мышцу. Начать лучше всего с легких поглаживающих движений, затем перейти к более интенсивному поглаживанию. Это поможет вам разогреть мышечные волокна, что будет способствовать лучшему удалению из них молочной кислоты.
- После того как вы разогрели мышцу, можно переходить к разминанию более глубоких мышечных слоев.
- Завершить массаж нужно легкими поглаживающими движениями.
Делать его рекомендуется постоянно или курсами по несколько дней. Так вы сможете добиться более быстрого эффекта.
Профилактика
Основной метод профилактики боли в мышцах – рациональное использование возможностей человеческого организма. Избегайте сквозняков, длительного нахождения в одной позе, в зимнее время года не отказывайтесь от шарфов и закрытых воротников. Это поможет вам избежать местных переохлаждений и воспалений различных мышечных структур.
Существуют специальные комплексы упражнений, которые помогают расслабить перенапряженную мышцу и вовремя предотвратить ее дальнейшее повреждение и воспаление.
Данные упражнения направлены на поддержание нормального кровотока в мышце и своевременный отток молочной кислоты:
- После длительного нахождения головы и шеи в неудобном положении необходимо совершить несколько движений в грудино-ключично-сосцевидной мышце. Для этого медленно поверните голову вправо и влево, затем наклоните ее вперед. Повторите несколько раз.Важно! Нельзя сильно запрокидывать голову назад. Это может снизить приток крови к головному мозгу и вызвать обморок.
- После совершения активных движений рекомендуется осуществить растягивание мышечных волокон. Для этого поверните голову в сторону и немного надавите на подбородок, совершая давление в сторону поворота головы. Такое же движение повторите и с противоположной стороны.
Выполнение разгружающих упражнений поможет улучшить кровообращение в мышцах шеи, снимет спазм и будет способствовать уменьшению боли в грудино-ключично-сосцевидной мышце.
Заключение
Боль в грудино-ключично-сосцевидной мышце – неприятное состояние, которое часто встречается в повседневной жизни и может быть вызвано разными причинами. К основным из них относятся перенапряжение и переохлаждение мышечных волокон.
Лечение и профилактика данного патологического состояния должны быть своевременными и грамотными. При появлении болевых ощущений необходимо обратиться за консультацией к специалисту. Врач не только поставит правильный диагноз, но и подберет оптимальное лечение, которое подойдет именно вам.
Мастоидит
Обычно мастоидит начинается вслед (через 1—2 дня) за острым средним отитом, реже — во время его течения. Изменения в сосцевидном отростке при типичном мастоидите различны в зависимости от стадии заболевания. Выделяют экссудативную (первая) и пролиферативно-альтеративную (вторая) стадии мастоидита. В зависимости от стадии заболевания определяется и лечебная тактика. Первая стадия характеризуется локализацией процесса в мукознопериостальном слое, при этом кость в процесс еще не вовлечена, ячейки отростка выполнены экссудатом, слизистая оболочка их воспалена и резко утолщена. Вторая стадия характеризуется разрушением кости остеокластами, образованием грануляций и новообразованием кости остеобластами; костные перегородки между ячейками некротизируются и ячейки сливаются, образуя полость, наполненную гноем (эмпиема сосцевидного отростка). Процесс разрушения кости может дойти до твердой мозговой оболочки средней или задней черепных ямок и вызвать различные внутричерепные осложнения. При разрушении одной из стенок сосцевидного отростка гной может прорваться под его надкостницу на поверхность (субпериостальный абсцесс) с наружной или внутренней стороны отростка и часто через его верхушку или спуститься по фасциальным пространствам между мышцами, образуя гнойный натечник в области шеи (мастоидит Бецольда).
Клиническая картина. Клинические проявления мастоидита характеризуются общими и местными симптомами. Общие симптомы — ухудшение общего состояния, повышение температуры тела, воспалительные изменения состава крови и т.д. Учет их в динамике течения процесса имеет диагностическую ценность при подозрении на возможное вовлечение в воспаление сосцевидного отростка, особенно в сочетании с субъективными и местными объективными симптомами. К субъективным симптомам относятся боль, шум и тугоухость. Иногда боль или локализуется в ухе и сосцевидном отростке, или охватывает половину головы на стороне поражения и усиливается ночью; шум в голове бывает пульсирующим, как правило, на стороне больного уха. У части больных возникает тугоухость по типу поражения звукопроводящего аппарата, у других слух может оставаться близким к норме.
При обследовании больного в типичном случае (хотя далеко не всегда), определяют гиперемию и инфильтрацию кожи сосцевидного отростка вследствие периостита. Ушная раковина может быть оттопырена кпереди либо книзу. Пальпаторно сосцевидный отросток резко болезнен, особенно в области верхушки, площадки, нередко по его заднему краю. Активация воспаления в сосцевидном отростке может привести к образованию субпериостального абсцесса за счет прорыва гноя из клеток под надкостницу. С этого времени появляется флюктуация, что определяется пальпаторно. Нужно иметь в виду, что у пожилых субпериостальный абсцесс бывает реже, чем у молодых. Начало мастоидита часто сопровождается повторным повышением температуры тела, что особенно заметно после ее нормализации, наступившей вслед за прободением барабанной перепонки при остром среднем отите. В лейкоцитарной формуле появляется сдвиг влево, отмечаются умеренный лейкоцитоз, постепенное повышение СОЭ; одновременно ухудшается и общее состояние больного, понижается аппетит. Характерным отоскопическим симптомом мастоидита является нависание (опущение) мягких тканей задневерхней стенки костной части наружного слухового прохода у барабанной перепонки, что соответствует проекции передней стенки пещеры. Нависание это вызывается припуханием периоста и давлением патологического содержимого в области aditus ad antrum u antrum. Барабанная перепонка обычно умеренно инфильтрирована, имеет розовые тона в задневерхних отделах, различной формы перфорацию (редко без нее), может иметь типичные изменения, характерные для острого среднего отита; часто гиперемирована. Гноетечение необязательно, но чаще оно бывает пульсирующего характера, профузное, нередко гной сливкообразный; он может быстро заполнять слуховой проход сразу после очистки уха. Иногда к обычному гноетечению через перфорацию в барабанной перепонке присоединяется обильное выделение гноя через заднюю стенку наружного слухового прохода. Установить причину такого усиления гноетечения можно только при тщательной очистке уха и обнаружении свища, откуда выделяется гной.
Признаки мастоидита могут появиться в различные сроки развития острого среднего отита. Так, при скарлатинозном, коревом или постгриппозном отите они нередки в первые дни развития болезни, в других случаях — в более поздние сроки (конец 2-й — начало 3-й недели).
Распространенность процесса в сосцевидном отростке и переход его на соседние анатомические образования зависят и от пневматизации, т.е. развития воздухоносных клеток, которые могут быть в чешуе височной кости, пирамиде, скуловом отростке и т.д. Воспаление в этих местах иногда сопровождается прорывом гноя в окружающие мягкие ткани (в последние годы такие осложнения наблюдаются редко).
В допенициллиновый период нередким осложнением острого среднего отита у пожилых людей была форма мастоидита, описанная Бецольдом (нагноение в области верхушки сосцевидного отростка). Развитие процесса в этом месте связано с тем, что гной через тонкие стенки клеток верхушки, главным образом на ее внутренней поверхности, прорывается под мышцы шеи в область сосудисто-нервного пучка. Отсюда по фасциальным пространствам он может проникнуть в средостение или заглоточное пространство, на переднюю поверхность шейных позвонков. Верхушечно-шейный (бецольдовский) мастоидит характеризуется плотной припухлостью мягких тканей, нередко на протяжении от верхушки сосцевидного отростка до ключицы. Цвет этой припухлости зависит от длительности воспаления, он может быть красным или синюшным. Повороты головы резко болезненны, поэтому больной держит голову в вынужденном положении, наклоненной в больную сторону. При участии в процессе фаллопиева канала и лицевого нерва возникает его парез или паралич по периферическому типу (всех трех ветвей).
В ряде случаев гной из сосцевидного отростка (по мере вовлечения в процесс воздухоносных клеток) проникает в пирамиду височной кости. Локализация в этом месте носит название петрозита, а в области верхушки пирамиды — апицита. Клиническая симптоматика петрозита включает возникновение очень сильной, преимущественно в ночное время, головной боли на стороне больного уха, иррадиирующей либо в глазницу, либо в область лба, виска или зубы.
Подобный болевой синдром при петрозите и апиците объясняется включением в процесс ряда черепных нервов и в первую очередь тройничного, главным образом гассерова узла, находящегося около верхушки пирамиды. При петрозите у больных могут появиться диплопия и ограничение движения глазного яблока кнаружи за счет поражения отводящего нерва (п. abducens). Возникновение птоза, ограничение движений глазного яблока кнутри и книзу связаны с распространением воспаления на глазодвигательный нерв (п. oculomotorius). Со-четанное поражение отводящего и глазодвигательного нервов приводит к офтальмоплегии — полной неподвижности глаза.
В тех случаях, когда воспаление из сосцевидного отростка переходит на нижнюю поверхность пирамиды, возникают симптомы поражения IX, X, XI и XII пар черепных нервов, а именно — ограничение подвижности соответствующей половины мягкого неба, гортани, отклонение в больную сторону высунутого языка и ограничение поднятия плеча. Наибольшую опасность в смысле развития осложнений представляют распространенные формы мастоидита. Возникновение и течение их связано с рядом биологических факторов (возраст больного, общая и местная реактивность организма), вирулентностью микроорганизма, строением височной кости, в частности распространенностью воздухоносных клеток. Особая роль в появлении тяжелых форм мастоидита принадлежит нерациональной терапевтической тактике, бессистемному применению антибиотиков и сульфаниламидных препаратов при остром воспалении среднего уха.
При тяжелом атипичном течении мастоидита может отсутствовать выраженная последовательность стадий развития воспаления, ряд симптомов (боль, гноетечение, температурная реакция и т.д.) не имеют характерной четкости. Так, боль либо не беспокоит совсем, либо бывает слабой, то же можно сказать и о гноетечении. Известны случаи, когда мастоидит протекал при целой барабанной перепонке, т.е. не было перфорации, следовательно, и гноетечения. Вместе с тем следует иметь в виду, что атипичные формы почти всегда сопровождаются обширным разрушением кости. Если кариес кости достигает участков, пограничных с полостью черепа, становится возможным развитие внутричерепных осложнений.
Диагностика. Распознавание типичной формы мастоидита не представляет трудностей и базируется на ряде объективных признаков: обострение заболевания после купирования острого среднего отита, повышение температуры тела, наличие субпериостального абсцесса (при прорыве гноя через кортикальный слой) всегда свидетельствуют о мастоидите. Кроме того, при воспалении сосцевидного отростка наблюдаются обильное гноетечение из уха, пастозность мягких тканей отростка. Патогномоничным симптомом является нависание верхнезадней стенки костного отдела наружного слухового прохода.
Большое значение в диагностике приобретает метод рентгенографии височных костей, в частности сравнение больного и здорового уха (специальная укладка по Шуллеру, Майеру или КТ височных костей). При мастоидите на рентгенограмме выявляют различной интенсивности снижение пневматизации, завуалирование антрума и клеток. Нередко можно видеть (в поздних стадиях процесса) разрушение костных перегородок с образованием участков просветления за счет деструкции кости и скопления гноя.
В плане дифференциальной диагностики мастоидит необходимо отличать от фурункула наружного слухового прохода при локализации его в области задней стенки. В этом случае, как и при мастоидите, позади ушной раковины возникает припухлость мягких тканей. При фурункуле надавливание на козелок, жевание, потягивание за ушную раковину вызывают боль. При мастоидите эти симптомы отсутствуют. Отоскопическая картина этих двух процессов также различна. Так, при фурункуле определяют сужение в перепончато-хрящевом отделе, при мастоидите — в костном (нависание верхнезадней стенки). Слуховая функция при фурункуле в норме, при мастоидите снижена.
Лечение. В зависимости от стадии развития мастоидита применяют консервативную тактику или хирургическую вместе с консервативной. При первой экссудативной стадии обычно в первые дни заболевания лечение консервативное в течение 1 или 2 суток. Отсутствие заметного эффекта указывает на альтеративные изменения в сосцевидном отростке и необходимость операции. Осложненное или тяжелое течение требует безотлагательного хирургического вмешательства. К консервативной терапии относят назначение антибиотиков с учетом переносимости их больным, гипосенсибилизирующих средств и тепловых процедур в первой стадии (УВЧ и СВЧ, согревающего компресса на область уха, сосцевидного отростка). В каждом конкретном случае особое внимание обращают на состояние носа, околоносовых пазух и носоглотки (особенно у ребенка).
Если в течение 1 или 2 сутки излечение при проведении консервативной терапии не наступает, остается или нарастает объективная симптоматика, а также при появлении осложнений в пограничных со средним ухом областях следует производить вскрытие сосцевидного отростка (простую трепанацию) и по ходу распространения патологического процесса удалять некротические ткани.
Прогноз при своевременном обращении больного и эффективном лечении благоприятный.
Профилактика мастоидита предусматривает раннее и рациональное лечение острого среднего отита.
Читайте также:


