Остеосинтез хирургической шейки плечевой кости пластиной
ХИРУРГИЧЕСКАЯ ТЕХНИКА
Новый трехмерный стандарт в плечевом остеосинтезе


- Оптимальное анатомическое строение
- Сниженный риск субакромиального импинжмента
- Трехмерная субхондральная поддержка
- Облегченное крепление мягких тканей

Упрощенная фиксация мягких тканей
- Уникальная конструкция отверстий под лигатуры позволяет после фиксации головки плечевой кости восстановить бугристость
- Отверстия под лигатуры допускают многократное проведение нити для прочной фиксации мягких тканей

Технология направителей
- Заранее установленные одноразовые направители сверла
- Нет необходимости в интраоперационной сборке, что существенно экономит время
- Проводники имеют цветовую маркировку для облегчения идентификации пластины:
красный - правая
лайм - левая
СИСТЕМА СОЗДАНА В ЦЕЛЯХ:
Облегчения восстановления естественных анатомических структур

- Контуры пластин точно повторяют сложный рельеф проксимального отдела плечевой кости
- Проксимальная плечевая пластина выступает в роли репозиционного шаблона и помогает восста-новить естественные анатомические условия.
- Разнообразные 4-миллиметровые субхондральные опорные штифты и винты поддерживают репозицию перелома.
Минимизации субакромиального импинжмента

- Проксимальная плечевая пластина предназначена для установки приблизительно на 3 см дистальнее большой бугристости в целях предотвращения субакромиального импинжмента
- Анатомически контурированная нижняя поверхность обеспечивает восстановление ротации головки плечевой кости
Обеспечения прочности и устойчивости конструкции

- Точное размещение штифтов с заданным углом обеспечивает пространственную субхондральную поддержку для противостояния варусным усилиям во всем объеме движений
- Проксимальные и дистальные блокируемые винты и штифты создают прочную границу сопряжения для обеспечения надежности и устойчивости конструкции
- Тупоконечные субхондральные поддерживающие штифты способствуют повышению стабильности и одновременно предотвращают проникновение через суставную поверхность
Получения предсказуемых и воспроизводимых результатов

- Центральная направляющая спица Киршнера помогает визуально проверить положение пластины
- Ручное сверление с помощью тупоконечных сверел обеспечивает защиту от перфорации суставной поверхности
- Штифты с предварительно заданными углами установки обеспечивают равномерное пространственное распределение внутри головки плечевой кости
- Доступ: дельтовидно-пекторальный
- Идентификация: клювовидный и акромиальный отростки, крепление дельтовидной мышцы
- Создание промежутка между грудной и дельтовидной мышцами
- Продление разреза в дистальном направлении от клювовидного отростка


Изучение перелома при рентгеноскопии
- Необходимы снимки в положении внутренней и внешней ротации, а также иногда в аксиллярной проекции

- Доступ осуществляется через разрез длиной 12-14 см
- Обнаружение и смещение латеральной подкожной вены руки
- Для обеспечения обзора полезно использовать автоматические ранорасширители
Совет: в процессе обеспечения доступа может потребоваться 2,8-миллиметровое сверло для установки пластины

- Осторожно сместить клювовидно-плечевую мышцу медиально
- Найти место крепления грудной мышцы на дне дельтовидно-пекторального пространства
- Мобилизовать проксимальную треть сухожилия грудной мышцы для доступа к двуглавой мышце

Освободить субакромиальное пространство и мобилизовать проксимальный отдел дельтовидной мышцы
Совет: использование большого тупого депрессора головки плечевой кости может облегчить доступ

- Удалите нежизнеспособные ткани из зоны перелома перед репозицией

После хирургической обработки выполняется репозиция отломков путем тракции и непрямых воздействий
Совет: для облегчения репозиции удалите стол Мэйо

- При выраженном раздроблении соединение швами мышц ротаторной манжеты плеча поможет репозиции бугристостей

- Не следует забывать о возможности применения костного трансплантата в целях улучшения заживления

- Выберите пластину соответственно стороне операции (левую или правую)
- Выберите нужную длину пластины (3, 4, 6, 8, 11 или 14 отверстий)
- Закрепите диафиз на плечевой кости 3,8-миллиметровым кортикальным винтом, проведенным через отверстие с прорезью
Советы: - После наложения пластины (следующий этап) необходимо вставить проволочный проводник в установочное устройство
- Разместите пластину на 2- 2.5 см. дистальнее места крепления надостной мышцы, передний край платины должен быть сразу латеральнее межбугорковой борозды плечевой кости

- Введите сверлением 2-миллиметровую спицу через центральное отверстие в проксимальной части пластины. Продвигайтесь медленно и контролируйте траекторию с помощью рентгеноскопии

- Введите спицу в центр головки плечевой кости
- Такое положение пластины снизит риск субакромиальных соударений

- Введите резьбовой проводник сверла в нужное отверстие для штифта
- Просверлите кортикальную пластинку коротким кортикальным сверлом
- По проникновении сквозь ближнюю кортикальную пластинку это сверление следует прекратить
Советы: - Загибание и вращение центрального спицы облегчит установку проводника сверла в пластину
- Для временной фиксации пластины к кости можно использовать другие отверстия для спиц Киршнера. Перед сверлением они также будут обозначать окончательное положение штифтов

- Выполните сверление через проводник сверла 4-миллиметровым сверлом с рукояткой до появления сопротивления субхондральной ткани
- Это будет гарантией того, что штифт захватит субхондральную кость для обеспечения оптимальной фиксации


- При появлении сопротивления следует провести рентгеноскопический контроль и убедиться в том, что наконечник ручного сверла располагается вплотную к субхондральной кости
- Следует действовать осторожно и не допустить проникновения в субхондральную ткань
Советы:
- Измерители глубины имеют смещение в сторону уменьшения истинной глубины на 2,5 мм. Если необходимо обеспечить контакт штифта с субхондральной тканью, то к результату, полученному с помощью измерителя глубины, следует прибавить эти 2,5 мм
- ГЛУБИНУ МОЖНО ИЗМЕРИТЬ ПО РУЧНОМУ СВЕРЛУ ИЛИ ПРИ ПОМОЩИ БЕЗГИЛЬЗОВОГО ИЗМЕРИТЕЛЯ ГЛУБИНЫ. В ОБОИХ СЛУЧАЯХ ЗНАЧЕНИЕ ГЛУБИНЫ СЧИТЫВАЕТСЯ ПО ШКАЛЕ ПРОВОДНИКА СВЕРЛА

- С помощью мононитевой хирургической проволоки из нержавеющей стали прикрепите бугристости к пластине, проведя иглу вблизи места крепления сухожилия, а затем через боковые крепежные устройства пластины
- Скрутите проволоку до получения нужного натяжения


- Диафиз пластины может быть закреплен 90-градусными блокировочными винтами или кортикальными винтами с различной угловой ориентацией
- Используя тканевой протектор с соответствующей концевой частью, выполните сверление надлежащей глубины (дальняя кортикальная пластинка) и измерьте глубину цилиндрическим измерителем
- В качестве 90-градусных винтов используйте утопленные винты
- Не используйте утопленные винты в качестве винтов с различной угловой ориентацией
Советы: перед установкой субхондральных поддерживающих штифтов в качестве альтернативного метода можно использовать стяжные ленты для натяжения проволоки. Это может облегчить репозицию

Переломы плечевой кости составляют в среднем 5-13% всех переломов по отношению ко всем переломам, а переломы проксимального конца плечевой кости составляют 75-80% и встречаются чаще у пожилых и старых людей, что составляет 45-60% повреждений только плечевой кости 3. Поэтому переломы проксимального отдела плечевой кости становятся не только медицинской, но и социальной проблемой и по значимости стоят на втором месте после переломов шейки бедренной кости [5; 6]. Частота переломов хирургической шейки плечевой кости в год составляет 75-90 случаев на 100 000 населения в год [7]. Причем у молодых больных данные повреждения встречаются преимущественно в результате высокоэнергетической травмы, а у пожилых подобные травмы возникают при непрямой травме с незначительным воздействием внешних сил, чаще всего при падении на локоть и кисть на фоне возрастного остеопороза. Так, у 75% пациентов переломы проксимального отдела плечевой кости возникают в возрасте старше 60 лет, при этом у женщин они встречаются в 2-3 раза чаще, что напрямую связано с изменением гормонального фона, вследствие чего развивается остеопороз [8; 9]. Частые переломы в проксимальном отделе плеча объясняются еще и тем, что кортикальный слой этого участка тоньше, а хирургическая шейка плечевой кости является местом перехода фиксированной части плеча, ее головки (место прикрепления связок и мышц), в менее фиксированную, диафиз плечевой кости [10, с. 73].
Для переломов хирургической шейки плеча характерен непрямой механизм травмы и чаще всего обусловлен неосторожным падением на выпрямленную или согнутую руку, в результате чего происходит различное смещение проксимального и дистального отломков плечевой кости. В клинической практике различают следующие переломы хирургической шейки плечевой кости. Если в момент падения рука находится в положении отведения, происходит абдукционный перелом, при этом центральный отломок отведен и ротирован кнаружи, а периферический отломок смещается внутрь, между центральным и периферическим отломками образуется угол, открытый в наружную сторону и назад. В случае если при падении рука находится в положении приведения, возникает аддукционный перелом, при котором центральный отломок отводится и ротируется кнаружи, проксимальный конец дистального отломка смещен кнаружи и кпереди и ротирован кнутри. Между отломками образуется угол, открытый кнутри и кзади. Если рука находилась в среднем положении, то чаще возникает вколоченный перелом хирургической шейки плеча, при этом периферический отломок внедряется в центральный отломок [11, с. 166].
Лечение переломов хирургической шейки плечевой кости осуществляют различными методами, поэтому при выборе метода лечения хирурги основываются на типе перелома, характере смещения отломков, давности травмы, возрасте больного, состоянии костной ткани, сопутствующей патологии [13]. При вколоченных переломах без углового смещения применяют консервативные методы лечения. При переломах хирургической шейки плеча со смещением, как вколоченных, так и невколоченных, лечение проводят постепенной репозицией (скелетное вытяжение), одномоментной репозицией и оперативными методами.
К консервативным методам лечения прибегают только при наличии абсолютных противопоказаний к оперативному вмешательству [14; 15]. В практической травматологии чаще всего пожилым пациентам проводят анестезию места перелома и обеспечивают фиксацию места перелома мягкой поддерживающей повязкой, что позволяет у пожилых больных начать ранние двигательные упражнения и тем самым ограничить хирургические способы лечения [16].
В случае когда консервативным лечением не удается произвести закрытую репозицию или случилось вторичное смещение, необходимо проведение оперативного лечения перелома. Следует отметить, что ручная репозиция не всегда позволяет добиться точного сопоставления костных отломков, так как проксимальный отломок очень короткий и мобильный. Репозиция затрудняется еще и тем, что здесь значительно выражен мышечный массив и часто больные поступают в травматологическое отделение с несвежими или неправильно срастающимися переломами. Установлено, что до 50% переломов плечевой кости сопровождаются интерпозицией мягких тканей, которая препятствует закрытой репозиции, а закрытый остеосинтез по Г.А. Илизарову на этом уровне перелома плечевой кости требует от травматолога высокого уровня знаний и мастерства. Неудовлетворение консервативными методами лечения высоких переломов плечевой кости вынуждает травматологов искать более совершенные способы оперативного лечения [17; 18]. Преимуществами хирургического метода лечения являются: полная репозиция отломков плечевой кости, ранняя мобильность верхней конечности, возможность ранней реабилитации и хороший функциональный результат [19].
В некоторых случаях специалисты применяют закрытую репозицию с чрескожной фиксацией спицами. Преимущество данной методики заключается в довольно малой степени нарушения кровоснабжения отломков, и, в отличие от традиционных открытых репозиций, она в несколько раз снижает вероятность развития рубцевания в плечелопаточном пространстве, положительно влияя на реабилитацию. Поскольку не всегда удается достичь репозиции отломков плечевой кости, у данного метода присутствуют и недостатки: высокая вероятность миграции спиц и риск повреждения сосудов и нервов [20].
Для остеосинтеза проксимального и диафизарного отделов плечевой кости применяют разрез от акромиально-ключичного сочленения по ходу дельтовидно-грудной борозды к нижнему краю большой грудной мышцы. Условием успеха оперативного лечения переломов считают атравматичность операции. В связи с этим рекомендуются методы малоинвазивного остеосинтеза. В свою очередь оперативные методы лечения подразделяют на: 1) внеочаговый остеосинтез аппаратами внешней фиксации различных компоновок; 2) погружной остеосинтез. Наибольшее распространение имеет погружной остеосинтез. В связи с этим предложено много различных методов фиксации отломков, разные фиксаторы: винты, пластины (Т-образные, угловые и др.), фиксаторы с термомеханической памятью формы и др. [21]. При отсутствии остеопороза у пациентов с переломами проксимального отдела плечевой кости возможно применение операций – металлоостеосинтез или эндопротезирование плечевого сустава.
В то же время использование остеосинтеза плеча вследствие остеопороза с вероятностью несращения плечевой кости ограничено, к тому же это может нанести дополнительную травматизацию пациенту, учитывая возраст. Применение металлических конструкций на фоне остеопороза не обеспечивает даже первичной стабильности костных фрагментов, и, следовательно, отсутствуют условия для хорошего сращения плечевой кости. Поэтому для лечения пациентов пожилого и старческого возраста с переломами проксимального отдела плечевой кости необходимо использовать малоинвазивные методы и малотравматичные фиксаторы, не приводящие к дополнительному повреждению костной и мягких тканей, что будет являться операцией выбора у данных пациентов [22]. Фиксатор должен обеспечивать стабильность остеосинтеза на весь период лечения с последующим восстановлением двигательной функции конечности.
Целью работы является оценка эффективности остеосинтеза хирургической шейки плечевой кости двубраншевым интрамедуллярным фиксатором, изготовленным из спицы Илизарова на основе авторского способа операции.
Материал и методы: результаты исследования основывались на оперативном лечении 98 пациентов, пребывавших в травматологическом отделении стационара, в возрасте от 60 до 88 лет, из которых пациентов мужчин было 31 человек, а пациентов женского пола – 67 человек.
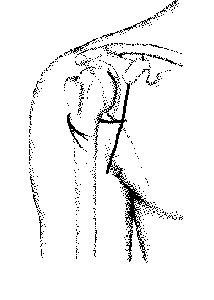
Рис. 1. Передний доступ к хирургической шейке плечевой кости
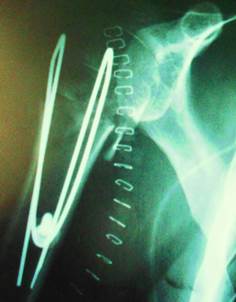
Рис. 2. Остеосинтез хирургической шейки плечевой кости
В послеоперационном периоде иммобилизацию осуществляли мягкой повязкой в течение 4 недель. После оперативного вмешательства на плечевой кости пациенты в течение всего срока пребывания в стационаре занимались лечебной гимнастикой на лучезапястном и локтевом суставах. На 4-5-е сутки с момента операции после рентгенологического контроля, дополнительно к ЛФК, им назначали физиотерапевтическое лечение. На 9-10-е сутки пациенты выписывались под наблюдение травматолога по месту жительства с рекомендациями лечащего врача. Через один месяц пациентам выполняли рентген-контроль для оценки состояния отломков плечевой кости. А также определяли функцию плечевого сустава, и в большинстве случаев функция восстанавливается удовлетворительно: поднятие руки до 110°, отведение в сторону – 90°, отведение руки вместе с лопаткой до 110°, отведение руки назад – 20°. Через год пациентам вновь проводился осмотр травматолога, при котором жалоб обычно не предъявляется. Функция верхней конечности восстанавливалась практически полностью, болевой синдром отсутствовал или был незначительный. Результат такого лечения считается удовлетворительным.
Предложенный способ остеосинтеза плечевой кости иллюстрируется клиническим примером.
Больной К., 70 лет, поступил в клинику 29.09.2013 г. после получения бытовой травмы (упал на крыльце дома на правую руку). Пациент был госпитализирован для оперативного лечения с диагнозом: закрытый оскольчатый перелом хирургической шейки правого плеча со смещением. ИБС, стенокардия напряжения III ф. кл.; мерцательная аритмия. После проведенного обследования выполнена операция по предлагаемому способу. Больной осмотрен 28.10.2013 г. Пациенту выполнен рентген-контроль для оценки состояния отломков. Функция правого плечевого сустава восстановилась удовлетворительно: поднятие руки до 110°, отведение в сторону – 90° и до 110° отведение с лопаткой, отведение руки назад – 20°. Пациент осмотрен через год, жалоб не предъявляет. Функция конечности восстановлена практически полностью. Результат лечения удовлетворительный.
Отдаленные результаты оперативного лечения больных с переломами проксимального отдела плечевой кости оценивали по шкале Neer C.S. [24], поскольку основными симптомами являются боль и нарушение функции (активного отведения и ротации) в плечевом суставе [25]. Шкала оценки представляет собой 100-балльную градацию по следующим критериям: болевой синдром в месте перелома – от 0 до 35 баллов; функция верхней конечности – от 0 до 30 баллов; амплитуда движения в плечевом суставе – от 0 до 25 баллов; наличие анатомических изменений в проксимальном отделе плечевой кости от 0 до 10 баллов.
Отличными признавали результаты лечения, где сумма баллов, по указанным признакам, составляла от 90 до 100. Удовлетворительными признавались результаты в случае, когда симптомы и изменения в плечевой кости оценивались от 80 до 89 баллов. Неудовлетворительными считались результаты исследования пациентов в сумме 70-79 баллов. Плохими считали результаты в сумме менее 70 баллов.
Остеосинтез плечевой кости показан в случаях, когда соединение отломков косной структуры невозможно без проведения оперативного вмешательства. Часто такое явление отмечается при интерпозиции мышц между ними. Для фиксации элементов кости применяются конструкции, которые представляют собой штифты, пластины и винты. Восстановление после проведения хирургической операции продолжительное и требует реабилитации.

Показания к остеосинтезу плечевой кости
Операция при переломе плечевой кости проводится в сложных случаях, когда применение гипсовых повязок, лонгет и фиксирующих ортезов недостаточно. Внутрисуставное нарушение целостности костной структуры, в особенности дистальных метаэпифизов также требует срочного оперативного вмешательства. Довольно часто проблемы с быстрым срастанием тканей сопровождают перелом шейки плечевой кости. К второстепенным причинам, по которым проводится остеосинтез плеча, относятся:
- риск повреждения костными отломками кожных покровов;
- сдавливание мягких тканей;
- ущемление нервных окончаний;
- повреждение кровеносных сосудов;
- неправильное соединение отломков;
- деформационные изменения после срастания;
- повторные нарушения целостности кости;
- образование ложных суставов;
- длительное срастание костной структуры.
Как проводится?
Для проведения остеосинтеза плечевой кости пациента укладывают в горизонтальном положении на операционный стол лицом вверх. При этом пораженная конечность размещается на отдельный придвижной столик. Как правило, ретроградный остеосинтез проводят под общим или проводниковым наркозом. Перед внедрением обрабатывают кожные покровы руки, грудной клетки и лопатки. При помощи стерильных простыней конечность приподымается. Свободной остается рука и дельтовидная область.
Надрез проводится так, чтобы его середина проходила над самим переломом. При диафизарных переломах в обязательном порядке выводится плечевая мышца, а нерв отводится в сторону. Доступ к отломкам кости проводятся по двум направлениям: заднему и переднему. После их соединения накладывается пластина равномерно по элементам костной структуры. После чего происходит фиксация штифтом или винтами. В завершении операции конструкция накрывается мышечными волокнами и нервом. Интрамедуллярный остеосинтез проводится чаще и применяется при переломах кости в нескольких суставных концах. Фиксация отломков проходит при помощи винтов, что предотвращают их вращение.
После остеосинтеза плеча требуется иммобилизация конечности с надежной фиксацией.
Конструкция представлена в нескольких модификациях, что зависит от вида перелома и внедрения в плечевую кость. Поэтому пластина может быть как изогнутой формы, так и прямой, которая полностью соответствует анатомическому строению костной структуры. Крепление проводится при помощи винтов или штифтов. Их количество варьируется в зависимости от физиологических особенностей кости. У пожилых людей из-за пористости костной ткани устанавливается более надежное крепление. Накостный остеосинтез при помощи установления конструкции проводится все чаще, благодаря И. И. Литвинову, который провел научные работы и доказал безопасность методики.
Проводится в легких случаях, когда отломок кости не отходит далеко от места перелома. При этом травматизм тканей сводится к минимуму, а сама конечность может подвергаться нагрузкам на следующий день. Сам штифт — длинный стержень с крючком или отверстием на конце, что способствует надежной фиксации. Его внедряют в костномозговую область в руке, при этом приводя отломки кости в естественное анатомическое положение.
Противопоказания к проведению
Сильные боли при переломе плеча могут сопровождаться шоковым состоянием, при котором нежелательно оперативное вмешательство. А также операция не проводится при сильном кровотечении. Противопоказанием к остеосинтезу служат следующие патологические отклонения:
- переломы с обширным повреждением мягких тканей;
- проникновение загрязнения в рану;
- инфицирование;
- нестабильность пациента;
- сложные сосудистые патологии;
- выраженный остеопороз;
- сопутствующие недуги суставов в активной фазе;
- детский возраст;
- нарушение плотности кости вследствие возрастных изменений.
Как проводится реабилитация?
Восстановительная программа проводится на фоне медикаментозной терапии. Так как после оперативного вмешательства отмечаются боли в пораженной конечности, назначаются болеутоляющие препараты, а также противовоспалительные лекарства и минеральные комплексы. С первого дня иммобилизации применяются средства физической реабилитации в виде ЛФК, массажа и физиотерапии. Двигательная активность начинается с разработки руки и незначительных движений пальцами. Постепенно интенсивность и амплитуда увеличивается. Если рука сильно болит, динамические упражнения заменяются статическими. Физиотерапия применяется через несколько недель после проведения операции и проводится курсами по 10 процедур. Нормальная двигательная активность и полноценное функционирование конечности отмечается на 9 недели. Удаление установленной конструкции проводится только по необходимости.
Остеосинтез (от англ. osteosynthesis) плеча – травматологический метод лечения, основанный на применении металлоконструкций (пластины, штифты, внешние аппараты) для восстановления целостности костей при переломах. Такие операции проводятся, когда вследствие травмы образовались осколки, произошло смещение. Основная задача хирурга – сопоставить обломки и прочно их зафиксировать до полного сращения.
При повреждении головки плеча (внутрисуставные переломы головки и шейки плечевой кости с полным смещением и отрывом проксимальной части) остеосинтез делают методом открытой фиксации. Операция показана, когда фрагменты адекватно кровоснабжаются и не нарушена целостность хрящевого сегмента. Если головка раздроблена, а также нарушено ее питание, существует угроза некроза. Поэтому лучше в таком случае провести эндопротезирование сустава.
В зависимости от клинической картины, остеосинтез плечевого сустава может быть экстрамедуллярным (с применением пластин) или интрамедуллярным (с использованием спиц). Эти две разновидности операций относятся к группе внутренних, то есть погружных. Для фиксации отломков в этом случае могут использоваться винты, спицы, штифты, пластины, проволока. Внешний (чрескожный) вариант – это установка аппаратов внешней фиксации, самый известный – аппарат Илизарова.
Особенности применения штифтов
При внутрикостном оперативном лечении штифты вводят в костномозговую полость длинных частей трубчатых костей. Преимущества методики – низкая травматичность, возможность уже через несколько дней давать нагрузку на травмированную конечность. Операция проводится при поперечных переломах костей с достаточным объемом костномозговой полости. Для более прочной фиксации используют штифты с отверстиями для винтов, которые проводят через кость. Это БИОС, то есть блокированный интрамедуллярный остеосинтез. Также используются самоблокирующиеся штифты Fixion. Они позволяют сделать операцию максимально быстро и используются даже при оскольчатых переломах.
Операции с использованием пластины при переломе плеча
Это накостный вариант хирургического вмешательства. Титановые пластины, устанавливаемые в плечо, различаются по длине, ширине, толщине и форме, что позволяет подобрать оптимальный вариант. К кости пластина крепится винтами. Передовая разработка – фиксаторы с угловой и полиаксиальной стабильностью. В отверстиях пластин и головках винтов есть резьба, за счет этого шляпки винтов фиксируются очень прочно, повышая стабильность костного синтеза.
Аппараты внешней фиксации (чрескожная методика)
Методика позволяет репозиционировать и тщательно зафиксировать отломки, не обнажая область перелома. Ее суть – проведение через костную ткань стержней или спиц, фиксирующихся снаружи в специальном аппарате. Сейчас есть монолатеральные, циркулярные, секторные, полуциркулярные, билатеральные и комбинированные аппараты. Предпочтение чаще отдается стержневым моделям. Использование внешних фиксаторов – незаменимый способ лечения высокоэргичных травм, например минно-взрывных, огнестрельных, которые сопровождаются значительными повреждениями как костей, так и мягких тканей. Периферическое кровоснабжение конечности должно быть сохранено.
В каких случаях проводятся такие операции?
Основные показания к остеосинтезу:
- переломы, которые не могут срастись без механической фиксации отломков;
- расхождение отломков;
- внутрисуставные переломы;
- переломы, при которых есть большая вероятность, что отломки повредят кожу, то есть травма из закрытой станет открытой;
- нахождение мягких тканей между костными фрагментами;
- переломы, осложненные повреждением нерва или магистрального сосуда;
- вторичное смещение фрагментов при консервативном лечении;
- отсутствие возможности провести закрытую репозицию отломков;
- несросшиеся или медленно срастающиеся переломы;
- ложные суставы.
Прогнозы и реабилитация после хирургического лечения
Для контроля заживления пациентам проводится рентгенография, КТ и др. Обычно срок сращения составляет 4-6 месяцев, вне зависимости от области перелома и типа фиксации. Через 1-1,5 года пациенты повторно обращаются к врачу, чтобы удалить металлоконструкцию. Однако это необязательно, можно жить и с ней – титан не вступает ни в какие реакции с тканями и не окисляется. Пластина может приносить едва ощутимый дискомфорт, к которому люди постепенно привыкают, если не хотят повторно оперировать плечо.
В первую неделю после операции присутствует болевой синдром, снимаемый обезболивающими, отечность руки, может повышаться температура тела. Примерно через 12-14 дней снимают швы. В послеоперационном периоде рекомендовано разрабатывать плечо, даже через боль.
Пациентам назначается физиотерапия, направленная на ускорение регенерации, рассасывание уплотнений, предотвращение формирования келоидных рубцов. С этой целью проводится лазерная физиотерапия.
Еще одна методика восстановления – ЛФК. В индивидуальном порядке назначаются упражнения для возвращения подвижности локтевому суставу. Это необходимо, потому что сустав очень быстро теряет гибкость при иммобилизации на протяжении длительного времени. А после операции иногда конечность обездвиживают на 2 месяца. Посещать зал ЛФК не обязательно постоянно. После 2-3 занятий с тренером можно освоить технику выполнения упражнений и делать их дома.
На протяжении примерно полугода будет сохраняться дискомфорт. Сустав будет разгибаться не полностью, рубец будет уплотненным и красным. Пациенты также отмечают утреннюю скованность в суставе, боль при опоре на локоть, слабость руки. Постепенно все это пройдет, а рубец побелеет и станет мягким.
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку (руб.) |
|---|
| Остеосинтез плеча I кат. сложности | от 30000 | от 2998 |
| Остеосинтез плеча II кат. сложности | от 40000 | от 3997 |
| Остеосинтез плеча III кат. сложности | от 50000 | от 4997 |
| Остеосинтез предплечья I кат. сложности | от 15000 | от 1499 |
| Остеосинтез предплечья II кат. сложности | от 20000 | от 1999 |
| Остеосинтез предплечья III кат. сложности | от 30000 | от 2998 |
| Пластика акромиально-ключичного сочленения I кат. сложности | от 22000 | от 2199 |
| Пластика акромиально-ключичного сочленения II кат. сложности | от 30000 | от 2998 |
| Пластика акромиально-ключичного сочленения III кат. сложности | от 40000 | от 3997 |
| Стабилизация плечевого сустава | от 20000 | от 1999 |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Способы оплаты медицинских услуг "СМ-Клиника"
Оплачивать услуги клиники можно любым удобным способом, в том числе наличными средствами, с помощью банковских карт основных платежных систем, а также с помощью карт рассрочки "Совесть" или "Халва":

Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online - администратор свяжется с Вами для подтверждения записи.
Ведущие врачи
Гиниятов Анвар Ринатович

Дунайский пр., 47

Учуров Игорь Федорович

пр. Ударников, 19

Белоусов Евгений Иванович

пр. Ударников, 19

Жулябин Анатолий Викторович

Дунайский пр., 47

Карпушин Андрей Александрович
Доктор медицинских наук

Дунайский пр., 47

Колядин Максим Александрович

Дунайский пр., 47
Попов Евгений Сергеевич

Выборгское шоссе, 17-1

Старостин Алексей Николаевич

пр. Ударников, 19

Данилкин Алексей Валерьевич

пр. Ударников, 19

Карапетян Сергей Вазгенович

Дунайский пр., 47

Митин Андрей Викторович

пр. Ударников, 19

Гарифулин Марат Сагитович

Дунайский пр., 47

Гребенюк Михаил Викторович

пр. Ударников, 19, Выборгское шоссе, 17-1

Енина Екатерина Владимировна

Дунайский пр., 47

Урбанович Сергей Иванович

ул. Маршала Захарова, 20

Борисова Ольга Михайловна

Дунайский пр., 47

Дергулев Игорь Олегович

Дунайский пр., 47

Егоров Александр Анатольевич

пр. Ударников, 19, Выборгское шоссе, 17-1

Кикаев Адлан Олхозурович

ул. Маршала Захарова, 20

Кустиков Антон Александрович

ул. Маршала Захарова, 20
Панфилов Артем Игоревич

ул. Маршала Захарова, 20

Петров Артем Викторович

Дунайский пр., 47, ул. Маршала Захарова, 20

Синев Антон Львович

Выборгское шоссе, 17-1
Адреса




- Хирургия
- О центре
- Врачи
- Лицензии
- Операционный блок
- Стационар
- Отзывы
- Контакты
- Цены
- Наши ресурсы
- Многопрофильный центр СМ-Клиника
- Педиатрическое отделение
- Центр пластической хирургии
- Хирургическое отделение
- Центр вакансий
- СМ-Клиника г. Москва
- Версия для слабовидящих
- Общая информация
- О холдинге
- Юридическая информация
- Карта сайта
- Статьи
- Контакты
-
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Читайте также:




