Онемело под левой лопаткой что это может быть
Покалывающие ощущения, мурашки и онемение в разных частях спины – тревожный признак, который может быть связан не только с временными внешними факторами. Если немеет левая лопатка и область под ней, пациент должен разобраться, в чем причина. Сделать это ему помогут врачи, так как самостоятельная диагностика крайне затруднительна и невозможна без специального оборудования.
Симптомы, сопровождающие онемение в лопатке
В подавляющем большинстве случаев онемение в области лопаток, сопровождающееся дополнительными признаками и говорит о развитии сложных патологических процессов в организме.
- опоясывающие боли в спине, которые то усиливаются, то затухают, локализуются то в одной стороне, то в другой;
- усиленная боль во время двигательной активности;
- апоневроз, парестезии, передача импульсов по всему нервному столу;
- постоянный кашель, не имеющий вирусного и инфекционного происхождения;
- боль, отраженная в сердце, поясницу и другие части тела, жгучая, невыносимая или тянущая;
- гипертонус лопаточных и спинных мышц.
Иногда присоединяются такие дополнительные симптомы, как тошнота и рвота, головокружения. На фоне всего этого у человека развивается усталость, апатия и даже депрессия.
Симптоматика, при которой дополнительные признаки отсутствуют, но сохраняются мурашки и онемение, встречается очень редко. Она может быть связана с начальными стадиями нарушений в головном или спинном мозге, а также в других отделах ЦНС.
Причины онемения в зоне под левой лопаткой
Вызывать онемение под левой лопаткой со спины сзади могут самые разные патологии, но к наиболее распространенным относят нарушения в позвоночнике:
- Остеохондроз шейного и грудного отдела. Из-за высокого содержания сосудов, артерий и нервов в шейной зоне даже после малейшего перенапряжения создаются условия для повреждения нервных окончаний. Если на позвонке формируются остеофиты, развиваются грыжи или протрузии, происходит нарушение венозного оттока, образуются отеки, воспаление и сдавливание спинного мозга.
- Миофасциальный синдром. Проявляется спазмами, напряжением, уплотнением отдельных участков мышц и последующим онемением.
- Болезнь Шпренгеля и другие патологии двигательного аппарата. Болезнь Шпренгеля – это врожденный дефект, сопровождающийся проявлением крыловидной лопатки. Вызывать онемение могут переломы ребра и другие травмы, связанные с надлопаточным нервом.
- Межреберная невралгия. Если защемление нерва и его воспаление произошло ближе к боковой части ребра, боль и онемение могут возникать под левой лопаткой.
Вызывать онемение под лопаткой могут болезни, которые никак не связаны с патологиями позвоночника, нервов.
Вторая по распространенности группа заболеваний, при которых онемение может возникать под левой лопаткой. Среди дополнительных симптомов: вовлечение в процесс левой руки, ключиц, постепенное опущение болей в низ живота, одышка и чувство нехватки воздуха, ощущение остановки сердца, чувство жара и сдавливания. Такими признаками проявляются:
- ишемическое заболевание сердечной мышцы;
- стабильная и нестабильная стенокардия;
- перикардит, инфаркт;
- аневризма аорты;
- пролапс митрального клапана.
Симптомы зачастую снимаются приемом нитроглицерина, но онемение под лопаткой может сохраняться.
Со стороны спины боль и онемение под лопаткой может появляться при поражении левого легкого плевритом, левосторонней пневмонией, трахеобронхитом с вегетативной дисфункцией, острым бронхитом, абсцессом. Эти патологии часто сопровождаются лихорадкой, высокой температурой, тяжестью в груди и сильным кашлем.
В редких случаях провоцировать онемение могут острые формы патологий ЖКТ: язвы, спазмы пищевода, ГЭРБ, панкреатит, но намного реже других болезней.
Диагностика при онемении под лопаткой
Для постановки точного диагноза, выявления причин, по которым немеет спина под левой лопаткой, а также для назначения эффективного лечения требуется пройти комплексное обследование. Начинается оно с изучения состояния сосудов, так как утрата чувствительности в 99% случаев связана с недостатком кровоснабжения:
- Выполняют УЗИ кровеносной системы в области грудной клетки, со спины.
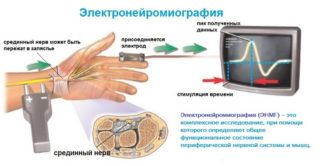
- Назначают электронейромиографию, которая помогает оценить состояние ЦНС, узнать скорость проведения импульсов и выявить локацию сдавленного нервного окончания.
- Для уточнения диагноза невролог назначает рентген, в сложных ситуациях, когда даже после всех этих методов причину онемения найти не удается, назначают МРТ.
Лабораторные анализы назначают не всегда. Но нередко требуется сдача крови на выявление онкомаркеров с целью исключения новообразования.
Если появляются подозрения на сбои в работе ЦНС, пациенту назначают электроэнцефалографию, электромиографию.
Методы лечения
Для устранения боли и онемения терапию нужно начинать с установки схемы лечения причины, запустившей механизм симптомов. Однако дополнительные методы от онемения применять можно. Чаще всего используют народные средства, обсудив их с врачом:
- Ванночки с контрастной водой. Можно принимать контрастный душ, направляя 30-40 секунд на область лопаток холодную воду, затем 60-100 секунд горячую. Постепенно время увеличивают, а проводят процедуру 10 дней подряд перед сном с последующим перерывом. После ванночки или душа можно нанести на зону согревающую мазь.
- Чай из лекарственного донника. Растение заваривают так: на 250 мл кипятка 1 ч. л. травы, настаивают 15 минут. В день нужно выпивать 2 чашки.
- Мазь с эвкалиптом. Делают мазь из камфорного масла и 10 капель эвкалиптового эфира. Наносят перед сном.
- Для чувствительности рук. Берут 150 г чеснока, измельчают, заливают 0,5 л водки и настаивают 2 недели, встряхивая 1 раз в сутки. Принимают внутрь по 5 капель, процедив. Лечатся 4 недели, смешивая настой с чистой водой.
Также при онемении можно делать массаж, используя средство из 10 мл камфорного и 50 мл нашатырного спирта, разведенных в 1 л воды.
Существуют и другие полезные рецепты для возвращения чувствительности рукам при онемении, переходящем с лопаток:
- Готовят кашицу из свежей тыквы, запекают ее и прикладывают к онемевшему участку, укутывают теплой тканью и держат до 3 часов.
- Настойка с водкой и огурцом – смешивают соленый измельченный огурец с 3 стручками острого перца и заливают 0,5 л водки, настаивают 7 дней, потом используют для растирания проблемного места.
- Настой для массажа готовят из 300 г сахара, 100 мл растительного масла, затем смазывают проблемную зону, готовят 1 л воды с 2 ст. л. соли и помещают туда онемевшую руку на 40 минут.
Лекарства при онемении помогают не всегда, назначают их только в комплексе друг с другом. Могут применять обезболивающие средства, если есть выраженные симптомы, миорелаксанты.
Профилактика онемения

Для предотвращения покалываний, мурашек и онемения в области лопаток необходимо заниматься профилактикой заболеваний, при которых развивается этот синдром:
- вести активный образ жизни, заниматься умеренными физическими нагрузками;
- носить комфортную, не слишком тесную и узкую одежду, которая не препятствует кровообращению;
- следует гулять на свежем воздухе хотя бы по 40-50 минут в сутки;
- не злоупотреблять алкоголем и полностью отказаться от курения;
- справляться со стрессом, избегать его, высыпаться – не менее 8 часов в сутки, чтобы организм успевал восстанавливаться;
- правильно питаться, есть полезные углеводы, отказываться от слишком жирных, острых и соленых блюд;
- тепло одеваться в ветреную и холодную погоду, чтобы избегать переохлаждения, а также не сидеть на сквозняке.
При наличии гипертонии нужно сдерживать болезнь приемом подходящих медикаментов. Для профилактики атеросклероза необходимо отказаться от продуктов с высоким содержанием животных жиров.
Онемение в области лопаток может быть спровоцировано разными патологиями сердца, легких и опорно-двигательного аппарата. Для борьбы с ними следует пройти полную диагностику и узнать точный диагноз.

Немеет под левой лопаткой, потому что имеется какое-либо заболевание, патология позвоночника, воспаление или травма.
Самостоятельно определить причину появления проблемы сложно, поэтому лучше записаться на прием к терапевту.
Выберите на фоне какого состояния у вас появилось онемение:
- После сна (23%, 214)
Всего проголосовавших: 934
- Почему немеет под лопаткой
- Что делать при онемении лопатки
- К какому врачу обращаться
- Какие обследования требуются
- Профилактика онемения частей тела
- Народные средства от онемения разных частей тела
Почему немеет под лопаткой

При редком снижении чувствительности беспокоиться не нужно, обычно причина заключается в длительном нахождении в неправильной позе или переохлаждении.
Если проблема беспокоит часто и сопровождается различными симптомами (боли, покалывания, жжение), то нужно срочно искать причину ее появления.
Чаще онемение лопатки связано с болезнями:
- Остеохондроз шейных позвонков (если появились неприятные ощущения, боли);
- Инфаркт сердца, стенокардия, сердечно-сосудистые заболевания;
- Грудной кифоз;
- Межпозвоночная грыжа;
- Спондилоартроз;
- Вегетативный криз;
- Миофасциальный синдром;
- Заболевания нервной системы (например, межреберная невралгия);
- Болезнь Шпренгеля (крыловидная лопатка), часто влияющая на чувствительность и подвижность лопаток;
- Язва, гастрит, панкреатит;
- Плеврит;
- Болезни пищевода;
- Стоматологические болезни;
- Миозит;
- Плечелопаточный периартрит;
- Артрит;
- Простатит и другие болезни предстательной железы (у мужчин);
- Гинекологические заболевания, карцинома матки и ее утолщение (у женщин);
- Туберкулез лопатки.
Онемение может возникнуть из-за:
- Переохлаждения;
- Травмы ключицы;
- Перелома ребра (возникают сильные боли в грудной клетке);
- Генетической предрасположенности;
- Сбоя в работе эндокринной системы;
- Разрыва селезенки;
- Беременности:
- Проблем с почками, диафрагмой.

Что делать при онемении лопатки
Нужно снять нагрузку со спины, аккуратно лечь на твердую поверхность, принять обезболивающие, успокоительные средства. Затем нужно обратиться к врачу для установления причины потери чувствительности и назначения лечения, которое подбирается для каждого заболевания индивидуально.
Часто патологию лечат с помощью:
- Лекарств, согревающих мазей;
- Физиотерапии, магнитной и лазерной терапии;
- Массажей, лечебной гимнастики, иглоукалывания, вакуумной терапии;
- Хирургической операции;
- Народных средств.
При сердечно-сосудистой патологии назначают кардиологические лекарства, диету, ограничение физической активности.
При желудочно-кишечном заболевании выписывают антациды, назначают диету.
Если проблема в опорно-двигательной системе, то лечение заключается в приеме противовоспалительных препаратов, выполнении гимнастических упражнений. Иногда назначается хирургическое лечение.
Простудные заболевания лечат с помощью лекарств, правильного питания.

При межпозвоночной грыже, аневризме, тяжелых патологиях ЖКТ, язвах, разрыве селезенки хирургическое вмешательство.
При генетической предрасположенности назначают ряд препаратов, поддерживающих состояние больного, массажи, комплекс упражнений, иглоукалывание.
Если причина потери чувствительности – беременность, то нужно отдых и поход к гинекологу.
Не пытайтесь заниматься самолечением, это приводит к ухудшению самочувствия.
К какому врачу обращаться
При наличии первых симптомов онемения нужно обратиться сначала к врачу-терапевту. Диагностировать патологию терапевт может самостоятельно, а может и направить к другому специалисту.

Нельзя медлить с обращением к специалисту, если проблема наблюдается регулярно в течение долгого времени. Особенно, если утрата чувствительности точно не связана с нахождением в неудобном положении частей тела.
Парестезия может быть симптомом серьезной патологии, которая требует немедленной диагностики и терапии.

Специалист задает пациенту вопросы методично, концентрируясь на потенциальных причинах проблемы.
Консультация включает вопросы, которые помогут специалисту выявить вид расстройства:
- Когда началась парестезия;
- Как быстро она развивалась;
- Имеются ли сопутствующие симптомы, дискомфортные ощущения в теле;
- Началось ли онемение после ситуации, например, после давления на конечность, травмы, неудобной позы.
Врачу требуется знать, не переносил ли ранее пациент заболевания, которые могут способствовать парестезии: сахарный диабет, ВИЧ, нарушения работы почек, инсульты или артриты.
Немаловажен тот факт, не было ли в семье у больного родственников с перечисленными расстройствами, не принимал ли пациент медикаменты или наркотические вещества.
Причина парестезии обуславливает план дальнейшего лечения. К примеру, если дискомфорт вызван нарушением деятельности ЦНС, то назначать лечение будет невролог.

Если проблема сопряжена с недавней травмой позвоночника или другой части тела, диагностикой будет заниматься травматолог.
Врач может по локализации парестезии выявить наличие нарушения, например:
- Онемение всей руки наблюдается при межпозвоночной грыже, но возможен остеохондроз или другие проблемы с позвоночником;
- При симметричной локализации на правой и левой руке возможен сахарный диабет или интоксикация;
- Дискомфорт в мизинце и наружной области кисти – ишемическая болезнь или неврит локтевого нерва;
- Потеря чувствительности пальцев ноги наблюдается при артрите стопы, есть риск туберкулеза позвоночника
При проблемах с чувствительностью нужно записаться на прием к терапевту. Он проводит осмотр и далее направляет к соответствующему врачу. Данными вопросами занимается невролог, флеболог или ортопед. Специалист подбирает индивидуальный курс лечения после полного обследования и выявления причин дискомфорта.
Какие обследования требуются
Парестезия ног или рук требует тщательной диагностики, задача которой – выявить причины патологии. Поскольку утрата чувствительности связана с кровообращением, начальный этап диагностики включает измерение Ад.
Конкретные обследования зависят от причин проблемы:
- УЗИ сосудов кровеносной системы, которое определяет застои крови или нарушения взаимосвязи между артериями, венами.
- Электронейромиография, цель которой – установить состояние ЦНС, выявить скорость проведения импульсов в нервной системе. Это все помогает локализовать точное расположение возможного сдавливания нервного окончания.
Данные процедуры проводит невролог. Симптом, как онемение, может потребовать дополнительных исследований: рентгенографию, МРТ или иные виды диагностики организма.
Вначале врач-терапевт или невролог выявляет точную локализацию проблемы, фиксирует жалобы пациента, собирается анамнез. Для выявления сопутствующего заболевания и причины патологии проводится аппаратная диагностика.
Иногда назначаются лабораторные анализы – сдать кровь, сделать биохимию, пройти тест на онкомаркеры, проверить уровень глюкозы и гормонов в организме.

Аппаратная диагностика зависит от патологии, провоцирующей проблемы с чувствительностью. При диагностировании корешкового синдрома назначается магнитно-резонансная томография (МРТ), электронейрография, ультразвуковая допплерография сосудов. При подозрениях на нарушение деятельности ЦНС проводится электроэнцефалография.

Электромиография включает введение маленькой иглы, которая фиксирует точные показатели электрической активности мышцы в спокойном состоянии и возбужденном.
Профилактика онемения частей тела
Во избежание парестезий конечностей:
- Придерживаться активного образа жизни;
- Соблюдать рацион правильного питания;
- Чаще гулять на свежем воздухе;
- Не носить тесную одежду;
- Отказаться от курения и алкоголя;
- Не переохлаждаться.
Рука или нога могут неметь вследствие большого количества стресса в жизни человека, поэтому желательно избегать травмирующих ситуаций и депрессий.
Существенные меры включают профилактику тех патологий, которые провоцируют парестезию:
- Во избежание ишемической болезни сердца нужно контролировать свое давление, принимать медикаменты от гипертонии, назначенные лечащим врачом.
- Для профилактики атеросклероза требуется контроль над рационом питания: в нем не должно быть продуктов, в составе которых значительное количество “вредного” холестерина.
- Чтобы исключить риск остеохондроза, нужно контролировать свою осанку, не подвергать спинные мышцы чрезмерной нагрузке, не поднимать слишком тяжелые предметы, вести спортивный образ жизни и спать на комфортном для спины матрасе.
При возникновении дискомфортных или боли в теле (будь то палец, рука, нога или голова) уместно прибегать к помощи врача, чтобы вычеркнуть вероятность хронических болезней.
Нельзя забывать и о регулярных медосмотрах даже если дискомфортные ощущения или боли отсутствуют- это позволит вовремя заметить сосудистые болезни, патологии позвоночника или крови.
Народные средства от онемения разных частей тела
Специалисты не советуют использовать народные методы при самолечении, они вызывают осложнения.
Народные способы терапии – временное облегчение:
- Чай из донника лекарственного. Чтобы заварить напиток, 1 ч. л. Сухого растения заливают стаканом кипяченой воды (250 мл) и настаивают 15 минут. Чай пьют на протяжении 2 дней по 2 чашки в сутки.
- Ванночка с контрастной водой. Онемевшую конечность опускают на 3-5 минут сначала в холодную воду, затем в горячую. Процедура проводится перед сном в течение 10 дней. После ванночки пораженный участок смазывается согревающей мазью.
- Камфорная мазь с эфирным маслом эвкалипта. Пара капель масла смешивается с мазью и наносится на пораженный участок перед сном на протяжении 3-5 дней.
Эффективна гимнастика: обе руки поднимаются вверх, пальцы сгибаются-разгибаются 70 раз для улучшения кровообращения.
Чтобы вернуть чувствительность рукам, используется следующий рецепт. В пол-литровую емкость поместить 150 грамм размельченного на терке или в блендере чеснока. Вливаем водку и настаиваем 2 недели в затемненном помещении. 1 раз в сутки смесь нужно встряхивать.

Дискомфортную руку можно массировать с применением следующего средства. Перемешать 10 грамм камфорного спирта с 50 граммами нашатырного спирта и литром прохладной воды.
Действенной оказывается и кашица из тыквы – ее советуют в теплом виде приложить к пострадавшему участку и укутать руку или ногу теплой тканью. Компресс выдерживается 2-3 часа и повторяется до тех пор, пока больному не станет легче.

Настойка с водкой и огурцом актуальна при онемении любого участка тела. Нужно мелко порезать соленый огурец и смешать его с измельченными стручками острого красного перца (3-4 стручка).
Смесь заливают 0,5 л водки, настаивают 7 дней в затемненном месте. Настойка процеживается и применяется при растирании проблемного участка тела.
Массаж пальцев делают с применением следующего рецепта. 100 мл растительного масла смешать с 300 граммами сахара. Спиралевидным методом смазывать онемевшую область этой смесью. После массажа берется 1 л подогретой воды с вмешанными 2 столовыми ложками соли. Пальцы опускают в жидкость на 40 минут.

Если у вас начинает неметь под левой или же правой лопаткой, то причина в патологии позвоночника. Помимо этого, неприятные ощущения в области лопаток могут говорить о недавно перенесенных травмах, а также воспалительных и инфекционных патологиях, которые все же имеют место быть. Первое, что должен знать больной – это то, что самостоятельно невозможно поставить диагноз, который будет причиной болевых ощущений. Без помощи врача здесь действительно не обойтись. Поэтому, уже сегодня вам нужно будет записаться к специалисту-хирургу, травматологу или же терапевту. Важно! Даже незначительное чувство онемения приводит к возникновению проблем с опорно-двигательным аппаратом.
Причины онемения лопаток
Первая и наиболее распространенная причина онемения в области левой или же правой лопатки – это остеохондроз позвоночника, а именно грудного отдела. Да, такой вид патологии распространен намного реже, нежели остеохондроз поясничного отдела или же шейного, то все же отрицать вероятность его возникновения нельзя.
Не так уж распространен остеохондроз грудного позвоночного столба потому что грудная клетка человека отличается довольно специфическим строением. В частности, он состоит из 12 позвонков, соединенных между собой ребрами и многочисленными суставами. Впереди ребра соединены между собой грудной клеткой. Данная конструкция образует жесткий каркас, который надежно защищает внутренние органы человека от повреждений, в частности – наиболее главный среди всех органов – сердце.
Вторая причина возникновения онемения лопаток – это остеохондроз шейного отдела позвоночника. По всем характерным признакам данная патология имеет много отличий от грудного или же поясничного. В частности, это анатомическое строение шеи. Если говорить о размерах шейного позвонка, то они значительно меньше, нежели кости иных отделов позвоночника. Тем не менее, на шею обрушена достаточно большая нагрузка. В частности, это наклоны головы, а также способность удержать вес черепа. Помимо этого, шейный отдел крайне подвижен за счет большого количества кровеносных сосудов, нервных корешков, а также венозных артерий.
Если человек будет постоянно напрягать мышцы шеи, то позвонки начну смещаться и сдавливаться. Это же ведет прямым образом к передавливанию большинства нервных окончаний. В итоге, на теле позвонков шеи будут постепенно формироваться остеофиты (наросты дегенеративного характера). Как известно, любой дегенеративный процесс сопровождается образование грыж или же протрузий, которые ведут к возникновению отеков и нарушению венозного течения. В итоге развивается настоящий воспалительный процесс.
Опасность в том, что у человека начинает сдавливаться спинной мозг. Из-за того, что шейный канал очень маленький, развиваются тяжелые и серьезные осложнения. Важно! Если не обратиться вовремя за медицинской помощью, то остеохондроз шейного отдела позвоночника может закончиться инвалидностью.
Третья причина онемения левой или же правой лопатки – это межреберная невралгия. То есть, это крайнее патологическое состояние, во время которого происходит сдавливание нервных корешков. Если сравнивать межреберную невралгию с остеохондрозом, то это наиболее неприятная проблема, которая мучает человека. У больного возникает сильное онемение как под лопатками, так и между. Помимо этого начинается боль непосредственно в самом грудном отделе позвоночника. Некоторые даже начинают подобные боли путать со стенокардией или же иными сердечными патологиями. На этой стадии действительно нельзя медлить – в срочном порядке обратитесь к врачу-вертебрологу.
Травмы позвоночника и ребер
Онемение лопаток может быть результатом механического повреждения ребер, в частности – перелом. Если у вас онемение наступило после травмы, то обратитесь за консультацией к специалисту-травматологу и хирургу.
Стоит отметить, что болезнь Шпренгеля (врожденная патология) нередко влияет на чувствительность и подвижность лопаток. В частности, данный порок позвоночного отдела характеризуется высоким положением одной лопатки над другой. Визуально наличие патологии можно определить по анатомически укороченной шее. Причина этому – патологическое дегенеративное соединение шейных позвонков в одну недифференцированную массу.
Патология ведет свое происхождение с неправильного формирования эмбриона. Помимо этого, у ребенка может наблюдаться – косорукость, дегенеративное разрушение или даже полное отсутствие нескольких ребер, а также расщепление позвонков как на концах, так и возле основания.
Последней причиной онемения лопаток является миофасциальный синдром, который выражен в виде сильных болевых ощущений, а также спазмирования мышц. Непосредственно в самой мышечной массе больного будут диагностированы некоторые уплотнения, так называемые триггерные точки. Самостоятельно устранить спазм мышц не предоставляется возможным.
Симптомы онемения левой и правой лопатки
Внешние признаки онемения левой и правой лопатки выражены следующим образом:
- Наличие опоясывающих болей спины;
- Неприятная тянущая боль то с одной стороны спины, то с другой;
- Приступы могут быть как постоянные, так и периодические;
- Боль в области грудной клетки во время движения;
- Постоянный кашель, который не имеет ни вирусной, ни инфекционной природы;
- Апоневроз;
- Парестезии;
- Передача импульсов по нервному стволу;
- Боль, отражающаяся в область сердца, в область поясницы, в спину, а также в область под лопатками.
- Парестезии;
- Жгучая невыносимая боль;
- Боль, которая нарастает в течение всего дня и при этом отдает то в одну лопатку, то в другую;
- Гипертонус лопатки и спины.
Боль в лопатке может то нарастать, то утихать. В некоторых случаях человек может чувствовать резь в лопатках во время поворотов туловища или же стремительный приступ рвоты и тошноты. Все эти признаки говорят о нездоровом патологическом состоянии. Человеку необходимо обратиться в медицинское учреждение за помощью.
Иногда мы испытываем неприятные ощущения в спине с левой стороны. Это могут быть боли разного характера – тянущие, колющие, ноющие. Они могут сопровождаться дополнительными симптомами. Боль под левой лопаткой, как правило, не является единственным симптомом. Это один из признаков проявления какого-либо заболевания. Все жалобы и симптомы в совокупности помогут врачу выбрать направление диагностики. Ведь нередко требуется незамедлительная помощь.
Анатомическое строение тела
Если визуализировать наше тело сзади, то будет видно, что левая лопатка располагается на ребрах, участвующих в формировании грудной клетки. Между ребрами расположены нервы и сосуды. Они соединяются мышечными волокнами.
Лопатка выполняет защитную функцию внутренних органов – сердца, легкого, желудка и поджелудочной, селезенки.
Опираясь на анатомическое строение тела, боли под левой лопаткой условно можно разделить на:
- связанные с патологией двигательного аппарата,
- связанные с патологией какого-либо внутреннего органа.

Почему появляются неприятные ощущения с левой стороны
Многие из нас при появлении левосторонней боли, в первую очередь, рассматривают проблемы в работе сердца. На самом деле чаще причиной становится проблема позвоночника. Также возможны сбои в работе внутренних органов.
Рассмотрим подробнее причины боли под левой лопаткой. Они могут возникать при:
- Проблемах с позвоночником и двигательным аппаратом: остеохондроз, межреберная невралгия, травмы лопатки, переломы ребер, миофасциальный синдром, болезнь Шпренгеля.
- Болезнях бронхов и легких: пневмония, локализующаяся слева, сухой плеврит, бронхит в острой стадии протекания, трахеит, левосторонний абсцесс легкого.
- Заболеваниях кардиологической системы: стенокардия, ишемическая болезнь сердца, инфаркт, пролапс клапана.
- Болезнях желудка и кишечника: язвы желудка и двенадцатиперстной кишки, гастроэзофагит, рефлюкс, спазм пищевода.
- Психосоматическом течении болезни с вегето-сосудистой дистонией.
Связь боли с заболеваниями
Пациенты могут охарактеризовать характер болей от ноющих до режущих и жгучих. Существуют несколько типичных признаков болевых ощущений, отличающих их от других заболеваний:
Наименование заболевания
Болевые ощущения, которые его характеризуют
Боль в области левой лопатки носит жгучий характер, вызывает чувство сжатия загрудинного пространства. Возникает там же, переходя в левую сторону – спину, лопатку, руку. При давящих, как будто сжимающих сердце болях возможно распространение инфаркта миокарда. В этом случае необходима срочная госпитализация.
Боль резкая, простреливающая, нарастающая, переходит влево в спину и под лопатку. Состояние развивается быстро, угрожает жизни пациента.
Вегето-сосудистая дистония и миофасциальный синдром
Диагностика заболевания, вызвавшего болевой синдром

Начальным этапом лечения, если боль отдает в левую лопатку, должен стать поход к участковому терапевту. Он сможет сделать первичный осмотр и назначить все необходимые обследования. И уже с имеющимися обследованиями можно отправляться на консультацию к узким специалистам.
Диагностировать заболевание исключительно из жалоб на болевой синдром врач не сможет. Жалобы станут толчком в направлении, где требуется более тщательная диагностика. Поэтому при обращении к врачу необходимо точно знать ответы на вопросы о характере боли, ее локализации и сопутствующих причинах – связи с приемом пищи, физическими и эмоциональными нагрузками.
Чтобы более точно диагностировать заболевание, необходимо провести комплекс обследований. Первой задачей является исключение состояний, требующих неотложной медицинской помощи. К ним относятся: язвы желудка и двенадцатиперстной кишки, инфаркт, разрыв аорты.
Чтобы точно понять, что болит под левой лопаткой, необходимо пройти следующие обследования:
- Визуальный осмотр и пальпация места локализации боли. Обязательно будут измерены температура, давление и пульс.
- Рентген в нескольких проекциях для подтверждения или отрицания проблем с позвоночником и легкими.
- ЭКГ для проверки работы сердца.
- Для уточнения локализации проблемы с позвоночником может понадобиться проведение КТ или МРТ.
- При подозрении на проблемы ЖКТ может быть назначена ФГС – фиброгастродуоденоскопия.
- Общий и биохимический анализы крови.
При некоторых видах болей может быть оказана первая помощь анальгетиками и спазмолитиками. Но их прием не устраняет причину, а только заглушает боль с лева под лопаткой, которая после окончания действия препарата обязательно вернется вновь. Чтобы предотвратить появление боли снова, необходимо обязательно выяснить ее причину.
В любом случае, если болит левая лопатка, после купирования первых признаков боли, необходимо пройти полный курс обследований. Ведь нередко источник боли, отдающей в лопатку, может располагаться с другом месте. Поэтому при появлении болевого синдрома в области лопатки, необходимо посетить: терапевта, невролога, кардиолога, гастроэнтеролога, травматолога, при исключении патологии со стороны всех перечисленных специалистов – необходима консультация психотерапевта.
Лечение заболевания, вызвавшего болевой синдром

Назначение лечения будет зависеть от диагностики заболевания. Для каждого конкретного заболевания существуют определенные схемы лечения. Они в обязательном порядке включают рекомендации по физической активности и диете. Подробно расписывается схема приема медикаментов. Они комбинируются в зависимости от симптомов и жалоб для снятия острых симптомов, угрожающих жизни пациента.
В любом случае нужно помнить, что боль в левой лопатке можно снимать только препаратами, рекомендованными специалистом. Не стоит прибегать к советам родственников и знакомых. Ведь без врачебной помощи сложно определить характер боли. Самолечение может привести к затягиванию сердечных или желудочных патологий.
- Например, при рефлюксе после обследования могут быть назначены препараты для уменьшения кислотности желудка, облегчения его передвижения в кишечнике. В этом случае стоит ограничивать объем потребляемой пищи, не стоит наклоняться сразу после еды.
- При остеохондрозе в качестве лечебных процедур может быть назначена лечебная физкультура, плавание, сухое тепло и увеличение двигательной активности. Все перечисленные меры используются в качестве профилактики после стихания болевых ощущений.
- Если имеется диагноз ишемии, необходимо первоначально принять сердечный препарат. Если же боль в лопатке слева не проходит спустя 10 минут, необходимо вызывать скорую.
- Если имеют место проблемы с сердечно-сосудистой системой, лучшей профилактикой будет постоянный прием необходимых препаратов, соблюдение диеты, психическая стабильность и отсутствие чрезмерной физической активности.
- Если боль в лопатке проявляется вследствие проблем с позвоночником, необходимо длительный период времени выполнять комплекс специальных упражнений и придерживаться рекомендаций специалистов по приему препаратов.
- Если возникновение боли под лопаткой слева связано с проблемами желудка и кишечника, справиться поможет диета и прием препаратов. В этом случае важно психоэмоциональное равновесие, ведь нередко стресс становится причиной появления язвы. Необходим положительный настрой и овладение техникой расслабления и релаксации.
При отсутствии результата от консервативного лечения, а также при обнаружении прободной язвы, большой грыжи позвоночника, разрыве селезенки, необходимо оперативное вмешательство.
В принципе, чтобы избежать серьезных проблем со здоровьем, необходим ежегодный диспансерный осмотр. Нужно пройти необходимые обследования для исключения появления заболеваний в ближайшем будущем.
Читайте также:


