Лучевая кость это плечо
Человеческий скелет насчитывает 205—207 костей, из них 64 относятся к скелету верхних конечностей. Рассмотрим, где находится плечевая кость, которая служит для сочленения частей рук, принимает участие в движении, а также берет на себя нагрузки, связанные с предплечьем и всем плечевым поясом.
К какому типу относится и с какими суставами соединяется
Если говорить о типизации, то остеология определяет эту кость как длинную, трубчатую, в составе свободной верхней конечности скелета, поскольку ее длина значительно превышает ширину. Трубчатые кости очень прочны по своей структуре, природа хорошо продумала их устройство, и по силе сопротивления давлению веса тела и возможных дополнительных весов – их можно сравнить с чугуном.
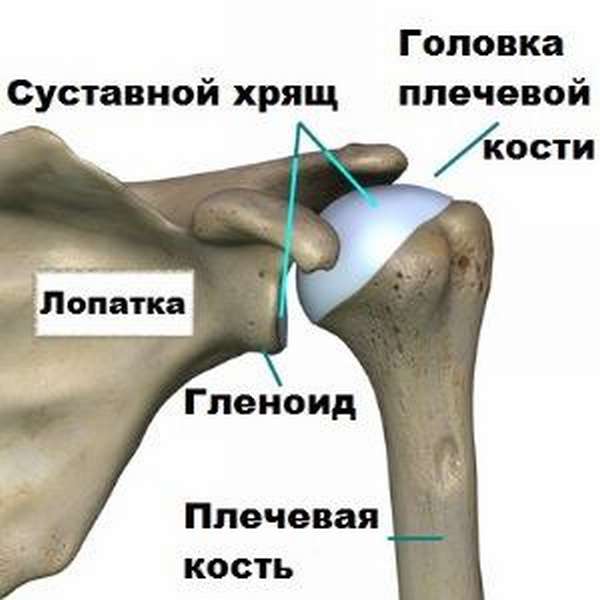
Форма и структура каждого органа в скелете определяется функцией, которую он выполняет: плечевая косточка участвует в соединениях с шаровидным плечевым и сложным локтевым суставами, что и определяет ее особенности среди других трубчатых костей.
При соединении в своем верхнем отделе с лопаткой, например, проявляется характерная особенность —, несоответствие размеров структур элементов. Шаровидная, выпуклая головка несоразмерна суставной лопаточной впадинке, называющейся в медицине гленоидом. Он почти плоский, диаметр его в четыре раза меньше, чем размер суставной головки.
Узнайте, что такое синдром конского хвоста.
Амортизирующим элементом в этом соединении служат такие части головки, как гиалиновый хрящ и суставная хрящевая губа. Они несут в себе функции увеличения глубины лопаточной впадины, амортизации и стабилизации сустава. Стабильности сустава способствует также суставная капсула – плотный проницаемый мешочек, в стенках которого расположились связки.
Такая особенность в строении служит свободе амплитуды движений, с другой стороны – возможен выпад головки из сустава при резком движении, сопровождающимся рывком, а в случае вывиха бывает, что хрящевая губа отрывается от гленоида.
Рассмотрим строение плечевой кости:
Наглядно устройство вы можете увидеть на фото, на примере правой плечевой кости.
Вся анатомия и уникальность подчинена наилучшему подвижному соединению с зоной плеча, костей предплечья:
- Плечевой сустав – сочленение верхнего окончания + лопатки.
- Суставы предплечья:
- плечевая + локтевая – через поверхность нижнего окончания, блок trochlea humeri, цилиндрической формы,
- плечевая + лучевая – через поверхность нижнего эпифиза, capitulum humeri, шаровидной формы.
Сложная биомеханика этих соединений делает возможными разнообразные движения руками.
Узнайте, чем отличается протрузия от грыжи.
Проксимальный эпифиз
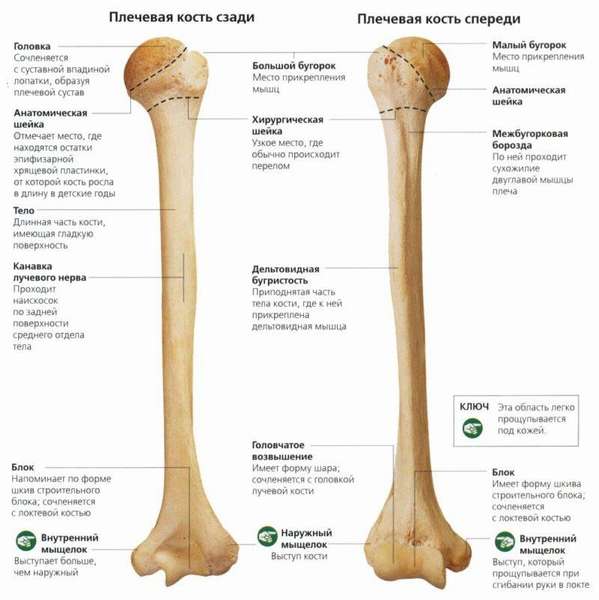
Верхний, или проксимальный, конец более широк, чем само тело, у него округлая головка, caput humeri. Она повернута по направлению к лопатке, а ее гладкая сфера отделена анатомической шейкой плечевой кости, collum anatomicum. Головка плечевой кости покрыта гиалиновым хрящом, обеспечивающим амортизацию при движениях и необходимым для правильного функционирования и подвижности.
Под головкой находятся два апофиза:
- tuberculum majus – большой бугорок на литеральной поверхности,
- tuberculum minus – малый бугорок плечевой кости, расположенный перед боковым литеральным.
К этим апофизам крепится манжета плечевого пояса, которая отвечает за вращательные движения, по периферии находится сплетение нервов плеча, состоящее из нескольких пучков.
От каждого из апофизов отходят вниз гребни большого бугорка и малого. Эти гребни отделяют межбугорковую борозду, где пролегает сухожилие двуглавой мышцы плеча.
Ниже от апофизов расположилось и наиболее узкое место —, хирургическая шейка плеча, сужение, соответствующее зоне эпифиза. Она относится к особо уязвимым травматологическим местам, так как в этом месте происходит резкое изменение поперечного сечения: от округлого в верхнем конце к трехграннику —, в нижнем. 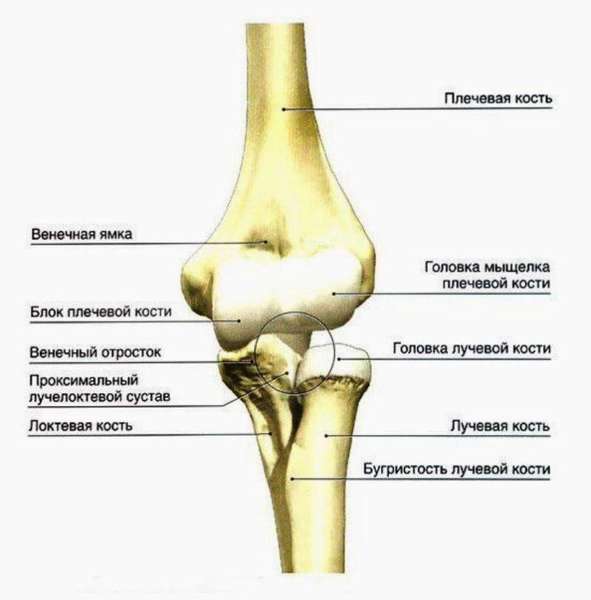
Тело плечевой кости
Между верхним и нижним концами расположился диафиз, выполняющий функцию рычага по приему основной нагрузки, он имеет неоднородное поперечное сечение: вверху форма цилиндрическая, а ближе к нижнему окончанию совершается переход к трехгранному виду.
Такой вид определяют передний, наружный и внутренний гребни, протянувшиеся в этой области.
На теле кости выделяются:
- литеральная поверхность – в районе верхней трети этой части тела выделяется дельтовидная бугристость плечевой кости, рельефный участок, по которому крепится одноименная мышца, поднимающая плечо наружу до горизонтальной плоскости,
- медиальная поверхность – здесь по спирали спускается борозда лучевого нерва, в ней пролегают сам локтевой нерв, подходящий в этом месте вплотную к кости, а также глубокие плечевые артерии,
- питательное отверстие – расположено на медиальной передней части и ведет в дистальный питательный канал, через который проходят мелкие артерии.
Справка! Большую часть диафиза составляет компактное вещество. На теле кости, которая граничит с костномозговой полостью, пластинчатая костная ткань образует перекладины губчатого вещества. Пространство трубчатого тела заполнено костным мозгом.
Дистальный эпифиз
Нижнее окончание содержит 2 сросшихся отростка —, капитулу и блок, имеет навершием головку, которая работает в составе лучевого и локтевого суставов:
- Внутренний мыщелок – с этой стороны поверхности эпифиза он образует блок плеча, с которым находится в сцепке и соединяется в суставе локтевая кость: верхний конец ее продолжается кверху локтевым отростком. На задней поверхности мыщелка проходит канавка, где находится нервный ствол. Эта бороздка и мыщелок могут прощупываться при осмотре, что несет в себе ряд диагностических функций.
- Наружный – головка эпифиза с этой стороны суставной поверхности сотрудничает уже с лучевой костью. Сустав позволяет предплечью разворачиваться и сгибаться несмотря на плотный шарнир с блоком.
Также на переднем участке располагается венечная ямка, в нее помещается отросток локтевой кости, когда человек сгибает руку. Лучевая ямка менее выражена, но делает ту же работу для отростка кости лучевой. Отметим, что стенка, пролегающая между локтевой ямкой и венечной, очень тонка и состоит всего из 2 слоев.
Как лечить неврит плечевого нерва?
Узнайте, как применять Ибупрофен для суставов.
Заключение
Плечевая кость человека и ее анатомия хорошо изучены и описаны, при этом сложны, так как руки – одна из самых подвижных частей человеческого тела. В основе привычных для нас ежедневных движений, о которых мы даже не задумываемся, задействована сложная и удивительная биомеханика.
Скелет свободной верхней конечности (skeleton membri superioris liberi) состоит из плечевой кости, двух костей предплечья и костей кисти.
Плечевая кость
Плечевая кость, humerus, является длинным рычагом движения и развивается как типичная длинная трубчатая кость. Соответственно этой функции и развитию она состоит из диафиза, метафизов, эпифизов и апофизов.
Верхний конец снабжен шарообразной суставной головкой, caput humeri (проксимальный эпифиз), которая сочленяется с суставной впадиной лопатки. Головка отделяется от остальной кости узкой канавкой, называемой анатомической шейкой, collum anatomicum.
Тотчас за анатомической шейкой находятся два мышечных бугорка (апофизы), из которых больший, tuberculum majus, лежит латерально, а другой, меньший, tuberculum minus, немного кпереди от него. От бугорков книзу идут костные гребни (для прикрепления мышц): от большого бугорка — crista tuberculi majoris, а от малого — crista tuberculi minoris.
Между обоими бугорками и гребнями проходит бороздка, sulcus intertubercularis, в которой помещается сухожилие длинной головки двуглавой мышцы.
Лежащая тотчас ниже обоих бугорков часть плечевой кости на границе с диафизом называется хирургической шейкой — collum chirurgicum (место наиболее частых переломов плеча). Тело плечевой кости в верхней своей части имеет цилиндрическое очертание, внизу же ясно трехгранное. Почти посередине тела кости на его латеральной поверхности находится бугристость, к которой прикрепляется дельтовидная мышца, tuberositas deltoidea.
Позади нее по задней поверхности тела кости от медиальной стороны в латеральную проходит в виде пологой спирали плоская борозда лучевого нерва, sulcus nervi radialis, seu sulcus spiralis.
Расширенный и несколько загнутый кпереди нижний конец плечевой кости, condylus humeri, заканчивается по сторонам шероховатыми выступами — медиальным и латеральным надмыщелкам и, epicondylus medialis et lateralis, лежащими на продолжении медиального и латерального краев кости и служащими для прикрепления мышц и связок (апофизы). Медиальный надмыщелок выражен сильнее, чем латеральный, и на своей задней стороне имеет борозду локтевого нерва, sulcus n. ulnaris.
Между надмыщелками помещается суставная поверхность для сочленения с костями предплечья (дисгальный эпифиз). Она разделяется на две части: медиально лежит гак называемый блок, trochlea, имеющий вид поперечно расположенного валика с выемкой посередине; он служит для сочленения с локтевой костью и охватывается ее вырезкой, incisura trochlearis; выше блока, как спереди, так и сзади, находится по ямке: спереди венечная ямка, fossa coronoidea, сзади ямка локтевого отростка, fossa olecrani.
Ямки эти так глубоки, что разделяющая их костная перегородка часто истончена до просвечивания, а иногда даже продырявлена. Латерально от блока помещается суставная поверхность в виде отрезка шара, головка мыщелка плечевой кости, capitulum humeri, служащая для сочленения с лучевой костью. Спереди над capitulum находится маленькая лучевая ямка, fossa radialis.
Окостенение. К моменту рождения проксимальный эпифиз плеча еще состоит из хрящевой ткани, поэтому на рентгенограмме плечевого сустава новорожденного головка плеча почти не определяется.
В дальнейшем наблюдается последовательное появление трех точек: 1) в медиальной части головки плеча (0 — 1 год) (это костное ядро может быть и у новорожденного); 2) в большом бугорке и латеральной части головки (2 — 3 года); 3) в tuberculum minus (3 — 4 года). Указанные ядра сливаются в единую головку плечевой кости (caput humeri) в возрасте 4 — 6 лет, а синостоз всего проксимального эпифиза с диафизом наступает только на 20—23-м году жизни.
Поэтому на рентгенограммах плечевого сустава, принадлежащих детям и юношам, отмечаются соответственно указанным возрастам просветления на месте хряща, отделяющего друг от друга еще не слившиеся части проксимального конца плечевой кости. Эти просветления, представляющие нормальные признаки возрастных изменений, не следует смешивать с трещинами или переломами плечевой кости. Окостенение дистального конца плечевой кости см. в описании окостенения костей предплечья.
Если взять для изучения статистику переломов предплечья, лучевая кость (латинское название radius), при практически таких же анатомии и строении, ломается намного чаще локтевой. Это связано с психологической особенностью человека при падении выставлять руки перед телом, тогда самый мощный удар приходится на ту часть поверхности, куда выходит кость. Хотя она и не служит опорой организму, как нижние конечности, но от правильного функционирования зависит возможность двигать руками. В случае травмы важно быстро обратиться за консультацией к врачу.
Что такое лучевая кость
Предплечье (область руки от локтя до начала кисти) состоит из двух схожих по строению костей (на латыни локтевая – ulna, лучевая – radius). Кости предплечья у человека часто становятся буфером при ударе или падении, поэтому вероятность травмы очень высока. Как показывает практика, из-за менее плотной костной ткани, женщины страдают переломами этой зоны чаще, чем мужчины. К группам риска относятся женщины климактерического возраста (от 50 лет) и дети (возраст до 10 лет).
Сопутствующие повреждения при травме лучевой кости:
- вывихи костей, расположенных рядом;
- разрывы связок;
- повреждения локтевой кости.

- Как отучить ребенка от пустышки
- Компот из фейхоа домашний
- Сколько длятся месячные
Состоит лучевая из длинного тела (диафиза) и двух концов – дистального и проксимального. Дистальный эпифиз более массивный, на нем расположена суставная поверхность запястья и шиловидный отросток, который соединяется с кистью. Анатомия лучевой кости проксимального конца такова: она состоит из головки и суставной окружности, с помощью которой луч соединяется с костями плеча. Ниже головки расположена шейка лучевой кости, еще ниже – бугристость, к ней прикрепляется двуглавая плечевая мышца. Развитие лучевой происходит за счет возникновения точек окостенения.
Различают три вида граней:
- передняя (край закруглен);
- задняя (край закруглен);
- латеральная (край заостренный, грань направлена к локтевой).
Перелом лучевой кости
Любая травма предплечья не несет серьезной опасности для жизни пациента, но может вызвать неприятные последствия за счет нарушений в работе нервной и сосудистой систем. Переломы лучевой кости болезненны, зачастую после них нарушается функциональность верхних конечностей. При правильной диагностике и продуманном лечении пациент полностью восстанавливается за четверть года. В зависимости от способа повреждения выделяют паталогические и травматические переломы, а по степени поражения кожных покровов определяют закрытый или открытый.
Последствия повреждения radius:
- повреждение сосудов, нервных окончаний руки;
- нарушение кровообращения и начало некроза тканей вследствие защемления;
- утрата двигательной возможности руки (полная или частичная);
- инфицирование соединительных тканей и эпителия, гнойники и другие очаги воспаления, рана заживает медленно;
- развитие остеопороза из-за инфицирования при открытом переломе.
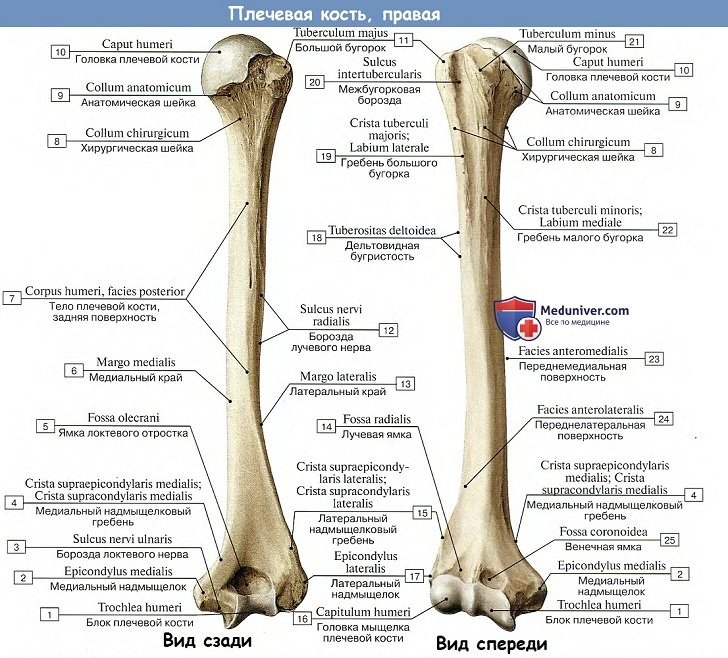
Распространенные типы переломов перечислены в таблице:
Линия разлома перпендикулярна оси
Линия разлома прямая, но пересекает тело луча по разными углами
Линия разлома спиралеобразной формы, отломки развернуты
Линия разлома параллельна оси луча
Несколько обломков (более 3 шт.), линия излома не четкая
Обломки под давлением входят друг в друга
Зачастую кость подвержена переломам в самом тонком месте, потому такие травмы обозначают как перелом лучевой кости в типичном месте. Этот тип повреждения предплечья встречается очень часто, составляет 15% от всех травм скелета человека. Типичные переломы происходят примерно на расстоянии 3 см от запястья, и называются дистальным метаэпифизом. Как показывает статистика, чаще ломают левую руку, чем правую. Типичным переломам луча в международной практике отведен код МКБ S52.5.
Виды типичного перелома луча:
- Коллеса (сгибательный, обломок смещается к тыльной поверхности);
- Смита (разгибательный, обломок смещается к ладонной поверхности).
- Как сбить температуру у взрослого
- Первые признаки сифилиса
- Водная диета - результаты похудевших с фото и отзывами. Меню водной диеты по дням
Ситуация, при которой осколки эпиметафиза, выходя из привычного места смещаются в сторону, – это смещение. Рука при таком повреждении сильно болит, увеличивается отечность, даже по внешним признакам видно, что кости размещены неправильно. Перелом лучевой кости руки со смещением предполагает репозицию и наложение лангетки, в сложных случаях – операцию. Для правильного срастания необходимо наложить гипс на срок до месяца. Информацию, как снять отек после перелома лучевой кости, лучше получить у врача, самолечением можно себе навредить.
Симптомы перелома со смещением:
- резкая сильная боль;
- хруст при попытке двигать рукой;
- внешние признаки неправильной формы руки;
- сильный отек, не спадает;
- вполне возможно появление гематомы;
- нарушение подвижности пальцев.
Этот тип травмы встречается чаще в осенние и зимние месяцы, из-за частых падений на льду. Отличают 2 вида переломов шиловидного отростка лучевой кости – компрессионный (возникает небольшая трещина, смещения не происходит) и отрывной (во время падения в руке происходит вывих суставной поверхности внутрь, происходит отрыв). Последний вид встречается реже, но он более болезненный и требует срочного вправления. Запомните, сколько носят гипс при переломе лучевой кости такого типа. Понадобится не менее 30 дней с момента наложения.
В ситуации, когда сломанная кость принудительно входит в другую, диагностируют вколоченный перелом лучевой кости. В практике он встречается реже чем другие виды повреждений. В случае травмирования лучевидного сустава вследствие вколоченного перелома рука зачастую теряет функциональность. Срастается рука медленно и требует постоянного контроля. Для применения правильных методик лечения врачу нужно располагать максимумом информации о характере травмы.
Лечение перелома лучевой кости
Восстановление функциональности руки после травмы во основном зависит от выбора правильного метода борьбы с болезнью и квалификации травматолога. Лечение перелома лучевой кости зачастую проводят консервативным (наложение иммобилизационной повязки) и хирургическим (при смещенном либо вколоченном переломе) путями. Для достижения хорошего эффекта при осколочном переломе проводят открытую (вправление осколков вручную) или закрытую (разрез кожи на местом удара) репозицию, а также применяют методы остеосинтеза.
- спицы;
- пластины;
- дистракционные аппараты.
Реабилитация после перелома лучевой кости
Врач проводит осмотр, снимает гипс и направляет на контрольный рентген. Если все в порядке, нужно приступать к реабилитации после перелома лучевой кости:
- Для быстрого восстановления работоспособности используют разные эспандеры, рекомендуют делать лечебную физкультуру, особенно упражнения для пальцев и кисти.
- Процедуры физиотерапии, массаж и правильное питание имеют большое значение для процесса выздоровления, особенно в комплексе с ЛФК.
- Исходя из истории болезни пациента назначают прием внутрь восстановительных препаратов.

Различают такие причины переломов:
- падение вперед;
- остеопороз (особенно у людей возраста 60+);
- ДТП;
- падение с велосипеда, мопеда, мотоцикла;
- небрежное отношение к технике безопасности на производстве.
Скелет свободной части верхней конечности (pars libera membri superioris) состоит из плечевой кости (humerus), лучевой (radius) и локтевой (ulna) костей предплечья и костей кисти (кости запястья, пястные кости и фаланги пальцев).
| Рис. 25. Плечевая кость А — вид спереди; Б — вид сзади: 1 — головка плечевой кости; 2 — большой бугорок; 3 — межбугорковая борозда; 4 — малый бугорок; 5 — анатомическая шейка; 6 — дельтовидная бугристость; 7 — хирургическая шейка; 8 — тело плечевой кости; 9 — борозда лучевого нерва; 10 — венечная ямка; 11 — лучевая ямка; 12 — медиальный надмыщелок; 13 — головка мыщелка; 14 — ямка лучевого отростка; 15 — блок плечевой кости |  |
Плечевая кость (рис. 25) — длинная трубчатая кость; ее верхний (проксимальный) эпифиз шаровидной формы, сочленяясь с суставной впадиной лопатки, образует плечевой сустав. Тело плечевой кости, цилиндрическое в верхней своей части, постепенно становится трехгранным, заканчиваясь широким, уплощенным в переднезаднем направлении дистальным эпифизом.
Верхний эпифиз плечевой кости, называемый головкой плечевой кости (caput himeri) (рис. 25), отделяется узким перехва- том — анатомической шейкой (collum anatomicum) (рис. 25) — от большого и малого бугорков, разделенных межбугорковой бороздой (sulcus intertubercularis) (рис. 25). Большой бугорок (tuberculum majus) (рис. 25) лежит в латеральной плоскости, а малый (tuberculum minus) (рис. 25) направлен вперед. Большой и малый бугорки являются точками прикрепления мышц. В межбугорковой борозде проходит сухожилие двуглавой мышцы плеча. Широкое плавное сужение, находящееся ниже бугорков, как наиболее слабое место плечевой кости, больше всего подверженное опасности перелома, получило название хирургической шейки (collum chirurgicum) (рис. 25).
По телу плечевой кости в направлении сверху вниз спирально (по медиальной, с переходом на заднюю и латеральную стороны кости) проходит широкая борозда лучевого нерва (sulcus n. radialis) (рис. 25). На латеральной поверхности тела плечевой кости, ближе к верхнему ее эпифизу, находится дельтовидная бугристость (tuberositas deltoidea) (рис. 25), к которой прикрепляется дельтовидная мышца.
Нижний эпифиз плечевой кости имеет две суставные поверхности, над которыми по обеим сторонам эпифиза находятся латеральный и медиальный надмыщелки, служащие для прикрепления мышц предплечья. Латеральная суставная поверхность, представленная шаровидной головкой мыщелка (capitulun humeri), служит для сочленения с суставной поверхностью головки лучевой кости. Медиальная суставная поверхность имеет цилиндрическую форму и называется блоком плечевой кости (trohlea humeri) (рис. 25), с ним сочленяется локтевая кость. Выше головки мыщелка расположена лучевая ямка (fossa radialis) (рис. 25), а выше блока находятся две ямки: венечная (fossa coronoidea) (рис. 25) на передней поверхности кости и ямка локтевого отростка (fossa olecrani) (рис. 25) на задней.
| Рис. 26. Локтевая кость А — вид спереди; Б — вид сзади; В — вид со стороны лучевой кости: 1 — локтевой отросток; 2 — блоковидная вырезка; 3 — лучевая вырезка; 4 — бугристость локтевой кости; 5 — межкостный край; 6 — передняя поверхность; 7 — дистальный эпифиз локтевой кости; 8 — суставная окружность локтевой кости; 9 — шиловидный отросток локтевой кости; 10 — задний край; 11 — медиальная поверхность; 12 — задняя поверхность; 13 — гребень мышцы супинатора |  |  |  |
| Рис. 27. Лучевая кость А — вид спереди; Б — вид сзади; В — вид со стороны локтевой кости: 1 — суставная окружность лучевой кости; 2 — головка лучевой кости; 3 — шейка лучевой кости; 4 — бугристость лучевой кости; 5 — питательное отверстие; 6 — передняя поверхность; 7 — передний край; 8 — межкостный край; 9 — дистальный эпифиз лучевой кости; 10 — локтевая вырезка лучевой кости; 11 — шиловидный отросток лучевой кости; 12 — боковая поверхность; 13 — задняя поверхность; 14 — задний край |  |  |  |
| Рис. 28. Проксимальные эпифизы лучевой и локтевой костей 1 — локтевой отросток; 2 — блоковидная вырезка; 3 — суставная окружность локтевой кости; 4 — венечный отросток; 5 — шейка лучевой кости; 6 — бугристость лучевой кости; 7 — бугристость локтевой кости |  |
Кости предплечья представлены длинными трубчатыми локтевой и лучевой костями трехгранной формы (рис. 26, 27). Эти кости соприкасаются своими проксимальными и дистальными эпифизами, в то время как их диафизы изогнуты в противоположные стороны, образуя межкостное пространство предплечья, заполненное прочной фиброзной межкостной перепонкой предплечья (membrana interossea antebrachii).
Массивный проксимальный эпифиз локтевой кости имеет блоковидную вырезку (incisura trochlearis) (рис. 26, 28), поверхность которой покрыта суставным хрящом. Блоковидная вырезка ограничена сверху локтевым отростком (olecranon) (рис. 26, 28), а снизу венечным отростком (processus coronoideus). Бугристость, расположенная на передней поверхности кости ниже венечного отростка, называется бугристостью локтевой кости (tuberositas ulnae) (рис. 26, 28).
| Рис. 29. Дистальные эпифизы лучевой и локтевой костей 1 — передняя часть; 2 — шиловидный отросток лучевой кости; 3 — головка локтевой кости; 4 — запястная суставная поверхность; 5 — шиловидный отросток локтевой кости; 6 — задняя часть |  |
Верхний и нижний эпифизы локтевой кости соединяются с соответствующими эпифизами лучевой кости. На латеральной стороне верхнего эпифиза локтевой кости находится лучевая вырезка (incisura radialis) (рис. 26), суставная поверхность которой сочленяется с головкой лучевой кости, образуя проксимальный лучелоктевой сустав (articulatio radioulnaris proximalis). Нижний эпифиз локтевой кости — головка локтевой кости (caput ulnae) (рис. 28) — имеет суставную окружность (circumferentia articularis) (рис. 26) для сочленения с локтевой вырезкой лучевой кости. Заднемедиальный отдел дистального эпифиза локтевой кости заканчивается шиловидным отростком (processus styloideus) (рис. 26), такой же отросток есть и на латеральной стороне дистального эпифиза лучевой кости.
Лучевая кость имеет более узкий проксимальный эпифиз; головка лучевой кости (caput radii) (рис. 27) заканчивается суставной окружностью (circumferentia articularis) (рис. 27). Ниже головки лучевой кости, отделенная от нее шейкой лучевой кости (collum radii) (рис. 27), расположена бугристость лучевой кости (tuberositas radii) (рис. 27). Она служит для прикрепления двуглавой мышцы плеча.
Массивный дистальный эпифиз лучевой кости нижней своей поверхностью сочленяется с костями запястья. На медиальной стороне дистального эпифиза лучевой кости находится локтевая вырезка, посредством которой лучевая кость сочленяется с локтевой костью. Соединения нижних эпифизов локтевой и лучевой костей образуют дистальный лучелоктевой сустав (articulatio radio-ulnaris distalis).
Запястье имеет форму чуть выгнутого желоба, обращенного выпуклостью к тыльной стороне ладони. Кости запястья (ossa carpi) короткие, неправильной формы, расположены в два ряда.
Проксимальный ряд представлен полулунной (os linatum), ладьевидной (os scaphoideum) и трехгранной (os triquetrum) костями, а также примыкающей к трехгранной кости с ладонной поверхности запястья гороховидной костью (os pisiforme). Дистальный ряд составляют кость-трапеция (os trapezium), трапециевидная (os trapezoideum), головчатая (os capitatum) и крючковидная (os hamatum) кости (рис. 30). Эллипсовидная выпуклость, образованная костями проксимального ряда, сочленяется с дистальным эпифизом лучевой кости, а кости дистального ряда изломанной линией суставов соединяются с костями пясти.
Пястные кости (ossa metacarpi) (рис. 30, 36) изогнутые, обращенные выпуклостью к тыльной стороне кисти. Эти кости трубчатые; в них различают основание (basis metacarpalis), тело (corpus metacarpalis) и головку (caput metacarpalis). Соединяясь основаниями с дистальным рядом костей запястья, пястные кости своими головками сочленяются с основаниями фаланг.
Фаланги пальцев (phalanges) (рис. 30) также имеют тело, основание и головку. Основания проксимальных фаланг соединяются с головками пястных костей; с головками проксимальных фаланг соединяются основания дистальнее расположенных фаланг. Во всех пальцах, кроме большого, по три фаланги (проксимальная, средняя и дистальная), большой (I) палец имеет только две фаланги.
Читайте также:


