Клювовидный отросток плечевого сустава
Аннотация научной статьи по клинической медицине, автор научной работы — Каралин Александр Николаевич, Кокуркин Геннадий Васильевич, Волков Алексей Зенонович
Похожие темы научных работ по клинической медицине , автор научной работы — Каралин Александр Николаевич, Кокуркин Геннадий Васильевич, Волков Алексей Зенонович
УДК 616.727. 2-002 ББК Р458.284*040
Ключевые слова: синдром, клювовидный отросток, плечелопаточный, периар-троз, болезненное плечо, классификация.
Key words: syndrome, coracoid, humeroscapular, periarthritis, morbid brachium, classification.
По данным ВОЗ, от 5 до 30% активного трудоспособного населения в мире страдает от болевого синдрома в области плечевого сустава и связанного с этим нарушения функции последнего [1, 9]. При этом более 60% больных, обратившихся за медицинской помощью, становятся инвалидами, большинство из которых составляют мужчины [4, 6].
Болевой синдром в области плечевого сустава, как правило, ассоциируется у врачей со стандартным диагнозом - плечелопаточный периартроз (ПЛП). Плечелопаточный периартроз среди всех заболеваний шейно-плечевой области занимает ведущее место, составляя от 70 до 90% [9].
Действительно, если обратиться к анатомическим особенностям зоны клювовидного отростка, то выявляется четкая связь его со всеми структурами пле-
Интересный вариант классификации предлагает Р.А. Зулкорнеев (1979). В ней впервые вводится представление об этапности развития клинических форм проявлений болезненного плеча с выделением трех видов: 1) первичные; 2) ассоциативные; 3) вторичные [2].
Клинические формы его проявления различны, но само патологическое начало связано с единым нейродистрофическим процессом в верхней конечности, возникающим рефлекторно в результате местного очага раздражения в области плечевого сустава или шейного отдела позвоночника, или внутренних органов. К сожалению, Р.А. Зулкорнеев не отразил в своей классификации возможные варианты этих рефлекторных механизмов. Мы попытались это сделать в предлагаемой нами классификации.
В отличие от Р.А. Зулкорнеева под первичным видом мы понимаем клиническую картину, возникающую в зоне плечевого сустава как результат первичной травматизации зоны клювовидного отростка, а под вторичным видом - вторичную реакцию зоны клювовидного отростка на патологические процессы, возникающие вследствие ирритации с очагов поражения как из зоны самого плечевого сустава, так и с шейного отдела позвоночника и внутренних органов.
Экстравертебральная форма - патологическое состояние развивается только на фоне первоначальной травмы плечевого сустава (в зоне клювовидного отростка), болезненность в шейном отделе может отсутствовать.
С учетом этиологии мы предлагаем два вида СКО.
Первичный вид - первичные посттравматические нейроостеофиброзные проявления в зоне клювовидного отростка.
Вторичный вид - где нейроостеофиброзные проявления в зоне клювовидного отростка проявляются вторично в результате оссификации бурс, деформирующего артроза акромиально-ключичного сочления, надрыва сухожилий.
Выделяем четыре формы развития СКО: экстравертебральная, интра-вертебральная,вертебровисцеральная и висцеровертебральная.
Выводы. 1. Предлагаемая классификация позволяет ответить на ряд вопросов, связанных с наиболее распространенной патологией плечевого сустава - плечелопаточным периартрозом: выявить начальный, пусковой механизм (зона клювовидного отростка) данного патологического процесса; обозначить всю разнообразную клиническую картину как единый патологический
3. В основу классификации положены три основных принципа патологического процесса - этиология, патогенез и клинические особенности.
1. Архипов С.В. Артроскопический метод эндоскопического лечения субакромиальной компрессии ротаторной манжеты плеча // Анналы травматологии и ортопедии. 1998. № 2-3. С. 105-112.
3. Мозолевский Ю.В. Боль в области плечевого сустава // Неврологический журнал. 2000. Т. 5, № 4. С. 4-9.
4. Никифоров А.С., Мендель О.И. Плечелопаточный болевой синдром: современные подходы к диагностике и лечению // Российский медицинский журнал. 2006. Т. 14, № 8. С. 621-626.
5. Новиков Ю.Г., Антропов В.К., Мелехов С.З. Плечевой сустав. Анатомо-функциональные особенности, биомеханика: учеб. пособие. Смоленск: Изд-во СГМа, 1997. 23 с.
6. Попелянский Я.Ю. Ортопедическая неврология (вертеброневрология): руководство для врачей. М.: МЕД Пресс-информ, 2003. 670 с.
7. Almekinders L.C. Impingement syndrome // Clin. Sports Med. 2001. Vol. 20, № 3. P. 491-504.
8. Annaert J.M., Peetrons P., Famaey J.P. Paraclinical diagnostic procedures in micro- and macrotraumas of the shoulder. Indications for echography and CT scanning // Rev. Med. Brux. 1990. Vol. 3, № 11. P. 47-53.
9. Banks K.P., Bui-Mansfield L.T., Chew F.S., Collinson F. A compartmental approach to the radiographic evaluation of soft-tissue calcifications // Semin Roentgenol. 2005. Vol. 40, № 4. P. 391-407.
10. Detection of subacromial bursa thickening by sonography in shoulder impingement syndrome / Y.H. Tsai, T.J. Huang, W.H. Hsu et al. // Chang. Gung. Med. J. 2007. Vol. 30, № 2. P. 135-141.
11. Middleton W.D., Teefey S.A., Yamaguchi K. Sonography of the rotator cuff: analysis of interobserver variability // Am. J. Roentgenol. 2004. Vol. 183, № 5. P. 1465-1468.
КАРАЛИН АЛЕКСАНДР НИКОЛАЕВИЧ - доктор медицинских наук, профессор кафедры экстремальной медицины, Чувашский государственный университет, Россия, Чебоксары (extrem1970@mail.ru).
KARALIN ALEXANDER NIKOLAEVICH - doctor of medical sciences, professor of Extreme Medicine Chair, Chuvash State university, Russia, Cheboksary.
КОКУРКИН ГЕННАДИЙ ВАСИЛЬЕВИЧ - доктор медицинских наук, Россия, Чебоксары (g.kokurkin@)mail.ru).
KOKURKIN GENNADY VASILYEVICH - doctor of medical sciences, Russia, Cheboksary.
ВОЛКОВ АЛЕКСЕЙ ЗЕНОНОВИЧ - главный врач, Республиканская поликлиника восстановительного лечения, Россия, Чебоксары (ipvert@medinform.su).
VOLKOV ALEXEY ZЕNONOVICH - chief physician, Republican Out-patient Department of Recovery Treatment, Russia, Cheboksary.
Задний вывих плеча. Трудный диагноз, сложное лечение
Задняя травматическая нестабильность (задний вывих плеча) иногда может быть причиной значительного костно-хрящевого повреждения — в случаях, когда передняя часть головки плечевой кости вдавливается в задний край гленоида. Это называется реверсивным повреждением Хила — Сакса. В случае хронической нестабильности костно-хрящевые дефекты достигают значительных размеров.
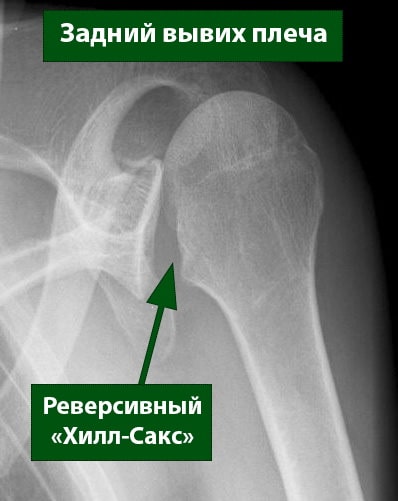
Даже в случае свежего заднего вывиха плеча его закрытое вправление может быть затруднено. В таких случаях вправление должно проводиться под общей анестезией с полной мышечной релаксацией. В случаях, когда имеется большой дефект переднего отдела головки, для достижения стабильности необходима его пластика (замещение). Тактика ведения должна подбираться индивидуально под каждого пациента и зависит от нескольких факторов, таких как размер дефекта, сроки после вывиха и их количество, качества кости, состояния суставного хряща, и общего состояния здоровья.
Плечо — наиболее подвижный сустав в теле, и это при несоответствии площадей суставных поверхностей таким образом, что только 1/3 головки плеча соприкасается с суставной впадиной лопатки. Суставная губа лопатки увеличивает глубину и ширину гленоида, а капсула и связки обеспечивают статическую стабильность и ограничивают объем движений.
Динамическая стабильность обеспечивается ротаторной манжетой плеча, которая мышцами обворачивается вокруг плечевого сустава. Когда происходит задний вывих, капсуло-связочный аппарат растягивается и может оторваться от заднего края суставной впадины.
Наиболее распространенные причины задних вывихов плеча — это физические травмы, полученные в результате судорог, электротравмы, ДТП, падения на вытянутую руку. Около 50% задних вывихов сопровождаются переломом хирургической шейки плеча, одного из бугорков или края гленоиода (суставного отростка лопатки).
В результате значительной травматической силы или в результате хронического давления головки плеча на задний край гленоида возникает значительный костно-хрящевой дефект передней поверхности головки плеча.
При внутренней ротации плеча происходит зацепление переднего дефекта головки плечевой кости и заднего края гленоида, в результате чего происходит вывих.
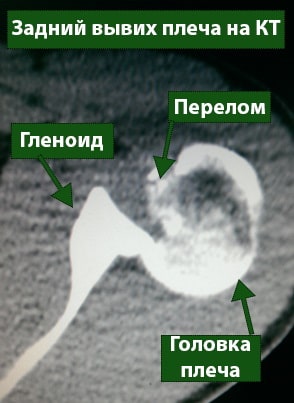
При рецидивирующих вывихах, обусловленных подобным механизмом, также происходит стирание заднего края гленоида. Рецидивирующие задние подвывихи и вывихи плеча, как правило, ассоциированы с крупным переднемедиальным импрессионным дефектом головки плеча.
Если вывих кзади одномоментно легко устраняется или вправляется самостоятельно, обширные повреждения головки плеча обычно отсутствуют.
- При всём разнообразии клиники первой находкой является распространенная боль, более выраженная при заднем вывихе, чем при переднем.
- В зависимости от комплекции пациента может выступать клювовидный отросток, уплощаться передний отдел плечевого сустава и выбухать задний по сравнению с противоположной стороной.
- Отличительной чертой заднего вывиха являются значительное ограничение движений в плечевом суставе.
- Повреждение нервов сопровождает 30% задних вывихов плеча
Правильная визуализация необходима для подтверждения вывиха и определения размера дефекта переднего отдела головки плечевой кости.
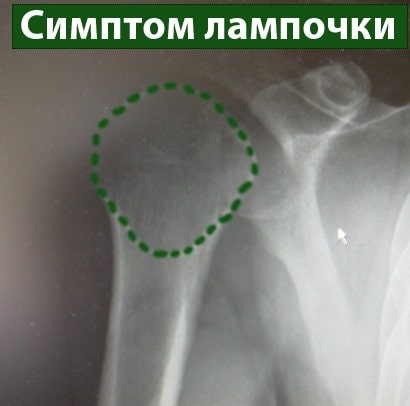
Рентген. На стандартной рентгенографии при вывихе проксимальный отдел плеча имеет вид электрической лампочки, а суставная впадина лопатки свободна.
Компьютерная томография. КТ обеспечивает оптимальную оценку плечевого сустава в трех измерениях. Мы всегда используем этот метод визуализации. КТ-сканирование без или с 3D-реконструкцией является достоверным документом, фиксирующим взаимоотношения в плечевом суставе, костные повреждения составной впадины лопатки, размеры и локализацию дефекта головки плечевой кости, качество кости, переломы, не диагностируемые другими методами. Хотя повреждения ротаторной манжеты плеча описываются с задним вывихом плеча, МРТ не является предпочтительнее КТ и не назначается рутинно.
Электронейромиография. ЭНМГ должна быть выполнена в том случае, если подозревается повреждение нервных пучков.
Не подлежит обсуждению, что пациенты с задней нестабильностью плечевого сустава и наличием большого дефекта должны обязательно оперироваться.
Но пациентам, которые испытывают незначительную боль или не испытывают ее вовсе, с сохранением удовлетворительной функции оперативное лечение может быть необоснованным. Мы рекомендуем наблюдение за пациентами пожилого возраста со сниженными требованиями к объему движений, способными выполнять ежедневные дела (поесть, причесать волосы и т. д.) и с нормальным противоположным плечом.
Попытки закрытого вправления мы предпринимаем при свежих вывихах (менее 3 недель с момента травмы и при отсутствии сопутствующего перелома. Если вывих не рецидивирует после вправления, плечо иммобилизуется ортезом на 4–6 недель. В течение периода иммобилизации пациент может совершать упражнения для укрепления плечевого пояса.
Внутренняя ротация, такая как закидывание руки за спину, запрещается минимум до 6 недель. После снятия ортеза реабилитация начинается с пассивного растяжения и доходит до активных упражнений с сопротивлением.
Большинство пациентов, у которых сохраняются симптомы после вправления вывиха, имеют маленький костный дефект переднего отдела головки и их симптомы обусловлены повреждением суставной губы (задний Банкарт).
Подобное состояние можно с успехом лечить, используя артроскопическую технику. В ходе операции губа рефиксируется к гленоиду при помощи анкеров или якорей
Задний вывих плеча встречается относительно редко, поэтому риск неправильного лечения достаточно велик
Мы считаем, что принципы восстановления формы суставных поверхностей, анатомии мягких тканей и подвижности плечевого суставов являются первостепенными целями проводимого лечения
Показания для операции зависят от размеров повреждения, качества кости и состояния пациента.
- перелом маленького бугорка со смещением
- значительный перелом заднего отдела гленоида
- невправляемый или открытый вывих
- рецидивирующая задняя нестабильность плечевого сустава.
- остеопороз головки плечевой кости
- неконтролируемые приступы судорог (эпилепсия)
- повреждение нервов плечевого сустава
Свежие и застарелые задние вывихи плеча требуют разных форм лечения. Основные виды операций при заднем вывихе приведены ниже
Такие операции рекомендуется проводить при повреждениях 25–50% суставной поверхности головки плеча. Используются кожные разрез в области плечевого сустава до 4 см. Обнаруживают сухожилие подлопаточной мышцы и маленький бугорок головки плеча. Проводят остеотомию малого бугорка и вместе с прикрепленной к нему подлопаточной мышцой переносят в зону дефекта. помечают швами и вместе с прикрепленным к нему сухожилием подлопаточной мышцы. Далее малый бугорок жестко фиксируют двумя винтами, с шайбами или без. Результаты данной операции варьируются от удовлетворительных до отличных
Альтернативой транспозиции подлопаточной мышцы и малого бугорка для пациентов с сохраненной структурой кости элевация дефекта и костная пластика.
Мы предпочитаем использовать аутотрасплатат. Аутотрасплантат берется из бугристости подвздошной кости.
Используется стандартный разрез по передней поверхности плечевого сустава длинной 4 см. В случае хорошего состояния хряща в зоне дефекта головки плеча может быть выполнена его элевация (подьем) с костной трансплантацией.
Под непосредственным визуальным контролем с помощью специального инструмента восстанавливаются контуры головки плечевой кости. Устраненный дефект фиксируется 2 или 3 винтами, проведенными параллельно. Винты работают как каркас для трансплантата — до полного заживления.
Верхнюю конечность укладывают на отводящую шину сразу же в операционной.
Эндопротезирование показано, если вывих более чем шестимесячной давности или если вдавленный дефект более 45%. Замена плечевого сустава при хронических вывихах оценивается как более сложная, чем при обычных остеоартрозах, что связано с разрывом мягких тканей периартикулярной области и с повреждением суставных поверхностей. В таких случаях выполняется тотальное или реверсивное эндопротезирование.
Во всех случаях пациент подвергается иммобилизации в течение 4–6 недель. Обычно мы используем ортез, чтобы рука находилась в положении нейтральной ротации в течение данного периода. За иммобилизацией следует реабилитационный период, включающий в себя пассивные и активные движения суставов, а также укрепляющие упражнения.
В данном случае применяется иммобилизация на отводящей шине в течение 6 недель. На протяжении всего времени разрешены пассивные осторожные сгибания и разгибания в плече. После периода иммобилизации пациенту разрешены активные движения конечностью. В течение первых 12 месяцев рекомендуется избегать подъема значительных тяжестей.
Период реабилитации, следуемый за эндопротезированием, назначается с учетом состояния мягких тканей. Обычно движения в плечевом суставе разрешают немедленно после операции.
Если у Вас есть проблемы с суставами. Если каждое движение причиняет боль. Мы сможем Вам помочь. Клиника оснащена современным медицинским оборудованием, которое позволяет успешно выполнять широкий спектр хирургических вмешательств на костях и суставах.
Большинство операций на суставах в клиники выполняются эндоскопически, то есть методом мини разрезов. Клиника оснащена специальными послеоперационными палатами, в которых анестезиологи осуществляют наблюдение и лечение пациентов после крупных операций.
Однако в клинике проводятся не только высокотехнологичные хирургические вмешательства, но и активно применяются консервативные методы лечения и реабилитации пациентов без операций.
Для пациентов в клинике создана максимально комфортная обстановка. Одно и двухместные палаты оборудованы специальными ортопедическими кроватями. Врачи нашей клиники профессионалы своего дела, для которых Ваше здоровье основной приоритет. Записывайтесь и приходите на консультацию в нашу клинику уже сегодня, и мы обязательно Вам поможем.
У худощавых пациентов сустав определить легко. Если он не виден, надо ориентироваться на край акромиального отростка лопатки, идущего кзади, отступить от него на два пальца медиально, примерно здесь располагается акромиатьно-ключичный сустав. Установить 1-2 пальца вдоль суставной щели, попросить исследуемого пожать плечами, отвести руку.
При этом можно ощутить крепитацию, боль при давлении пальцами, припухлость, что указывает на воспатение либо травму Для уточнения причины боли исследуемому предлагается сделать сильное приведение руки вдоль передней поверхности грудной клетки. Это движение вызывает боль только при поражении акромиально-ключичного сочленения.
Суставная сумка доступна пальпации лишь у переднего и заднего края дельтовидной мышцы. Используется при этом глубокая компрессия средним пальцем (рис. 44). Исследуется область большого и малого бугорков плечевой кости, межбуторковая борозда, где. проходит сухожилие длинной головки двуглавой мышцы, покрытое синовиальной оболочкой вплоть до места его прикрепления к лопатке. Пальпируя над большим и малым бугорками, мы касаемся анатомической и хирургической шейки плеча.
Далее в глубине подключичной ямки указательным пальцем надо отыскать клювовидный отросток, чуть латеральное его лежит головка плечевой кости, между ними располагается суставная щель. Болезненность в этом месте является признаком артрита.
При подозрении на нестабильность плеча необходимо провести обследование с использованием специальных приемов, один из них представлен на рис. 45.
Этот тест можно выполнить в иоложении больного на кушетке лицом вниз с плечом, выступающим над ее краем. Одна рука врача фиксирует лопатку и плечевой пояс, другая смещает плечо вперед, назад, вниз. Возникающая боль в крайних положениях плеча или западение между головкой плечевой кости и акромиальиым отростком при нижнем подвывихе указывают на нестабильность плеча.
В глубине подключичной ямки при достаточном погружении указательного пальца можно пропальпировать клювовидный отросток (рис. 46).
Пальпируя в глубине подмышечной ямки, можно коснуться нижнего заворота суставной сумки. Применяя специальные приемы, необходимо провести пальпаторное исследование вращающей манжетки (рис. 47).
При опущенной руке манжетка плеча прикрыта акромиальиым отростком. При положении руки исследуемого на противоположном плече головка плечевой кости ротирует кзади, и манжетка выводится из-под акромиалыюго отростка, после чего непосредственно ниже заднего края отростка ее можно пропальпировать. При закладывании руки за спину головка плеча движется вперед, и манжетка выходит из-под акромиального отростка. Пальпируя указательным пальцем перед акромиальиым отростком, мы исследуем переднюю часть манжетки. Болезненность при пальпации указывает на патологию манжетки.
Указательным или большим пальцем ощупывается субакромиальная сумка (рис. 48).
Существенно обратить внимание на наличие и частое сочетание следующих симптомов, выявляемых при осмотре и пальпации области плечевого сустава:
• гипотрофия дельтовидной, падостной и подостной мышц;
• болезненность над акромионом у места прикрепления дельтовидной мышцы;
• болезненность над клювовидным отростком;
• боль на передиенаружной поверхности плеча (место прикрепления коротких ротаторов);
• боль на наружной поверхности плеча, где в глубине располагается под-дельтовидная сумка;
• боль на передней поверхности плеча (место расположения сухожилия длинной головки двуглавой мышцы).
Более четко определить состояние плечевого сустава позволяет исследование активных и пассивных движений, а также выполнение некоторых функциональных проб.
Исследование активных и пассивных движений в плечевом суставе. Необходимо всегда учитывать то, что активные движения в плечевом суставе осуществляются при участии трех компонентов — плечевого сустава, плечевого пояса, туловища. Поэтому ограничение подвижности в нем может зависеть не только от состояния сустава, но и функции всего плечевого пояса, а также тугоподвижности позвоночника и деформации грудной клетки.
При исследовании активных движений в плечевом суставе врач должен находиться сначала спереди, а затем сзади от исследуемого. Осмотр спереди позволяет оцепить общую амплитуду движений в суставе, а осмотр сзади — весь плечелопаточный ритм, последовательность участия в движении каждого составляющего компонента. Учитываются как объем движений, так и возникающая при этом боль.
Пробы для определения активных движений в плечевом суставе:
• сгибание — движение руки вперед и вверх, в норме 180-189°;
• разгибание — движение руки назад и вверх, в норме 85-89°;
• отведение — движение руки в сторону и вверх, в норме 179-184°;
• ротация опущенной руки вниз — супинация (60°) и пронация (36°);
• наружная ротация при 90° сгибе в локтевом суставе, в норме 63°;
• наружная ротация плеча при закладывании кистей за голову;
• внутренняя ротация плеча при закладывании руки за спину.
Возможно полное отсутствие активных движений в суставе, чему способствуют выраженные артрит, периартрит (капсулит), гемартроз, травма (перелом, вывих), контрактура, анкилоз, а также парез и паралич мышц плечевого пояса. При менее выраженной патологии возникает ограничение подвижности. В этом случае необходимо уточнить, какой вид движения нарушен, а по нему предположить локализацию патологического процесса и его характер.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Человеческая лопатка – это широкая и плоская парная кость позади грудной клетки, являющаяся основой плечевого пояса и имеющая вид штыковой лопаты, направленной остриём вниз. Широкая часть лопатки расположена в области надплечья (которое в обиходе не совсем правильно называют плечом).
Анатомия
Боковой (наружный) край лопатки утолщён, в его верхнем углу находится суставная впадина, которая с головкой плечевой кости образует плечевой сустав (плечо – это верхняя часть руки: от того самого плечевого сустава до локтевого). Плечевой сустав является одним из наиболее подвижных сочленений человеческого скелета.
Там же, рядом с суставной впадиной, находятся два костных выступа – направленный назад акромион и выступающий вперёд клювовидный отросток. С акромионом в акромиально-ключичном суставе сочленена ключица – кость, соединяющая лопатку с грудиной.

Клювовидный отросток не сочленяется с костями – к нему крепятся мышцы: малая грудная, отвечающая за движения лопатки вниз, вперёд и в сторону её внутреннего бокового края, а также бицепс (своей короткой головкой). Длинная головка бицепса прикреплена к бугорку, расположенному сверху над суставной впадиной лопатки. Бицепс (двуглавая мышца) отвечает за сгибание плеча в плечевом суставе и предплечья (нижней части руки – от локтя до запястья) в локтевом. К клювовидному отростку крепится также клювовидная плечевая мышца, соединённая с плечом и ответственная за его поднятие и незначительные вращательные движения.
Передняя, обращённая к рёбрам, плоскость лопаточной кости немного вогнута, её называют подлопаточной ямкой. Задняя поверхность выпуклая, её разделяет на две неравные части проходящий в горизонтальном направлении костный выступ – ость (гребень). Гребень берёт начало от внутреннего края лопатки, поднимается выше и, подойдя к наружному краю, переходит в акромион.
К гребню, наружной части акромиона и половине ключичной кости прикреплена своим основанием имеющая вид треугольника дельтовидная мышца. Она полностью накрывает собой клювовидный отросток и плечевой сустав, а остриём прикреплена к плечевой кости. Эта мышца формирует верхнюю часть плеча и участвует в отведении плечевого сустава.
Меньшая – верхняя – часть лопатки над гребнем называется надостной ямкой, нижняя, соответственно, подостной. К подлопаточной, надостной и подостной ямке прикрепляются одноимённые мышцы
Основная функция подлопаточной, надостной и подостной мышцы – удержание плечевого сустава, бедного собственным связочным аппаратом. Такое же предназначение и ещё одной мышцы – малой круглой, прикреплённой к верхней части наружного края лопатки.
Вообще, лопатка практически полностью окутана с обеих сторон мышцами, отвечающими лишь за плечо – его фиксацию и подвижность. Сама же лопатка движется лишь благодаря спинным и грудным мышцам.
Функции лопатки
Основные функции лопаточной кости:
![]()
связующая;- защитная;
- укрепляющая;
- двигательная.
Лопатки являются основным связующим звеном плечевого пояса с руками и грудиной.
Отростки лопаток – клювовидный и акромион, — а также их связочный аппарат защищают плечевой сустав сверху. Кроме того, лопаточные кости с их мышцами и связками наряду с рёбрами и мышцами спины защищают лёгкие и аорту.
Часть мышц, отходящих от лопаток, укрепляет, удерживает плечевой сустав.
Лопатки участвуют в движении всего плечевого пояса и рук – осуществлении вращательных движений в плечевом суставе, поднимании руки, отведении и приведении плеча. Это участие может быть как опосредованным: с помощью мышц, отвечающих за движение плеча, прикреплённых к лопатке, — так и непосредственным: например, отведение плеча, начиная с определённого угла, возможно только при повороте лопатки. При повреждении лопатки подвижность плечевого пояса резко ограничивается, утрачивается трудоспособность.
Болезни и травмы лопаточной области
Лопаточные кости и сочленения могут подвергаться травмам, воспалительным процессам. Существуют также пороки развития лопаток. Лопатки могут принимать неправильное положение вследствие деформаций позвоночника. Кроме того, боли в лопаточной области не всегда свидетельствуют о болезни лопаток в частности и плечевого пояса вообще.
Переломы лопатки обычно происходят в результате сильного удара сзади или спереди. Выделяют внутрисуставные (с вовлечением суставной впадины) и внесуставные (любой зоны без повреждения суставной впадины) переломы.
Переломы лопатки могут сопровождаться следующими симптомами:
![]()
чересчур высокая подвижность;- характерный скрежет трения костных отломков;
- боль;
- припухлость, гематома;
- резкое снижение подвижности.
При внутрисуставных переломах чаще всего требуется операция – остеосинтез, включающая сопоставление и фиксацию костных фрагментов. Переломы тела лопатки обычно без осложнений срастаются самостоятельно при условии полного покоя. В зависимости от перелома больному фиксируют согнутую в локте руку к груди с поражённой стороны или, наоборот, отводят в сторону с помощью специальной шины. Фиксация длится около месяца, после чего руку в плечевом суставе постепенно разрабатывают.
Лопатка устроена так, что для её перелома необходимо значительное внешнее воздействие. Кроме того, в непосредственной близости находятся жизненно важные органы – сердце, лёгкие, магистральные сосуды. Поэтому при подозрении на перелом лопатки необходимо как можно скорее обратиться к врачу.
Вывихи лопатки случаются крайне редко. Их причина – сильный рывок за руку, в результате чего лопатка поворачивается и смещается кнаружи, а её нижний край сдавливается между рёбрами. При этом происходит растяжение и надрыв мышц, прикрепляющихся к лопатке и позвоночнику.
- лопатка находится в аномальном положении – её наружный боковой край резко выпячен;
- любое движение в плечевом суставе вызывает сильную боль.
Вывих вправляется хирургом под местной анестезией, после чего руку фиксируют к торсу на две-три недели.
Под бурситом лопатки подразумевается воспаление околусуставных сумок плечевого сочленения. Причиной болезни может быть травма, инфекция, аутоиммунная реакция.
![]()
боль, усиливающаяся при движении;- отёк в области сустава;
- ограничение подвижности;
- чувство онемения в области кисти и предплечья.
Бурсит лечится консервативными методами – антибиотикотерапия, болеутоляющие средства, физиотерапия – под контролем врача.
Примеры врождённых аномалий лопатки:
- аплазия (отсутствие) и гипоплазия (недоразвитие);
- крыловидная лопатка;
- болезнь Шпренгеля.
Аплазия чаще всего сочетается с отсутствием руки на той же стороне.
Крыловидная лопатка является не только косметическим дефектом – выступающим внутренним краем, но и функциональными нарушениями – невозможностью вращения руки и её поднятия. Болезнь лечится оперативно.
Болезнь Шпренгеля характеризуется аномально высоким расположением лопатки (лопаток), нередко — нарушениями развития мышц плечевого пояса, а также часто сочетается с другими аномалиями. Жалобы – на косметический дефект и затруднение в отведении плеча. В лёгких случаях назначается физиотерапия, в более тяжёлых – хирургическое вмешательство.
![]()
нарушение осанки;- искривления позвоночника (кифоз, сколиоз);
- параличи или разрывы мышц, поддерживающих лопатки.
В зависимости от причины, выступание лопаток может не приносить иных страданий, кроме моральных, или сопровождаться нарушениями, значительно снижающими качество жизни.
Нарушение осанки достаточно легко корректируется с помощью упражнений, массажа, выработки привычки держать спину прямо. В других случаях необходимо лечить основное заболевание.
Так, болью под левой лопаткой могут сопровождаться:
- заболевания сердца – ишемическая болезнь сердца (стенокардия, инфаркт), миокардиты;
- болезни лёгких;
- болезни желудка;
- расслоение аневризмы аорты;
- болезни поджелудочной железы.
Боль в области правой лопатки вызывают:
- болезни жёлчевыводящей системы и паренхимы печени (иногда боль может иррадиировать в левую лопатку);
- злокачественные опухоли груди.
Болью в области любой лопатки может сопровождаться осложнённый остеохондроз, невралгия.
Читайте также:






