Клювовидный отросток лопатки пальпация

Эпидемиология переломов лопатки
Лопатка окружена мышцами и защищена от повреждений своей близостью к грудной стенке. Поэтому переломы лопатки составляют лишь 0,4—1% от всех переломов. У пациентов с политравмой переломы лопатки всегда указывают на тяжелую травму грудной клетки, иногда включая разрыв грудной аорты. Изолированные переломы редки и вызываются прямым ударом в область лопатки сзади. Сопутствующие переломы ключицы с той же стороны наблюдаются примерно в 25% случаев и могут вызывать флотацию плечевого сустава. Переломы передне-нижнего края гленоида принципиально отличаются от других повреждений лопатки, так как они являются результатом передне-нижнего вывиха в плечевом суставе.
Хирургическая анатомия лопатки
Вся верхняя конечность соединяется с туловищем с помощью лопатки за счет нескольких мощных мышц и акромиальноключичного сочленения, которое является единственной точкой костного соединения. На первый взгляд ключица служит опорой спереди для обеспечения отстояния лопатки от туловища. Однако истинная биомеханическая роль ключицы пока полностью не определена. Для объяснения патобиомеханики некоторых повреждений плечевого сустава Goss предложил концепцию верхнего подвешивающего комплекса плеча (superior shoulder suspension complex - SSSC).
• Верхний подвешивающий комплекс плеча состоит из костного и мягкотканного кольца (гленоид, клювовидный отросток, клювовидно-ключичная связка, наружная часть ключицы, акромиально-ключичное сочленение и акромион), располагающегося на верхней (тело ключицы) и нижней (наружная часть тела лопатки и ость лопатки) опорах. Только двойное прерывание SSSC приводит к нестабильности и флотации плечевого сустава.
Классификация
Цифровой код лопатки по классификафии переломом АО - 14. Была предложена детализованная классификация. Однако более простая и практичная версия представлена в табл.
| Тип А | Тело лопатки |
| Тип В | Отростки лопатки |
| Тип С | Шейка лопатки |
| Тип D | Суставные переломы (плече-лопаточный сустав) |
| Тип Е | Переломы лопатки и ключицы с той же стороны |
Оценка и диагностика
Клиническая симптоматика переломов лопатки совершенно неспецифична и часто маскируется симптомами сопутствующих повреждений. При переломах шейки лопатки опасности подвергается надлопаточный нерв в месте его прохождения через лопаточную вырезку по ее верхнему краю. Подозрение на повреждения этого нерва исключается с помощью электромиографии (ЭМГ). То же относится к возможным повреждениям подлопаточного нерва.
Рентгенолопическое обследование включает в себя три проекции плечевого сустава (травма-серия: передне-задняя в плоскости лопатки, боковая в плоскости лопатки и аксиальная проекции). Вовлечение гленоида требует выполнения КТ-сканирования для определения количества и размера отломков, а также степени смещения суставной поверхности. Следует всегда оценивать целостность ключицы, так как ее сопутствующие переломы нередки.
ЛЕЧЕНИЕ
Переломы тела лопатки (тип А)
Подавляющее большинство переломов тела лопатки может лечиться консервативно. Необходима лишь иммобилизация плечевого сустава до стихания боли. Качательные упражнения начинают как можно раньше с последующим подключением активных упражнений на восстановление объема движений. Хирургическое лечение показано только в редких случаях при значительных смещениях фрагментов, которые впоследствии могут нарушать движения лопатки или плече-лопаточного сустава.
Переломы отростков лопатки (тип В)

Переломы без смещения могут лечиться консервативно. Переломы лопаточной ости со смещением лучше оперировать из-за высокой доли несращений и возможной опасности функциональных нарушений при сращении в неправильном положении. Доступ к ости осуществляют сзади. Фиксацию выполняют 2,7-мм реконструктивными пластинами, которые укладывают по задней поверхности.
Изолированные переломы клювовидного отростка могут располагаться центрально или кнаружи по отношению к клювовидно-акромиальной связке. При более частых центральных переломах связка обычно остается интактной. Поэтому сюманный коракоид смещается вместе с наружной частью ключицы при наличии сопутствующего вывиха в акромиально-ключичном сочленении. При такой нестабильной ситуации клювовидный отросток можно фиксировать 3,5-мм стягивающим винтом с одновременной стабилизацией акромиально-ключичного сочленения. Периферические переломы лечатся консервативно, если фрагменты не теряют контакта полностью вследствие тяги клювовидно-плечевой мышцы.
Переломы акромиона со смещением требуют репозиции и фиксации, так как сращение в неправильном положении может приводить к импиджменту ротаторной манжеты. Стабильной фиксации достигают с помощью 2,7-мм сгягивающих винтов или стягивающей проволочной петли.
Переломы акромиона следует отличать от os acromiale, которая является билатеральным анатомическим вариантом более чем в 60% случаев.
Переломы шейки лопатки (тип С)

При переломах шейки лопатки фрагмент гленоида обычно смещается медиально. Это укорочение приводит к снижению натяжения и рабочей длины мышц ротаторной манжеты, что может сопровождаться функциональными нарушениями. Кроме того, фрагмент гленоида может быть также и ротирован. Вследствие тяги длинной головки бицепса, суставная поверхность чаще всего наклоняется каудалыю. По данным некоторых авторов, это может приводить к нестабильности плече-лопаточного сустава. Еще одним автором укорочение более чем на 1 см и ротация более 40° рассматривались как показание к ORIF. Обычно применяют 3,5-мм реконструктивную пластину по латеральному краю лопатки с использованием заднего доступа.
Суставные переломы (тип D)
Переломы передне-нижней части края гленоида (переломы Bankart) могут лечиться хирургически для восстановления суставной поверхности и - даже при малых размерах фрагментов - для предотвращения хронической нестабильности плече-лопаточного сустава, фрагменты репонируют под непосредственным контролем зрения из дельтовидно-пекторального доступа и фиксируют 2,7-мм стягивающими винтами, проводимыми вне капсулы сустава. Из-за мягкости кости винты должны быть длинными, чтобы достичь опоры в заднем кортикальном слое шейки лопатки.
Большинство авторов рекомендуют OMF при смещенных переломах суставной ямки лопатки (более 2 мм) для восстановления конгруэнтности сустава и предотвращения развития посггравматического артроза. Ideberg, однако, предлагает консервативное лечение при смещенных внутрисуставных переломах, если головка плечевой кости остается центрированной в суставной ямке.
В зависимости от морфологии перелома (КТ-сканирование) выбирают верхний или задний доступ. Суставные фрагменты фиксируют 1,7- или 3/5-мм стягивающими винтами. При оскольчатьк переломах с вовлечением тела лопатки и гленоида часто достаточно анатомично восстановить суставную поверхность и правильно установить ее к наружному краю лопатки, совсем не трогая фрагменты раздробленного тела.
Переломы лопатки и ключицы (тип Е)
Переломы шейки лопатки и ключицы с той же стороны представляют собой двойное повреждение верхнего подвешивающего комплекса плеча. Это повреждение - при наличии смещения - может приводить к нестабильной флотации плечевого сустава с разворотом гленоида каудально.
ДОСТУПЫ
Имеются три стандартных хирургических доступа/ выбор между которыми производится на основании морфологии перелома.
Дельтовидно-пекторальный доступ
Применяют при переломах передне-нижнего края гленоида, потому что головка плечевой кости может быть часгично смещена кзади для визуализации края суставной впадины. Так как стабильность сустава восстанавливается после фиксации фрагмента, капсулу сустава ушивают в конце операции без каких-либо дупликатур, а пересеченное или продольно разволокненное сухожилие подлопаточной мышцы тщательно ушивают для предотвращения любых ограничений объема движений в плечевом суставе.

Верхний доступ
Его используют при переломах верхнего отдела гленоида.
Кожный разрез проходит посередине между ключицей и лопаточной остью как можно латеральнее. Волокна трапециевидной мышцы рассекают. В зависимости от лакализации свободного фрагмента надостую мышцу аккуратно отводят кзади или кпереди. Для предотвращения повреждений надлопаточного нерва всегда выделяют лопаточную вырезку. Для облегчения проведения винтов параллельно суставной поверхности может быть частично резецирована задняя часть латерального конца ключицы.
Задние доступы
Классический доступ, описанный Judet, обеспечивает выделение тела лопатки/ шейки лопатки и гленоида. Пациент располагается в положении на боку или на животе и обкладывается так, чтобы вся рука была свободна. Кожный разрез начинается от заднего края акромиона, проходит по нижнему краю лопаточной ости к медиальному краю лопатки и изгибается книзу вдоль медиального края до нижнего угла лопатки. Дельтовидную мышцу отсекают от ости лопатки, а подостная мышца может быть полностью отслоена от задней поверхности лопатки. Этот расширенный доступ необходим, однако, только при лечении сложных переломов лопатки.
В большинстве случаев требуется визуализация только заднего края гленоида/ шейки лопатки и наружного края лопатки. Кожный разрез для упрощенного заднего доступа начинается на 2 см медиальнее заднего угла акромиона и проходит параллельно наружному краю лопатки.
Выделяют и отводят проксимально нижний край дельтовидной мышцы. Лопатку и заднюю часть суставной капсулы выделяют через интервал между подостной и малой круглой мышцами. Отведение конечности позволяет поднять нижний край дельтовидной мышцы и обеспечивает доступ к краниальной части капсулы сустава. Следует избегать возможного повреждения надлопаточного нерва в точке его выхода через лопаточную вырезку, а также подмышечного нерва при его выходе из четырехугольного пространства сразу под малой круглой мышцей.
Послеоперационное лечение
Активные упражнения по восстановлению объема движении начинают на следующий день после операции. При переломах переднего края гленоида, оперированных из дельтовидно-пекторального доступа, наружную ротацию следует ограничивать до нейтрального положения, а отведение в лопаточной плоскости - до 90° в течение первых шести недель.

Status localis. Локальные статусы при переломах
Раны и переломы должны быть описаны так, чтобы по описанию можно было составить о них полное и точное представление и в последующем определить механизм получения раны или перелома.

Протоколы операций
Укажите локализацию размера - конкретные анатомические образования, например, от проекции шиловидного отростка до передне-верней ости подздошной кости.
Материал применяется только с целью обучения и ознакомления, и используется в рамках цитирования и/или как объект обсуждения.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
У худощавых пациентов сустав определить легко. Если он не виден, надо ориентироваться на край акромиального отростка лопатки, идущего кзади, отступить от него на два пальца медиально, примерно здесь располагается акромиатьно-ключичный сустав. Установить 1-2 пальца вдоль суставной щели, попросить исследуемого пожать плечами, отвести руку.
При этом можно ощутить крепитацию, боль при давлении пальцами, припухлость, что указывает на воспатение либо травму Для уточнения причины боли исследуемому предлагается сделать сильное приведение руки вдоль передней поверхности грудной клетки. Это движение вызывает боль только при поражении акромиально-ключичного сочленения.
Суставная сумка доступна пальпации лишь у переднего и заднего края дельтовидной мышцы. Используется при этом глубокая компрессия средним пальцем (рис. 44). Исследуется область большого и малого бугорков плечевой кости, межбуторковая борозда, где. проходит сухожилие длинной головки двуглавой мышцы, покрытое синовиальной оболочкой вплоть до места его прикрепления к лопатке. Пальпируя над большим и малым бугорками, мы касаемся анатомической и хирургической шейки плеча.
Далее в глубине подключичной ямки указательным пальцем надо отыскать клювовидный отросток, чуть латеральное его лежит головка плечевой кости, между ними располагается суставная щель. Болезненность в этом месте является признаком артрита.
При подозрении на нестабильность плеча необходимо провести обследование с использованием специальных приемов, один из них представлен на рис. 45.
Этот тест можно выполнить в иоложении больного на кушетке лицом вниз с плечом, выступающим над ее краем. Одна рука врача фиксирует лопатку и плечевой пояс, другая смещает плечо вперед, назад, вниз. Возникающая боль в крайних положениях плеча или западение между головкой плечевой кости и акромиальиым отростком при нижнем подвывихе указывают на нестабильность плеча.
В глубине подключичной ямки при достаточном погружении указательного пальца можно пропальпировать клювовидный отросток (рис. 46).
Пальпируя в глубине подмышечной ямки, можно коснуться нижнего заворота суставной сумки. Применяя специальные приемы, необходимо провести пальпаторное исследование вращающей манжетки (рис. 47).
При опущенной руке манжетка плеча прикрыта акромиальиым отростком. При положении руки исследуемого на противоположном плече головка плечевой кости ротирует кзади, и манжетка выводится из-под акромиалыюго отростка, после чего непосредственно ниже заднего края отростка ее можно пропальпировать. При закладывании руки за спину головка плеча движется вперед, и манжетка выходит из-под акромиального отростка. Пальпируя указательным пальцем перед акромиальиым отростком, мы исследуем переднюю часть манжетки. Болезненность при пальпации указывает на патологию манжетки.
Указательным или большим пальцем ощупывается субакромиальная сумка (рис. 48).
Существенно обратить внимание на наличие и частое сочетание следующих симптомов, выявляемых при осмотре и пальпации области плечевого сустава:
• гипотрофия дельтовидной, падостной и подостной мышц;
• болезненность над акромионом у места прикрепления дельтовидной мышцы;
• болезненность над клювовидным отростком;
• боль на передиенаружной поверхности плеча (место прикрепления коротких ротаторов);
• боль на наружной поверхности плеча, где в глубине располагается под-дельтовидная сумка;
• боль на передней поверхности плеча (место расположения сухожилия длинной головки двуглавой мышцы).
Более четко определить состояние плечевого сустава позволяет исследование активных и пассивных движений, а также выполнение некоторых функциональных проб.
Исследование активных и пассивных движений в плечевом суставе. Необходимо всегда учитывать то, что активные движения в плечевом суставе осуществляются при участии трех компонентов — плечевого сустава, плечевого пояса, туловища. Поэтому ограничение подвижности в нем может зависеть не только от состояния сустава, но и функции всего плечевого пояса, а также тугоподвижности позвоночника и деформации грудной клетки.
При исследовании активных движений в плечевом суставе врач должен находиться сначала спереди, а затем сзади от исследуемого. Осмотр спереди позволяет оцепить общую амплитуду движений в суставе, а осмотр сзади — весь плечелопаточный ритм, последовательность участия в движении каждого составляющего компонента. Учитываются как объем движений, так и возникающая при этом боль.
Пробы для определения активных движений в плечевом суставе:
• сгибание — движение руки вперед и вверх, в норме 180-189°;
• разгибание — движение руки назад и вверх, в норме 85-89°;
• отведение — движение руки в сторону и вверх, в норме 179-184°;
• ротация опущенной руки вниз — супинация (60°) и пронация (36°);
• наружная ротация при 90° сгибе в локтевом суставе, в норме 63°;
• наружная ротация плеча при закладывании кистей за голову;
• внутренняя ротация плеча при закладывании руки за спину.
Возможно полное отсутствие активных движений в суставе, чему способствуют выраженные артрит, периартрит (капсулит), гемартроз, травма (перелом, вывих), контрактура, анкилоз, а также парез и паралич мышц плечевого пояса. При менее выраженной патологии возникает ограничение подвижности. В этом случае необходимо уточнить, какой вид движения нарушен, а по нему предположить локализацию патологического процесса и его характер.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
I
Лопаточная область (regio scapularis)
часть туловища, ограниченная вверху линией, проведенной между ключично-акромиальным сочленением и остистым отростком VII шейного позвонка, внизу — горизонтальной линией, идущей через нижний край лопатки, медиально-вертикальной линией, соответствующей проекции медиального края лопатки, снаружи — средней подмышечной линией и задним краем дельтовидной мышцы.
Центром Л.о. является лопатка — плоская треугольной формы кость (рис. 1, 2), которая прилежит к задней поверхности грудной клетки между II и VII ребрами. Встречаются различные формы лопатки: широкая и короткая, узкая и длинная, равномерная. Различают медиальный, латеральный и верхний края лопатки. На верхнем крае имеется вырезка лопатки. Края лопатки, пересекаясь, образуют три угла: верхний, латеральный и нижний. Латеральный угол имеет суставную впадину, край которой окружен шейкой лопатки. В верхней части в области шейки лопатки расположен надсуставной бугорок, а в нижней части — подсуставной бугорок. Суставная впадина лопатки сочленяется с головкой плечевой кости, образуя Плечевой сустав. Рядом с суставной впадиной располагается клювовидный отросток, начинающийся от верхнего края лопатки. На реберной поверхности лопатки находится подлопаточная ямка. На дорсальной поверхности лопатки ость лопатки разделяет надостную и подостную ямки. Ость лопатки переходит в акромион, который имеет суставную поверхность для соединения с ключицей. От лопаточной ости и акромиона начинаются пучки средней части дельтовидной мышцы. В надостной ямке располагается надостная мышца, а в подостной ямке подостная мышца. От латерального края лопатки начинается малая круглая мышца. Пучки большой круглой мышцы берут начало от дорсальной поверхности нижнего угла лопатки. От реберной поверхности лопатки начинается подлопаточная мышца. По медиальному краю лопатки прикрепляется передняя зубчатая мышца, прижимающая лопатку к ребрам и тянущая ее вперед и кнаружи. К этому же краю прикрепляются большая и малая ромбовидные мышцы, смещающие лопатку медиально и кверху. Пучки трапециевидной мышцы, прикрепляющиеся к лопаточной ости, тянут лопатку к позвоночному столбу. Поднимает лопатку мышца, прикрепляющаяся к ее верхнему углу. От надсуставного и подсуставного бугорков лопатки начинаются длинные головки двуглавой и трехглавой мышц плеча. К клювовидному отростку лопатки прикрепляется малая грудная мышца, которая выдвигает лопатку вперед и смещает вниз, она же является вспомогательной дыхательной мышцей. От клювовидного отростка начинается клювовидно-плечевая мышца и короткая головка двуглавой мышцы плеча. Поверхностная фасция лопаточной области сравнительно плотная. Широчайшая мышца спины и трапециевидная мышца располагаются поверхностно. Лежащая под ними глубокая фасция покрывает надостную и подостную, малую и большую круглые мышцы лопатки. Прикрепляясь к краям и к ости лопатки, глубокая фасция образует надостное и подостное костно-фиброзные ложа.
В кровоснабжении Л.о. принимают участие ветви подключичной артерии, анастомозирующие с ветвями подмышечной артерии. Отток крови происходит в одноименные вены. Лимфатические сосуды Л.о. образуют густую сеть, собирающую лимфу в подключичный ствол. Иннервируют Л.о. ветви плечевого нервного сплетения.
Методы исследования. Основными методами исследования Л.о. являются осмотр, пальпация, определение подвижности лопатки. В норме лопатка плотно прилежит к грудной клетке, нижний угол ее расположен на уровне VII ребра, контуры костных выступов (лопаточной ости, акромиального и клювовидного отростков нижнего угла, латерального и медиального края лопатки) отчетливо пальпируются, безболезненны. Рентгенологическое исследование производят в прямой, боковой и атипичных проекциях, чтобы избежать искажения и наложения теней различных костных структур.
Патология.
Пороки развития. Врожденная аплазия (отсутствие или недоразвитие лопатки) встречается редко, обычно сочетается с другими пороками развития опорно-двигательного аппарата.
Врожденное высокое стояние лопатки, или болезнь Шпренгеля (болезнь Эйленбурга, неспустившаяся лопатка, деформация Шпренгеля), связывают с задержкой эмбрионального опускания лопатки от места закладки (уровень V—VI шейного сегментов). Внешне хорошо заметно, что лопатка стоит выше своей нормальной позиции, она укорочена, расширена, нередко ее внутренний край выступает кзади, а нижний угол приближается к позвоночнику, верхняя часть лопатки изогнута кпереди. Движения в плечевом суставе не ограничены. Высокое стояние лопатки может быть вторичным в результате некоторых повреждений, например ожога, при ряде деформаций, например при Сколиозе. Врожденная крыловидная лопатка внешне напоминает крыло и часто сочетается с болезнью Шпренгеля. Для крыловидной лопатки характерно выпячивание ее края кзади, вплоть до ориентации лопатки в сагиттальной плоскости, которое увеличивается при попытке поднять руку. Лечение врожденной крыловидной лопатки оперативное. Эту врожденную деформацию следует дифференцировать с приобретенной крыловидной лопаткой, возникающей в результате паралича передней зубчатой, ромбовидной и трапециевидной мышц, при повреждении нервов, нейроинфекции, а также при миопатиях. Наиболее частой причиной травматической крыловидной лопатки является ушиб области надплечья и повреждение длинного грудного нерва, например у спортсменов или артистов цирка при неудачном подтягивании на руках, ударах по надплечью, резких поворотах головы. При травматической крыловидной лопатке показано консервативное лечение: физиотерапия, ортезирование, ЛФК, массаж. При неэффективности консервативного лечения проводят оперативное вмешательство — подшивание лопатки к ребру.
Повреждения. Клиническая картина, диагноз и лечение ушиба Л.о. (Ушибы) не имеют особенностей. Вывихи лопатки возникают очень редко. При сильной тракции за руку или непосредственном воздействии на лопатку она повертывается и соскальзывает в наружную сторону, в результате наступает разрыв мышц, прикрепляющихся к позвоночнику и медиальному краю лопатки. При осмотре и пальпации определяется необычное выпячивание наружного края лопатки и ее нижней части, позвоночный край не прощупывается. Движения в плечевом суставе резко ограничены из-за боли. Необходимо вправление вывиха под местной анестезией и фиксация на 2—3 нед. верхней конечности к грудной клетке (см. Вывихи, Десмургия, Иммобилизация), затем ЛФК, массаж. При открытых и особенно огнестрельных повреждениях Л.о. часто повреждается грудная клетка и расположенные в ней органы (см. Грудь). После остановки кровотечения, наложения антисептической повязки, иммобилизации верхней конечности больного срочно доставляют в стационар, где уточняют характер ранения, проводят противошоковую терапию и первичную хирургическую обработку раны. Открытые повреждения Л.о. нередко сочетаются с травмой сосудов и нервов.
Переломы лопатки возникают под действием как прямой, так и непрямой травмы. Различают Переломы акромиона и клювовидного отростка лопатки, переломы суставной впадины и шейки лопатки, переломы лопаточной ости, верхнего и нижнего углов и тела лопатки (рис. 3). Клинические признаки — припухлость, кровоизлияние, локальная болезненность и крепитация при давлении на Л.о., нарушение функции, деформация лопатки при смещении отломков. Перелом суставной впадины лопатки сопровождается гемартрозом (см. Суставы). Решающее значение для диагностики переломов лопатки имеет рентгенологическое исследование (рис. 4). Лечение консервативное. Необходима иммобилизация обычно на 3—4 нед., затем ЛФК. При переломах суставной впадины и шейки лопатки лечение проводят в стационаре, осуществляют скелетное вытяжение за локтевой отросток на отводящей шине. Через 4—5 нед. назначают ЛФК, физиотерапию. При значительном смещении отломков и неэффективности консервативного лечения показан Остеосинтез.
Заболевания. Нередко встречается так называемый лопаточный хруст при движениях в плечевом суставе, который сопровождается умеренными болями и чувством тяжести в области лопатки. Часто лопаточный хруст обусловлен хроническим воспалением подлопаточной синовиальной сумки или экзостозом лопатки. В последнем случае показано оперативное лечение удаление экзостоза (см. Остеохондродисплазия).
Остеомиелит лопатки развивается после огнестрельных и других открытых повреждений Л.о., сопровождается общими симптомами интоксикации и местными проявлениями (боль, нарушение функции и др.). Часто возникают глубокие межмышечные затеки, особенно при распространении гнойного процесса на переднюю поверхность лопатки (см. Флегмона). Лечение оперативное в сочетании с антибактериальной и иммуностимулирующей терапией. Прогноз для функции не всегда благоприятный.
Туберкулез лопатки встречается редко и только у взрослых. Чаще поражаются акромиальный отросток и тело лопатки (см. Туберкулез внелегочный (Туберкулёз внелёгочный), туберкулез костей и суставов).
Опухоли. Встречаются доброкачественные (остеома, хондрома, остеохондрома, остеобластокластома) и злокачественные (хондросаркома, ретикулосаркома) опухоли. Основную роль в их диагностике играет рентгенологическое исследование. При необходимости производят пункционную или открытую биопсию Лечение оперативное. В ряде случаев при злокачественных опухолях возможно выполнение межлопаточно-грудной резекции с сохранением верхней конечности.
Операции. В лопаточной области производят следующие операции: остеотомию, остеосинтез, резекцию лопатки, межлопаточно-грудную ампутацию и ряд других оперативных вмешательств.
Библиогр.: Анатомия человека, под ред. М.Р. Сапина, т. 1, с. 103, М., 1986; Волков М.В. и Дедова В.Д. Детская ортопедия, с. 65, М., 1972, Каплан А.В. Повреждения костей и суставов, с. 162, М., 1979, Оперативная хирургия и топографическая анатомия, под ред. В.В. Кованова, с. 4. М., 1985; Фридланд М.О. Ортопедия, с. 298, М., 1954; Чаклин В.Д. Ортопедия, кн. 2. с. 350. М., 1957.
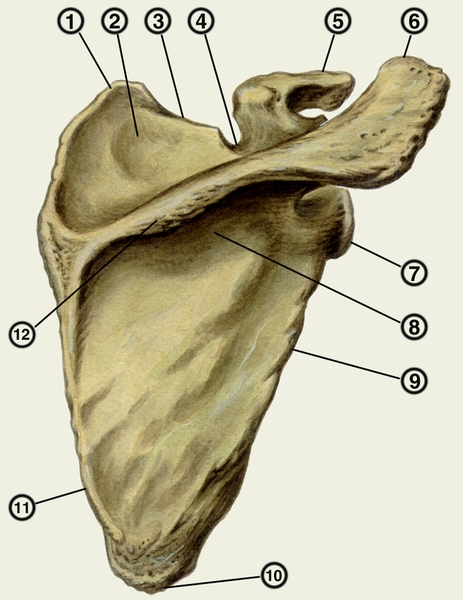
Рис. 2. Правая лопатка (вид сзади): 1 — верхний угол; 2 — надостная ямка; 3 — верхний край; 4 — вырезка лопатки; 5 — клювовидный отросток; 6 — акромион; 7 — латеральный угол; 8 — подостная ямка; 9 — латеральный край; 10 — нижний угол; 11 — медиальный край; 12 — ость лопатки.
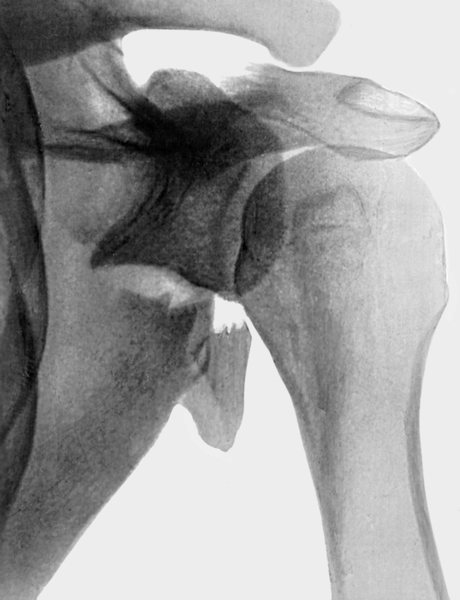
Рис. 4. Рентгенограмма области плечевого сустава (прямая проекция) при оскольчатом переломе латерального угла лопатки со смещением суставной впадины.
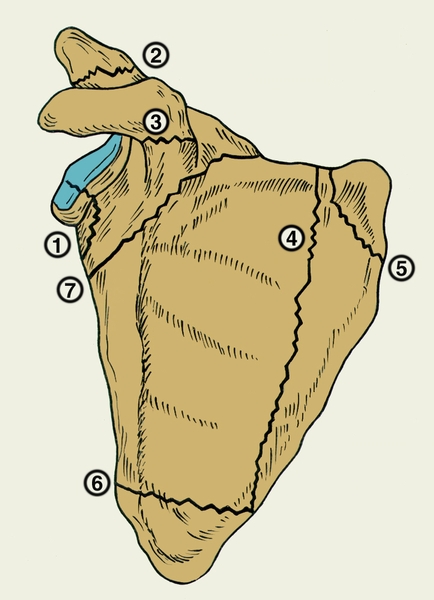
Рис. 3. Схема переломов лопатки: 1 — суставной впадины; 2 — латерального угла; 3 — нижнего угла; 4 — верхнего угла; 5 — медиального края; 6 — клювовидного отростка; 7 — акромиона.
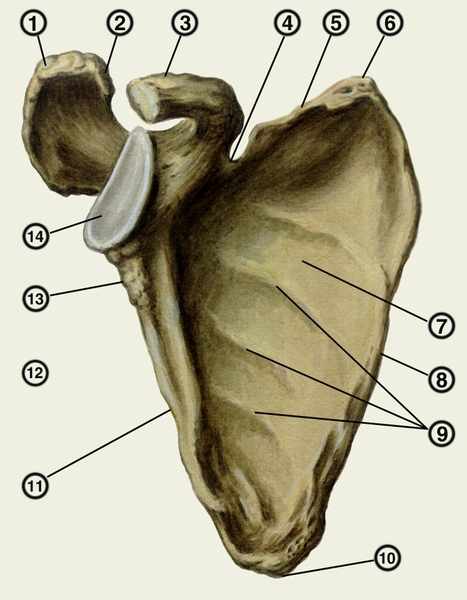
Рис. 1. Правая лопатка (вид спереди): 1 — акромион; 2 — суставная поверхность акромиона; 3 — клювовидный отросток; 4 — вырезка лопатки; 5 — верхний край; 6 ? верхний угол; 7 — подлопаточная ямка; 8 — медиальный край; 9 — линии прикрепления мышц; 10 — нижний угол; 11 — латеральный край; 12 — подсуставный бугорок; 13 — латеральный угол; 14 — суставная впадина.
II
Лопаточная область (regio scapularis, PNA, BN
(regio scapularis, PNA, BN
A, JNA) — парная область тела, выделяемая на задней поверхности грудной клетки, ограниченная сверху линией, соединяющей ключично-акромиальное сочленение с остистым отростком VII шейного позвонка, снизу — горизонтальной линией, проведенной через нижний угол лопатки, медиально — вертикальной линией, проведенной через медиальный край лопатки, латерально — задним краем дельтовидной мышцы и средней подмышечной линией.
Человеческая лопатка – это широкая и плоская парная кость позади грудной клетки, являющаяся основой плечевого пояса и имеющая вид штыковой лопаты, направленной остриём вниз. Широкая часть лопатки расположена в области надплечья (которое в обиходе не совсем правильно называют плечом).
Анатомия
Боковой (наружный) край лопатки утолщён, в его верхнем углу находится суставная впадина, которая с головкой плечевой кости образует плечевой сустав (плечо – это верхняя часть руки: от того самого плечевого сустава до локтевого). Плечевой сустав является одним из наиболее подвижных сочленений человеческого скелета.
Там же, рядом с суставной впадиной, находятся два костных выступа – направленный назад акромион и выступающий вперёд клювовидный отросток. С акромионом в акромиально-ключичном суставе сочленена ключица – кость, соединяющая лопатку с грудиной.

Клювовидный отросток не сочленяется с костями – к нему крепятся мышцы: малая грудная, отвечающая за движения лопатки вниз, вперёд и в сторону её внутреннего бокового края, а также бицепс (своей короткой головкой). Длинная головка бицепса прикреплена к бугорку, расположенному сверху над суставной впадиной лопатки. Бицепс (двуглавая мышца) отвечает за сгибание плеча в плечевом суставе и предплечья (нижней части руки – от локтя до запястья) в локтевом. К клювовидному отростку крепится также клювовидная плечевая мышца, соединённая с плечом и ответственная за его поднятие и незначительные вращательные движения.
Передняя, обращённая к рёбрам, плоскость лопаточной кости немного вогнута, её называют подлопаточной ямкой. Задняя поверхность выпуклая, её разделяет на две неравные части проходящий в горизонтальном направлении костный выступ – ость (гребень). Гребень берёт начало от внутреннего края лопатки, поднимается выше и, подойдя к наружному краю, переходит в акромион.
К гребню, наружной части акромиона и половине ключичной кости прикреплена своим основанием имеющая вид треугольника дельтовидная мышца. Она полностью накрывает собой клювовидный отросток и плечевой сустав, а остриём прикреплена к плечевой кости. Эта мышца формирует верхнюю часть плеча и участвует в отведении плечевого сустава.
Меньшая – верхняя – часть лопатки над гребнем называется надостной ямкой, нижняя, соответственно, подостной. К подлопаточной, надостной и подостной ямке прикрепляются одноимённые мышцы
Основная функция подлопаточной, надостной и подостной мышцы – удержание плечевого сустава, бедного собственным связочным аппаратом. Такое же предназначение и ещё одной мышцы – малой круглой, прикреплённой к верхней части наружного края лопатки.
Вообще, лопатка практически полностью окутана с обеих сторон мышцами, отвечающими лишь за плечо – его фиксацию и подвижность. Сама же лопатка движется лишь благодаря спинным и грудным мышцам.
Функции лопатки
Основные функции лопаточной кости:
![]()
связующая;- защитная;
- укрепляющая;
- двигательная.
Лопатки являются основным связующим звеном плечевого пояса с руками и грудиной.
Отростки лопаток – клювовидный и акромион, — а также их связочный аппарат защищают плечевой сустав сверху. Кроме того, лопаточные кости с их мышцами и связками наряду с рёбрами и мышцами спины защищают лёгкие и аорту.
Часть мышц, отходящих от лопаток, укрепляет, удерживает плечевой сустав.
Лопатки участвуют в движении всего плечевого пояса и рук – осуществлении вращательных движений в плечевом суставе, поднимании руки, отведении и приведении плеча. Это участие может быть как опосредованным: с помощью мышц, отвечающих за движение плеча, прикреплённых к лопатке, — так и непосредственным: например, отведение плеча, начиная с определённого угла, возможно только при повороте лопатки. При повреждении лопатки подвижность плечевого пояса резко ограничивается, утрачивается трудоспособность.
Болезни и травмы лопаточной области
Лопаточные кости и сочленения могут подвергаться травмам, воспалительным процессам. Существуют также пороки развития лопаток. Лопатки могут принимать неправильное положение вследствие деформаций позвоночника. Кроме того, боли в лопаточной области не всегда свидетельствуют о болезни лопаток в частности и плечевого пояса вообще.
Переломы лопатки обычно происходят в результате сильного удара сзади или спереди. Выделяют внутрисуставные (с вовлечением суставной впадины) и внесуставные (любой зоны без повреждения суставной впадины) переломы.
Переломы лопатки могут сопровождаться следующими симптомами:
![]()
чересчур высокая подвижность;- характерный скрежет трения костных отломков;
- боль;
- припухлость, гематома;
- резкое снижение подвижности.
При внутрисуставных переломах чаще всего требуется операция – остеосинтез, включающая сопоставление и фиксацию костных фрагментов. Переломы тела лопатки обычно без осложнений срастаются самостоятельно при условии полного покоя. В зависимости от перелома больному фиксируют согнутую в локте руку к груди с поражённой стороны или, наоборот, отводят в сторону с помощью специальной шины. Фиксация длится около месяца, после чего руку в плечевом суставе постепенно разрабатывают.
Лопатка устроена так, что для её перелома необходимо значительное внешнее воздействие. Кроме того, в непосредственной близости находятся жизненно важные органы – сердце, лёгкие, магистральные сосуды. Поэтому при подозрении на перелом лопатки необходимо как можно скорее обратиться к врачу.
Вывихи лопатки случаются крайне редко. Их причина – сильный рывок за руку, в результате чего лопатка поворачивается и смещается кнаружи, а её нижний край сдавливается между рёбрами. При этом происходит растяжение и надрыв мышц, прикрепляющихся к лопатке и позвоночнику.
- лопатка находится в аномальном положении – её наружный боковой край резко выпячен;
- любое движение в плечевом суставе вызывает сильную боль.
Вывих вправляется хирургом под местной анестезией, после чего руку фиксируют к торсу на две-три недели.
Под бурситом лопатки подразумевается воспаление околусуставных сумок плечевого сочленения. Причиной болезни может быть травма, инфекция, аутоиммунная реакция.
![]()
боль, усиливающаяся при движении;- отёк в области сустава;
- ограничение подвижности;
- чувство онемения в области кисти и предплечья.
Бурсит лечится консервативными методами – антибиотикотерапия, болеутоляющие средства, физиотерапия – под контролем врача.
Примеры врождённых аномалий лопатки:
- аплазия (отсутствие) и гипоплазия (недоразвитие);
- крыловидная лопатка;
- болезнь Шпренгеля.
Аплазия чаще всего сочетается с отсутствием руки на той же стороне.
Крыловидная лопатка является не только косметическим дефектом – выступающим внутренним краем, но и функциональными нарушениями – невозможностью вращения руки и её поднятия. Болезнь лечится оперативно.
Болезнь Шпренгеля характеризуется аномально высоким расположением лопатки (лопаток), нередко — нарушениями развития мышц плечевого пояса, а также часто сочетается с другими аномалиями. Жалобы – на косметический дефект и затруднение в отведении плеча. В лёгких случаях назначается физиотерапия, в более тяжёлых – хирургическое вмешательство.
![]()
нарушение осанки;- искривления позвоночника (кифоз, сколиоз);
- параличи или разрывы мышц, поддерживающих лопатки.
В зависимости от причины, выступание лопаток может не приносить иных страданий, кроме моральных, или сопровождаться нарушениями, значительно снижающими качество жизни.
Нарушение осанки достаточно легко корректируется с помощью упражнений, массажа, выработки привычки держать спину прямо. В других случаях необходимо лечить основное заболевание.
Так, болью под левой лопаткой могут сопровождаться:
- заболевания сердца – ишемическая болезнь сердца (стенокардия, инфаркт), миокардиты;
- болезни лёгких;
- болезни желудка;
- расслоение аневризмы аорты;
- болезни поджелудочной железы.
Боль в области правой лопатки вызывают:
- болезни жёлчевыводящей системы и паренхимы печени (иногда боль может иррадиировать в левую лопатку);
- злокачественные опухоли груди.
Болью в области любой лопатки может сопровождаться осложнённый остеохондроз, невралгия.
Читайте также:






