Гипотрофия мышц плечевого пояса лечение
Гипотрофия мышц представляет собой вид мышечной дистрофии, которая наступает в результате нарушения обмена веществ, снижения поступления к мышечным тканям жизненно важных питательных элементов. Это опасное заболевание, которое приводит к потере мышечной массы и инвалидности. Для лечения пациентов, у которых есть гипотрофия мышц верхних и нижних конечностей, созданы все необходимые условия:
- Европейский уровень комфорта палат;
- Оборудование и аппаратура ведущих производителей США и европейских стран;
- Мультидисциплинарный подход к лечению заболевания;
- Внимательное отношение медицинского персонала к пациентам и их родственникам.
Сложные случаи гипотрофии ног, рук, туловища и других частей тела обсуждаются на заседании Экспертного Совета с участием кандидатов и докторов медицинских наук, врачей высшей категории. Ведущие специалисты в области неврологии анализируют результаты исследований, коллегиально устанавливают диагноз и определяют причину мышечной гипотрофии. Неврологи индивидуально подходят к выбору метода лечения гипотрофий, все усилия направляют на устранение причины заболевания. Специалисты клиники реабилитации составляют индивидуальный план восстановительной терапии, который ускоряет восстановление функции мышц.
Причины и виды
От чего бывает гипотрофия мышц? Главной причиной мышечной гипотрофии является недостаточное поступление питательных веществ. Уменьшение мышечной массы может наступить вследствие инфекционных заболеваний, воздействия токсинов при ожогах, обморожениях, отравлении химическими веществами, интоксикации при синдроме длительного сдавливании. Гипотрофия мышц ноги у взрослого развивается при повреждении периферических нервов или сухожилий. Гипотрофия мышц наблюдается при параличе.
Различают несколько разновидностей мышечной гипотрофии. Врождённая гипотрофия мышц ноги возникает при патологии беременности (нарушении кровоснабжения плода, инфекционных заболеваниях матери, неправильном питании и вредных привычках беременной женщины). Приобретенная форма заболевания развивается после родовой травмы, при несбалансированном питании ребёнка, нарушении обмена веществ, работы эндокринных органов. Гипотрофия мышц нижних конечностей в пожилом возрасте возникает при недостаточной активности человека.
Наиболее распространенным видом является гипотрофия мышц бедра у взрослых. Она развивается при нарушении функции тазобедренного сустава, развитии коксартроза. Гипотрофия голени чаще всего проявляется у маленьких детей, которые не получают сбалансированного питания и часто травмируются. К группе риска развития мышечной гипотрофии относят спортсменов, которые прекратили заниматься физическими упражнениями. Гипотрофия ног развивается у офисных работников, кассиров, лиц, которые большую часть дня проводят за компьютером. Гипотрофия мышц характерна для поражения периферической нервной системы.
Гипотрофия мышц сопутствует вялым параличам, которые возникают при паралитической форме полиомиелита. Мышечная атрофия развивается постепенно при: следующей патологии:
- Наследственных дегенеративных болезнях мышечной системы;
- Нарушениях метаболических процессов;
- Хронически протекающих инфекциях;
- Длительном применении глюкокортикоидов;
- Нарушении трофических функций нервной системы.
Локальная мышечная гипотрофия формируется при длительной обездвиженности, связанной с нарушением целостности сухожилий, нервов или мышц, заболеваниями суставов.
Признаки
Различают несколько стадий мышечной гипотрофии:
- Во всем теле уменьшается количество подкожной клетчатки. Человек теряет до 20% массы тела. У него отмечается бледность, слабый аппетит, тонус мышц снижается;
- Подкожная клетчатка на животе и грудной клетке практически пропадает. Кожа становится серой, мышцы дряблыми, печень увеличивается в размере. Возникают расстройства психического здоровья, раздражительность;
- Резкое истощение (кахексия) возникает при потере пациентом 30% мышечной массы. Состояние требует проведения интенсивной терапии.
К общим симптомам мышечной гипотрофии относят следующие признаки:
- Постоянные боли в мышцах;
- Слабость;
- Неспособность выполнять обычные движения;
- Значительную потерю массы тела.
Если участки гипотрофии мышц располагаются симметрично, это вызывает подозрение на миопатию или спинальную амиотрофию. При прогрессирующей мышечной дистрофии наблюдается относительно изолированная гипотрофия четырехглавой мышцы бедра или двуглавой мышцы плеча. Если гипотрофии располагаются в дистальных отделах конечностей, речь идёт о полинейропатии (с нарушением чувствительности и утратой рефлексов в дистальных отделах конечностей) или миотонической дистрофии Штейнерта.
Односторонние приобретенные изолированные гипотрофии мышц всегда являются следствием поражения корешка, сплетения или периферического нерва. Решающим для топического диагноза служит характерное распределение процесса гипотрофии и нарушений чувствительности или же длительного бездействия мышцы. Гипотрофия четырехглавой мышцы возникает при артрозе коленного сустава и при саркоме бедра. Фокальные гипотрофии отдельных мышц или групп мышц, изолированные, а иногда и симметричные могут медленно прогрессировать в течение многих лет. Это является признаком очагового поражения ганглионарных клеток передних рогов или ишемии в зоне кровоснабжения артерии.
Часто возникает гипотрофия икроножных мышц. При прогрессирующей мышечной дистрофии иногда в значительно гипотрофированных мышцах определяются участки с сохранными мышечными волокнами, которые выглядят как узелки. Их врачи Юсуповской больницы отличают от мышечного валика, который образуется при разрыве короткой головки двуглавой мышцы плеча и заметен на сгибательной поверхности плеча.
Гипотрофия мышц руки
Гипотрофия мышц кисти, предплечья и плеча развивается как вторичное заболевание на фоне нарушения иннервации или кровообращения на определённом участке мышечной ткани и как первичная патология, (при миопатии), когда двигательная функция не нарушается. Выделяют следующие причины гипотрофии мышц кисти и других фрагментов верхней конечности:
- Постоянное перенапряжение при тяжёлом физическом труде;
- Артроз лучезапястного сустава;
- Эндокринная патология (ожирение, сахарный диабет, акромегалия, заболевания щитовидной железы);
- Рубцовые процессы после перенесенных травм, системные заболевания (красная волчанка);
- Новообразования различного происхождения;
- Врождённые аномалии развития нижней конечности.
Основным типичным признаком заболевания является симметричность поражения (кроме миастении) и медленное развитие болезни (за исключением миозита), гипотрофия поражённых мышц и ослабление сухожильных рефлексов при сохранённой чувствительности.
Постановка диагноза не вызывает у врачей Юсуповской больницы особых сложностей в связи с наличием современной аппаратуры, позволяющей выполнить электромиографию и биопсию поражённых мышц. Пациенту назначают биохимический и общий анализы крови, анализ мочи. В сыворотки крови определяют активность мышечных ферментов (в основном креатинфосфокиназы). В моче подсчитывают количество креатина и креатинина. По показаниям пациенту выполняют компьютерную или магнитно-резонансную томографию шейно-грудного отдела позвоночника и головного мозга, определяют уровень гормонов в крови.
Лечение
Неврологи Юсуповской больницы назначают пациентам, страдающим дистрофией мышц, комплексное лечение, направленное на устранение причины заболевания, оказывающее влияние на механизмы развития патологического процесса, уменьшающее проявления болезни. Для улучшения кровотока в периферических сосудах применяют ангиопротекторы (трентал, пентоксифиллин, курантил), низкомолекулярный декстран, препараты простагландина Е (вазапростан). После расширения сосудов но-шпой и папаверином улучшается снабжение мышечных волокон кислородом и питательными веществами.
Нормализуют обменные процессы и проведение нервных импульсов витамины группы В (тиамина гидрохлорид, пиридоксина гидротартрат, цианокобаламин). Стимулируют регенерацию мышечных волокон и восстанавливают объём мышц биологические стимуляторы: алоэ, актовегин, плазмол. Для восстановления мышечной проводимости применяют прозерин, галантамин, армин.
Физиотерапия и ЛФК
Для лечения мышечной гипотрофии специалисты клиники реабилитации применяют иглорефлексотерапию и стимуляцию мышц с помощью электрического тока или магнитных полей. Эти методы оказывают следующее действие:
- Воздействуют на мышечный аппарат в зоне его денервации;
- Поддерживают сократительную способность мышечной ткани;
- Нормализуют кровоснабжение.
Посыл импульсов к спинному мозгу от области денервации ускоряет восстановление поврежденного участка нерва. На нервную и мышечную ткань оказывают благотворное действие магнитные поля низкой интенсивности. Помимо улучшения кровоснабжения и обезболивания они обладают успокаивающим эффектом, уменьшают психоэмоциональное и физическое перенапряжение, нормализуют психическую деятельность. Физиотерапевты активно применяют в качестве мощного биостимулятора лазеротерапию, проводят сеансы ионофореза прозерина, галантамина.
Часто причиной гипотонии мышц нижних и верхних конечностей является острое нарушение мозгового кровообращения – ишемический или геморрагический инсульт. При ишемическом инсульте врачи Юсуповской больницы начинают физиотерапевтическое лечение в раннем восстановительном периоде. Оно направлено на улучшение питания и нормализацию тонуса мышечной ткани, устранение сосудистого спазма, восстановление кожной чувствительности и двигательной активности. Пациентам назначают следующие процедуры:
- Массаж паретичных конечностей;
- Магнитостимуляцию или электростимуляция конечностей со стороны пареза и гипотонии мышц;
- Низкоинтенсивную магнитотерапию на нижние или верхние конечности.
Через 1-1,5 месяца от начала заболевания назначают электрофорез сосудорасширяющих препаратов, миорелаксантов, электромагнитные поля высокой частоты, лазеротерапию в красном диапазоне. Помимо физиотерапии лечебный процесс при гипотонии мышц обязательно дополняется специальной физкультурой.
При геморрагическом инсульте физиотерапевтические мероприятия начинают проводить в более поздние сроки после оценки неврологами общего состояния пациента, наличия противопоказаний и возможных рисков. Проводят массаж конечностей, электростимуляцию, применяют фототерапию в видимом диапазоне.
Если мышечная гипотония у взрослых является неврологическим проявлением дегенеративно-дистрофических заболеваний позвоночника, физиотерапевты назначают электрофорез прозерина или галантамина на участок поражённых мышц, низкочастотную магнитотерапию, чрескожную электростимуляцию, УВЧ-терапию в импульсном режиме.
При туннельных синдромах у пациента возникают жалобы, связанные со сдавливанием нервных волокон в анатомических каналах, которые образованы связками, мышечными, костными и фиброзными структурами. В остром периоде заболевания проводят электрофорез и ультрафонофорез анестетиков, противовоспалительных препаратов, магнитотерапию. При регрессе болевого синдрома назначают теплолечение, чрескожную электростимуляцию мышц, криотерапию. Мышечная гипотония может быть одним из симптомов алкогольной или диабетической полинейропатии. В этом случае реабилитологи Юсуповской больницы применяют комплексное лечение, направленное на улучшение кровообращения и питания тканей, обезболивание расширение просвета сосудов. Для повышения тонуса мышц используют следующие методики физиотерапевтического воздействия:
- Магнитотерапию;
- Электростатический массаж;
- Пневмомассаж;
- Электростимуляцию;
- Магнитостимуляцию;
- Теплолечение;
- Массаж конечностей.
Для того чтобы достичь максимально полного восстановления тонуса мышц в кратчайшие сроки, реабилитологи вводят комплекс лечебных мероприятий специальную физкультуру, которая включает в себя кинезотерапию, механотерапию, ортезотерапию, эрготерапию. При наличии показаний используют дополнительные вспомогательные средства реабилитации и лечение положением, а в определённых случаях мануальную терапию. Выясните причину и пройдите комплексное лечение гипотонии мышц, записавшись на приём к неврологу по телефону контакт центра Юсуповской больницы.
Гипотрофия мышц — это разновидность дистрофии, которая возникает в результате сложного нарушения обменных процессов в организме. Патологическое состояние развивается из-за недостаточности в мышечных тканях витаминов, минералов и питательных веществ, необходимых для их нормальной работы.
Подобное заболевание очень опасно, поскольку при отсутствии лечения у человека не только снижаются физические возможности, в результате чего он перестает справляться с выполнением даже простых задач, но он также может навсегда остаться инвалидом. Давайте разберемся, почему развивается мышечная дистрофия, а также какие методы терапии существуют в современной медицине сегодня.
Основные причины патологии

Давайте на этом остановимся более подробно. С мышечной дистрофией в нашей стране столкнулись довольно давно. Как утверждают медики, причины гипотрофии мышц могут быть различны, но среди наиболее распространенных выделяют следующие:
- Некачественное питание матери во время беременности и грудного вскармливания.
- Последствия различных заболеваний, перенесенных женщиной.
- Злоупотребление табачными изделиями и алкогольными напитками.
- Постоянное пребывание в стрессовых ситуациях.
- Вредные для здоровья условия работы.
- Дистрофия у матери.
- Внутриутробные патологии инфекционной этиологии.
- Отравление химическими средствами.
- Интоксикация, вызванная нарушением кровообращения мышечных тканей.
- Нарушение метаболизма.
- Наследственные дистрофические заболевания мышечной системы.
- Последствия длительного приема глюкокортикоидов.
Таким образом, потеря мышечной массы тела у ребенка во многом зависит от матери. Если она ведет нездоровый образ жизни и плохо питается, то это все отразиться на развитии плода и состоянии здоровья малыша. Поэтому женщины, готовящиеся стать мамой, должны пристально следить за собой.
Клинические проявления
На что стоит обратить внимание в первую очередь? Гипотрофия мышц, как и любое другое заболевание, имеет определенную симптоматику, на основании которой можно обнаружить патологическое состояние. Среди наиболее характерных проявлений можно выделить:
- общая слабость в теле;
- регулярные боли в мышцах;
- невозможность выполнения даже простых движений;
- сильное снижение мышечной массы;
- образование гиподермы в области брюшины и грудины;
- сильное истощение организма.
При возникновении этих симптомов необходимо обратиться в больницу, поскольку дистрофия мышц по своим проявлениям схожа с некоторыми другими серьезными заболеваниями.
Классификация
Гипотрофия мышц подразделяется на различные виды в зависимости от целого ряда факторов. По времени проявления заболевание выделяют:
- врожденное;
- приобретенное.
В зависимости от степени поражения мышц патология бывает:
- генерализованная;
- локализованная.
Первая в медицинской практике встречается крайне редко. При ней происходит поражение мышечной ткани всего тела. Локализованная, в свою очередь, является наиболее распространенной. Гипотрофия мышц нижних конечностей может проявляться в области бедра или голени. При дистрофии верхних конечностей поражение может распространяться на кисть, предплечье и плечо. Более подробно о различных степенях заболевания пойдет речь в следующих разделах.
Гипотрофия верхних конечностей
В подавляющем большинстве случаев развивается в результате плохого кровообращения рук или недостаточного снабжения мышечной ткани питательными веществами. При этом у верхних конечностей сохраняется двигательная функция, однако, выполнение движений и базовых задач значительно усложняется. За этим опасным заболеванием могут стоять следующие причины:
- регулярное чрезмерное физическое перенапряжение;
- различные ревматоидные заболевания;
- диабет;
- нарушение функционирования щитовидной железы;
- чрезмерное ожирение;
- аутоиммунные расстройства;
- последствия перенесенных травм;
- врожденные физиологические аномалии.
Для этой разновидности заболевания характерно медленное вялотекущее развитие. Независимо от степени поражения мышечных волокон, у человека сохраняется чувствительность и частичная подвижность рук.
Гипотрофия нижних конечностей
Итак, что об этом необходимо знать? Как уже было сказано ранее, эта разновидность патологии относится к наиболее часто диагностируемым. При этом в большинстве случаев у больных обнаруживается гипотрофия мышц бедра. В зависимости от степени тяжести поражения заболевание подразделяется на 3 степени, для каждой из которых характерна различная симптоматика. Среди основных клинических проявлений специалисты выделяют следующие:
- постоянные боли различной интенсивности в нижних конечностях;
- физическая слабость;
- проблемы с ходьбой;
- снижение мышечной массы.
Если гипотрофия мышц вовремя диагностирована и было начато лечение на ее ранних стадиях развития, то заболевание удается полностью вылечить без каких-либо последствий для здоровья, поэтому человек может вернуться к своему привычному образу жизни.
Диагностика заболевания
Чтобы подобрать наиболее оптимальную программу терапии, квалифицированному специалисту сперва необходимо выявить проблему. Для диагностики гипотрофии используются следующие методы лабораторных исследований:
- устный опрос больного;
- общий анализ крови;
- электромиография;
- нервная и мышечная биопсия.
Если у человека попутно есть какие-либо заболевания различного происхождения, протекающие в хронической форме, то доктор может направить его на консультацию с другими квалифицированными специалистами и назначить дополнительные анализы, которые позволят получить наиболее полную клиническую картину.
Основные методы терапии

Лечение гипотрофии мышц направлено на устранение причины ее развития, поэтому очень важен комплексный подход. Основные усилия доктора прилагают на снижение интенсивности проявления симптомов и влияние на механизмы развития дистрофического процесса. При этом очень важно нормализовать кровообращение, чтобы пораженные мышечные волокна начали получать достаточное количество питательных веществ. Программа терапии может включать следующие мероприятия:
- прием медикаментозных препаратов;
- физиотерапевтические процедуры;
- лечебная физкультура;
- массаж;
- УВЧ-терапия.
Помимо этого, больной должен пересмотреть свой повседневный образ жизни. Особое внимание следует уделять качеству питания. Повседневный рацион обязательно должен быть сбалансированным, чтобы организм получал как можно больше витаминов и микроэлементов.
Медикаментозная терапия
Для лечения гипотрофии используют препараты для улучшения кровотока в периферических сосудах. Среди наиболее эффективных можно выделить следующие:
- "Трентал";
- "Курантил";
- "Петроксифиллин";
- "Вазапростан";
- "Декстран".
Также очень часто врачи выписывают пациентам "Но-шпу". Она не только способствует расширению кровеносных сосудов, но и улучшает снабжение мягких и мышечных тканей питательными веществами. Нормализации обменных процессов хорошо способствуют таблетки "Курантил". Это препарат нового поколения, обладающий уникальной формулой, благодаря корой достигается высокая эффективность при лечении многих заболеваний.
Препарат "Курантил"
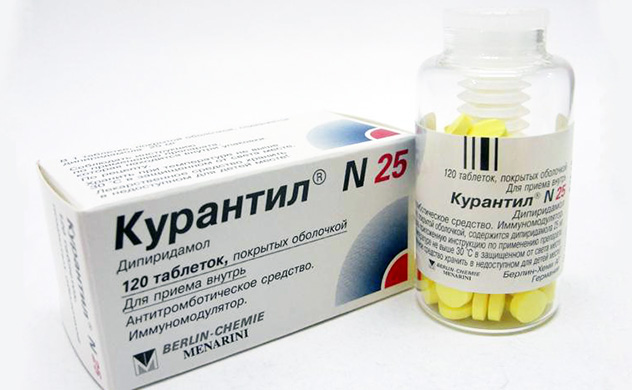
В настоящее время в продаже можно найти множество лекарственных средств, используемых для лечения мышечных патологий. Но одним из лучших, по словам профилированных специалистов, является "Курантил". Цена препарата выше, чем у некоторых аналогов, однако, он показывает лучшие результаты. Средство выпускается в форме таблеток с различной дозировкой активного вещества. Препарат улучшает циркуляцию крови, повышает прочность стенок сосудов и снижает вероятность образования тромбов. "Курантил" при следующих заболеваниях:
- ишемическая болезнь сердца;
- тромбоз;
- сердечно-сосудистая недостаточность;
- артериальная гипертензия;
- атеросклероз коронарных сосудов;
- ухудшение плацентарного кровообращения;
- кислородное голодание плода;
- эндартериит.
Что касается противопоказаний, то таблетки "Курантил" не рекомендованы к приему людям, у которых есть следующие проблемы:
- инфаркт мозга или миокарда;
- стенокардия, протекающая в острой форме;
- почечная или печеночная недостаточность;
- гипертоническая болезнь;
- дисфункция вегетативной нервной системы;
- сердечная аритмия;
- стеноз аорты;
- коронаросклероз;
- индивидуальная непереносимость какого-либо из компонентов препарата.
Среди побочных действий лекарственного средства можно выделить тошноту и рвотные позывы, а также расстройство желудка. Однако они встречаются крайне редко, и в большинстве случаев терапия проходит нормально. Дозировку и продолжительность приема подбирает врач для каждого пациента индивидуально, в зависимости от клинической картины и формы протекания гипотрофии. Что касается цены на "Курантил", то она варьирует в пределах от 450 до 830 рублей.
Физиотерапевтические процедуры

Что они собой представляют? Для повышения эффективности лечения прием медикаментозных препаратов совмещают с физиотерапией. Чаще всего больным назначаются следующие процедуры:
- электромагнитная терапия;
- лазеротерапия;
- биостимуляция;
- ионофорез;
- лечебная гимнастика поврежденных конечностей;
- низкоинтенсивная магнитотерапия.
Как показывает медицинская статистика, если лечение дистрофии мышц было начато на ранних стадиях ее протекания, то при помощи приема лекарственных средств и физиотерапевтических процедур положительный эффект наблюдается приблизительно через полтора месяца после начала терапии.
УВЧ-терапия
При гипотрофии хороших результатов удается добиться при воздействии на пораженные мышцы электрическими импульсами низкой частоты. УВЧ-терапия предполагает использование следующих методов лечения:
- магнитотерапия;
- электростатический массаж;
- пневмомассаж;
- электростимуляцию;
- магнитостимуляцию;
- теплолечение.
Перечисленные выше процедуры способствуют улучшению притока крови к мышечным тканям и нормализации обменных процессов, благодаря чему пораженные участки начинают получать больше питательных веществ и постепенно восстанавливаться и набирать свой прежний тонус. Помимо этого, больной должен регулярно выполнять специальные физические упражнения, способствующие повышению эффективности физиотерапевтических процедур.
Несколько слов о качестве питания
Основная причина развития мышечной дистрофии заключается в нарушении метаболизма, а также дефиците витаминов и минералов в организме. Поэтому больной должен придерживаться особой диеты, направленной на восполнение запаса питательных веществ.
В рационе обязательно должны присутствовать продукты, в которых содержится большое количество витаминов А, В и D. Для повышения тонуса мышц следует принимать протеиновые коктейли. Также следует употреблять в пищу как можно больше свежих овощей. Особенно полезными считаются болгарский перец, брокколи, цветная капуста, огурцы и морковь. Из продуктов животного происхождения рекомендован натуральный творог и не пастеризованное молоко.
Заключение

Мышечная гипотрофия — это серьезное заболевание, которое не только вносит множество неудобств в повседневную жизнь человека, но и может привести к инвалидности . Однако если вовремя обратиться в больницу и быстро начать лечение, то патологию удается полностью вылечить без каких-либо последствий. Поэтому при возникновении первых симптомов, сразу записывайтесь на прием к доктору. Не пытайтесь заниматься самолечением, поскольку это может быть очень опасным.

- Туннельный синдром
- Стадии
- Свежее повреждение
- Преимущества артроскопии
- Застарелое частичное повреждение
- Восстановление после операции
- Возможно ли лечение без операции?
Надостная мышца является частью ротаторной манжеты плеча. Это группа мышц, которые обеспечивают вращательные движения в суставе, поддерживают его стабильность. Надостная мышца стабилизирует впадение лопатки, тем самым формируя точку вращения плеча. Если она повреждена, подъем плечевого сустава и его удерживание в состоянии отведения становится невозможным.
Туннельный синдром
Дистальная часть надостной мышцы играет важную роль в обеспечении функции плечевого сустава. Она находится в костно-фиброзном туннеле лопатки. В норме площадь туннеля должна соответствовать площади надостной мышцы. Если же наблюдается несоответствие, мышца оказывается сдавленной, что вызывает болевой синдром.

При длительном существовании туннельного синдрома вращательной манжеты происходит дегенерация надостной мышцы. В дальнейшем повреждается её сухожилие. Чтобы предотвратить патологические изменения, требуется декомпрессия мышечной ткани.
Симптомы этого состояния:
нарушение активных движений в плечевом суставе.
На рентгене и МРТ отмечается увеличенный размер акромиального конца ключицы и дегенеративно измененная надостная мышца плеча. Лечение этого заболевания – только хирургическое. Оно должно быть выполнено как можно раньше, чтобы избежать существенного повреждения сухожилия.
Стадии
На 1 стадии (стадия компрессии) повреждения ротаторной манжеты плеча пациент испытывает болевой синдром при попытке выполнения полных движений в плечевом суставе. Плечелопаточный ритм сохраняется. В покое боли нет или выражена незначительно. Выраженная гипотрофия в надостной ямке лопатки отсутствует.
На этой стадии ещё отсутствуют значительные деструктивные изменения в надостной мышце. Однако на рентгене уже наблюдаются патологические изменения дистального конца ключицы и ключично-акромиального сустава. На МРТ можно увидеть сдавление надостной мышцы в канале, её воронкообразную деформацию.
На 2 стадии (стадия дегенерации) снижается сила надостной мышцы. В результате не происходит адекватной стабилизации головки плеча. Отмечается дисфункция начального этапа отведения руки. Головка плеча смещается вверх. Основные жалобы со стороны пациента:

невозможность в полном объеме выполнять активные отводящие движения в плече;
боль в покое, усиливающаяся при нагрузке.
На стадии 3 (стадия анатомического повреждения) возникает синдром псевдопаралича плечевого сустава. Активные движения возможны, однако они незначительны по амплитуде, обеспечиваются главным образом лопаткой. Наружная ротация плеча становится невозможной при минимальном сопротивлении. Часто развивается деформирующий артроз ключично-акромиального сочленения.
Свежее повреждение
Лучше всего результаты лечения при разрыве надостной мышцы плеча, которое произошло недавно. В таком случае операцией выбора является субакромиальная декомпрессия сустава. Заболевание сопровождается хроническим болевым синдромом, которое связано с воспалением надостной мышцы плеча. Лечение может проводиться артроскопическим методом. Это малоинвазивная операция с коротким периодом восстановления и низкими операционными рисками.
Артроскопическая субакромиальная декомпрессия проводится в положении пациента лежа на здоровом боку. Врач осматривает хрящи суставных поверхностей, оценивает состояние сухожилия двуглавой мышцы, синовиальной оболочки, а также мышц ротаторной манжеты. Если обнаруживаются дегенеративные изменения, врач обрабатывает поверхностно расположенные участки фрезами.
Затем врач выполняет ревизию субакромиального пространства и осуществляет иссечение субакромиальной бурсы (суставной сумки). Коракоакромиальная связка удаляется на всём протяжении. Удаляется до 1 см передненижнего отдела акромиона.
Чтобы выявить и обработать возможные разрывы мышечной ткани, участки фиброза, проводится осмотр наружной поверхности вращательной манжеты. Замеряется расстояние от места прикрепления ротаторной манжеты к большому бугорку плечевой кости до удаленного края акромиона. Оно должно составлять от 3 мм и более. В этом случае для сухожилия будет достаточно пространства, и движения в плече станут безболезненными.
После операции дренажи убирают через 12 часов. Иммобилизация плеча длится до 2 недель. Уже на второй день желательно начать восстановительные мероприятия. Вначале проводятся пассивные движения, затем активные. Как правило, в результате успешно выполненной декомпрессии болевой синдром уходит. Поэтому нормальная амплитуда движений в суставе восстанавливается без боли.
В дальнейшем показана гимнастика для восстановления мышц плечевого пояса. Полное восстановление функции плеча происходит через 2 месяца после операции.
Преимущества артроскопии
Восстановление функции плеча при повреждении ротаторной манжеты может выполняться с использованием открытой субактомиальной декомпрессии. Тем не менее, всё чаще применяется именно артроскопический метод. Такая операция постепенно вытесняет открытые и менее безопасные открытые хирургические вмешательства.
Основные преимущества лечения надостной мышцы методом артроскопии:

меньше разрезы и лучше эстетический эффект;
меньше времени занимает восстановление пациента;
меньше послеоперационные боли;
снижена продолжительность операции;
уменьшена её трудоёмкость.
Как правило, болевой синдром, обусловленный сдавлением сухожилия надостной мышцы, уходит сразу после декомпрессии.
Застарелое частичное повреждение
К длительному ограничению объема движений в плечевом суставе, невозможности выполнения полноценного отведения верхней конечности может привести застарелое частичное повреждение сухожилия надостной мышцы плеча. Лечение требуется хирургическое.
Частичное повреждение ротаторной манжеты со временем приводит к увеличению длины сухожилия надостной мышцы. В результате оно становится функционально неполноценным. Человек не может активно отвести плечо, хотя объем пассивного движения (выполняемого руками врача) обычно сохраняется. Чем сильнее изменено сухожилие, тем более выражено ограничение отведения конечности.
При повреждении сухожилия надостной мышцы плеча лечение проводится по разным методикам:
медиальное перемещение мышцы для устранения функциональной недостаточности;
остеотомия большого бугорка и дистальное перемещение до создания физиологического натяжения надостной мышцы в состоянии отведения плеча;
нижняя клиновидная резекция акромиального отростка лопатки, иссечение акромиально-клювовидной связки для увеличения субакромиального пространства и ликвидации болевого синдрома (при этом не восстанавливается возможность активного отведения плеча).
При надрыве надостной мышцы плеча лечение следует проводить как можно раньше. Оно будет гораздо более эффективным, если к моменту проведения операции ещё не произойдет значительных дегенеративных изменений в тканях и удлинения сухожилия.
Восстановление после операции
После реконструктивной операции на плечевом суставе требуется реабилитация пациента. Она направлена на:

полное восстановление функции плечевого сустава;
уменьшение сроков нетрудоспособности;
устранение болевого синдрома;
ликвидации мышечных спазмов;
увеличения мышечной силы;
После операции показана внешняя иммобилизация плеча. При разных хирургических вмешательствах сроки иммобилизации разные. Они могут быть от 2 дней до 1 месяца. В этот период показаны:
изометрические напряжения мышц предплечья и плеча;
движения в локтевом и лучезапястном суставе.
Упражнения нужны в первую очередь для нормализации кровообращения в конечности, что обеспечивает полноценные регенераторные процессы, способствует устранению отечности. Упражнения в течение дня выполняются в среднем 10 раз, по 10 повторений.
Практически у всех пациентов после снятия иммобилизирующей повязки отмечается нарушение активного отведения плеча. Оно обусловлено рядом факторов, в первую очередь:
длительным отсутствием нагрузки на мышцы;
снижением их тонуса и сократительной способности;
гипотрофией (уменьшением объема) мышц.
Дальнейшие реабилитационные процедуры направлены на укрепление мускулатуры плечевого пояса и нормализацию функции сустава. Для этого проводится лечебная физкультура, физиотерапия.
Возможно ли лечение без операции?
Установлено, что повреждения сухожилия надостной мышцы практически не регенерируют. Поэтому у большинства пациентов возникает необходимость в хирургическом лечении. Оно оказывается успешным в 85% случаев. Однако довольно часто возникают рецидивы, ограничивающие трудоспособность пациента, требующие проведения повторных операций.
При повреждении надостной мышцы плечевого сустава лечение может быть консервативным, если речь идет о 1 стадии патологического процесса. Показан функциональный покой, лечебная физкультура, физиотерапия.
Для восстановления сухожилия используется богатая тромбоцитами плазма. Тромбоциты выделяют несколько анаболических и трофических факторов, которые способствует заживлению повреждений. Эти клетки содержат факторы роста:

Они усиливают клеточную пролиферацию, синтез белка, активизируют обменные процессы и стимулируют ангиогенез (образование новых кровеносных сосудов). Высвобождающиеся тромбоцитами молекулы фибронектина, фибриногена и витронектина обеспечивают образование внеклеточного матрикса, тем самым создавая хорошие условия для регенеративных процессов.
Богатую тромбоцитами плазму получают из крови пациента методом центрифугирования. 2-3 мл вводят в субакромиальное пространство. Используется передний доступ. Местные анестетики могут уменьшить болевые ощущения, но их использование не является обязательным. Богатую тромбоцитами плазму вводят 1 раз в неделю. Курс состоит из 3-4 уколов.
Повреждение надостной мышцы плеча в большинстве случаев всё же требует хирургического вмешательства. Чем раньше проведена операция, тем лучше исход заболевания. Важно провести адекватное лечение как можно раньше, пока не развился артроз, не произошло удлинение сухожилия и дегенерация надостной мышцы.
Читайте также:


