Что такое диастаз ключицы
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Второй основной рентгенологический симптом перелома, а именно смещение отломков, имеет большее диагностическое значение, чем наличие линии перелома. Строго говоря, перелом кости может стать рентгенологически определяемым только в том случае, когда налицо смещение — хотя бы самое ничтожное, в пределах долей миллиметра.
Смещение отломков есть решающий практический признак перелома, ибо смещение в пределах одной кости мыслимо лишь при нарушенной целости этой кости. Правда, смещение может иметь место и при псевдартрозе, но отличие между свежим переломом и ложным суставом с элементарной легкостью проводится анамнестически, клинически и на основании других рентгенологических признаков. Поэтому и в тех случаях, где на рентгенограмме обнаруживается несомненное смещение отломков, а сама линия перелома не видна, диагноз перелома может считаться установленным без сомнений.
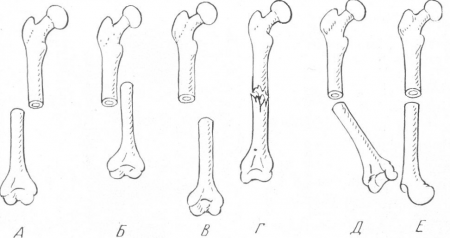
Рис. 18. Схема различных видов смещения отломков. А — боковое смещение; Б — продольное смещение с захождением отломков; В — продольное смещение с расхождением отломков; г— продольное смещение с вклинением отломков; Д — угловое смещение; Е — периферическое смещение.
Отломки могут сместиться в различных плоскостях (рис. 18), смещение может быть : А — боковое, Б, В, Г — продольное, причем в случае Б отломки могут заходить один задругой, В — расходиться и Г — вклиниться один в другой. Смещение может происходить Д — под углом (угловое смещение), и, наконец, Е — с поворотом по окружности, периферическое смещение.
Боковое смещение (рис. 18, А) происходит часто. Оно легко узнается на снимке по штыкообразному положению отломков, а при небольших степенях — по тому признаку, что прямая линия, проведенная через корковый слой одного из отломков, проходит за линию перелома либо по костномозговому каналу второго отломка — неполное боковое смещение, либо по мягким тканям, оставаясь параллельной длинной оси второго отломка — полное боковое смещение. Снимок дает правильное представление о степени бокового смещения только в том случае, когда плоскость смещения параллельна плоскости рентгеновской пленки, или, другими словами, когда центральный луч перпендикулярен к плоскости смещения. При обратных условиях небольшое боковое смещение остается просмотренным; значительное смещение еще может быть распознано, так как контуры отломка, лежащего ближе к пленке, резче, чем контуры другого отломка, стоящего ближе к аноду (рис. 19).
Рентгенологическая картина продольного смещения зависит в первую очередь от того, в каком направлении подлиннику кости смещены отломки — с расхождением, с захождением или с вклинением. Продольное смещение с захождением (рис. 18, Б) встречается довольно часто при переломах диафизов больших трубчатых костей. Рентгенологическое заключение безошибочно лишь в том случае, когда на снимке отломки лежат рядом. Если же снимок произведен в такой проекции,
что концы отломков расположены по ходу центрального луча один за другим, то их тени накладываются друг на друга, сливаются, происходит так называемая суперпозиция теней с увеличением интенсивности тени в 2 раза. Поэтому, имея перед собой один единственный подобный снимок цилиндрической кости, рентгенолог не может исключить вклинения отломков. При переломах плоских костей, например лопатки, суперпозиция отломков имеет большое диагностическое значение, так как сама линия перелома в виде просветления не видна, она дает только полоску затемнения, и смещение служит собственно единственным рентгенологическим симптомом перелома (рис. 20, 87).
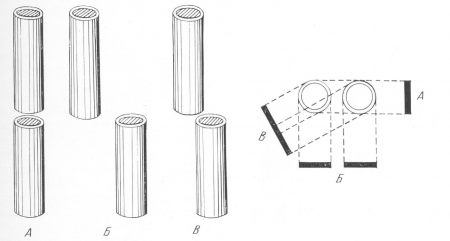
Рис. 19. Схема бокового смещения отломков в рентгеновском изображении. А — отломки смещены в плоскости, перпендикулярной к пленке; в этой проекции смещение рентгенологически не определяется; Б — отломки смещены в плоскости, параллельной пленке; рентгенограмма дает истинное представление о характере и степени смещения; В — промежуточное положение, неправильно ориентирующее исследователя.
Определение продольного смещения с расхождением отломков (см. рис. 18, В) — это всегда самая легкая задача для рентгенодиагностики. Этот вид смещения встречается редко, он характерен для переломов надколенной чашки, локтевого отростка локтевой кости, одного из вертелов бедра и различных костных выступов, к которым прикрепляются сильно сокращающиеся мышцы. Попадается диастаз отломков иногда и при переломах плечевой кости, где сказывается действие силы тяжести дистальной части конечности, или при применении слишком большого вытяжения. При любом обычном положении исследования рентгенограмма дает точное представление о степени смещения.
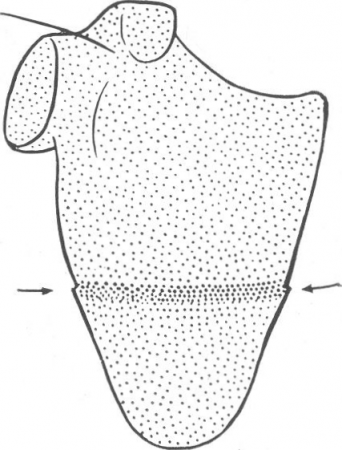
Рис. 20. Перелом лопатки. Продольное и боковое смещение с захождением отломков является единственным симптомом перелома. Линия перелома видна как полоска затемнения.
Вклиненные (вколоченные, импактированные, имплантированные) переломы (см. рис. 18, Г) встречаются главным образом близ суставных концов длинных трубчатых костей. Как правило, крепкий корковый слой диафиза врезывается в эпифизарное губчатое вещество, вызывая подчас большое разрушение костных балок. Типичные места для вклинения отломков — это шейка бедра, верхний конец плеча, дистальный эпифиз лучевой кости, проксимальный эпифиз первой пястной кости и т. д. Некоторые авторы, как, например, К. Ф. Вегнер, проводят резкую грань между „вклиненными” и „сколоченными” переломами; при вклиненном переломе один из отломков разрушен, расколот на несколько частей, при сколоченном же переломе непременным условием является шероховатая поверхность обоих отломков, вследствие чего отдельные зубцы и выступы сцепляются друг с другом, и отломки фиксированы.
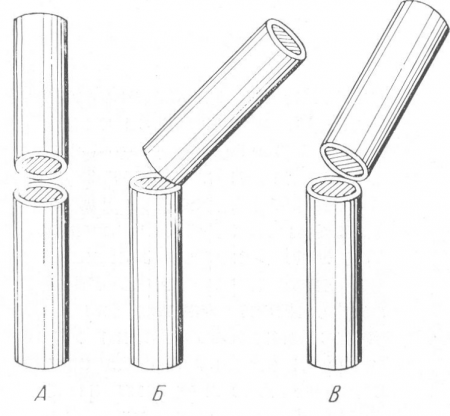
Рис. 21. Схема углового смещения отломков в рентгеновском изображении. А — отломки лежат в плоскости, перпендикулярной I? пленке; смещения не видно; Б — отломки смещены в плоскости, параллельной пленке; рентгенограмма дает правильное представление о характере и степени смещения; В — промежуточное положение, показывающее на рентгенограмме меньшее смещение, чем в действительности.
Вколоченные переломы могут представлять значительные трудности при клинической диагностике, так как основные симптомы перелома (подвижность в пределах кости, боли, нарушение функции, крепитация, припухлость и пр.) могут отсутствовать. Поэтому рентгенологическое исследование является здесь особенно ответственным. Рентгенодиагностика не трудна, если на снимке видна линия перелома или если имеется еще другое смещение, кроме вклинения, хотя бы и самое незначительное. Нередко, однако, линия перелома в губчатом веществе не видна, а всякое другое смещение отсутствует; в этих случаях распознавание вклиненного перелома и рентгеновыми лучами представляет нелегкую задачу. Единственным рентгенологическим симптомом вклинения может иногда служить деформация кости, как, например, варусная деформация при переломе шейки бедра.
Угловое смещение (см. рис. 18 ,Д) — это наиболее частый вид смещения, и он происходит при всевозможных переломах. Оси отломков образуют угол, величина которого колеблется в широких пределах, от нескольких градусов до почти прямого угла. Длинная ось одного из отломков, продолженная за линию перелома, при этом проходит мимо длинника другого отломка. Рентгенограмма дает истинное представление о направлении угла и о его размерах только в том случае (рис. 21), если центральный луч идет перпендикулярно к той плоскости, в которой лежат смещенные под углом отломки и которая параллельна плоскости пленки. Если же отломки лежат в плоскости центрального луча, то смещение под углом не видно совсем или же едва только намечается по одному вторичному признаку. Этот косвенный рентгенологический симптом выражается в том, что резкость контуров отломков нарастает по направлению к линии перелома, когда верхушка угла смотрит в сторону пленки, или же, наоборот, когда более резко контурируются в случае направления угла смещения вверх эпифизарные концы трубчатой кости. Таким образом, если на одном снимке определяется большое смещение под углом, а на втором снимке, произведенном в плоскости, перпендикулярной к плоскости первого снимка, углового смещения не видно совсем, то, значит, первый снимок показывает максимальную, т. е. истинную величину угла. Если же угловое смещение обнаруживается на обоих снимках, то рентгенограммы.
Если угловое смещение обнаруживается на обоих снимках, то рентгенограммы показывают промежуточную, какую-то среднюю степень смещения, и истинное смещение отломков на самом деле еще больше, чем это видно на каждой рентгенограмме в отдельности. Этот вид смещения всегда имеет важное клиническое значение, и даже небольшое угловое смещение, особенно вблизи суставов, должно быть в протоколе рентгенологического исследования подчеркнуто (рис. 22).
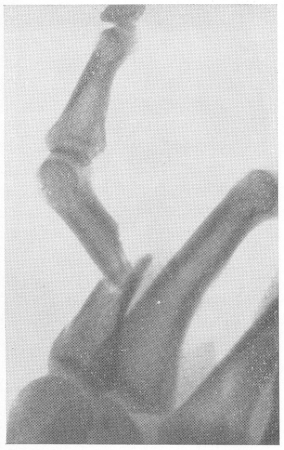
Рис. 22. Резко выраженное угловое смещение отломков при переломе диафиза основной фаланги одного из пальцев руки. Всякое угловое смещение, даже самое незначительное, требует исправления.
Смещение по периферии (рис. 18, Е), наконец, также встречается часто, почти при всех переломах конечностей, причем вокруг длинной оси конечности обычно поворачивается дистальный отломок. Таково, например, характерное периферическое смещение при переломах диафиза бедра, когда надколенник и передний конец стопы смотрят наружу, и поэтому по одному виду нижних конечностей на носилках под одеялом опытный травматолог правильно оценит положение. Рентгенодиагностика этого вида смещения является простым делом в том случае, если на снимке видны оба эпифизарных конца длинной трубчатой кости с характерными опознавательными образованиями; поворот кости обнаруживается по косому или боковому рисунку одного суставного конца кости при неизмененной картине другого эпифиза. Вообще, смещение по периферии легче узнать, если линия перелома находится вблизи сустава. Просматривается же этот, наиболее трудный для рентгенологического исследования вид смещения в том случае, если снимок произведен на небольшой пленке, захватывающей только небольшую область перелома, в особенности же если переломана трубчатая цилиндрическая кость. Поэтому в принципе прав Г. А. Зедгенидзе, когда он выставляет требование всегда производить рентгенологическое исследование при переломах костей так, чтобы на снимках были захвачены обязательно оба соседних с переломом сустава и прилегающие к ним кости, т. е. когда он распространяет на рентгенологическое исследование общеизвестный принцип фиксации отломков при их лечении. Периферическое смещение и степень его определяются клинически и проще и точнее, чем рентгенологически.
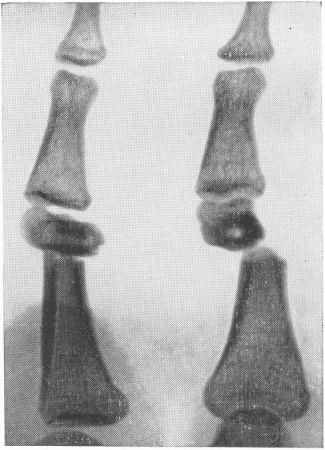
Рис. 23. Т-образное смещение отломков при поперечном переломе диафиза основной фаланги пальца руки.
Практически смещение отломков происходит при переломах не в одной плоскости, а в нескольких, т. е. имеется комбинация различных только что описанных элементарных видов смещения. Так, например, продольное смещение с захождением отломков невозможно без бокового смещения. При переломе диафиза может одновременно быть и боковое, и угловое, и продольное, и периферическое смещение отломков. Примером значительного комбинированного смещения может служить Т-образное смещение, когда один из отломков „сидит верхом”, т. е. своим корковым слоем упирается в конец другого отломка (рис. 23). Для типичных переломов в определенных местах костей в зависимости от механизма происхождения перелома и натяжения мышц, как известно, типичным является и характер смещения. Наиболее резкие смещения отломков наблюдаются при огнестрельных переломах. При описании смещения в заключении в каждом отдельном случае лучше не следует пользоваться словами „большое”, „небольшое”, „значительное” и пр.; здесь в особенности подобные выражения слишком субъективны и ведут к недоразумениям, поэтому необходимо давать точные цифры — число градусов, измеренное простым гониометром при угловом смещении, сантиметры и миллиметры при других видах, а также, само собой разумеется, направление смещения (в анатомических выражениях — дистально, в латеральном направлении и т. д.).
Для правильной оценки смещения отломков с клинических позиций голая рентгенологическая характеристика совершенно недостаточна. Рентгенолог должен вкладывать и в это дело, как во всех областях клинической рентгенодиагностики, компетентное знание клиники травматических повреждений. Ведь некоторые, совсем небольшие смещения при одних переломах могут давать очень плохие клинические исходы и поэтому обязательно требуют немедленного исправления, между тем как при других переломах грубые и бросающиеся в глаза смещения отломков относительно безразличны для будущей функции, поэтому вполне терпимы и исправлению совсем не подлежат.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Применение свободных некровоснабжаемых костных трансплантатов целесообразно при замещении костных дефектов до 4-6 см: губчатый трансплантат, перестраиваясь, реваскуляризируется и замещается полноценной костью в течение 4-7 месяцев. Диафизарные дефекты костей плеча и предплечья свыше 6 см целесообразно замещать свободными реваскуляризированными костными трансплантатами с осевым типом кровоснабжения. Основным требованием к фиксации при этом являются минимальное разрушение системы кровоснабжения трансплантата и реципиентной зоны, стабильность остеосинтеза.
Анализ методов лечения применяемых для ликвидации обширных дефектов длинных трубчатых костей верхней конечности показал, что микрохирурги осуществляют фиксацию реваскуляризированных трансплантатов интрамедуллярными конструкциями с обязательным использованием гипсовой иммобилизации в течение длительного времени. Формирование контрактур смежных суставов воспринимается, как неизбежность. При использовании аппарата Илизарова достаточно часто возникают трансфиксационные контрактуры, инфекционные осложнения; конструкция громоздка, что создает значительные неудобства для больного.
Цель исследования - разработка методики лечения пациентов с сегментарными дефектами длинных костей верхней конечности на основе комбинированного напряженного остеосинтеза (КНО) (патенты РФ №№ 1750665, 2250085) с использованием в качестве пластического материала свободных реваскуляризированных и ротированых комплексов тканей.
При комбинированном напряженном остеосинтезе через оба костных фрагмента и трансплантат проводят спицу, концы которой выводят за пределы кости. Один конец спицы накостно фиксируют при помощи упорной площадки, а второй с управляемым усилием натягивают в чрескостном модуле на основе одного стрежня-шурупа или пары спиц. Спица по костно-мозговому каналу проводится только пробиванием. Использование дрели недопустимо, так как это приведет к миксированию костно-мозговой полости, а также при этом можно сломать спицу.
Проведенные на основе новой медицинской технологии № ФС-2005/021 (Патент РФ № 2246139) биомеханические тесты показали, что жесткость при комбинированном напряженном остеосинтезе плеча и предплечья, несмотря на то, что было использовано меньшее количество чрескостных элементов, в 1,5-2 раза (для различных нагрузок) выше, чем при стандартной компоновке аппарата Илизарова, принятой за эталон. Однако величины смещения на стыке проксимального фрагмента с трансплантатом показали необходимость использования дополнительной опоры для проксимального фрагмента. Его соединяют с модулем для натяжения осевой спицы, а через 2,5-3 месяца демонтируют.
Метод апробирован при лечении 14 пациентов с дефектами костей предплечья и 9 больных с сегментарными дефектами плечевой кости. У всех в анамнезе было не менее 2-3 операций в течение 5-7 лет существования дефект-диастаза. Использованы кожно-костные трансплантаты на основе малоберцовой и лучевой костей длиной 7-14 см в виде свободных трансплантатов и ротированных на сосудистой ножке.
Опыт работы показал, что при длительно существующих (3-7 лет) дефектах плечевой кости целесообразно с согласия пациента отдавать предпочтение острому укорочению сегмента и перекрытию стыка костных фрагментов ротированным лоскутом, включающим фрагмент лучевой кости. Устранение неравенства длин конечностей может быть выполнено вторым этапом.
Апробация метода показала, что применение комбинированного напряженного остеосинтеза позволяет минимально травмировать сосудистую систему кровоснабжаемых трансплантатов и костных фрагментов, обеспечивая при этом достаточно жесткую фиксацию, и раннее восстановление функции конечности. При комбинированном напряженном остеосинтезе предплечья к концу периода фиксации были улучшены ротационные движения, которые значительно ограничены в предоперационном периоде. Используемые при КНО внешние опоры имеют минимальные габариты и не причиняют существенного дискомфорта пациенту. Средние сроки фиксации составили 240 дней при пересадке свободных комплексов тканей и 210 при ротации несвободных лоскутов. Поверхностное воспаление в области выхода чрескостных элементов зарегистрировано у 2 больных. На результат лечения это не повлияло.
Как определить диастаз? Причины и симптомы, упражнения против недуга, стадии расхождения мышц
Краткое содержание статьи:
Желание иметь привлекательную и подтянутую фигуру вдохновляет девушек на занятия спортом. Однако, какими бы интенсивными не были тренировки, округленный живот не всегда удается убрать, например, после рождения ребенка. Мало кто знает, что истинной причиной такого явления может послужить расхождение мышц живота. В данной статье вы узнаете, как определить диастаз и каким образом побороть болезнь.

Немного информации о недуге
Диастаз встречается довольно редко. Однако имеет одну коварную особенность – обнаружить наличие болезни не так-то и просто. Многие представительницы прекрасного пола не придают особого значения неестественно округлившемуся животу. Такую проблему они стараются победить самостоятельно, принимая увеличение талии за нормальное послеродовое состояние или последствия ночных походов к холодильнику. И лишь небольшое количество женщин знакомы с термином диастаз и способом постановки диагноза в домашних условиях. В медицине слово диастаз – это не что иное, как расхождение мышечных волокон живота по серединной линии.
Причиной возникновения заболевания могут стать следующие факторы:
- Нарушение техники выполнения физических упражнений;
- Хронический влажный кашель, провоцирующий сильное напряжение мышц брюшной полости;
- Потеря мышечного тонуса, как следствие стремительного увеличения или снижения веса;
- Беременность.
Именно последняя причина является часто встречающей. Стоит отметить, что к группе риска относят женщин:
- Чья беременность является первой;
- Вынашивающие крупного малыша;
- Беременных двойней или тройней;
- С диагнозом многоводие.

Как определить наличие болезни
Для выявления диастаза существует один незамысловатый тест. Необходимо выполнить следующие упражнения:
- Примите исходное положение – лежа на спине. Согните колени так, чтобы ступни были плотно прижаты к полу;
- Одну руку запрокиньте за голову, другую поместите на живот. Пальцы рук расположите в области пупка по направлению серединной линии;
- Избавьтесь от напряжения брюшной стенки и слегка надавите на живот;
- Приподнимите плечи и голову так, чтобы таз и грудная клетка стали, как можно ближе друг к другу. Когда почувствуете движение мускул – запомните глубину и количество пальцев попадающих внутрь возникшей ямки;
- Постарайтесь запечатлеть в памяти количество пальцев, находящихся между мускулами ниже и выше пупка примерно на 3-4 см.

Стадии расхождения мышц живота
При здоровом состоянии ширина между прямыми мышцами колеблется от 0,5 до 2,5 см. Если же цифра имеет большее значение, то диастаз подтверждается. Кроме того, учитывается глубина образовавшейся ямки. Благодаря таким показателям можно определить дальнейший план действий, а именно – лечение. Какие же стадии заболевания существуют? Итак:
- Увеличение белой серединной линии до 5 см, чаще всего в области пупка. При данном отклонении форма живота особо не меняется. Возникает такая стадия, как правило, после первой беременности. На этом этапе диастаза отсутствует какой-либо дискомфорт. Однако живот может немного утратить свои функциональные характеристики;
- Размер белой линии колеблется от 5 до 10 см. Такая степень диастаза приводит к расслаблению боковых косых мышц живота, чаще всего в нижней области. Значительное увеличение серединной линии предполагает отсутствие талии и рост брюшной полости поперек. Со временем возникают и другие дискомфортные признаки, которые набирают силу при любой физической активности;
- Самая тяжелая стадия предполагает расширение средней линии от 10 см и выше. Заболевание сопровождается регулярными пупочными грыжами и наличием кожно-жирового фартука.

Можно ли обойтись без операции
Главной причиной диастаза считается беременность. Стоит отметить, что данная патология относится к числу опасных заболеваний, которое требует незамедлительного лечения. Ведь кроме внешнего дефекта в виде обвислого и выпирающего живота, существует серьезная угроза для здоровья.
Прямые мышцы брюшной полости перестают полноценно функционировать. Впоследствии страдают и другие мускулы живота. Такой сценарий создает неблагоприятные условия для тела человека:
- Происходит смещение брюшных органов;
- Возникают грыжи пупочного кольца и серединной линии;
- Наблюдаются сбои в работе органов ЖКТ;
- Ощущается болевой синдром в области позвоночника.
Более того, уменьшается шанс забеременеть во второй раз. Ведь прямые мышцы живота участвуют в непосредственной поддержке плода. Женщины, планирующие второго ребенка, должны учитывать этот факт. Скорейшая терапия диастаза поможет решить данную проблему. Если не запускать болезнь, то оперативного вмешательства можно избежать. В качестве консервативного лечения выступают физические упражнения, направленные на укрепление пресса. Приступать к их выполнению необходимо через 3-6 месяцев после рождения малыша.

Самые эффективные упражнения
Лечение диастаза в первый месяц подразумевает выполнение изометрических упражнений на укрепление пресса. И только после этого можно приступать к динамической физической активности. Изометрические упражнения – это тренировки, при которых мускулы работают без движения частей тела. Благодаря такому подходу оказывается хорошая нагрузка на связки, а это главный ключ к излечению патологии. Ниже представлен список самых эффективных тренировок:
- Абсолютно простое и незамысловатое упражнение, которое можно выполнять в любом месте – втягивание живота. Задержите брюшную полость в таком состоянии на пол секунды, затем медленно вернитесь в начальное положение;
- Прилягте на спину, слегка оторвите верхнюю часть корпуса от пола и задержитесь в таком положении на 30 секунд. Повторите упражнение не меньше 25 раз;
- Следующая тренировка похожа на предыдущую. Однако приподнимать необходимо уже ноги;
- Синхронное поднятие верхней части тела и ног. Техника выполнения указана в предыдущих пунктах.
Зная, как определить диастаз, можно избежать серьезных осложнений. Выполняйте вышеперечисленные упражнения как можно чаще, и тогда вы добьетесь желаемого результата.

В этом видео вы узнаете, почему не уходит живот после родов:
Растяжение сухожильного апоневроза прямых мышц, расположенного по средней линии живота, отмечается у 1% населения. Физиологический диастаз брюшной мускулатуры наблюдается у младенцев и у 66–100% беременных в 3 триместре гестационного периода. Стойкому выраженному расхождению мышц более подвержены женщины субтильного телосложения, выносившие больше одного ребенка, мужчины среднего и старшего возраста, страдающие абдоминальным ожирением.
Возникновению заболевания способствует длительное повышение внутрибрюшного давления в сочетании с нарушением структуры волокон, формирующих срединную сухожильную мембрану передней брюшной стенки. По мнению специалистов в сфере пластической и абдоминальной хирургии, наиболее распространенными причинами расхождения прямых мышц являются:
- Беременность. Рост матки приводит к значительному растяжению стенки живота и увеличению брюшного давления. Ситуация усугубляется расслабляющим действием релаксина, который угнетает синтез коллагеновых волокон и стимулирует их распад, вследствие чего соединительная ткань становится более эластичной. Мышечный диастаз более выражен при многоплодии, многоводии, вынашивании крупного плода, ранее перенесенных кесаревых сечениях, раннем начале физических тренировок после родов.
- Несостоятельность мышечно-сухожильных структур. Недоразвитие мускульных волокон стенки живота провоцирует физиологическое расхождение пучков прямых мышц у новорожденных. Младенческий абдоминальный диастаз чаще наблюдается при недоношенности детей. Расширение белой линии вследствие дистрофических изменений тканей у взрослых женщин и мужчин встречается редко.
Пусковым моментом формирования диастаза прямых мышц живота становится длительное растяжение брюшной стенки, обусловленное ростом матки, большим объемом висцерального жира, нарушениями пищеварения при употреблении новорожденным продуктов, вызывающих метеоризм. Под действием распирающих нагрузок прямые мышцы расходятся, а соединяющая их белая линия растягивается.
Усугубляющим фактором становится ослабление межмышечного апоневроза вследствие несостоятельности волокон при коллагенопатиях, разрыхлении соединительной ткани.
Восстановление размеров межмышечного апоневроза может нарушаться при ранних интенсивных тренировках для восстановления физической формы, поскольку сокращение прямых мышц пресса с одновременным повышением внутрибрюшного давления фиксирует белую линию в растянутом состоянии. Аналогичный эффект оказывает тяжелая физическая работа, расстройства, при которых кратковременно интенсивно напрягается брюшной пресс (запор, кашель). Сохранение диастаза при резком похудении обусловлено более медленным сокращением сухожильных волокон, которые не успевают подтянуться за уменьшающимся в объеме животом.
Систематизация форм абдоминального диастаза проводится с учетом локализации участка растяжения и расстояния между внутренними краями прямых мышц. Такой подход позволяет определиться с тактикой ведения пациента и объемом хирургического вмешательства (при его необходимости). Пластические и абдоминальные хирурги различают следующие виды и степени растяжения белой линии:
- По локализации диастаза. Выделяют надпупковый, подпупковый, смешанный варианты (с одновременным расхождением прямых мышц выше и ниже пупка). Растяжение апоневроза в области эпигастрия чаще диагностируется у мужчин, в мезогастральной и гипогастральной области — у женщин после родов.
- По выраженности диастаза. При расхождении I степени расстояние между краями прямых абдоминальных мышц составляет от 2 до 5 см, при II степени — от 5 до 7 см, при III степени — больше 7 см. Чем более выражено растяжение, тем тяжелее клиническая симптоматика и сложнее предполагаемая операция.
При прогрессировании заболевания отмечаются нарушения моторики кишечника (метеоризм, запоры), тошнота. У 66% женщин с послеродовым растяжением апоневроза наблюдается дисфункция мышц диафрагмы таза, которая клинически проявляется недержанием мочи в момент кашля, чихания. При выраженном диастазе могут выявляться признаки атрофии мускулатуры живота, венозного застоя в сосудах нижних конечностей.
При значительном расхождении краев прямых мышц (7 см и более) у пациентов нередко формируются грыжи пупочного кольца и белой линии живота, которые обусловлены наличием дефектов апоневроза и выходом органов брюшной полости вместе с брюшиной под кожу. Частым осложнением заболевания является спланхноптоз — опущение внутренних органов вследствие ослабления мускулатуры живота, что клинически проявляется хроническими запорами вплоть до развития кишечной непроходимости, тошнотой, тахикардией, головокружениями. При дискоординации работы мышц возникает чрезмерная нагрузка на позвоночник, которая может привести к постоянным болям в спине, нарушению осанки.
Постановка диагноза не представляет затруднений, поскольку диастаз прямых мышц живота всегда сопровождается характерной клинической картиной. Диагностический поиск при тяжелой стадии заболевания направлен на выявление возможных осложнений и нарушений в работе внутренних органов. План обследования пациента включает следующие физикальные и инструментальные методы:
- Пальпация живота. Определить наличие диастаза позволяет тест: больного просят лечь на спину, согнув ноги в коленях, и напрячь брюшной пресс. При этом врач может пропальпировать выступающие валики по краям прямых мышц и оценить ширину расхождения. Метод недостаточно эффективен у пациентов с избыточной массой тела вследствие затруднений при проведении пальпации.
- УЗИ брюшной стенки. Сонография – доступное неинвазивное исследование, с его помощью визуализируют растяжение и истончение белой линии, которыми сопровождается увеличение расстояния между прямыми мышцами. При использовании ультразвукового метода можно определить наличие таких осложнений, как грыжи передней стенки живота, опущение брюшных органов.
- Рентгенография. Обзорная рентгенография ОБП дает возможность оценить размеры и взаимное расположение внутренних органов. У 84% пациентов наблюдается гастроптоз различной степени выраженности. Метод также помогает дифференцировать диастаз с другими патологическими состояниями, сопровождающимися сходной клинической картиной.
Дифференциальная диагностика диастаза выполняется с врожденными аномалиями развития соединительной ткани, грыжами белой линии и пупочного кольца, хроническими заболеваниями пищеварительного тракта (гастритами, энтероколитами), болезнями мочеполовой системы. Кроме осмотра абдоминального и пластического хирурга пациенту рекомендованы консультации гастроэнтеролога, уролога, гинеколога, младенцам — неонатолога или педиатра.
Тактика ведения пациента определяется длительностью существования апоневротического растяжения, его степенью и типом. При развитии диастаза на фоне желудочно-кишечных, бронхолегочных и других заболеваний обязательно назначается лечение основной патологии. В младенческом возрасте используется выжидательный подход с принятием решения об оперативном укреплении брюшной стенки после 6 месяцев при наличии сопутствующих грыж и после 12 месяцев при сохранении диастаза и выраженной клинической симптоматике.
Период наблюдения за женщиной после родов обычно составляет не менее года, при этом физиологическим считается растяжение апоневроза мышц живота до 2,0–2,5 см, сохраняющееся в течение первых 6–8 послеродовых недель. Женщинам с расхождением абдоминальных мышц показано ношение бандажа на протяжении 2–4 месяцев после родов, отказ от использования слингов, коррекция питания для обеспечения нормальной дефекации, поддерживание живота при кашле и чихании.
Оперативное лечение диастаза проводится при расхождении мышц живота 2-3 степени, наличии сопутствующей пупочной грыжи. У женщин хирургическое вмешательство выполняется не ранее, чем спустя год после родов при отсутствии планов на новую беременность и хорошем состоянии брюшной мускулатуры. С учетом степени и характера растяжения, состояния окружающих тканей применяются различные виды операций:
- Эндоскопическая абдоминопластика. Во время вмешательства может устанавливаться сетчатый аллотрансплантат, сшиваются краевые участки прямых мышц, укрепляются грыжевой сеткой потенциально слабые зоны апоневроза. Возможно одновременное проведение герниопластики. Преимуществом малоинвазивной операции является минимальный косметический дефект, однако этот метод неприменим при необходимости иссечения избыточной ткани.
- Пластика диастаза через разрез или проколы. Традиционное ушивание диастаза (использование сетчатого имплантата) рекомендовано при наличии дряблых и растянутых участков кожи, которые планируется удалить в процессе операции. В ходе герниопластики используется сетчатый имплантат и накладываются швы на влагалища прямых мышц. При значительных отложениях подкожного жира проводится абдоминопластика.
Читайте также:


