Боли под ребрами отдает под обе лопатки что это может быть
Рассказываем всё о боли в лопатках, которая может указывать на различные заболевания: от потянутых мышц до повреждения позвоночника и инфаркта.

Боль в лопатках может указывать на разнообразные заболевания: от потянутых мышц до повреждения позвоночника и инфаркта. Даже если боль слабая и не распространяется по грудной клетке, не лишним будет посетить специалиста.
Как могут болеть лопатки?
Очаг боли может располагаться как в самой лопатке, так и в области вокруг неё, посередине между лопаток и под ними. Именно по расположению можно сделать первые выводы, что именно оказалось причиной дискомфорта. Даже внутренние органы могут отдавать болью в верх спины из-за близко расположенных нервов.
Боль в лопатках может быть различной остроты, интенсивности и длительности. Слабая боль с онемением обычно говорит о физической усталости мышц. Тянущая — о патологии позвоночника. Острая и сильная боль, особенно под лопатками — знак патологии внутренних органов, требующих незамедлительного вмешательства.
Причины боли в лопатках
Среди причин можно выделить три основных группы: это заболевания позвоночника, патологии органов, а также боль, не связанная с внутренними проблемами организма.
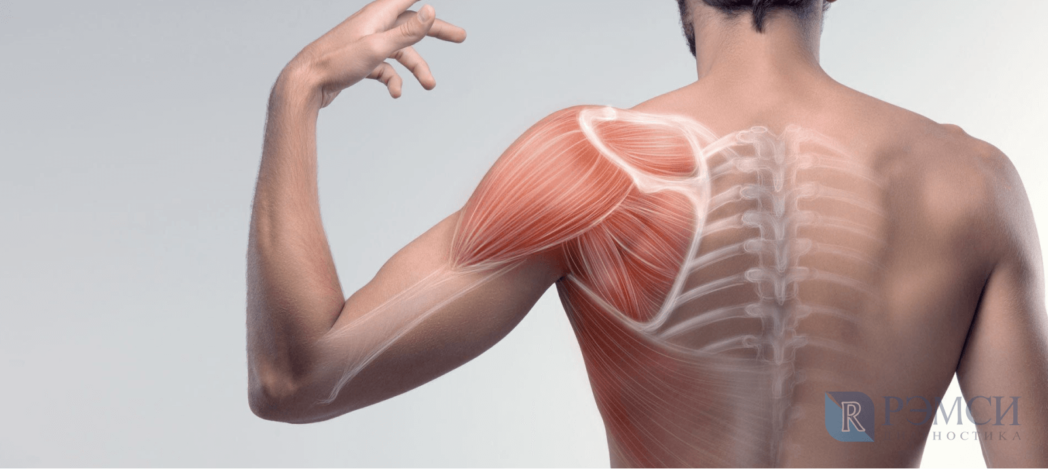
Боль от патологии позвонков — тянущая и долгая. Из-за того, что она достаточно слабая, больной зачастую долго её игнорирует, не видя в таком симптоме серьёзных проблем. Среди болезней позвоночника, боль от которых распространяется в область лопаток, можно выделить:
- остеохондроз шейного отдела сопровождается онемением пальцев, скованностью движений в плечах, частыми головными болями. Ноющая боль будет концентрироваться в области лопаток и основании шеи;
- межпозвоночная грыжа — выпячивание межпозвонкового диска в окружающее пространство. При начальной стадии болезни боль терпима, хоть и причиняет дискомфорт и сковывает движения. Запущенная грыжа вызывает нестерпимую боль и требует оперативного вмешательства из-за угрозы потери подвижности;
- из-за кифоза и сколиоза могут болеть искривлённые участки позвоночника, в том числе и между лопатками. Боль при этом будет усиливаться при движении и распространяться на спину;
- протрузия (смещение) межпозвонкового диска в шейном или грудном отделе. Она вызывает постоянную тянущую боль и онемение из-за защемления нервов. В случае отсутствия лечения, на её месте начнёт формироваться грыжа.
Проблемами позвоночника занимаются невролог и ортопед. После сбора анамнеза они могут предложить разные виды обследований:
- рентген грудного отдела позвоночника: самые простые снимки, которые покажут состояние костной ткани. Если на них не будет видно патологий, то, скорее всего, проблема заключена в соседних органах;
- МРТ грудного отдела покажет самые чёткие снимки. Именно с помощью магнитно-резонансной томографии лучше всего обследовать связки, межпозвоночные диски и окружающие мягкие ткани, чтобы найти грыжи, протрузии и защемления нервных окончаний;
- КТ грудного отдела будет полезно, чтобы определить поражение или травму костной ткани.
До тех пор, пока не будет установлена причина и местонахождение патологии, анализы крови или внутрисуставной синовиальной жидкости мало что могут показать. Однако вас могут направить на общие анализы для определения состояния организма.
В спину может отдавать боль со всей грудной клетки: сердце, лёгкие, желудок, желчный пузырь. Эти ощущения сложно спутать с болью от, например, остеохондроза: все острые состояния внутренних систем отзываются резкой болью — под лопатки, между рёбер, в бок. Изменится общее настроение: вы почувствуете слабость, головокружение и одышку.
Вызвать болезненные ощущения в лопатках могут:
- болезни сосудов и сердца: лёгкие приступы стенокардии легко снимаются лекарственными препаратами. Но если боль в груди и спине не стихает, падает давление, бледнеет кожа — высока вероятность инфаркта, поэтому нельзя откладывать вызов скорой помощи;
- проблемы в пищеварительной системе: обострение язвы желудка, панкреатит и холецистит. Острые приступы заболеваний — перфорация язвы, закупорка желчного протока — будут сопровождаться жгучей нестерпимой болью в животе, у лопаток, сбоку;
- отклонения в работе почек: пиелонефрит, почечные колики. Боль концентрируется в нижней части лопаток и пояснице, сопровождается тошнотой, болезненностью при мочеиспускании и слабо повышенной температурой;
- заболевания дыхательной системы: плеврит и пневмония. Боль в лопатках сопровождает каждый вдох, повышается температура тела, может начаться кашель. Именно жар и кашель — главные признаки, по которым можно определить патологию лёгких. Обычно эти болезни развиваются после тяжело перенесённого гриппа или ОРВИ.
В случае острых состояний — инфаркта, перфорации язвы, приступа холецистита — необходимо срочно вызывать скорую помощь. Если вас беспокоит терпимая боль, и вы точно знаете, что со спиной у вас всё в порядке — следует проверить органы грудной клетки. Стоит обратиться к терапевту, который более точно определит проблему и направит к нужному специалисту. Самостоятельно определить нахождение патологии тяжело.
Но если вам известно о своих болезнях, которые могут вызвать подобный дискомфорт, то, разумеется, стоит сразу же обратиться к узкоспециализированным врачам: гастроэнтрологу, кардиологу или пульмонологу. У них можно узнать, какие обследования вам могут пригодиться:
- электрокардиограмма и УЗИ сердца: при подозрении на заболевания сердечно-сосудистой системы;
- УЗИ органов брюшной полости: обследование покажет информацию о почках, печени, поджелудочной железе, желчном пузыре;
- флюорограмма или КТ лёгких: для определения состояния дыхательной системы;
- гастроскопия: при подозрении на язвенную болезнь желудка.
Не лишним будет сделать общие и биохимические анализы крови и мочи, а при подозрении на пневмонию сдать мазок из зева.
Причины боли при исключении патологий
А что делать, если позвоночник полностью здоров, в органах брюшной полости не нашли отклонений, но вы продолжаете чувствовать боль в лопатках? Её причин может быть множество, от травм до стрессов:
- травма лопатки: вывих или перелом;
- растяжения мышц спины из-за высоких физических нагрузок;
- неправильная осанка, лишний вес, долгое нахождение в неудобной позе: всё это приводит к мышечному напряжению, часто несимметричному, из-за статичного перенапряжения мышц;
- неудобное спальное место также приведёт к зажатой позе и напряжению в мышцах;
- стресс: он влияет на самочувствие не прямо, а косвенно. В нервном напряжении мы часто сутулимся и принимаем неудобные позы. Это также приводит к перенапряжению и усталости спины.
В случае травмы лопатки или растяжения мышц, следует обратиться к травматологу. Все остальные причины устраняются куда легче: стоит обратить внимание на организацию спального места, следить за положением тела и добавить в свой распорядок дня хотя бы простую гимнастику для расслабления мышц спины. Если же все эти действия не помогли, не занимайтесь самолечением и скорее идите к врачу.
Согласно статистическим данным, более 70 % населения РФ в возрасте от сорока лет страдает от болевого синдрома в пояснице, спине, под лопатками. Дискомфорт усиливается в конце рабочего дня или после физического перенапряжения. О причинах сильных болей под левой и правой лопаткой сзади со стороны спины, методах определения и способах терапии узнаете из статьи.
Почему болит под лопатками с обеих сторон
Для начала нужно выяснить, что находится под правой и левой лопатками. Это ребра, межреберные мышцы, нервные окончания, внутренние органы —, легкие, печень, почки, органы пищеварения. Как видите, причин для болевой симптоматики может быть множество.
Причины жжения и неприятных ощущений в области лопаток делят на две группы:
- аномалии лопаток инфекционного, онкологического и травматического характера,
- заболевания внутренних органов, ЦНС и ОДА.
Болезненные ощущения локализуются как в области левой, так и правой лопатки. Их вызывают разные патологические изменения в организме человека:
- Переломы лопаток возникают при сильных ударах. Появляется боль ноющего характера, двигательные функции рук при этом не страдают.
- Инфекционные поражения лопаток развиваются в случае проникновения в организм туберкулезной палочки, стрептококка, стафилококка, сальмонеллы.
- Опухоли злокачественной или доброкачественной природы (ретикулосаркома, остеома, хондросаркома, остеокластобластома, саркома Юинга, остеоид-остеома).
- Обострение холецистита проявляется приступообразной болью, отдающей в область между лопатками, грудную клетку и правое плечо.
- Острая боль под правой лопаткой указывает на желчнокаменную болезнь. Неприятные ощущения сочетаются с позывами к рвоте, повышением температуры тела, пожелтением кожных покровов.
- Ноющие боли в области лопатки – симптом хронических заболеваний внутренних органов. Таким образом себя проявляют воспалительные процессы в печени, почках, желчном пузыре, поджелудочной железе.
- Тупая боль ниже лопаток с правой стороны, отдающая в верхнюю часть туловища и поясницу, указывает на пиелонефрит и нефрит хронического течения. Сопровождается тошнотой, лихорадкой, болезненным мочеиспусканием.
- Сильные боли под правой и левой лопаткой могут сигнализировать об обострении панкреатита, перфорации плевры, смещении позвоночных дисков.
- Резкая боль и покалывание в районе правой лопатки – признак печеночных колик или крайней стадии поддиафрагмального абсцесса. Неприятные ощущения нарастают к ночи, боль отдает в левую лопатку сзади, в плечо и шею. Появляется тошнота, рвота, повышение температуры, а это прямые показания к госпитализации.
- Острая боль выше поясницы, усиливающаяся при вдохе, указывает на нарушение работы печени, желчного пузыря (камни) и желчевыводящих протоков. Кроме того, подобные ощущения появляются на фоне эмоционального перенапряжения, физической усталости.
- Ноющие боли под лопатками, которые усиливаются при смене позы, мышечном напряжении в утренние часы, указывают на дегенеративные изменения в позвоночном столбе. Болевой синдром слабеет на протяжении дня после растираний.
- Жжение под лопатками появляется в результате защемления нервных окончаний. Не исключены серьезные патологии —, пневмония в начальной стадии, стенокардия.
- Беспрерывная боль в области правой лопатки – симптом дискинезии желчевыводящих путей. Сперва дискомфорт появляется под ребром с правой стороны, затем мигрирует в правое предплечье и под лопатку.
- Колющая боль возникает внезапно, стремительно исчезает. Ее появление указывает на неврологические нарушения при болезнях ОДА. Болезненность возникает при любом неловком движении, физическом перенапряжении.
Более подробно о причинах боли заболевании вам расскажет врач после диагностики и осмотра.
Болевой синдром в области левой лопатки появляется из-за дистрофических изменений в позвоночном столбе либо скелете:
- Остеохондроз шейного отдела. На начальном этапе формирования патологии трудно определить характер боли. Но ощущения появляются в области защемленных нервных корешков. Боль самопроизвольная, ноющая или колющая, исчезает после воздействия тепла (горячая вода, растирания). По мере развития болезни происходит сдавливание сосудов, боль отдает в руку.
- Разрушительные процессы в межреберных нервах. Это наиболее распространенная причина болей под лопаткой с левой стороны. При глубоком вдохе болит под правой лопаткой сзади, а при наклоне влево дискомфорт нарастает. Пациенты жалуются на то, что колет под левой лопаткой, докучает резкая, сильная, стреляющая боль. Без соответствующего лечения заболевание быстро прогрессирует, появляется ощущение жжения.
- Реберно-лопаточный синдром характеризуется ноющими болями, тянет и стреляет в области лопаток. При движениях руками слышен хруст. Патология формируется в результате физического перенапряжения, травм, переохлаждения.
- Онкология. Злокачественные опухоли могут формироваться в разных участках скелета и метастазировать в лопаточную область.
- Хруст в лопатках. Проблема развивается в подлопаточной сумке. Боль слабовыраженная, при движении пациент слышит похрустывание.
- Остеомиелит в области лопаток развивается в результате тяжелых травм (огнестрельное ранение).
- Периартрит. На начальном этапе болезни пациенты даже не подозревают о возможной патологии. Признаки болезни появляются при движениях, боль усиливается ночью. Характеризуется ограничением подвижности в плече, повышением температуры, спазмом мышц.

Боли в области лопаток появляются не только по причине заболеваний костно-мышечной системы. Неприятные ощущения могут стать предвестниками таких заболеваний, как:
- левосторонняя пневмония,
- плеврит,
- трахеобронхит,
- бронхит,
- абсцесс легких,
- ишемия,
- инфаркт миокарда,
- перикардит,
- стенокардия,
- аневризма аорты,
- язва желудка и двенадцатиперстной кишки,
- перфорация желудка в результате язвы (схваткообразные боли отдают под левую лопатку),
- спазм пищевода,
- рефлюкс,
- панкреатит,
- вегетососудистая дистония,
- нефрит, пиелонефрит,
- камни в желчном пузыре,
- голодный болевой симптом (появляется через 6-8 часов после еды),
- ранний болевой симптом (развивается после еды, исчезает после того, как пища переварится).
Методы диагностики
Постановку диагноза при болях в области лопаток осложняет характер болевого синдрома, поскольку он указывает на множество патологических изменений острого и хронического течения. Специалисты используют комплекс мероприятий, направленных на исследование организма в целом. Основная задача – исключить состояния, несущие прямую угрозу жизни человека (язва и прободение желудка, стенокардия, инфаркт, разрыв аорты).
Для определения причин боли врач проводит сбор данных для анамнеза. Определяет наследственность, связь болевой симптоматики с профессиональной деятельностью, режимом питания, психической нагрузкой. Специалист старается узнать как можно больше о характере боли, ее локализации.
На приеме врач визуально осматривает больного, применяет методы пальпации и прослушивания, измеряет пульс, артериальное давление, температуру тела.
Для точности постановки диагноза специалист назначает:
- рентген в разных проекциях,
- электрокардиограмму для определения параметров работы сердечной мышцы,
- магнитно-резонансную или компьютерную томографию,
- ФЭГДС (фиброгастродуоденоскопии) при подозрении на рефлюкс или гастрит,
- ультразвуковое исследование внутренних органов.
Постоянный дискомфорт при глубоких вдохах, нарастающая боль, отдающая в руку и другие части туловища, требуют незамедлительной консультации специалиста. Устранение симптомов при помощи анальгетиков лишь усугубляет ситуацию, и заболевание переходит в хроническую форму.
Врач поможет узнать, почему болит, жжет и печет с двух сторон лопаток.
В зависимости от интенсивности, характера и локализации боли, пациент обращается к:
- врачу скорой помощи – при слабости, потере сознания на фоне острой боли, интенсивного жжения в груди, одышке с отдачей в левую руку,
- неврологу – при болях, возникающих в результате физических нагрузок,
- травматологу – при травме тканей, мышц, костей,
- кардиологу – при жжении в груди, болях под лопатками, в области языка, левой руки,
- гастроэнтерологу – при болезненных ощущениях после еды,
- терапевту или пульмонологу – при дискомфорте, усиливающемся при дыхании, одышке, кашле, лихорадке,
- хирургу – при обнаружении опухоли в области лопаток, подмышек, возникновении резкой боли, лихорадочного синдрома, спутанности сознания,
- психологу или психиатру – при болях неясной этиологии на фоне признаков психосоматических расстройств.
Если пациент не может точно определить локализацию и характер дискомфорта, он обращается к терапевту.
Симптоматическое лечение
Чем лечить невралгию под лопаткой? Специалист назначает курс терапевтических мероприятий в зависимости от характера патологии. Для устранения болевого синдрома, воспалительных процессов и лихорадки при патологиях в лопаточной области используют анальгетики нестероидной группы, спазмолитики, антибактериальные препараты.
Важно! Перелом шейки лопатки, язвенные поражения желудка и перфорация стенок требует оперативного вмешательства.
После постановки окончательного диагноза врач назначает лекарственные препараты, которые позволяют устранить неприятные ощущения:
Лечение заболеваний не обходится без применения рецептов народной медицины. Врачи не запрещают пользоваться подобными методами, но акцентируют внимание на том, что самолечение не всегда гарантирует избавление от проблемы.
От болей в лопатках помогут избавиться такие средства:
- В стеклянную емкость 0,5 л на 500 мл водки добавляют 100 г взбитого в пену яичного белка, 50 г молотой сухой горчицы и камфорного масла. Смесь настаивают до 12 часов в темном месте. Утром делают компрессы в области поражения. Настой эффективен при болях на фоне поражений суставов.
- Ванна с солью Мертвого моря помогает снять мышечное напряжение, усталость и боль.
- Растирка, которую готовят из 125 мл водки и сока редьки со столовой ложкой меда, оказывает согревающее действие, снимает воспаление и боль в области лопаток.
Консультации с врачом перед применением народных средств обязательны.

Заключение
Болевые ощущения под лопатками – это не болезнь, а признак, сигнализирующий о развитии патологических процессов в организме. Есть сотни заболеваний, сопровождающихся болевыми ощущениями в подлопаточной области. Некоторые из них опасны для жизни.
Своевременное обращение к специалисту, диагностика и точное определение характера боли и ее локализации, позволяют вовремя начать лечение и избавиться от проблемы до возникновения осложнений.

Боль и жжение под ребрами с обеих сторон – распространенные симптомы, которые свидетельствуют о заболеваниях печени, поджелудочной железы, желчного пузыря и желчевыводящих путей.
Нередко эти признаки основные, поскольку превалируют по выраженности. Имеется и дополнительная симптоматика в виде вздутия живота, тошноты, рвоты, горечи в ротовой полости, ухудшении аппетита, слабости, подавленности и эмоциональной нестабильности.
Если болит правый и левый бок одновременно, требуется комплексная диагностика, так как таким способом проявляется множество заболеваний гепатобилиарной системы. Только точный диагноз позволяет составить эффективную терапевтическую стратегию, помочь пациенту.
Почему болит под ребрами с обеих сторон спереди – главная этиология возникновения, какие патологии печени проявляются этими признаками – подробно в статье.
Причины боли под ребрами с двух сторон
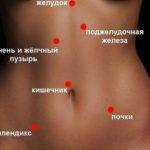
Возникновение под ребрами неприятных ощущений доставляет массу беспокойства. Чаще всего боль ноющая, имеет свойство иррадиировать в плечо, спину и др. части тела. Клиника соответствует различным болезням ЖКТ, селезенки, печени, поджелудочной железы, желчного пузыря и его протоков.
Если болит слева, при этом отдает слегка вправо, то причина – увеличение селезенки. И спровоцировать изменение размеров могут болезни как гемолитическая форма анемии, острые инфекционные патологии, аутоиммунные расстройства, септические состояния.
Дискомфорт или чувство жжения в подреберье с обеих сторон – признаки, которые появляются на фоне острых и хронических патологий. Единственное отличие заключается в выраженности, поскольку при остром течении патологического процесса болевой синдром сильнее.
Неприятные ощущения под ребрами имеют причины:
- Травмирование селезенки, печени или др. органов гепатобилиарного тракта.
- Формирование забрюшинной гематомы.
- Гастрологический вид инфаркта миокарда – наблюдается боль с обеих сторон ребер, при этом больно дышать.
- Патологии дыхательной, мочевыводящей системы.
- Остеохондроз.
- Неврологические расстройства и пр.
Большую помощь в процессе диагностики окажут симптомы, которые сопровождают болевой синдром, – кашель, давящее чувство в груди, лихорадочное состояние, увеличение температуры тела, тошнота, нарушение работы пищеварения и др.
Опасные заболевания печени
При острых состояниях болевые ощущения проявляются неожиданно, симптом имеет свойство нарастать, поэтому в большинстве случаев требуется экстренная помощь медиков для предупреждения осложнений, спасения жизни пациента.
Острый гепатит вирусного происхождения – воспалительное поражение печеночных тканей, которое проявляется рядом признаков печеночно-клеточной недостаточности, интоксикации, что приводит к сильному ухудшению самочувствия.
Во время инкубационного периода – с момента попадания вирусного агента в тело и до появления первой клиники проходит разное время, так как все обусловлено количеством возбудителей, проникших в организм.
При острой форме болезни наблюдается тупая/острая боль справа в области проекции печени, может отдавать в спину. Болевой синдром базируется на гепатомегалии – увеличении внутренней железы в размере. Сама по себе печень болеть не может, однако при сильном растении оболочки боль проявляется.
- До желтушного периода – в правом боку только дискомфорт, тяжесть. Признаки чаще всего возникают после употребления алкоголя, пищи, физической активности. В некоторых случаях растет температура тела, проявляется насморк. Характерные признаки – изменение окраса урины, кала.
- Во время желтушной стадии кожа, слизистые становятся желтоватого оттенка. Печень и селезенка увеличиваются в размерах, имеется клиника интоксикации. На этом этапе болевой синдром более яркий.
- По завершению желтушного периода кожа постепенно приходит в норму, однако ферментативная активность все равно завышена.
На фоне клинических проявлений нужно пройти обследование, поскольку болезнь имеет свойство трансформироваться в хроническое течение, чреватое развитием циррозного поражения, гепатоцеллюлярной карциномы.
Это острый зоонозный инфекционный недуг, спровоцированный проникновением в организм бактерии, которая относится к семейству лептоспир.
- Лихорадочное состояние, озноб – симптомы возникают внезапно. Температура тела повышается до 39-40 градусов.
- Боль в правом и/или левом боку, поскольку лептоспиры поражают не только печень, но другие органы, распространяясь по кровеносной системе.
- Гиперемия, отечность лица, усиление сосудистого рисунка глаз.
- Не исключены другие проявления инфекционного процесса. У ребенка лептоспироз схож с клиникой герпеса – появляются высыпания на губах, слизистых оболочках.
- Полиморфная сыть – возникает через несколько суток после увеличения температуры и болевого синдрома.
Лептоспироз может поражать одновременно печень и легкие, вследствие чего формируется бронхит, который сопровождается появлением кашля, отделением мокроты с прожилками крови.

Тяжелая инфекционная болезнь, проявляющаяся общей интоксикацией, поражением ЦНС и мочевыделительной системы.
Причиной выступает патологическая активность грамотрицательных анаэробов семейства Legionella.
Чаще всего заболевание протекает по типу пневмонии.
- Боль в правом боку из-за увеличения печени и неприятные ощущения под ребрами слева, поскольку изменяется размер селезенки в большую сторону.
- Диспепсические расстройства – тошнота, иногда рвота, снижение аппетита.
- Озноб, повышенное потоотделение, головная боль.
- Когда интоксикация затрагивает ЦНС, у пациентов наблюдаются галлюцинации, нарушается сознание.
Через 3-4 дня с момента начала болезни проявляется кашель – сначала непродуктивный, после выделяется мокрота с примесью гнойных масс (иногда с кровью). Заболевание опасное, поскольку отсутствие квалифицированной помощи приводит к развитию инфекционно-токсического шока, и летальность в таком случае до 20%.
Воспалительный процесс в желчном пузыре, обусловленный нарушением отхождения желчи вследствие блокады путей отхода.
Главный симптом – острый болевой синдром в области проекции печени, верхней части живота. В некоторых случаях боль отдает под правую лопатку, левую половину тела. К дополнительным признакам относят тошноту, рвоту с желчью, повышение температуры до уровня субфебрилитета.
Чаще всего приступ боли формируется в ночное время – спустя несколько часов после засыпания, когда пациент находится в покое.
Характер боли при обострении ЖКБ:
- Боль резкая, острая, локализуется в правом подреберье, распространяется на эпигастральную область. Иногда иррадиирует в грудной отдел, шею, правое плечо, между лопаток.
- Болезненные ощущения нарастают волнами, после становятся постоянными, распирающими.
- Болевой приступ продолжается от 2 до 6 часов, может спровоцировать шок.
Дополнительные симптомы – тошнота, рвота, потливость, учащенное либо замедленное биение пульса, бледность и липкость кожных покровов, повышение температуры до 38 градусов.
Относительно редкая хроническая патология желчных каналов, которая сопровождается расстройством отхождения желчи, застоем и повреждением печеночных клеток, что приводит к нарушению функциональности органа.
Болевой синдром при остром холангите проявляется при дисфункции печени и появлении рубцов в желчных каналах. Боль локализуется чаще в животе посередине, может отдавать вправо или влево. Изменяется цвет кожи – становится слегка желтоватого окраса, как и белки глаз. Растет температура тела.

Травмирование селезенки и печени – это тяжелое и трудно диагностируемое абдоминальное повреждение. Причины различны – ДТП, падение с высоты, сдавливание туловища, удар в живот твердым предметом и пр.
Резко выраженный болевой синдром в первые часы после травмирования для изолированных травм печени не характерен – его наличие может говорить о проблемах и с другими органами, например, селезенкой.
Клиника обусловлена видом травмы, степенью поражения печени. На фоне закрытого травмирования симптоматика нарастает постепенно:
- В районе травмы немеет кожа.
- Проявляется боль в правом боку, может болеть сзади спина.
- Болевой синдром усиливается во время движения, поэтому больные для облегчения своего состояния стараются лежать.
- Снижение показателей артериального давления.
- Замедление пульса.
На фоне внутреннего кровоизлияния вследствие разрыва печени проявляется увеличение температуры, гепатомегалия, пожелтение кожного покрова, болевой синдром, не имеющий четкой локализации.
Хронические болезни печени у человека
Хронические печеночные патологии под воздействием факторов – неправильное питание, нарушение рекомендаций врача, беременность и пр. имеют свойство обостряться, что приводит к появлению характерной клиники.
Это воспаление в печени, которое приводит к фиброзным преобразованиям и некротических изменениям в клетках и тканях, при этом отсутствует нарушение структуры долек. Признаки болезни обусловлены степенью поражения железы, типом гепатита.
При прогрессирующей болезни выявляются симптомы:
- Повышенное газообразование.
- Ухудшение аппетита.
- Нарушение сна.
- Головная боль.
- Снижение массы тела.
- Желтуха.
- Периодическая боль в правом боку.
- Болевой синдром слева, поскольку увеличивается селезенка.
- Кожный зуд.
На фоне пальпации доктор диагностирует диффузную гепатомегалию либо увеличение только одной доли, повышенную плотность печени.

Ожирение печени – самостоятельный синдром либо вторичный, вследствие которого в печеночных тканях накапливаются липидные соединения.
По статистике, болезнь чаще всего диагностируют у женщин, имеющих ожирение. В 60-70% картин симптоматика отсутствует.
Явные симптомы прогрессирования болезни:
- Дискомфорт в брюшной полости.
- Ноющая боль в правом боку (выражена слабо).
- Гепатомегалия, при касании правого бока – больно.
В некоторых случаях ожирение печени сопровождается диспепсическими расстройствами, желтушностью.
Цирроз – болезнь, при которой перерождаются полноценные печеночные ткани в фиброзные соединительные структуры. Выраженность клиники базируется на степени поражения железы, активности цирротических процессов. На начальной стадии проявления минимальны, боли нет.
Со временем появляется дискомфорт под ребрами, нарушается пищеварение, увеличивается температура до уровня субфебрилитета. При прогрессировании болевой синдром усиливается, отдает в разные участки живота, спины; наблюдается желтуха, характерные признаки – покраснение ладоней, преобразование ногтевых пластин, сосудистые звездочки на теле.
Новообразования доброкачественной (кисты, гемангиомы) и злокачественной природы (первичный, вторичный рак) в печени на начальных стадиях не проявляются симптомами. По мере увеличения опухоли растягивается капсула, что приводит к болевому синдрому.
Он может быть разный – боль тупая, ноющая, распирающая, острая. Локализация правый бок, иррадиация – в желудок, в правую сторону под ребрами, в спину, лопатку и плечо. Болевые ощущения вначале проявляются периодически, со временем выявляются постоянно.
Это функциональное нарушение моторики желчного пузыря и его каналов, процессов отхождения желчи. При гипертонически-гиперкинетическом течении наблюдается острый болевой синдром справа, который отдает в спину и правую лопатку.
На фоне гипокинетически-гипотонической дискинезии больные жалуются на постоянную, неинтенсивную, тупую и ноющую боль в области проекции печени, ощущения распирания и растяжения в этой области.
Читайте также:


