Болезнь кенига плечевого сустава
В нашей клинике Вы получите эффективное лечение и реабилитацию при болезни Кенига - рассекающем остеохондрите коленного сустава.
Для получения более подробной информации и записи на консультацию, позвоните нам по телефону: +7(812) 295-50-65.
Рассекающий остеохондрит коленного сустава, именуемый болезнью Кенига – это патология, локализующаяся на суставной поверхности бедренной кости, при котором в результате асептического некроза постепенно отслаивается участок хряща вместе с костной пластиной, в дальнейшем может перемещаться в суставе с нарушением его функции. Термин рассекающий остеохондрит ввел Франц Кениг в 1887 году, который предположил, что причиной заболевания служит воспалительный процесс суставных структур.




На данный момент нет единого мнения об этиологии данного заболевания. В основе может лежать генетическая предрасположенность, травмы, нарушения кровоснабжения сустава, эндокринные заболевания. Болеют чаще всего молодые люди мужского пола. Поражение приходится, как правило, на область медиального (внутреннего) мыщелка бедренной кости. Прогрессирует болезнь довольно быстро, поэтому своевременное обращение к специалисту и качественная диагностика могут сыграть решающую роль в будущем прогнозе. Выделяют следующие этапы развития заболевания.
Выделяют несколько стадий заболевания:
Симптомы рассекающего остеохондрита
Болевой синдром, как правило, локализуется в медиальной области коленного сустава, при начальных стадиях возникает периодически, после физических нагрузок. Впоследствии носит постоянный характер. При возникновении синовита, появлении воспалительного выпота, боли носят разлитой характер. Отделение фрагмента хряща вызывает нарушение функции сустава, его блокировку. Чем раньше человек обращается за помощью при возникновении симптомов, тем благоприятнее исход заболевания.
Диагностика
Осмотр специалиста, тщательный сбор анамнеза, проведение тестов позволяют заподозрить данную проблему. Для определения локализации пораженного участка, степени и глубины поражения используют инструментальные методы диагностики. Применяется:
- Рентген-диагностика, в том числе КТ (компьютерная томография).
- Лечебно-диагностическая артроскопия.
Лечение болезни Кенига
При возрасте пациента до 20 лет еще не закрыты зоны роста бедренной кости, поэтому возможно восстановление участка поражения и без хирургического вмешательства. При выявлении заболевания в раннем периоде рекомендуют противовоспалительную терапию, ограничение нагрузок, методы физиотерапии. В более старшем возрасте, а также при более поздних стадиях заболевания применяют хирургический метод лечения. Артроскопический метод лечения позволяет выполнить все необходимые манипуляции, и при этом минимально затрагивает окружающие сустав ткани. При ранних этапах заболевания лечение направлено на то, что некротизировавшийся участок удаляют и замещают его вновь образованной тканью, для этого применяют туннелизацию или микрофрактуринг (перфорирование хряща и кости до зон, обеспечивающих регенерацию в области повреждения). Дополнительно применяют его рефиксацию. При четвертой стадии заболевания свободное внутрисуставное тело удаляют, затем выполняют удаление некротизировавшихся зон, выравнивание краев хряща и микрофрактуринг. При боле глубоких и обширных поражениях применяют мозаичную костно-хрящевую аутопластику с использованием цилиндрических участков собственных, менее нагружаемых зон хряща у оперируемого человека.
Реабилитация
В послеоперационном периоде рекомендовано ранняя двигательная активность. Выздоравливающему назначают комплекс физических упражнений (ЛФК), физиотерапевтические процедуры (УВЧ, электромиостимуляцию, магнитотерапию), массаж. Прогноз, как правило, благоприятный, при соблюдении рекомендаций специалистов пациенты в скором времени возвращаются к прежнему активному образу жизни.
Болезнь Кенига или остеохондрит – это процесс омертвения элемента кости, который находится возле хряща. При этом частицы хрящевой и костной ткани перемещаются в суставную полость. Частицы бывают фиксированными, слабо прикрепленными или отделенными полностью (свободное тело). Чаще всего встречается остеохондрит мыщелка бедренной кости, локтя, голеностопа или тазобедренного сустава. Реже он затрагивает колено (болезнь Левена).
Причины развития болезни Кенига
Почему развивается рассекающий остеохондрит коленного сустава (или любого другого), доподлинно неизвестно. По мнению специалистов, это могут быть микротравмы, которые часто случаются у тех, кто профессионально занимается спортом. Но стоит сказать, что патология встречается и у тех людей, кто спортом не занимается: дети до 10 лет или взрослые до 50.
Есть несколько факторов, которые провоцируют развитие рассекающего остеохондрита коленного сустава, таранной кости и т.д.
- Наследственность.
- Сбои в процессе окостенения.
- Закупорка кровеносных сосудов, которые снабжают кровью тот или иной участок костной ткани.
- Расслаивающий остеохондрит локтевого сустава развивается при занятиях теннисом, стрельбой, толканием ядра, борьбой и другими подобными видами спорта.
Болезнь Кенига у маленьких детей является следствием нарушений в развитии костной и хрящевой ткани.
Стадии развития заболевания
Болезнь (остеохондрит) Кенига проходит четыре стадии развития.
В самом начале, на первой стадии, хрящевая ткань становится мягче, но еще не имеет четко очерченных границ. При рентгенологическом исследовании врач видит уплотнение в форме овала. От здоровых участков кости оно отделяется светлой полосой. Эта стадия протекает практически бессимптомно. Человек испытывает незначительный дискомфорт, который часто списывается на усталость.

Для второй стадии развития рассекающего остеохондрита медиального мыщелка, надколенника и других суставов характерно появление у повреждения четких границ. Хрящ при этом все еще неподвижен. Рентген показывает повреждение замыкательных пластин. В суставе начинается воспаление, которое проявляется болью и увеличением его в размере.
На третьей стадии хрящ еще связан с костью, однако он уже начинает перемещаться в сторону. Пациент чувствует скованность при движении, хруст и боль.
На последней , четвертой стадии хрящ окончательно меняет свое местоположение и оказывается в суставной сумке. При рентгенологическом исследовании можно увидеть отделившийся элемент, его вид, форму и размеры. Эти параметры напрямую зависят от того, как долго хрящ находится в полости.
При четвертой стадии заболевания степень выраженности симптомов увеличивается. Боль становится сильнее.
Симптомы и диагностика болезни Кенига
Как сказано выше, симптомы могут отличаться в зависимости от стадии развития остеохондропатии. Но есть и несколько общих.
- Как и при артрозе, появляется ноющая боль и дискомфорт, усиливающийся при движениях или любой другой нагрузке на сустав. Чаще всего больной ощущает их по вечерам. С течением времени эти проявления боли становятся лишь сильнее.
- Отеки и слабая боль при прикосновении.
- Уменьшение размера мышечной ткани или атрофия, вызванная низким уровнем нагрузки на поврежденный сустав.
- Как только отделится хрящ, человек начинает слышать хруст. Это обусловлено затрудненным скольжением поверхностей сустава. Хруст характерен также и для артроза.
- Сустав теряет возможность полностью сгибаться и разгибаться. Сначала это является следствием повышенного мышечного тонуса. На последних же стадиях развития болезни это признак того, что произошли изменения в месте соединения костей.
- За счет скапливания жидкости сустав увеличивается в размерах. Особенно это заметно при поражении колена, локтя, запястья и т.д. В более крупных суставах увидеть синовит можно только с помощью обследования.
- Человек испытывает неприятные ощущения при ходьбе. Они ослабевают, стоит ему повернуть ногу наружу. Если повернуть ее внутрь, болевые ощущения станут сильнее.
При появлении одного или нескольких симптомов, рекомендуется немедленного обращаться к врачу. Своевременная помощь позволит избежать осложнений, например, артроза.
Чтобы доказать или опровергнуть наличие заболевания, врач назначает проведение диагностических мероприятий. Самое популярное – рентген. Он позволяет выявить омертвевший участок ткани. У этого метода диагностики есть один недостаток , если участок некроза небольшой, он может быть незаметным.
Определить болезнь Кенига еще на ранних этапах развития помогает сцинтиграфия. Во время процедуры в организм пациента вводится специальное радиоактивное вещество, которое имеет способность скапливаться в костной ткани. Далее, используя камеры, врач обследует суставы и скелет в целом. Поврежденные участки будут заметно выделяться.
Достоверную информацию можно получить и с помощью артроскопии. Этот метод диагностики позволяет увидеть не только повреждение, но и его размеры, а также стадию развития. По такому же принципу работает и компьютерная томография или КТ.
МРТ при остеохондропатии проводится с введением контрастного вещества. Оно вводится или в вену, или непосредственно в сустав. Исследование основано на различающейся способности здоровых и больных тканей накапливать введенный раствор. МРТ отличается высоким уровнем информативности и показывает не только размеры повреждения, но и расстояние, на которое сместился хрящ.
Обследовать сустав также можно, используя эндоскоп или с помощью УЗИ. По результатам обследования будет назначено лечение.
Лечение рассекающего остеохондрита
То, как врач будет лечить остеохондрит, зависит от возраста пациента, стадии развития болезни и его формы. Лечение преследует две цели. Первая – устранить боль и восстановить поврежденный сустав. Вторая , остановить его дальнейшее разрушение.
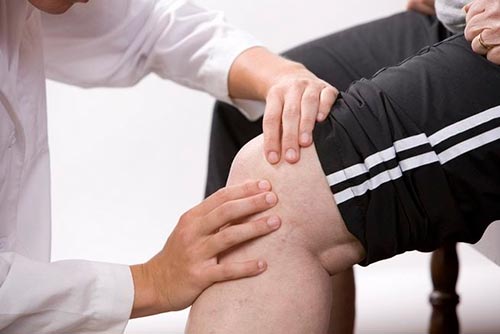
Все лечебные мероприятия делятся на консервативные и оперативные. Консервативные предполагают прием медикаментозных препаратов, проведение физиотерапевтических процедур, ЛФК и т.д. Оперативные назначаются в том случае, когда первый вид не принес желаемых результатов.
Детям с болезнью Кенига показано консервативное лечение. Операции делают крайне редко. Лечением данного заболевания занимается врач-ортопед.
Традиционное лечение болезни Кенига начинается с полной иммобилизации поврежденного сустава. Больному придется отказаться от спорта и приобрести костыли, которые защитят ногу от нагрузки во время ходьбы. Обездвижить сустав помогут гипс или ортез.
Далее, как и при артрозе суставов, идет прием медикаментозных препаратов. Обычно это нестероидные противовоспалительные средства и витамины группы B, C. Лекарства устраняют воспалительный процесс и боль, а также приводят в норму процесс циркуляции крови в поврежденной области.
Одновременно с приемом лекарственных препаратов показано проведение физиопроцедур. Обычно врач назначает прогревания или магнитотерапию. Они нормализуют обмен веществ и восстанавливают структуру поврежденных клеток.
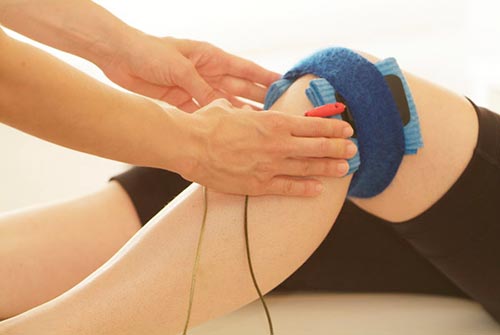
Если перечисленные методы лечения оказались неэффективными, доктор принимает решение о проведении операции.
Оперативное лечение болезни Кенига проводится в нескольких случаях. Во-первых, это ее прогрессирование. Во-вторых, отделение части хрящевой ткани даже при проведении консервативной терапии. И в- третьих, это возраст, когда кости полностью сформированы.
Болезнь Кенига коленного сустава предполагает проведение двух видов операции: возвращение отделившегося элемента на его место или его полное удаление. Во втором случае показана хондропластика или восстановление поврежденных участков хряща.
После операции суставу обеспечивают неподвижность, но постепенно увеличивают оказываемую на него нагрузку.
Хирургическое вмешательство, проведенное на первых стадиях развития болезни, улучшает состояние 80% пациентов.
Как и при артрозе, улучшить состояние поможет лечебная физкультура. Она преследует несколько целей. Первая – улучшить процесс циркуляции крови в поврежденном суставе. Вторая – обеспечить поступление достаточного количества питательных веществ. И третья – поддерживать тонус мышц, которые могли ослабнуть в результате обездвиженности сустава.
ЛФК – хорошая возможность позаботиться об активности мышц и связок, не нагружая при этом сам сустав. Комплекс упражнений в каждом конкретном случае определяется лечащим врачом. Самолечение может только ухудшить течение болезни.
Профилактические мероприятия позволяют защитить себя от развития болезни Кенига и связанных с ней осложнений. В первую очередь они предполагают своевременную терапию любых заболеваний опорно-двигательного аппарата. Как только в суставах появляется дискомфорт или неприятные ощущения, необходимо без промедления идти к врачу.
Также важно контролировать свой вес. Для этого необходимо заниматься спортом и правильно питаться. В меню всегда должны быть продукты с большим содержанием витаминов и минералов.
Болезни Кенига подвержены практически все суставы человеческого организма. Но чаще всего страдают колени, поскольку на них оказывается наибольшая нагрузка. Помимо сильной боли, заболевание проявляется в отеках, хрусте и ограничении подвижности. Своевременное лечение поможет избежать осложнений и вернуть суставам функциональность.
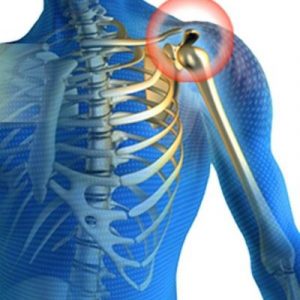
Рассекающий остеохондрит плечевого сустава – это омертвение фрагмента хряща суставной поверхности, из-за чего он отламывается и смещается в суставную полость. При этом образуется так называемое свободно лежащее внутрисуставное тело.
Заболевание является асептическим – инфекционный агент не выделяется. Он может присоединиться как вторичное явление, но такое бывает редко.
Проявления патологии довольно неприятные – нарастающая боль, блокады сустава (невозможность движения в нем) и похрустывание.
Прогноз в детском и подростковом возрасте благоприятный, а вот в более зрелом возрасте может возникнуть остеоартроз.
Патологию еще называют болезнью Кенига.
Общие данные
Плечевой сустав страдает реже, чем тазобедренный, лучезапястный, локтевой и голеностопный, но последствия могут быть более выраженными.
Патология может возникнуть в любом возрасте – начиная от детского и заканчивая пожилым. Заболевание чаще всего диагностируется у молодых спортсменов – особенно тех, которые не рассчитывают уровень своей силовой подготовки и стараются форсировать спортивные достижения, занимаясь на тренировках слишком интенсивно. Не менее часто заболевают люди старшей возрастной группы – откалыванию омертвевшего кусочка суставного хряща способствуют возрастные дегенеративно-дистрофические процессы хрящевой ткани. Повышение заболеваемости наблюдается у пациентов, которые не достигли еще 50 лет.
У юных пациентов рассекающий остеохондрит плечевого сустава чаще всего диагностируется в возрастной категории младше 9-10 лет. Из-за этого даже выделен отдельный вариант болезни – ювенильный рассекающий остеохондрит.
Многие клинические специалисты предполагают, что описываемая патология (в данном случае – плечевого сустава) у детей и у взрослых является двумя разными заболеваниями со сходными симптомами. Такое предположение целесообразно, так как прогноз у детей и взрослых существенно отличается: у первых болезнь заканчивается полным выздоровлением, а у вторых – нарастающим ухудшением функции и последующим развитием осложнений. У взрослых резкое ухудшение может наступить после травмы, возникшей на фоне рассекающего остеохондрита плечевого сустава. Причем, даже при грамотных адекватных назначениях и выполнении пациентом всех предписаний врача может возникнуть особая форма артроза, связанная с наличием суставной мыши в плечевом сочленении.
Сложностью в течении рассекающего остеохондрита плечевого пояса у взрослых является то, что хрящевая ткань не восстанавливается, поэтому важно своевременно удалить суставную мышь и сохранить хрящ хотя бы в том состоянии, в котором он находится на момент диагностирования патологии.
Причины
Теории про непосредственные причины развития рассекающего остеохондрита плечевого сустава являются спорными, так как во многих случаях нет доказательной базы.
Большинство травматологов и ортопедов считает, что причиной развития заболевания выступает травматизация. Причем, имеет значение не одномоментное повреждение, а несущественные повторные травмы. Они могут возникать:
- реже – при травматизации в регулярных драках;
- чаще – на фоне интенсивных физических нагрузок.
В последнем случае это в основном касается:
- людей, которые заняты в сфере тяжелого физического труда с возможной травматизацией (например, строители);
- работников, подвергающихся постоянному риску травматизации плечевого сустава (конюхи при ухаживании за лошадьми, доярки во время доения);
- спортсменов, которые занимаются силовыми или командными видами спорта, а также теми, которые предполагают выраженные нагрузки на плечевой сустав и его постоянное раздражение (футболисты, хоккеисты, боксеры, метатели молота и диска, теннисисты и другие).
Во всех озвученных случаях наблюдается регулярное травмирование тканей плечевого сустава, которое рано или поздно ведет к откалыванию хрящевого фрагмента и образованию суставной мыши.
Но теорию травматического воздействия ставят под сомнение, так как нередко рассекающий остеохондит плечевого сустава диагностируется у людей с обычными нагрузками, которые к тому же никогда не были травмированы – они не имеют отношения к спорту и не задействованы в трудовой деятельности, сопряженной с травматизацией.
Если рассекающий остеохондрит плечевого сустава возник без видимых причин, такую форму называют криптогенной.
Выделяют также факторы, которые могут способствовать развитию данной патологии. Это:
- системные патологии хрящевой ткани;
- системные патологии соединительной ткани;
- заболевания сосудистой системы – очень частая причина нарушения кровотока в тканях плечевого сустава, из-за чего на фоне кислородного голодания и нехватки питательных веществ и развивается некроз хрящевой ткани;
- нарушение обменных процессов;
- эндокринные сбои;
- врожденные нарушения – те, которые возникают во время внутриутробного развития плода.
Развитие патологии
В основе развития патологического процесса лежит асептический некроз – омертвение (в данном случае хрящевой ткани).
В нормальном состоянии суставные поверхности плечевого сочленения (головки плечевой кости и суставной впадины лопатки) покрыты гиалиновым хрящом – по характеристикам он плотный, упругий и гладкий. Благодаря этому головка кости легко скользит во впадине во время движения верхней конечности. При развитии некроза и образовании суставной мыши такая механика нарушается.
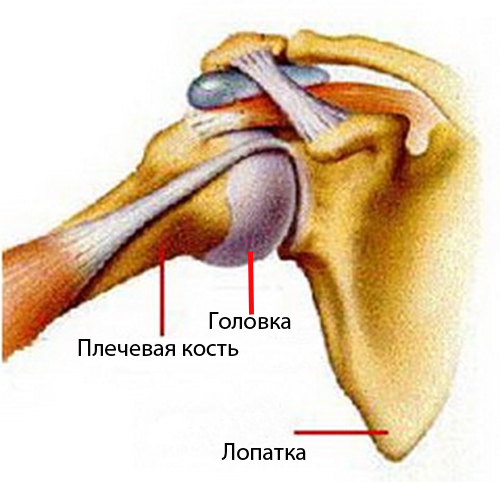
При рассекающем остеохондрите плечевого сустава возникают следующие нарушения. Со стороны сосудов, которые питают хрящевое покрытие головки плечевой кости (чаще) или суставной впадины лопатки (реже) наблюдаются патологические изменения – тромбоз (закупорка кровяным сгустком) и спазм сосудистой стенки (как реакция на присутствие в просвете тромба). В результате этого местное кровообращение страдает, в тканям поступает меньше кислорода и питательных веществ, что классически приводит к омертвению участка хряща. Образуется зона асептического некроза, которая имеет вид ограниченного очага. Омертвевший участок хряща некоторое время еще соединен со здоровыми хрящевыми тканями, но по мере развития деструктивных процессов он отламывается и оказывается в суставной поверхности.
Размеры суставной мыши в целом имеют значение для того, насколько выраженной будет клиническая картина. Но нередко даже маленькая мышь, попав в самое узкое место суставной щели, может вызвать большие проблемы. Они могут быть преходящими – в связи с тем, что суставная мышь способна перемещаться по суставу. Блокады сустава (резкое ограничение двигательной активности) возникают, когда суставная мышь попадает между поверхностями костей при движении верхней конечности.
Морфологические нарушения нарастают по принципу порочного круга: суставная мышь приводит к блокадам, пытаясь их преодолеть, пациент пробует делать движения рукой – от такого насильственного действия суставные поверхности еще больше теряют свою гладкость, плечевой сустав перегружается, травматизация суставных поверхностей усугубляется.
Различают четыре стадии рассекающего остеохондрита плечевого сустава:
- первая – появляются дискомфорт и неопределенные несущественные болевые ощущения без какой-либо четкой локализации, нередко они проявляются в виде дискомфорта. На рентгенограмме плечевого сустава обнаруживают овальное тело, состоящее из мертвых тканей, которое отделено полоской просветления от здоровых участков кости;
- 2 стадия– появляются признаки синовита (воспалительного поражения синовиальной оболочки, которая выстилает суставную полость изнутри), также ощущаются умеренные боли в суставе. На рентгеновских снимках определяется более широкая полоса просветления;
- 3 стадия– во время нее определяются уже существенные нарушения, а на рентгенологическом снимке выявляется участок некроза, который частично отделился от кости. Данная стадия представлена полноценной клинической картиной (в том числе блокадами), о которой будет сказано ниже;
- 4 стадия– явления синовита усиливаются, на рентгенологических снимках обнаруживается полностью отделившееся, автономное внутрисуставное тело. Болевой синдром становится более выразительным, но блокады – более редкими, последнее объясняется тем, что суставная мышь может крошиться, из-за чего она уменьшается в размерах.
Симптомы
Несмотря на то что выдвигают гипотезу про наличие двух разных патологий у взрослых и детей, симптомы болезни одинаковы у обоих категорий пациентов. Клиническая картина зачастую представлена такими признаками, как:
Характеристики болей:
При рассекающем остеохондрите плечевого сустава отечность тканей возникает как реактивное проявление, а также как признак асептического воспаления со стороны тканей сустава.

Хруст возникает тогда, когда суставное тело находится между суставными поверхностями и при их движении выскакивает из этого пространства.
Диагностика
Поставить диагноз рассекающего остеохондрита плечевого сустава только на основании жалоб и данных анамнеза не всегда представляется возможным – боль и нарушения движений не являются специфическими признаками, характерными только для этого вида патологии. Для верификации (уточнения) диагноза необходимо провести дополнительные методы исследования – физикальные, инструментальные, лабораторные.
При физикальном исследовании выявляется следующее:
- при осмотре – на начальных стадиях без особенностей, при прогрессировании патологии, когда суставная мышь уже находится в суставной полости, пациент может поступить к врачу на прием, фиксируя руку в неестественном положении и не совершая ею никаких движений;
- при пальпации (прощупывании) – на начальных стадиях без особенностей, при прогрессировании болезни функциональное тестирование верхней конечности со стороны поражения провести не удается из-за болевого синдрома.
В диагностике рассекающего остеохондрита плечевого сустава следует применить такие инструментальные методы исследования, как:
Дифференциальная диагностика
Дифференциальную диагностику рассекающего остеохондрита плечевого сустава зачастую проводят с такими нарушениями, как:
![]()
артроз – дегенеративно-дистрофические изменения в суставном хряще плечевого сустава;- артрит – воспалительный процесс в суставном хряще;
- контрактура – нарушение двигательной активности верхней конечности по разным причинам – в том числе при нарушении со стороны мышц, кровоснабжения и иннервации (нервного обеспечения);
- анкилоз – полное обездвиживание из-за обширных патологических процессов в плечевом суставе.
Осложнения
Главным осложнением описываемой патологии является нарушение двигательной активности верхней конечности со стороны поражения. Это может быть как несущественное уменьшение амплитуды движений, как и полное обездвиживание.
Лечение
Лечение рассекающего остеохондрита плечевого сустава может быть консервативным и оперативным – выбор метода зависит от формы и стадии описываемой патологии.
Консервативные методы терапии эффективны при ювенильной форме болезни. Задачи следующие:
- остановить процесс омертвения тканей;
- стимулировать восстановительные процессы в месте нарушения.
Консервативное лечение длительное – не менее 10-18 месяцев. Его базовыми принципами являются:
![]()
исключение повышенной нагрузки на сустав, а еще лучше временный отказ от нее до момента улучшения;- использование повязки, которая способствует состоянию покоя верхней конечности;
- использование ортеза – специального приспособления, которое поможет фиксировать пострадавшую верхнюю конечность в функционально выгодном положении;
- сосудистые препараты;
- хондропротекторы – лекарственные средства, которые улучшают питание тканей уставного хряща и их восстановление;
- после уменьшения болевого синдрома – обязательное проведение курса ЛФК.
При консервативной терапии необходим постоянный контроль за состоянием тканей, поэтому периодически выполняют радиоизотопное сканирование – его результаты могут стать поводом для коррекции лечения.
Показания к хирургическому лечению следующие:
- отсутствие удовлетворительных результатов при проведении консервативной терапии;
- ухудшение двигательной активности, усиление болей;
- возникновение осложнений.
Нередко у взрослых пациентов хирургическое вмешательство при рассекающем остеохондрите плечевого сустава является единственным эффективным методом лечения.
Операция может быть выполнена как с помощью классического открытого метода, так и с применением артроскопа.
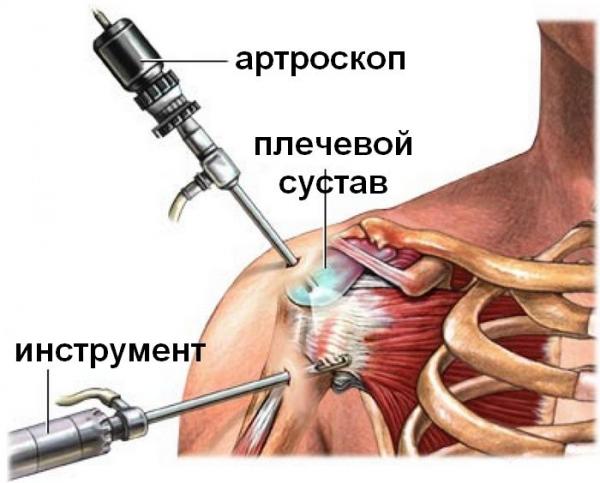
Хирургическое вмешательство проводят при полном отделении фрагмента хряща и образовании свободного внутрисуставного тела. Объем операции зависит от морфологических особенностей патологии: зачастую суставную мышь удаляют, но если дефект суставной поверхности выявлен в функционально важной зоне, то отломок фиксируется специальными металлическими фиксаторами. Если же дефект большой, то для восстановления правильной формы суставной поверхности используют трансплантат – биологические ткани (например, фрагмент трупной кости, которая была обработана с помощью специальной технологии) или аллотрансплантат (искусственные материалы с гипоаллергенными свойствами.
Главная задача при выполнении операции – восстановление конгруэнтности плечевого сустава, чтобы движения в нем могли осуществляться в полном объеме.
В настоящее время разрабатывают новые методы оперативного лечения – в том числе имплантацию в месте дефекта хрящевых клеток пациента, которые были взяты на каких-либо других участках без вреда для них.
Профилактика
Достоверные причины развития рассекающего остеохондрита плечевого сустава не известны, поэтому методы профилактики, которые давали бы гарантию предупреждения патологии, не разработаны. Но риск возникновения этого заболевания можно уменьшить при помощи таких мероприятий и действий, как:
![]()
избегание ситуаций, которые могут привести к травматизации суставной поверхности плечевого сочленения;- если таких ситуаций избежать невозможно – использование индивидуальных средств защиты;
- предупреждение любых патологий, которые способствуют ослаблению суставного хряща и нарушению метаболизма в нем;
- сбалансированное питание, благодаря которому к суставному хрящу поступает достаточное количество питательных веществ (в частности, микроэлементов), а посему риск развития дегенеративно-дистрофических процессов в них снижается.
Прогноз
Прогноз при рассекающем остеохондрите плечевого сустава разный – в основном он зависит от возраста пациента и стадии развития патологии. При грамотном лечении ювенильный остеохондрит во многих случаях излечивают без наступления каких-либо негативных последствий.
Прогноз ухудшается при таких обстоятельствах, как:
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
5,075 просмотров всего, 3 просмотров сегодня
Читайте также:







