Запястья болят и хрустят колени
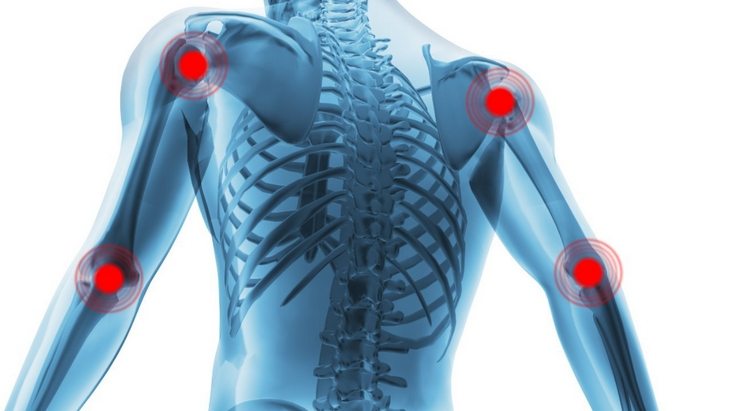
Причины хруста
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Одна из причин (довольно обоснованная) появления хруста — это кавитация. В суставной жидкости могут образовываться небольшие пузырьки газа, которые при движении лопаются и издают характерный звук. Сочленения при этом не болят.
Никакого вреда от этого не бывает, что подтверждено исследованиями Дональда Ангера. На протяжении 60 лет исследователь целенаправленно хрустел пальцами на одной руке, тогда как вторую тщательно оберегал. После такого продолжительного опыта им было сопоставлено состояние обеих рук. Но исследования не выявили никаких различий.
Когда хруст в суставах безвреден:
- Если никаких болей при хрусте не возникает, да и в другое время сочленения не болят;
- Сочленения имеют нормальный размер – не увеличены, не окружены припухлыми мягкими тканями;
- Подвижность не нарушена.
В значительном количестве случаев хруст в суставах без боли не имеет каких-либо патологических причин и обусловлен просто несовершенством соединительной ткани – хряща.
Для беспокойства нет причин, если хрустят суставы только в начале движения и после этого щелчки уже не повторяются.
Но не всегда всё столь благополучно. Причиной хруста в суставах могут быть и заболевания:
- Врождённые или приобретённые отклонения в строении сочленения, отчего твёрдые составляющие трутся друг об друга с характерными щелчками. Боль при этом, как правило, не ощущается.
- Травмы.
- Воспалительный процесс в мышечной массе. Однако, в этом случае врачи затрудняются сформулировать причину хруста. Некоторые связывают его с утомлением и перегрузкой сочленения.
- Гипермобильность суставов – отклонение, при котором сочленения характеризуются избыточной подвижностью. ГМС чаще всего имеет врождённый характер. Кости при ГМС могут довольно сильно расходиться в стороны, а их возращение в нормальное положение и вызывает хруст.
- Артроз. Изношенный хрящ не даёт костям двигаться достаточно легко. Из-за этого возникает хруст и соответственно боль. В 15% всех случаев причиной хруста является артроз. Особенно внимательными нужно быть возрастной категории старше 30 лет.
- Избыточное отложение солей. Это делает хрящ более жёстким, что затрудняет движение. Как результат – хруст при каждом движении.
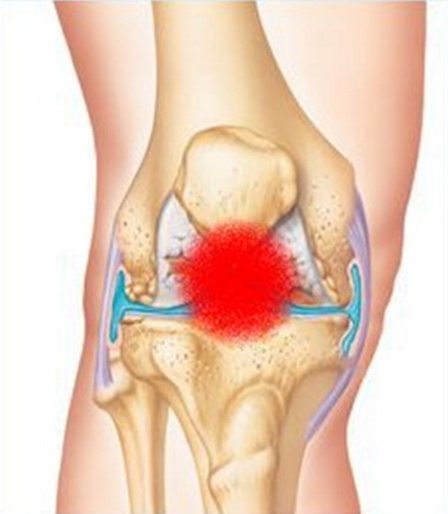
Менее распространённые причины хруста в суставах:
- Все нервные перегрузки и стрессы;
- Обменные заболевания;
- Заболевания печени, желчного пузыря, почек.
Если хруст является признаком болезни – лечение просто необходимо и откладывать его нельзя.
Группы риска
Круг людей, подверженных хрусту в суставе, огромен. Но есть определённые группы риска, у которых хруст может свидетельствовать о наличии болезней, а порой и является предвестником разрушения сочленения:
- Люди, ведущие малоподвижный образ жизни. Сидячая работа, долгое нахождение в одной позе – вот причины, способствующие ослаблению суставов. Мышцы не тренируются, связки становятся слабыми. А на другом полюсе – слишком тяжёлые физические нагрузки и повышенная активность, которые также приводят к болям в суставах.
- Пациенты, имеющие наследственную предрасположенность.
- Люди, употребляющие в качестве питья воду, содержащую повышенное количество солей. Обычно это связано с особенностями региона проживания – в некоторых питьевая вода содержит просто огромное количество солей, которые могут откладываться и впоследствии вызывать хруст.

Хруст в суставах может проявляться даже у совсем маленьких детей, но связан он, как правило, с незрелостью связочно-мышечного аппарата. После того как опорно-двигательная система окрепнет, хруст в суставах исчезнет. Если же хруст суставов вызван анатомическими особенностями строения сустава, то лучше обратится к травматологу – он поможет составить максимально полезный рацион для коррекции состава внутрисуставной жидкости и порекомендует необходимые физические нагрузки.
Хрустеть могут все сочленения нашего тела – от самых маленьких на пальцах ног до самых больших, таких как тазобедренный.
Диагностика
Что делать если хрустят суставы? Так как хруст в суставах по всему организму – это просто следствие некоторых болезней, то в первую очередь нужно их диагностировать. Обратиться с этим вопросом можно к врачу-травматологу или ревматологу.
В качестве исследований для диагностирования причин хруста в суставах назначают:
- УЗИ. Это позволяет выявить патологии в развитии всех сочленений.
- Рентген.
- Компьютерную томографию и МРТ. Данные исследования позволяют наиболее точно увидеть состояние всех сочленений.
Не стоит удивляться, если врач назначит УЗИ желчного пузыря и печени – это позволит ему исключить возможную недостаточность выработки организмом коллагена. Возможно, потребуется УЗИ почек – довольно часто причина всех проблем с составом синовиальной жидкости – почечная недостаточность.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Анализ крови проводится на определение уровня ревматоидного фактора. Но у этого анализа есть один большой минус – повышение уровня происходит только через 6-8 недель от начала заболевания, поэтому порой его нормальный уровень не говорит о том, что пациент здоров. Особенно если имеются другие признаки болезни.
Лечение хруста и боли в суставах
Классическая схема лечения, когда хрустят суставы состоит из 3 этапов:
- Снятие боли от хруста в суставах, если они болят. Хорошо помогают в этом различные анальгетики.
- Устранение воспалительного процесса. Не всегда хруст в суставах сопровождается воспалением. Но если оно имеет место, то назначаются противовоспалительные препараты нестероидной природы. Мелоксикам, Диклофенак, Ибупрофен – снимут боль и уменьшат воспалительные процессы.
- Восстановление хрящевой ткани.
Первые два этапа ничем не отличаются от лечения всех заболеваний ревматоидной направленности. Третий этап лечения требует более тщательного рассмотрения, потому что от его успеха зависит ни много ни мало – дальнейший образ жизни пациента.
Добиться полного восстановления хрящевой ткани кости невозможно никаким лечением. Но необходимо максимально остановить дегенеративные процессы в суставе, чтобы избежать его дальнейшего разрушения.

Наиболее медленный, но самый действенный способ этого достигнуть – применение хондропротекторов. Самые хорошие результаты зафиксированы, если лечить хондропротекторами на ранних стадиях, когда хруст в суставах не приносит болевых ощущений. Применение их на более поздних стадиях позволит предотвратить разрушение хряща кости и снизить количество применяемых противовоспалительных нестероидных лекарств, чего добиться другими способами бывает довольно сложно.
Хоть рынок и наполнен хондропротекторами разных форм, но решение о том, какой именно препарат необходим пациенту, должен принимать только врач!
Длительность лечения хондропротекторами определяется также врачом и составляет от 1 до 3 месяцев. Самый крайний случай, когда сустав восстановлению не подлежит и лечение не даёт ощутимых результатов — проведение операции по замене коленного или тазобедренного сустава.
Для очищения используются такие рецепты:

У отвара из лавровых листьев очень много противопоказаний: гастрит, язва двенадцатипёрстной кишки, панкреатит, холецистит. Поэтому использовать этот рецепт нужно с большой осторожностью!
После очищения нужно заняться восстановлением хрящевой ткани кости. Хорошо помогает при лечении хруста в суставах ежедневное употребление желатина. Лучше всего приготовить его дома просто смешав набухший желатин с джемом или ягодным компотом. Магазинное желе имеет в своём составе красители, которые влияют на нервную систему. После двух недель ежедневного приёма желе хруст суставов исчезнет.
Профилактика
Лучшее лечение – это профилактика! Поэтому услышав хруст в суставах, нужно начать комплекс золотых мероприятий по устранению причин:
- Постоянно двигаться – движения способствуют усилению кровообращения, что улучшает и состояние хрящей всех суставов. Если хрустят суставы коленей – хорошо помогает езда на велосипеде.
- Скорректировать свой рацион — с пищей необходимо получать достаточное количество кальция, магния и калия. Уменьшить количество потребляемой соли.
- Снизить вес. Избыточная масса тела – причина увеличенной нагрузки на суставы.
Хруст в суставах – вещь достаточно неприятная, но нужно просто приложить усилия, чтобы избавиться от причин, его вызвавших или предотвратить начало разрушения сустава. Ведь жизнь – движение, а с больными суставами – это движение с болью. И, напоследок, полезное видео.

Вы когда-нибудь слышали треск в коленях, принимая положение стоя? А как насчет суставов плечевого пояса? Они скрипят, когда вы поднимаете и опускаете плечи?
Разумеется, не стоит верить всему написанному и вообще, соблюдайте главное правило: никогда не гуглите симптомы болезни в интернете, это может закончиться для вас обмороком от ужаса!
Почему по всему телу: причины и лечение — что делать
Помните, в статье причины болей в суставах мы обсуждали строение сустава? Если забыли, рекомендуем освежить память!
Итак, разбираемся в причинах и лечении хруста. Почему он возникает в тазобедренном, плечевом, коленном, голеностопном, пальцев рук, короче, каковы причины того, что хрустят все суставы в теле?
Строго говоря, чаще всего хрустят даже не суставы, а связочно-мышечный аппарат суставов. При нарушении питания внутри мышц и связок образуются кальцинаты, зоны уплотнений, микроспазмы. Этим и вызывается хруст при движении в суставе.
Мы все это безобразие рассматривали в статье про отложение солей, не поленитесь, почитайте об устаревшем, но таком популярном мифе!

Подобные звуки в самих суставах, например в суставах ног, могут возникать при перехлесте разросшейся жировой ткани с костью бедра или голени. В коленном суставе такой звук в процессе движения может быть вызван западанием синовиальной оболочки, которая выстилает сустав изнутри, между чашечкой и бедром.
Звуки, которые, как нам кажется, идут из суставов, могут возникать при перехлесте сухожилий и связок. Когда связки и сухожилия принимают свое первоначальное положение, издается характерный звук. Подобный перехлест не несет угрозы для здоровья и является физиологической нормой.
Но почему у одних суставы щелкают постоянно, а у других тишь да гладь? Данная особенность объясняется слабым связочным аппаратом. Что вообще такое связка? Это соединительный элемент, он крепит кости между собой. Одна из функций связок состоит в том, чтобы ограничивать подвижность суставов, контролировать амплитуду движения.
Слабый связочный аппарат приводит к гипермобильности суставов, они становятся более подвижными, при этом сами связки чаще перехлестываются. Отсюда и звук. Гипермобильность суставов не является отклонением, но все же людям со слабыми связками нужно быть осторожными, так как такая особенность часто становится причиной вывихов и подвывихов.
Они считают, что синовиальная жидкость содержит много растворенного газа — диоксида углерода (примерно 15% от общего объема). В тот момент, когда контакт между поверхностями костей в суставе исчезает, давление синовиальной жидкости падает, и растворенный в ней газ выделяется в пузырьки. Да-да, как в Боржоми 🙂
Причиной звука служит явление, которое физики называют трибонуклеацией. Когда две твердые поверхности погружены в жидкость, содержащую растворенный газ, их соединение и разъединение может вызвать появление небольших пузырьков газа. В случае хруста пальцами в качестве твердых поверхностей выступают кости, окруженные синовиальной жидкостью, которой заполнена полость сустава.

Если без занудства, то причиной хруста является быстро образующаяся внутри сустава полость.
Наши врачи такое объяснение находят..эээм..не стоящим внимания, но главное, что все врачи сходятся на одном: если звуки не сопровождаются болевыми ощущениями, скорее всего, они безвредны.

Повторим еще раз: хруст в суставе без боли имеет вполне физиологичные причины и тревожиться не нужно.
Если же вам постоянно хочется похрустеть тем или иным суставом, особенно в том случае, когда хруст выступает как способ убрать неприятные ощущения в суставе, стоит найти специалиста, способного оценить функциональное состояние суставов (всех, а не только того, что болит) и мышц, участвующих в их движении. В этом вам могут помочь ортопед, врач ЛФК, реабилитолог. Возможны мышечные спазмы.
Если вы хрустите просто так, то вполне возможно, что у вас небольшой невроз. В одном исследовании обнаружили, что привычка хрустеть суставами пальцев может коррелировать с наличием таких привычек, как курение, алкоголизм или страсть грызть ногти на руках, т.е. носит невротический или стрессовый характер.
Вам стоит оценить уровень своего психологического комфорта и понять, что вас вызывает у вас это желание. Попробуйте помедитировать. После старайтесь отказаться от этой навязчивой привычки!
Если вы пьете мало воды, то синовиальная жидкость в суставной сумке пересыхает, из-за чего амортизация и питание суставов нарушается. Они начинают тереться друг о друга, сначала просто щелкая, а потом могут начать болеть.
Кстати, любая болезнь обезвоживает наш организм. Но это полбеды: инфекция может затаиться в суставах, и вызвать артрит. Если хруст сопровождается резкой болью и она все нарастает, то срочно обратитесь к врачу.
Излишнее увлечение спортом, особенно если вы не нагружали себя раньше, тоже влияет на хруст в суставах. Если вы слышите, что щелкают сразу несколько суставов, и этот хруст сопровождается легкой, ноющей болью, значит, вы переусердствовали с нагрузками.
Как избавиться от хруста? Пересмотрите свои тренировки и не старайтесь сделать больше, чем нужно. Помните, что чрезмерно интенсивные тренировки могут даже помешать вашему похудению!
Вот и все: эти 4 причины являются самыми вероятными виновниками хруста и щелканья ваших суставов. Как видите, переживать не стоит.
Вывод

Вообще то хруст в суставах не вызывает артроз. Недавнее рентгенографическое исследование на 215 людях показало, что нет различий в риске заболеваний суставов у людей, которые хрустят пальцами и нет. Также не имеет значения частота, с которой выполняется эта манипуляция.
Доктор Donald Unger провел собственный эксперимент. Он хрустел пальцами только одной левой руки каждый день на протяжении 60-ти лет, после чего не было выявлено никаких различий кистей. Ученый получил так называемую шнобелевскую премию за эту работу в 2009 году, хотя на наш взгляд, его исследование очень полезно, да и он просто очарователен 🙂

Запомните главное правило: если хруст в суставе не сопровождается болью, отеками, повышением температуры, то поводов для паники точно нет. Если какие-то из названных симптомов присутствуют, следует обратиться к врачу.

Артроз часто поражает крупные суставы, подвергающиеся большой нагрузке (коленные, тазобедренные), а также мелкие суставы кистей и позвоночник.
Картина ясная
Тремя основными симптомами заболевания являются:
Длительно продолжающаяся боль (усиливающаяся при движении и ослабевающая в покое). Её могут усиливать погодные условия (холод и сырость) и изменения атмосферного давления, меняющие давление в полости сустава.
Хруст, треск или скрип в суставе при движении (так называемая крепитация).
Опухание больного места, возникающее в связи c воспалительным отёком околосуставных тканей. Если больное место сильно опухло и на ощупь горячее – это скорее говорит о развитии вторичного синовита (воспаление синовиальной оболочки). О наличии воспаления можно судить и по таким признакам, как внезапное беспричинное усиление боли, появление ночных болей, утренней скованности.
При артрозе коленных и тазобедренных суставов есть свои клинические признаки (тесты), хорошо известные врачам. Помимо осмотра для постановки диагноза требуются результаты общих клинических анализов крови и мочи и рентген суставов в двух проекциях – прямой и боковой.

Снимаем боль
Для снятия умеренной боли назначают парацетамол и местные формы нестероидных противовоспалительных препаратов в виде мазей, кремов, гелей или накожных пластырей. Следует помнить, что парацетамол надо принимать с осторожностью – превышение дозы (максимальная разовая доза – 350 мг, а в сутки – не выше 3 г) опасно для ЖКТ, печени и почек, к тому же может привести к развитию гипертонии.
Более сильные боли могут снять нестероидные противовоспалительные препараты (НПВС) в виде таблеток. Но принимать их можно лишь коротким курсом и по рекомендации врача во избежание серьёзных проблем с ЖКТ, печенью, почками. При приёме этих препаратов необходим контроль артериального давления и течения хронической сердечной недостаточности. При неэффективности обезболивающих могут назначаться опиоидные анальгетики на короткий срок. Для улучшения амортизационных свойств синовиальной жидкости используются внутрисуставные введения препаратов гиалуроновой кислоты (но только не в воспалённый сустав). В случаях стойкого вторичного синовита из полости сустава откачивают жидкость и вводят кортикостероидные препараты (гормоны), но не чаще 2–3 раз в год.
Однако все эти препараты хоть и быстрого действия, но оказывают лишь симптоматический эффект, не влияя на течение болезни.
В настоящее время международным сообществом, занимающимся проблемами остеоартрита, в качестве первого шага медикаментозной терапии при боли в суставах рекомендованы так называемые хондропротекторы – препараты хондроитина сульфата и глюкозамина. Они обладают доказанным обезболивающим и противовоспалительным действием и высокой безопасностью, а также могут улучшать функцию суставов. Обезболивающий эффект наступает не ранее чем через 2–3 недели от начала приёма, но зато сохраняется в течение нескольких месяцев после завершения курса лечения. Хондропротекторы следует принимать от 3 до 6 месяцев (с повторными курсами через такой же срок) или постоянно в течение ряда лет.
Это вы можете
Лечение артроза всегда должно быть комплексным. Медикаменты необходимы, но образ жизни важен не меньше.
Прежде всего необходимо добиться нормализации веса и ежедневного поддержания необходимой физической активности (например, аэробной нагрузки). И то и другое помогает снижать боль и сохранять функцию суставов. Некоторые упражнения (например, для укрепления четырёхглавой мышцы бедра при коленном артрозе и силовые упражнения при проблемах с тазобедренными суставами) достоверно уменьшают боль и сопоставимы по эффективности с нестероидными противовоспалительными препаратами. Ежедневная физкультура просто необходима.
Также при артрозе нужны ортопедические приспособления (коленные ортезы, стельки, трости, шины), которые уменьшают нагрузку на больное место, а также оказывают обезболивающий эффект и улучшают функцию суставов. Эффективны и физиотерапевтические методы, но только если они были одобрены врачом.
Ирина Дмитриевна Чижевская, главный внештатный детский кардиоревматолог Минздрава, заведующая кафедрой педиатрии БелМАПО, к. м. н.;
Наталья Альбертовна Мартусевич, главный внештатный ревматолог Минздрава, доцент кафедры кардиологии и внутренних болезней БГМУ, к. м. н.
Ирина Чижевская: Боли в коленях могут отмечаться при плоскостопии. Если оно не было скорректировано в раннем возрасте, это может давать боль в суставах и быть даже причиной остеоартроза. Хруст и щелчки в суставах — это нормально для растущего организма, если не сопровождается болью. При хроническом тонзиллите нужно посещать лор-врача два раза в год, определять уровень АСЛ-О хотя бы раз в год. Если он повышен, то далее врач даст рекомендации.
Ирина Чижевская: Чтобы понять, в чем причина, нужно сдать анализы на возбудители энтероколитической и урогенитальной инфекции, например иерсиниоз, сальмонеллез, хламидиоз, микоплазмоз. При получении положительных результатов необходима антибактериальная терапия с учетом возбудителя. Возможно, доза и продолжительность лечения НПВС была недостаточной. Обычно НПВС назначаются на 3−4 недели. Если после этого курса симптомы заболевания сохраняются, возможно, это уже не реактивный артрит. И нужно обратиться к ревматологу.
У моей дочери (7 лет) — ювенильный ревматоидный артрит. Заболевание началось в феврале 2017 года. Принимает препарат внутримышечно 1 раз в неделю. С мая 2018 года находится в ремиссии (это по документам, фактически последнее обострение было в сентябре 2017). Лечащие врачи говорят о том, что уколы будут продолжаться до подросткового периода. Хотя ранее говорили, что препарат отменят через 3−4 года ремиссии. Она тяжело переносит лечение (выпадают волосы, в день укола рвота). Как понять, когда можно отменить препарат? Ребенок находится в состоянии стресса из-за уколов и их последствий. Можно ли перейти на таблетированную форму? Не опасно ли это?
Ирина Чижевская: В мире нет единого мнения, когда отменять препарат. Общая рекомендация о самой ранней отмене — 2 года стойкой ремиссии, подтвержденной лабораторными и радиографическими методами исследования. О состоянии ремиссии мы можем говорить только по истечении 6 месяцев после последнего обострения заболевания. А далее мы ведем отсчет медикаментозной ремиссии. После отмены препарата возможно обострение болезни, которое может возникнуть в разный период времени. При возвращении симптомов заболевания вся терапия должна быть возвращена. В мире доказано, что подкожное введение препарата эффективнее, чем таблетки. Но поскольку у ребенка ремиссия заболевания и он плохо переносит уколы, можно перейти на таблетированную форму. Это не опасно.
— Дочь с ЮРА (ювенильный ревматоидный артрит) из двойни, есть ли риск заболеть у сестры-двойняшки или у старшей сестры? Можно ли как-то предупредить развитие болезни? Можно ли здоровым сестрам вакцинироваться?
Ирина Чижевская: Риск есть, так как ЮРА имеет генетическую предрасположенность. Но это не значит, что у всех членов семьи будет эта болезнь. Среди всех детей, которые наблюдаются у нас с ЮРА, только два семейных случая. Профилактики не существует. Вести здоровый образ жизни и избегать стрессов. Здоровым сестрам обязательно нужно вакцинироваться.
Моему сыну 2,5 года. После ОРВИ (был только насморк, без температуры), не мог наступить на ногу вечером в течение получаса, и на следующий день не мог это сделать около 3 часов. При ощупывании боли не определили. Случай единичный, после очередных ОРВИ такого больше не было. С чем это может быть связано, и какие обследования необходимо пройти?
Ирина Чижевская: Однозначно ответить сложно. Но поскольку это был единичный случай, то не стоит волноваться. Если это повторится, следует обратиться к ревматологу.
— Мне 36 лет. Биохимия крови показала увеличение мочевой кислоты — 371 (норма 155−357), год назад было 365. В последние полгода побаливает правое колено, когда полностью приседаю, хрустят оба колена, болит поясница, когда долго хожу. Я изменила питание, отказалась совсем от белого и красного мяса, стала больше пить воды. Через месяц сделала повторно биохимию, мочевая кислота 247! Возможно ли снижение этого показателя диетой и так быстро? Такое питание должно стать образом жизни? Колено можно проверить с помощью УЗИ или нужно МРТ? Как часто нужно контролировать уровень мочевой кислоты? (все остальные показатели в норме, антистрептолизин — 131, креатинин — 65).
Наталья Мартусевич: Диета могла снизить уровень мочевой кислоты, поскольку она является конечным продуктом белкового обмена. И снижение потребления мяса уменьшает уровень мочевой кислоты. Уровень 371 не является значимым с позиции оценки уровня мочевой кислоты, поскольку даже при очень серьезных нарушениях пуринового обмена целевым уровнем в процессе лечения является уровень 360. 371 — может быть расценен как незначительное превышение только при условии правильной сдачи анализа (в течение трех дней пациентка не должна принимать мясную пищу или много белковой пищи).
Однозначно, не зная сопутствующие заболевания и не видя тип конституции, невозможно ответить на вопрос, нужно ли придерживаться такого образа питания дальше. Для лиц худощавого телосложения употребление мясной пищи напротив может быть способом улучшения самочувствия. Идеальный вариант — сделать МРТ коленного сустава, поскольку вы получите информацию о состоянии субхондральной кости и структурных изменений суставов.
Мне 50 лет. Заболевание — анкилозирующий спондилоартрит, третья группа инвалидности. Шесть лет назад прошел курс лечения Ремикейдом. Наступила ремиссия на 2 года. После нового обострения в больнице назначили Хумиру. После второго укола возникла аллергическая реакция. Хумиру отменили, посоветовали Энбрел. Уже около 2 лет приобретаем Энбрел в Москве за свои деньги. Помогает отлично. Можно ли за счет бюджета получить энбрел для лечения и куда обращаться за этим?
Наталья Мартусевич: Энбрел или любой генно-инженерный иммунобиологический препарат может быть назначен пациенту за счет госбюджета в ситуации, если он исчерпал все возможные способы лечения данного заболевания стандартными препаратами, применяемыми при данном заболевании, которые показали неэффективность/непереносимость. При этом у пациента сохраняется высокая активность заболевания или развились угрожаемые для жизни осложнения (амилоидоз). Решение принимает спецкомиссия Министерства здравоохранения, которая назначается приказом министерства. Пациент направляется на эту комиссию по представлению главного ревматолога области (Минска).
У меня болезнь Стилла у взрослых. Принимаю Метилпреднизолон. Работа часто связана с ночными сменами. Заметил, что хуже всего мне становится по вечерам. Если принимать помимо утренней дозы (4 мг) небольшую дозу метилпреднизолона (1−2 мг) вечером, то на следующий день чувствую себя намного лучше. Однако везде пишут, что рекомендуется принимать Преднизолон только утром. Возможно ли в моем случае принимать небольшую дозировку на ночь хотя бы во время ночных смен или все-таки избегать вечернего приема и всю дозу принимать утром?
Наталья Мартусевич: Несмотря на то, что классический прием — в максимально ранние утренние часы, прием небольшой дозы метилпреднизолона в ночное время возможен. В ночное время вы бодрствуете и у вас смещены биоритмы, выделение своих гормонов. Работа в ночное время пациентам с болезнью Стилла нежелательна.
— Мне 45 лет. Диагноз — ревматоидный артрит. Каким современным лекарством можно заменить Метотрексат? Мне он не подходит: ЖКТ и так слабый.
— Наталья Мартусевич: Можно заменить на Сульфасалазин или Лефлюнамит. Выбор препарата определяется врачом и зависит от активности заболевания, сопутствующей патологии, серопозитивности/серонегативности заболевания. Перед сменой метотрексата как правило рекомендуют его подкожный прием, который имеет минимальное осложнение на ЖКТ.
— Стоит ли доверять препарату Инстафлекс (разрекламированному в интернете) для лечения артрита/артроза?
Наталья Мартусевич: Не стоит, поскольку информация в интернете по поводу этого лекарства — фейк. Министерство антимонопольного регулирования при выявлении данной информации закрывает сайт. Несмотря на это, периодически реклама возникает вновь.
— Мне 53 года. Болею хроническим гломерулонефритом с 2002 г. Последний год участились сильные боли голеностопных суставов и локтей, регулярно сдаю анализы крови, они в пределах нормы. В ЦРБ поставили диагноз: артрит голеностопных суставов, назначали мелаксипол, электрофорез, в период процедур боль утихает, затем через некоторое время опять боли. Своего ревматолога в ЦРБ нет, живу в маленьком поселке. Что посоветуете?
Наталья Мартусевич: Посоветую попасть к ревматологу областного ревматологического центра, поскольку ревматологическая помощь оказывается на областном и республиканском уровне.
— Мне 35 лет. В 30 лет сломал ногу в нескольких местах, были операции. В итоге стали очень болеть все суставы — от пальцев рук до голеностопа. Их ломит, крутит в любое время года и погоду. Какие врачи и какие анализы необходимы для решения проблемы?
Наталья Мартусевич: Если переломы были при падении с высоты собственного тела, то целесообразно выполнить денситометрию осевого скелета для уточнения минеральной плотности костей. Результаты исследования покажут целесообразность проведения дальнейшего обследования. В случае нормальной минеральной плотности костной ткани акцент необходимо сделать на немедикаментозном методе лечения (ЛФК, массаж, если нет противопоказаний, плавание, санаторное лечение, физиотерапия). Поскольку в основе болевого синдрома лежит изменение нагрузки на подлежащие кости, мышцы и связки.
— Связаны ли заболевания суставов и наследственный гемохроматоз С282Y? Как поддерживать суставы, какие методы и возможности профилактики?
Наталья Мартусевич: Связаны. У пациентов с гемохроматозом значительно раньше развиваются вторичный остеоартрит (более ранее снашивание суставных хрящей, межпозвонковых дисков). Это требует коррекции основного заболевания, длительного приема симптоматических препаратов медленного действия (хондроитина сульфат, глюкозамина сульфат или хлорид в виде монотерапии или в комбинации друг с другом. Немедикаментозные методы: ЛФК, санаторно-курортное лечение, физиотерапия, преимущественно тепловые при отсутствии противопоказаний.
Мне 49 лет. Год назад начались проблемы с коленом: больно ходить, сложно согнуть ногу, если приложить ладонь — чувствуется, что больное колено горячее здорового. Снимок в поликлинике патологии не показал. Терапевт назначила нпвс, сказала принимать их пожизненно. Какие дополнительные анализы вы посоветуете и куда мне обратиться для дополнительного обследования?
Наталья Мартусевич: Для определения причины проблемы в коленном суставе необходимы: общий анализ крови, биохимическое исследования крови с обязательным определением уровня С-реактивного белка, общий анализ мочи, осмотр гинеколога, УЗИ коленного сустава. В случае отсутствия структурных изменений сустава выполнить МРТ коленного сустава. Обследования можно пройти у терапевта в поликлинике, МРТ выполняется в случае показаний, как правило, в условиях стационара.
— Болят все мышцы, постоянно принимаю обезболивающие, постоянно хожу по врачам, сдача анализов и всё остальное не помогает. Подскажите, что делать, куда обращаться, подскажите возможные причины или предположительный диагноз. Наталия Александровна, 1954 г. р.
Наталья Мартусевич: Причины болей в мышцах разнообразны. Они могут быть вызваны проблемами в мышцах, нервной системы, быть результатом побочного действия препаратов, наиболее часто — статинов (препараты для снижения уровня холестерина). Для определения причины нужно обратиться к терапевту и провести следующие обследования: определить уровень С-реактивного белка, креатинфосфокиназы, уровень витамина D, тиротропного гормона гипофиза, общий анализ мочи на предмет воспалительных изменений. Также нужно изучить побочные эффекты принимаемых вами средств. При отсутствии изменений в анализах врач-терапевт направит вас к врачу-неврологу для исключения невропатической причины болевого синдрома.
— Беспокоят боли в коленях весной и осенью. Следует ли посетить ревматолога? Если да, с какими обследованиями необходимо прийти? Виктория, 35 лет
Наталья Мартусевич: Необходимо консультация ревматолога, поскольку некоторые заболевания могут начинаться с болей в суставах без припухания. Нужно выполнить общий анализ крови, биохимическое исследование, уровень С-реактивный белка, общий анализ мочи и осмотр гинеколога. До осмотра гинеколога нужно пройти иммунологическое исследование и определить АСЛ-О, антитела к циклическому цитруллинированному пептиду, РФ (ревматоидный фактор).
Читайте также:


