Замена коленного сустава по квоте в великом новгороде
Квотирование лечения и хирургических операций предусмотрено для высокотехнологичных видов медицинской помощи (ВМП). Перечень заболеваний, при которых можно претендовать на ВМП за счет государства, утвержден приказом Минздрава РФ от 29.12.2014 № 930н.
- Куда обращаться
- Список учреждений (13)
- Написать отзыв / вопрос / пожелание
Перечень заболеваний на квоту в 2020 году
Высокотехнологичная медицинская помощь в рамках ОМС осуществляется по следующим направлениям:
- абдоминальная хирургия (лечение органов брюшной полости);
- акушерство и гинекология;
- гастроэнтерология;
- гематология;
- дерматовенерология;
- комбустиология (лечение тяжелых ожоговых поражений);
- нейрохирургия;
- онкология;
- оториноларингология;
- офтальмология;
- педиатрия;
- ревматология;
- сердечно-сосудистая хирургия;
- торакальная хирургия (хирургия органов грудной клетки);
- травматология и ортопедия;
- трансплантация органов и тканей;
- урология;
- челюстно-лицевая хирургия;
- эндокринология;
- неонатология;
- детская хирургия в период новорожденности.
В общей сложности, в приказ № 930н включены 66 позиций для оказания ВМП. По каждому из указанных направлений в приказе содержатся конкретные диагнозы и заболевания, которые будут указаны в направлении на операцию. От вида заболевания будет зависеть объем планируемой медицинской помощи - госпитализация или амбулаторное лечение, хирургическое вмешательство или иные варианты лечения.
Документы для операции (получения ВМП)
Медицинские показания к ВМП определяет врач государственного или муниципального медучреждения, в котором пациент проходит диагностику и лечение. Если есть показания, врач оформляет направление на госпитализацию для оказания высокотехнологичной медпомощи.
Направление должно быть оформлено на бланке направляющей организации (больницы, поликлиники, центра и т. д.). В направлении должны быть указаны сведения:
- ФИО пациента, дата рождения, адрес по месту жительства (пребывания);
- номер полиса ОМС, название страховой компании;
- СНИЛС;
- код диагноза основного заболевания по МКБ-10 (они указаны в приказе Минздрава № 930н);
- профиль, группа, наименование вида высокотехнологичной медпомощи, необходимой пациенту;
- наименование медицинской организации, в которую направляется пациент;
- ФИО и должность лечащего врача, контактный телефон, электронный адрес медучреждения.
К направлению на госпитализацию для оказания ВМП или для включения в очередь нужно приложить:
- выписку из медучреждения, заверенную личной подписью врача, личной подписью руководителя поликлиники или больницы;
- копию паспорта пациента с отметкой о постоянной регистрации по месту обращения;
- копию свидетельства о рождении для детей до 14 лет;
- копию полиса ОМС;
- копию СНИЛС;
- копию паспорта законного представителя ребенка (если пациент несовершеннолетний);
- согласие на обработку персональных данных.
В выписке должен быть подтвержден диагноз заболевания (состояния), код диагноза по МКБ-10, сведения о состоянии здоровья, результаты лабораторных, инструментальных и других видов исследований, подтверждающих диагноз и необходимость оказания ВМП.
Проверить очередь по квоте на операцию в Новгородской области
Как сделать операцию по квоте
Квоты на оказание ВМП ежегодно утверждают региональные подразделения ВМП. Если не удалось попасть по квоте в текущем году, очередность на операцию сохранится на последующие периоды. Уточнить, когда подойдет очередь по квоте, можно в подразделениях Минздрава РФ или лечащего врача . Через МФЦ или госуслуги такую информацию не получить.
Если у вас есть направление и иные обязательные документы, нужно убедиться, входит ли заболевание в базовую программу ОМС. Для проведения операции по ОМС нужно:
- отправить направление лечащего врача и пакет документов в медицинскую организацию, которая будет оказывать ВМП (это может сделать пациент либо направляющее медучреждение);
- принимающая медицинская организация должна оформить талон на оказание ВМП;
- если вы попадаете в квоту либо подошла ваша очередь на операцию, решение о госпитализации будет принимать комиссия по отбору пациентов на оказание ВМП.
Решение должно быть принято в течение 7 рабочих дней со дня оформления на пациента талона на оказание ВМП. Если квота на очередной год исчерпана, вы будете поставлены в очередь. Как правило, квоты на заболевания по программе ОМС очень большие, поэтому ждать очереди не придется.
Если заболевание не подпадает под программу ОМС , ожидание в очереди на операцию может затянуться на месяцы и годы.
Порядок оформления в этом случае будет отличаться:
- направление лечащего врача и пакет документов нужно представить в отдел ВМП регионального подразделения Минздрава РФ;
- после получения документов заключение будет выносить комиссия по отбору пациентов для оказания ВМП;
- при положительном заключении будет выдан талон на ВМП.
После наступления очереди по квотам будут проведены госпитализация и операция. После этого пациент исключается из очереди.

Квота на операцию коленного сустава подразумевает, что претендент, который прошел процедуру оформления льготы и документально подтвердил свой диагноз, имеет право на бесплатное лечение.
Программа действует так, что все желающие могут воспользоваться своим шансом в поочередном порядке. Для этого необходимо собрать определенные документы и выполнить ряд действий.
С точки зрения юридической стороны квотой называют ограниченную часть или долю для участников в определенной льготной программе.
Операция, целью которой является замена сустава колена, является дорогостоящей процедурой. Лечение требует проведения длительной реабилитации и финансовых затрат.
От тяжести проведения операции зависит стоимость медицинских услуг – от 50000 рублей и выше. Не каждая семья может собрать такую сумму.
Случаи, когда есть показания для проведения операции на колене
Операция коленных суставов по квоте проводится только в определенных случаях. Для этого существуют показания.
Доступна квота на операцию связки коленного сустава, а также в ряде случаев:
- онкологическое заболевание, послужившее причиной дальнейшего нарушения работы опорно-двигательной системы;
- дефекты, являющиеся последствиями системных заболеваний, затрагивающих соединительные ткани;
- осложнения, появившиеся после проведения замены сустава колена – подвывихи и вывихи;
- комбинация послеоперационного или посттравматического дефекта и деформирующего артроза;
- заболевание крови – Виллебранда;
- проблемы, возникшие на фоне недостаточной свертываемости крови;
- противопоказания к хирургическому лечению, кроме эндопротезирования;
- инфицирование места, где находится протез;
- износ, истирание, нестабильность работы элемента;
- неправильная фиксация и положение протеза;
- перелом кости вблизи участка с искусственным элементом.
Операция по замене коленного сустава по квоте проводится в строго исключительных случаях.
Показаниями для проведения хирургического вмешательства с этой целью служат:
- артроз в комплексе с операционными и посттравматическими повреждениями;
- дисплазия, образовавшаяся как осложнение артроза.
Только в этих случаях можно претендовать на бесплатное протезирование. В других ситуациях пациент обязан сам оплатить лечение.
Если медучреждение получило папку документов от желающего пройти лечение колена, это не всегда означает, что такая помощь будет оказана.
Пациенту назначают комплексный осмотр и большое количество всевозможных анализов.
Только по результатам обследования врачи делают вывод о необходимости оперативного вида лечения.

Болевые ощущения при артрозе коленного сустава
Бывают случаи, когда предварительное исследование помогает обнаружить наличие других заболеваний у пациента.
Этот фактор доктора принимают во внимание, так как есть заболевания, являющиеся противопоказанием для хирургического вмешательства и протезирования.
Факторы, принадлежащие к группе противопоказаний, могут быть временными и постоянными.
В первом случае после полного излечения болезни можно проводить операцию на суставе. Во втором случае недуг становится противопоказанием для операции навсегда.
Время, проведенное в очереди по квоте на операцию коленного сустава, занимает от трех месяцев и больше.
Воспользоваться возможностью бесплатного лечения могут взрослые, дети, больные онкологическими заболеваниями, которые отрицательно влияют на работу сустава.
На помощь может рассчитывать человек с имеющимися постоянными сильными болями, при которых иные методы лечения оказались бесполезными.
В некоторых случаях квоту дают тем больным, которым уже проводилась подобная операция, однако протез частично или полностью износился и разрушился.
Такие же шансы имеют ранее протезируемые пациенты, у которых развилось воспаление в области протеза.

Эндопротезирование коленного сустава
Операция коленных суставов по квоте может быть назначена людям, ранее перенесшим неудачную операцию или получившим перелом.
Когда состояние больного усугубляется артрозом, ревматизмом или подобными патологиями, которые привели к изменениям строения конечностей, он может подать документы для оформления в очередь.
Государственная программа по предоставлению квоты дает возможность получить бесплатное медицинское обслуживание и скидки на некоторые услуги.
В списке преференций находятся такие пункты:
- проведение хирургического лечения;
- оплата за проведение лечения в стационаре;
- лекарственные препараты;
- послеоперационная реабилитация.
Цена вопроса будет во многом зависеть от некоторых факторов. Среди них медицинское учреждение и изготовитель протезов. Если больница окажется государственной, оплата будет производиться только за сам искусственный элемент. В случае с частной клиникой, оплата потребуется за операцию, протез, медпрепараты и пребывание в палате.
Процедура получения помощи от Государства делится на следующие этапы:
- получение врачебного заключения;
- сбор пакета документов;
- предоставление бумаг в государственный орган;
- процесс рассмотрения вопроса;
- предоставление преференций.
Перед тем, как получить квоту на операцию коленного сустава, необходимо обратиться к врачу в местную поликлинику.
Проведя предварительный опрос, доктор направляет претендента на прохождение определенных видов обследования и на сдачу анализов.

Врачебное заключение — один из этапов получения квоты на лечение коленного сустава
После полного обследования, если на то есть все основания, врач выписывает заключение о том, что пациенту показано проведение оперативного лечения на колене.
Следующим этапом будет подготовка документов.
Это должны быть:
- заявление;
- заключение от специалиста местного медицинского учреждения;
- паспорт гражданина с обязательной пропиской;
- код налогоплательщика;
- полис медстрахования.
Существует общий вид очереди, которую формируют все желающие на получение помощи от государственных органов для проведения хирургического лечения на колене, проживающие в России.
Решение о том, вносить ли человека в очередь, принимает подразделение здравоохранения, расположенное в районе или области. В этот же орган необходимо предоставить документы и обратиться лично, либо через поручителя.

Реабилитация после замены коленного сустава
Для рассмотрения прошения и принятия решения для использования льготы закон предусматривает десять суток. При вынесении положительного решения все документы направляются в клинику, которая занимается такими видами лечения.
После этого этапа дальнейшая реализация вопроса возлагается на больницу. При наличии других претендентов на льготу, в клинике формируют очередь, в рамках которой оказывают услуги.
Процедура оформления льготы от Государства сложная и длительная.
Однако, если все сделать правильно, можно добиться положительного результата и получить квалифицированную бесплатную медицинскую помощь.
Нижний Новгород не только является столицей области, но и служит местом локализации федеральных медицинских центров. Ортопедическая служба разделена на 2 категории – помощь местным жителям и гражданам из области или других регионов Приволжья. Многие клинические больницы города обладают травматологическими отделениями, поэтому практически в каждой из них имеются условия для проведения эндопротезирования коленного и тазобедренного суставов.
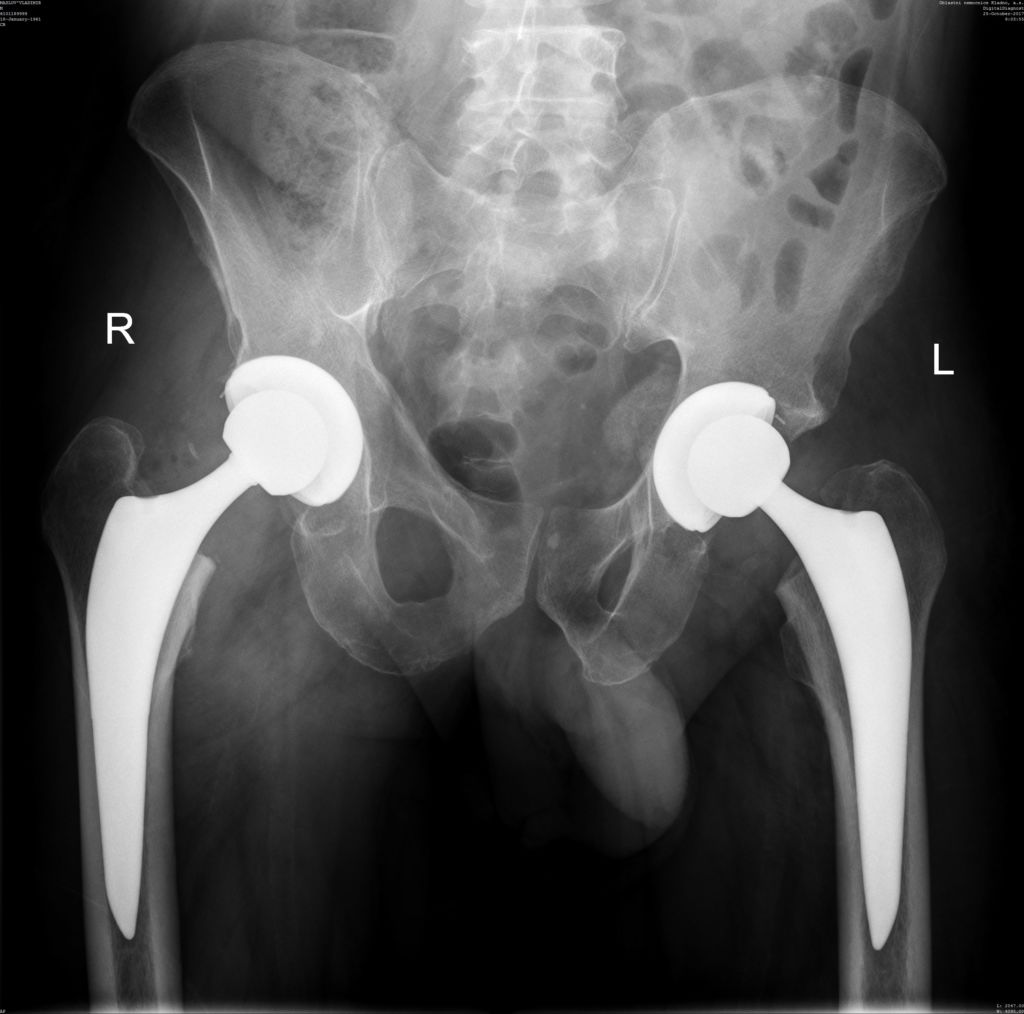
Когда заменили два сустава сразу.
Серьезных частных центров, которые могли бы конкурировать с бюджетными лечебными учреждениями в вопросах эндопротезирования, в Нижнем Новгороде нет. Поэтому ниже представленный список клиник базируется на государственных больницах.
Приволжский окружной медицинский центр

Бюджетная организация, имеющая крупнейшее ортопедотравматологическое отделение в регионе. Эндопротезирование коленного и тазобедренного суставов осуществляется всеми методиками, в том числе, миниинвазивной техникой. Плановая медицинская помощь оказывается жителям области и прилегающих регионов порядке квотирования.

Руководит отделением доктор медицинских наук Ежов Игорь Юрьевич. Это известный врач в регионе, высшей категории, с очень большим стажем. В составе отделения 6 врачей-ортопедов, имеющих высшую и первую квалификационную категорию. Среди них кандидат наук Соснин Андрей Геннадьевич.




www.nniito.ru; 603155 Россия, Н.Новгород, Верхне-Волжская набережная, 18; (831) 422-13-30.
Основная специализация учреждения — реконструкция опорно-двигательного аппарата, в том числе эндопротезирование всех суставов. При замене коленного сустава используется компьютерная навигация позволяющая избежать возможных осложнений. На высшем уровне проводятся операцию по эндопротезированию голеностопного сустава, плечевого, локтевого, тазобедренного. Выполняется сложнейший остеосинтез, весь спектр артроскопий.
В отделении оказывается высокотехнологичная помощь больным по поводу:
- переломов трубчатых костей,
- тяжелых внутрисуставных переломов,
- переломов костей таза, вертлужной впадины и шейки бедра,
- застарелых и неправильно сросшихся переломов, ложных суставов конечностей,
- патологических переломов и опухолей костей.
Павлов Дмитрий Викторович — заведующий отделением, кандидат медицинских наук, врач травматолог-ортопед высшей категории.
Горин Валерий Викторович — врач травматолог-ортопед первой категории, член Ассоциации травматологов-ортопедов России, член международной ассоциации травматологов (AO Trauma), член Ассоциации специалистов по 3D печати в медицине
Анисимов Андрей Евгеньевич — врач травматолог-ортопед высшей категории.
Малышев Евгений Евгеньевич — врач травматолог-ортопед высшей квалификации, кандидат медицинских наук, стаж работы по специальности 20 лет.
ГКБ №13

Бюджетная организация расположенная в автозаводском районе города. Многопрофильная клиника с мощным ортопедотравматологическим отделением. Широко развита эндоскопическая хирургия, которая активно применяется при операциях на суставах.

Руководит отделением довольно опытный врач высшей категории Дмитриев Станислав Валерьевич. В его подчинении 9 специалистов, как недавно пришедших в ортопедию, так и имеющих богатый клинический опыт. Среди них 3 кандидата мед. наук – Андрей Данилович Лазарь, Назих АльКстави и Рябиков Дмитрий Викторович.

ГКБ №33

mlpu33nn.ru; просп. Ленина, 54, Нижний Новгород; +7 831 258‑38-43, +7 831 258‑12-87, +7 831 258‑20-43, +7 831 258‑38-69, +7 831 258‑08-67.

Бюджетное учреждение, расположенное в Ленинском районе города. Отделение ортопедии с небольшим штатом сотрудников, но слаженно работающее на протяжении многих лет.

Руководит подразделением Кудряшов Михаил Кириллович. Это многоопытный врач, работающий на страже здоровья граждан Ленинского района Нижнего Новгорода с 1990 года. Бессменный лидер отделения, несмотря на то, что врачебный персонал сформировался еще в 1997 году. В подчинении 5 врачей, среди которых Горшков Олег Борисович и Зайцев Алексей Борисович.
ОКБ им. Н. А. Семашко

www.semashko.nnov.ru; инд.: 603126, г. Нижний Новгород, Нижегородский р-н ул. Родионова, 190; (831) 436-40-01.

Крупная областная клиника с разнообразными отделениями. Травматология-ортопедия представлена заведующим – Голенковым Александром Борисовичем и 6 врачами в его подчинении. Имеются в наличии протезы коленного и тазобедренного сустава, выполняются плановые и экстренные вмешательства. Обслуживает население Нижегородской области.
Практически в каждом районе города имеется клиническая больница, где в травматологических отделениях можно выполнить операцию по эндопротезированию крупных суставов. Однако отделения в них мелкие, а количество выполненных вмешательств невелико. Поэтому актуальными представляются 4 вышеперечисленные клиники, где регулярно устанавливают эндопротезы.
Хирургические техники эндопротезирования
В Нижнем Новгороде практически во всех клиниках применяется методика тотального эндопротезирования с полной заменой поврежденного сустава. При гонартрозе возможна тотальная или частичная замена поврежденных костных структур. Ниже рассмотрены основные технические особенности операции.
- Анестезия. Применяется спинальное обезболивание, чтобы сохранить контакт пациента с врачом. Общий наркоз только в случае непереносимости местных анестетиков.
- Операционный доступ. Разрез проводят подковообразно с полным обнажением коленного сустава.
- Удаление поврежденных элементов. Спиливаются дистальные концы бедренной и берцовой костей.
- Установка протеза. Внутрь костных структур фиксируется ножка конструкции. Две составляющие протеза фиксируются с разных сторон, чтобы создать конгруэнтность искусственных суставных поверхностей.
- Завершение операции. Послойные швы на рану, контроль гемостаза, проверка работоспособности сустава.
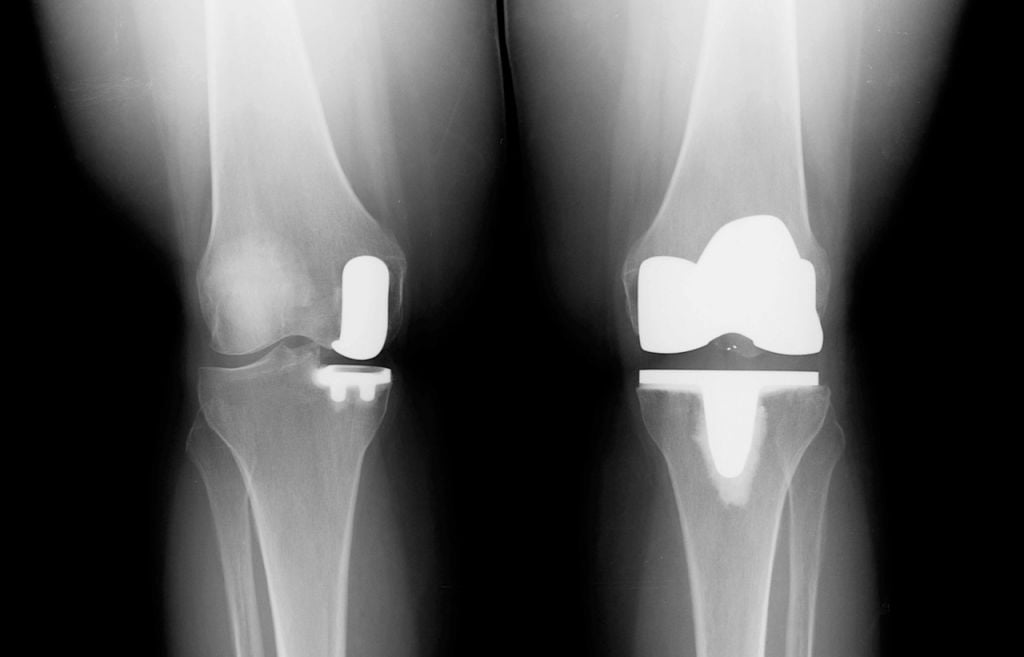
Частичное и тотальное протезирование.
Существует две основные методики замены коленного сустава: полная и частичная (скользящая). В первом случае меняются обе суставные поверхности коленного сустава, во втором – только одна, наиболее поврежденная. Второй вариант возможен при полном сохранении естественных функций собственной костно-хрящевой ткани.
От поверхностного до онкологического протезирования.
Замена тазобедренного сустава принципиально не отличается от лечения гонартроза. Анестезия в Нижнем Новгороде в подавляющем большинстве операций спинальная. Разрез осуществляется по наружно-боковой поверхности бедра. Существует две методики протезирования: полная и миниинвазивная. В первом случае протезируется не только сустав, но и вертлужная впадина. Во втором – устанавливается однополюсный протез искусственной головкой в собственное анатомическое пространство. Ножка крепится цементным способом. Важным нюансом является подбор пары трения – то есть искусственных суставных поверхностей. Оптимальный вариант – металлокерамическая конструкция, которая наиболее долго и безопасно служит.
Реабилитация в Нижнем Новгороде
Сразу после установки искусственного сустава у пациента возникают некоторые трудности с ходьбой. Это связано с необходимостью адаптации к эндопротезу. Существует несколько этапов реабилитации после оперативного вмешательства.
В границах самого Нижнего Новгорода лучшее реабилитационное отделение находится при областной больнице. Заведующая отделением – кандидат медицинских наук Заречнова Наталья Владимировна. Для пациентов, оперированных в этой клинике, доступны первые 2 этапа восстановительного лечения. Для всех остальных категорий граждан – только 2 этап реабилитации. Так как больница бюджетная, восстановительное лечение осуществляется по страховому полису на безвозмездной основе.
Цена на операцию и квоты на лечение
Подавляющее большинство всех вмешательств по эндопротезированию коленных и тазобедренных суставов в Нижнем Новгороде осуществляется бесплатно. Процедура получения направления зависит от особенностей заболевания и места жительства пациента. В экстренных случаях, вследствие перелома головки бедренной кости, эндопротезирование осуществляется непосредственно в больнице, куда пациент доставлен бригадой скорой помощи. Обычно это клинические больницы конкретного района города. В этом случае решение об операции эндопротезирования принимается консилиумом врачей во главе заведующего отделением или хирургического начмеда стационара.

Плановая медицинская помощь при деформирующем артрозе – как наиболее частой патологии, требующей замены сустава, осуществляется по территориальному принципу. Жителям Нижнего Новгорода операция проводится в ортопедотравматологических отделениях соответствующего района города. Для получения направления на операцию требуется:
- первичное обращение к травматологу поликлиники;
- рентгенография или МРТ сустава;
- консультация заведующего отделением или врача стационара, которая проводится 1-2 раза в неделю;
- решение врачебной комиссии о необходимости операции;
- наличие страхового полиса.
Однако плановая замена сустава осуществляется только при наличии протезов в отделении. Обычно бюджетные больницы закупают самые дешевые варианты эндопротезов. Если все квоты на протезирование выбраны, то пациенту придется ждать следующего календарного года либо покупать протез самостоятельно. Стоимость однополюсного эндопротеза в зависимости от фирмы от 65 до 120 тысяч рублей.
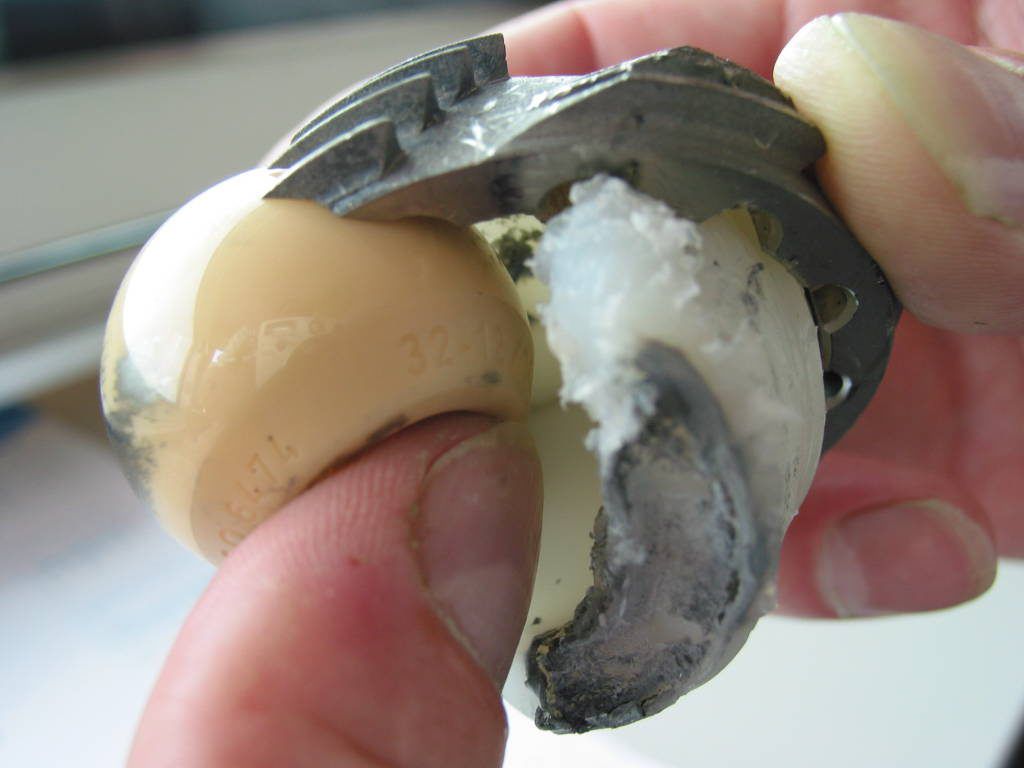
Сильно изношенний имплант.
В областную больницу, а также в окружной медицинский центр госпитализируются пациенты из Нижегородской области, а также из прилегающих регионов. Квоты на бесплатное протезирование выделяются на конкретный регион. Их количество лимитировано, однако большой очереди в Нижегородской области не отмечается. Максимальная продолжительность ожидания операции составляет 1.5 года. Для получения квоты необходимо заключение областного специалиста о необходимости эндопротезирования.
Платные операции осуществляются довольно редко. Они бывают в следующих ситуациях:
- желание пациента избежать бюрократических процедур оформления квоты;
- отсутствие медицинского полиса;
- пациент из другого региона;
- желание гражданина ускорить выполнение операции (сделать без очереди);
- выбор конкретной клиники, которая не осуществляет бесплатное эндопротезирование по территориальному принципу.
Стоимость операции складывается из покупки эндопротеза, оплаты услуг врачей, цены на койко-день в стационаре, а также финансирования дополнительных методов обследования при их необходимости. Средняя стоимость эндопротеза составляет от 65 до 120 тысяч рублей. Койко-день в стационаре – от 1055 до 7200 рублей в зависимости от категории палаты. Цена непосредственно на операцию во всех клиниках Нижнего Новгорода невелика, она находится в диапазоне от 20 до 35 тысяч рублей. Максимальная итоговая стоимость установки эндопротеза в Нижнем Новгороде составляет около 250 тысяч рублей.
Эндопротезирование в Чехии
Большой опыт эндопротезирования накоплен в клиниках Чехии. Специалисты высокого уровня выполняют операции по замене тазобедренного сустава миниинвазивным методом. Эта методика позволяет резко сократить и облегчить сроки реабилитации, а также уменьшает количество противопоказаний для хирургического вмешательства. Комфортные палаты в клиниках Чехии обеспечивают приятную атмосферу до и после операции.
После вмешательства обязательно проводится комплексная реабилитация с первого дня. При желании в многочисленных санаториях можно полностью адаптироваться к эндопротезу в самые короткие сроки. Цены на хирургическую манипуляцию превосходят стоимость замены сустава в Нижнем Новгороде, однако комфорт, безопасность и великолепные возможности реабилитации несоизмеримо выше.
Болезни суставов по распространенности давно обогнали сердечно-сосудистые заболевания, туберкулез и онкологию. Этому недугу подвержен каждый четвертый россиянин*, причем минимум 50% случаев заболеваний приходятся на колени**. Увы, некоторые болезни, такие как артроз, неизлечимы, и единственный способ сохранить возможность самостоятельно передвигаться – поставить эндопротез. Но является ли операция по замене сустава панацеей?
Какие бывают патологии коленного сустава?
Патологии коленного сустава разнятся в зависимости от возрастных периодов жизни человека.
- В молодости
Заболевания коленного сустава могут быть связаны с активностью человека в молодом возрасте. К сожалению, обратная сторона активного образа жизни – это зачастую травмы, особенно у тех, кто занимается игровыми видами спорта, или у профессиональных спортсменов. Надо понимать, что не от любого спорта люди становятся здоровее. К сожалению, у тех, кто бегает марафоны, повышен риск повреждения коленного сустава.
Здесь речь может идти о повреждении либо менисков [внутренний и наружный хрящи в коленном суставе, имеющие каждый форму лунного серпа], либо связок. И те, и другие призваны обеспечить стабильность коленного сустава. Они повреждаются в результате резких движений и силового воздействия.
- В зрелом возрасте (от 40-50 лет)
По мере взросления уменьшается активность пациентов, они менее подвержены спортивным нагрузкам. Изменяется их неврологический статус, может появиться неуверенность в походке, мышечная атрофия. Начинают преобладать заболевания, которые сопряжены с возрастными изменениями. Обменные процессы меняются.
Кроме того, в зрелом возрасте начинают проявляться генетические предрасположенности, если они имеют место. В основном, это больше по женской линии передается – от мам, бабушек. Если у них были какие-то проблемы, то надо понимать, что есть вероятность проявления наследственности.
Также к этому периоду жизни могут дать о себе знать травмы, полученные в молодости, даже если они были пролечены. К сожалению, на идеальное восстановление трудно рассчитывать, зачастую приходится удалять поврежденные участки, например, те же мениски. Сейчас есть технологии, которые позволяют сделать шов мениска, но это возможно только при свежей травме и при определенных видах разрывов.
Встречается и асептический (безбактериальный, без воспаления) некроз. Пока неизвестно, как именно провоцируется это заболевание, но однозначно причина – в неправильном кровоснабжении. Пациент чувствует боль, которая практически ни от чего не проходит, временно могут помочь лишь обезболивающие нестероидные препараты. Здесь задача для врача и пациента – вовремя выявить заболевание, оно очень похоже на артроз. Встречается оно сравнительно нечасто: соотношение некроза к артрозу – примерно 1 к 20, не чаще.
Как диагностировать артроз?
Чтобы диагностировать артроз, как и любое другое заболевание коленного сустава, обязательно необходимо сделать рентген перед походом к врачу. Зачастую пациенты вместо него делают МРТ. Но нужно понимать, что это совершенно разные исследования, причем базовым и менее дорогостоящим является рентгенологическое. Часто его бывает достаточно для постановки диагноза, а МРТ делать и вовсе не нужно.
Стадии и лечение артроза
На первой и второй стадиях этого заболевания лечение ведется исключительно консервативное. На этих этапах человек чувствует боль и может слышать хруст в суставе.
Консервативное лечение – менее агрессивное. Оно состоит из нескольких основных частей. Первая – это лечение, которое направлено на то, чтобы облегчить состояние пациента, уменьшить отечность и болевой синдром, увеличить активность. Это базовая терапия противовоспалительными нестероидными (негормональными) средствами, физиопроцедуры (лазерное воздействие, переменное магнитное поле и фонофорез – ультразвуковое воздействие).
И вторая – лечение, направленное на то, чтобы улучшить прогноз самого заболевания. Это всевозможные хондропротективные терапии. Хондропротекторы – вещества, не так давно появившиеся на медицинском рынке. Можно уверенно сказать, что регулярное их применение замедлит развитие артроза и достигнет того состояния, когда надо делать операцию, гораздо позже. А если их не применять, то артроз будет развиваться по заданному ритму.
Кроме того, некоторое время назад появились протезы синовиальной жидкости. Это не страшная железяка, которая надевается на ногу, а шприц с набранной медикаментозной субстанцией, которая в себя включает структурные элементы хряща. Конечно, информация о том, что хрящ восстанавливается, растет, - к сожалению, пока лишь реклама. Но это вещество замедляет разрушение, это правда.
К сожалению, если процесс стартовал, то полностью вылечить артроз уже невозможно. Нет таких устройств, процедур и лекарств, нет такой хирургии, которая сохранила бы сустав или, к примеру, вернула его из третьей стадии в первую. Увы, сегодня это невозможно.
Однако можно рассчитывать на светлые промежутки. Чем меньше стадия, тем они длиннее. Помощь оказали пациенту – он ушел довольный, и повторный визит на начальных стадиях он может совершить через год-два. Это реально, если пациент придерживается рекомендаций врача по режиму активности.
Как правило, все консервативное лечение эффективно до третьей стадии артроза. Дальше эффект от применяемых средств падает, доктор и пациент начинают задумываться об оперативном вмешательстве. Если полностью заменить сустав, это решит проблемы, связанные с артрозом.
Какие риски связаны с операцией по замене коленного сустава?
Однако на смену этим проблемам приходят другие, связанные с имплантатом. Врачи не скрывают от пациентов, которые идут на операцию, что есть риски.
Нет такой догмы, что с наступлением третьей стадии артроза необходимо идти на операцию. Нередко случается так, что ее зарабатывают пациенты молодого возраста. Или люди с третьей стадией получают лечение, и им его хватает для нормального самочувствия надолго. Таких пациентов не надо оперировать.
Почему? Операция, конечно, избавляет пациента от большинства проблем, с которыми он сталкивается: увеличивает объем движений, нога становится ровной, боль исчезает.
Но всем известно, что могут быть инфекционные осложнения. Любой имплантат имеет повышенную подверженность рискам инфицирования. Иначе говоря, он может не прижиться. И останется один выход – убрать его и заменить.
Другие риски – кровотечения, которые могут носить достаточно серьезный характер, неврологические осложнения. Во время операции могут повредиться какие-то нервные структуры. В послеоперационный период также может возникнуть тромбоз.
Конечно, врачи знают обо всех этих проблемах и принимают целый ряд мер для того, чтобы их избежать. Общемировая статистика, в которую укладываются и российские травматологи, - это 1% неудовлетворительных результатов, если говорить об инфекционных осложнениях.
В отдаленном послеоперационном периоде также есть свои риски. Может быть поздняя инфекция – спустя год, пять лет и даже семь, к примеру. Эти риски остаются на всю жизнь. Это связано с тем, что искусственный сустав не изолирован от всего организма. Даже если он прижился, стабилен и функционирует, не нужно забывать о том, что есть входные источники инфекций. Например, человек может заболеть ангиной. Вопреки всем усилиям иммунной системы, через кровоток инфекция может попасть в область сустава и там развиться.
Также надо помнить о том, что у эндопротеза есть средний срок службы – около 15 лет. Поэтому чем позже вы его поставите, тем меньше операций в дальнейшем у вас будет.
Очереди на эндопротезирование коленного сустава в Пензенской области
В настоящее время в очереди на операцию по замене коленного сустава состоит порядка 600-700 человек в Пензенской области, эта процедура – квотируемая. В год в регионе ставят порядка 300 эндопротезов коленного сустава, то есть можно посчитать, что очередь – на несколько лет вперед.
Пациенту также всегда предлагают альтернативные варианты. Например, направляют на операции и в федеральные центры, чаще всего - в Чебоксары. Более тяжелые случаи - в Санкт-Петербург. Некоторые выбирают московские клиники.
Однако это, увы, не значит, что операцию сделают раньше. В Пензенской области оперируют в областной клинической больнице им. Н.Н. Бурденко и в городской клинической больнице №6 им. Г.А. Захарьина. Операция – высокотехнологичная, требует высокого уровня знаний и навыков, и в регионе не больше шести-восьми человек могут ее провести.
Если человек не готов ждать несколько лет, он может прооперироваться платно вне очереди. Такая услуга может быть оказана в областной больнице им. Бурденко. Цена в Пензенской области и в ближайших регионах начинается от 160 тысяч рублей.
Как получить квоту на замену коленного сустава?
1. Необходим видит к специалисту – травматологу-ортопеду, он может направить на операцию. Но врач должен понимать, что это ответственное решение, которое говорит о его квалификации и компетенции. К сожалению, такое бывает, что на операцию поступают пациенты, а хирург видит, что она им не нужна. Такое бывает, к счастью, редко, и в дальнейшем с такими специалистами ведется работа в личном порядке.
2. Нужна выписка из амбулаторной карты по месту жительства от врача-терапевта, который ведет пациента.
3. Также необходимо написать заявление в министерство здравоохранения региона, поскольку очередь формируется там.
** Информация предоставлена Андреем Кибиткиным
Читайте также:


