Вывих ноги при диабете
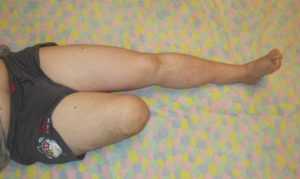
Сахарный диабет сам по себе не так страшен, как кажется.
Люди с этим заболеваниям живут до глубокой старости, соблюдая все рекомендации врача и употребляя необходимые медикаменты.
При отсутствии грамотного лечения увеличивается шанс развития осложнений.
Раны больного плохо заживают, появляются язвы. Если не оказывать должного ухода, то больной в будущем может лишиться ноги.
Причины ампутации
Сахарный диабет – опасное и коварное заболевание, которое порой протекает с осложнениями. К последним относится синдром диабетической стопы. Из-за чрезмерного количества сахара в крови поражаются сосуды и нервные окончания нижних конечностях.
Первые признаки поражения ног:
- резкое покалывание,
- длительное онемение,
- ощущение “мурашек”.
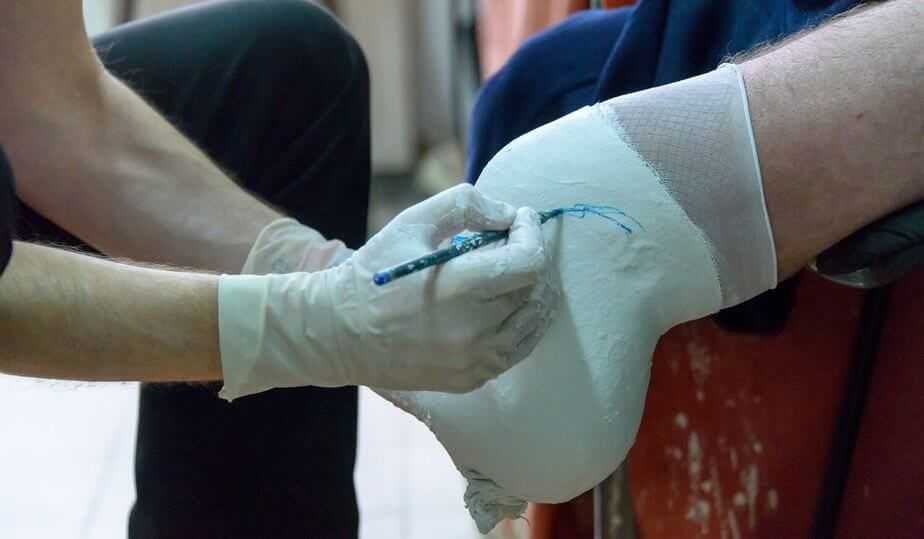
Следующий этап развития синдрома диабетической стопы — ухудшение и даже потеря чувствительности нижних конечностей. Опасность в том, что больной не ощущает никаких травм ног. Например, ушибов, мозолей, вросших ногтей. В купе с лишней массой тела и деформированной стопой даже небольшая и несерьезная рана приводит к сильнейшему воспалительному процессу.
Так как диабетик не чувствует боли и не обращается за врачебной помощью, воспалительный процесс стремительно развивается. Инфицированию подвергаются большие участки тканей. Такие раны самостоятельно не заживают.
Запушенные формы воспалений зачастую сопровождаются нагноением. Если воспалительный процесс затрагивает артерии, нарушается кровоснабжение в конечностях. Больному трудно ходить. Через каждые пару-тройку шагов ему необходимо остановиться, чтобы боль утихла.
В запущенных формах встречается также омертвение отдельных пальцев либо пяточной области.
Подготовка к операции
Главная цель отнятия больной конечности при диабете – не дать инфекции попасть в здоровые ткани.
Из-за того, что чувствительность ноги либо ослаблена или практически утрачена, пациенты попадают в медицинское учреждение с запущенной формой воспаления. В таких ситуациях хирургическое отнятие конечности проводят безотлагательно. Здесь должное внимание необходимо уделить обезболиванию.
Недостаточная или неудачно подобранная анестезия может спровоцировать болевой шок, что крайне негативно сказывается на психологическом состоянии и моральном духе оперируемого. Нестерпимая боль также может существенно затруднить реабилитационный процесс.
При плановой операции применяют общий или местный наркоз. Это зависит от состояния больного.
Перед проведением операции пациенту назначают анализы, делают УЗИ и рентген. Минимум за 10 часов до медицинских манипуляций больному противопоказана еда, чтобы не спровоцировать осложнения.
О степенях удаления частей нижних конечностей
Отнятие ноги при наличии синдрома диабетической стопы происходит довольно часто. Ампутации может подвергаться палец либо вся нога выше колена. Это зависит от тяжести состояния больного.
Наиболее щадящим последствием диабетической стопы является ампутация пальца, тогда основные функции стопы остаются ненарушенными. Если отнятие происходит несвоевременно, гангрена охватывает соседние здоровые ткани. Тогда удалению подвергаются сразу несколько пальцев.

Главная задача врачей при проведении такой манипуляции – сохранить больше участков первого и второго пальцев. Именно от этого будет зависеть степень функционирования стопы.
Различают три вида ампутации пальцев ног:
- первичная,
- вторичная,
- гильотинная.
Выбор главным образом зависит от тяжести заболевания.
Такой вид отнятия проводится при тяжелой форме воспалительного процесса, когда медикаментозное лечение уже неэффективно.
Такую манипуляцию проводят после восстановления кровотока или если лечение медикаментами не принесло результата.
Это самый радикальный вид оперативного вмешательства. Он проводится, когда состояние больного находится под угрозой. При этом помимо зараженных тканей хирург удаляет часть здоровых.
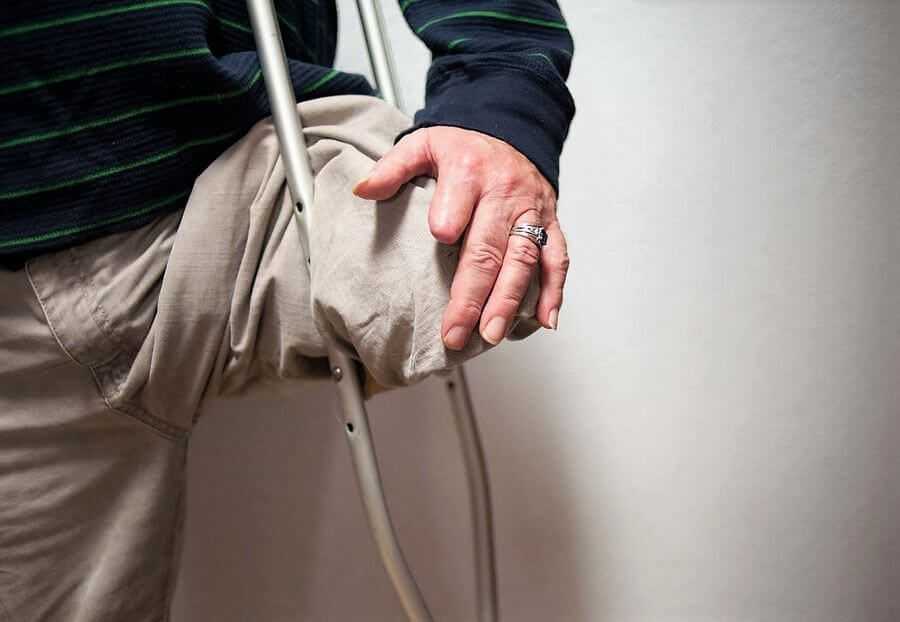
При мокнущем некрозе срочно проводят операцию, так как при такой форме течения болезни воспаление быстро охватывает здоровые участки.
Отнятие бедрав следствие диабета показано в самых тяжелых ситуациях. Чаще всего к такому радикальному методу лечения прибегают из-за обширной гангрены. Некроз мгновенно поражает здоровые ткани. Происходит заражение крови. Без своевременного оперативного вмешательства может наступить летальный исход.
Чем раньше диабетик обратится за медицинской помощью, тем больше шансов избежать ампутации бедра.
Симптомы нарушенного кровотока в нижних конечностях:
- синий цвет кожи,
- бледность,
- ночные судороги.
Без своевременного лечения ткани отмирают.

Ампутация показана при следующих признаках:
- ледяной кожный покров,
- гнилостный запах,
- почернение кожи,
- отсутствие чувствительности.
При наличии хотя бы одного из упомянутых признаков необходимо безотлагательно обратиться за медицинской помощью.
Отнятие бедра проводится под общей анестезией. После того, как пациент уснул, врачи обеззараживают кожу. Затем разрезают ее, подкожные слои, мышцы. Перекрывают сосуды и распиливают кость. После этого восстанавливается кровоток, накладывается кожа на рану и устанавливается дренаж.
Осложнения
Ампутация конечности – сложная хирургическая процедура, которая зачастую имеет ряд осложнений.

- заражение крови,
- сепсис,
- образование тромбов,
- инфаркт.
Правильный уход после ампутации – лучшая профилактика осложнений.
Родственникам и близким больного, перенесшего отнятие конечности, нужно быть особенно внимательными и заботливыми. Нередко такие пациенты впадают в депрессию, не хотят жить. В таких ситуациях необходимо обратиться за психологической помощью к специалистам.
Послеоперационный уход
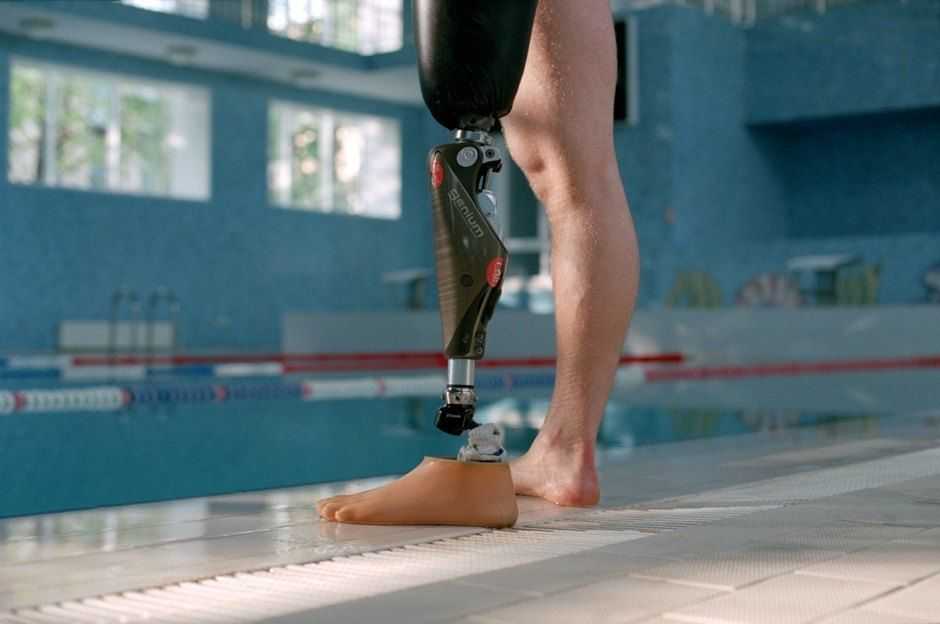
Раньше отнятие ноги при диабете считалось приговором. Больной становился недееспособным и полностью зависел от посторонней помощи. Благодаря современным методам протезирования, человек, переживший ампутацию, может не только самостоятельно передвигаться, но даже заниматься спортом. Перед тем, как ему установят протез, он должен пройти послеампутационную реабилитацию.
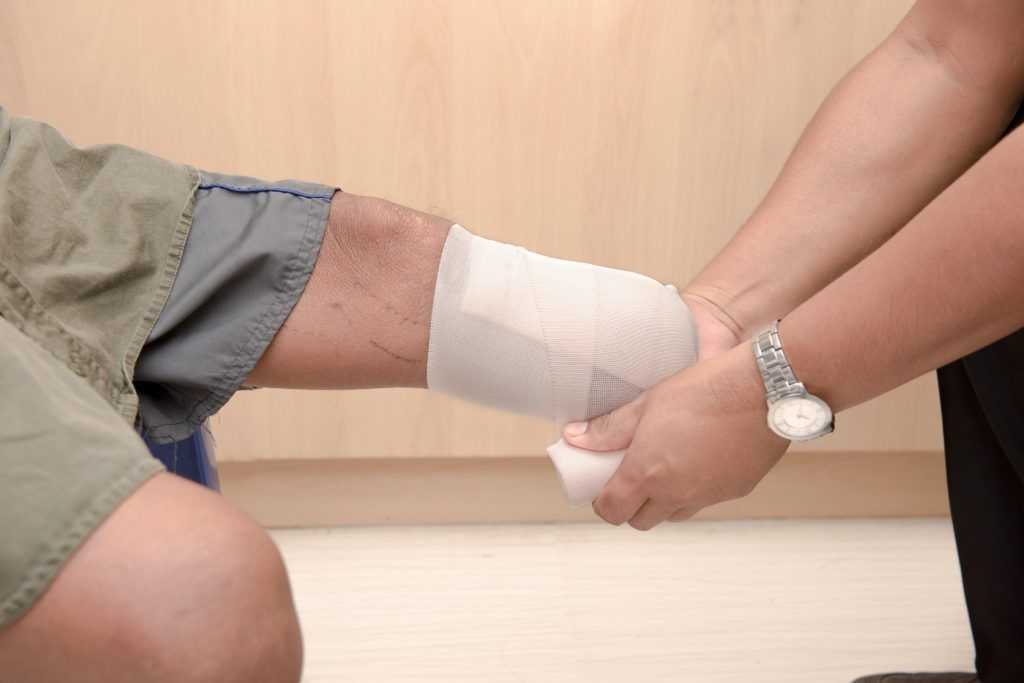
Она состоит из нескольких этапов:
- Самое главное для больного, перенесшего отнятие конечности — научиться правильно ухаживать за культей. Грамотный уход позволит избежать вторичного инфицирования и повторной операции. Послеоперационные раны должны своевременно обрабатываться. Массаж культи – отличная профилактика отеков.
- После операции больных часто мучают фантомные боли. С целью их профилактики и лечения пациенту назначаются анальгетики. Для предотвращения развития инфекции выписываются антибиотики. Регулярный прием назначенных лекарств поможет быстрее вернуться к привычной жизни.
- Особое внимание нужно уделять лечебной гимнастике. Во избежание атрофии мышц бедра ежедневно следует выполнять комплекс специально разработанных упражнений,в противном случае протезирование не принесет результата.
Для пациента будет лучше, если реабилитационные мероприятия начнутся как можно раньше.
В некоторых случаях могут понадобиться консультации психолога, тренинги в группах поддержки. Он не должен оставаться один на один со своей болью.
Прогноз на продолжительность жизни
Если оперативное вмешательство было проведено своевременно, то жизни больного ничего не угрожает.

В тех случаях, когда нижняя конечность была отнята над коленным суставом, прогнозируемая продолжительность жизни крайне коротка. Большинство таких пациентов умирает в течение года. Если больной смог встать на протез, то срок жизни увеличивается примерно втрое.
На продолжительность влияют правильная реабилитация, регулярный уход за культей.
Ампутация пальца стопы практически не меняет жизнь диабетикам и не делает ее короче.
Группа инвалидности
Культя – фактически новый орган, поэтому пациенту необходимо время, чтобы привыкнуть к нему, научиться правильно ухаживать.

Если у больного возникают трудности с передвижением при помощи костылей, преодоление расстояния в 10 метров ему не под силу, комиссией назначается ему 2 группа инвалидности.
2 группа присваивается также, если после отнятия конечности у пациента начались осложнения, которые не позволят ему в ближайшие полгода пользоваться протезом.
Профилактика и рекомендации
Чтобы избежать хирургического вмешательства, диабетику, в первую очередь, важно отслеживать уровень сахара в крови. Следует приложить максимум усилий по его снижению. Каждый день следует проверять ноги: не снизилась ли чувствительность, не изменился ли цвет кожи.
При появлении на ногах даже небольших ран, своевременно залечивать. Необходимо каждый вечер проводить гигиенические процедуры в теплой воде, затем тщательно растирать ноги пушистым полотенцем. Не следует срезать ноготь слишком низко и делать его края закругленными. При наличии загрубевших участков кожи необходимо пользоваться смягчающим жирным кремом.

Избегайте ношения чулочно-носочных изделий с широкой тугой резинкой. Большое значение имеет правильный подбор обуви. Она должна быть мягкой, удобной. Избегайте узких моделей или изготовленных из твердой кожи. Отдавайте предпочтение натуральным материалам, например, мягкой замше.
Регулярно посещайте поликлинику.Помимо самостоятельного осмотра ног, требуется также квалифицированное наблюдение. Часто при поликлиниках создаются школы диабета или кабинеты профилактики диабетической стопы. Там подробно рассказывают и показывают, как проводить осмотр ног, массаж. Большое внимание уделяется лечебной гимнастике и физкультуре, в том числе для тех пациентов, которые перенесли ампутацию.
Многие люди с диагнозом сахарный диабет знают, что нижние конечности входят в особую группу риска среди органов, благополучию которых угрожает высокий уровень сахара в крови, и это действительно так. В отличие от широко известного тезиса, гласящего, что поражение нижних конечностей провоцируется проблемами с сосудами, что далеко не всегда так!
Основными причинами, вызывающими развитие синдрома диабетической стопы, являются диабетическая нейропатия, при которой поражаются нервные окончания конечностей и диабетическая ангиопатия, которая характеризуется нарушением проходимости сосудов. Именно диабетическая нейропатия наиболее часто преследует больных диабетом, примерно в 3 раза чаще чем ангиопатия.
Эта нейропатическая форма заболевания, возникает при повреждении нервов, в результате чего больной сахарным диабетом не чувствует появления ран и царапин на своих ногах. Не обращая внимания на наличие травм из-за отсутствия болевых синдромов, больной не предпринимает никаких мер по их лечению, что приводит к заражению и тяжелым последствиям. При нейропатии, возникающей и при ношении неудобной обуви, возможно изменение стоп, образование отеков, мозолей и как следствие, появление язв, возникающих на самой стопе или между пальцев.
Для локализации таких симптомов как сухая кожа ног, деформация стопы, язв, первостепенная задача состоит в нормализации глюкозы в крови. Наряду с этим необходимо проводить лечение непосредственно ран антибактериальными средствами под контролем врача.
При ишемической форме течения заболевания поражаются пальцы ног из-за плохого кровотока. Часто из-за ношения неправильной, не комфортной обуви возникают отеки, которые являются поводом для появления синдрома диабетической стопы, перерастающей в появление язв на пальцах и болевых ощущениях в этой области. Первоочередными мерами является стабилизация уровня сахара в крови и применение лечебных средств в виде антибиотиков. Более серьезные поражения ликвидируют хирургическим путем. Проводя ряд операций зависящих от вида повреждения.
При появлении симптомов, присущих двум вышеперечисленным видам синдрома диабетической стопы, возникает смешанная форма заболевания. Несоблюдение гигиенических правил, и отсутствие лечебных мер может привести к развитию гангрены, а в худшем случае и к последующей ампутации конечности.
Во избежание возникновения и развития у диабетиков синдрома диабетической стопы надо выполнять несложные рекомендации.
• Следует носить обувь как на улице, так и в помещении
• Обувь выбирать по размеру, комфортную во всех отношениях
• Необходимо избегать ношения обуви по типу вьетнамок
• Ежедневно необходимо проводить осмотр стоп, для легкости применяя зеркало, для своевременного выявления повреждений
• Не стоит держать ноги в воде длительное время
• Не рекомендуется использование грелок и воздействия на ноги высокой температуры
• При появлении травм стоп следует обработать рану
Диабетическая остеоартропатия представляет собой деструктивное поражение костной и хрящевой суставной ткани на фоне сахарного диабета. При длительном повышенном уровне сахара в крови возникает метаболическая патология, при которой происходит прогрессирующее и нередко безболезненное разрушение суставов. Отсутствие боли связано с иннервацией сочленения – повреждением нервных окончаний из-за заболевания. В основном поражаются стопы, плюсневые и предплюсневые кости (90%), но патологический процесс может охватить любые суставы (коленный, тазобедренный), хотя и гораздо реже. В 20% случаев наблюдается двустороннее поражение. Вероятность развития диабетической остеоартропатии повышается, если человек болен диабетом более 8 лет и лечение не осуществлялось либо проводилось неэффективно.
Поражение костной системы наблюдается у 58% больных диабетом 1 типа, у 24% с диабетом 2-го типа. Рентген показывает нарушения только после того, как 20-40% костной ткани уже утрачено. КТ более информативна, поскольку позволяет выявить содержание минеральных веществ как в трубчатой, так и в компактной костной ткани. Своевременное распознавание первых признаков позволит эффективно остановить разрушение и избежать инвалидизации, которой часто заканчивается поражение суставов на фоне диабета.
Причинами поражения суставов при диабете называют нарушение иннервации и аномально ускоренный кровоток в костной ткани, приводящий к остеопении локального масштаба. Также провоцирующую роль играют рецидивирующие травмы: даже самые незначительные способны запустить процесс остеолиза, разрушающий сустав. Протеингликановый состав костной, а также хрящевой ткани изменяется при дефиците инсулина. Основным механизмом, формирующим патологические нарушения в костях и сосудах, является гликирование белков.
На первой стадии наблюдается отек, умеренная гиперемия. Боль и лихорадка отсутствуют. Рентгенологическое исследование не выявляет деструктивных изменений. Наблюдается остеопороз.
На второй стадии рентген выявляет нарушения в виде:
- умеренного остеопороза эпифизов;
- субхондрального склероза, сопровождающегося появлением краевых остеофитов;
- остеолиза и секвестрации;
- разрастаний соединительной ткани;
- асептических некрозов;
- патологической перестройки тканей кости, ее фрагментации.
Нарушение чувствительности провоцирует растяжение связочного аппарата, от чего сустав расшатывается. На третьей стадии начинается выраженная деформация, вывихи, возможны спонтанные переломы костей. Сустав буквально распадается на части, остается только заменить его на искусственный. Другими способами подвижность не восстановить.
Основой терапии при сахарном диабете является постоянный контроль над уровнем сахара. Для этого существуют специальные приборы, позволяющие быстро определить его уровень. Только при условии нормализации сахара можно рассчитывать на результат при лечении суставов, если степень их разрушения еще позволяет проводить консервативную терапию.
Больному необходимо регулярно заниматься гимнастикой, проводить сеансы массажа и самомассажа, а также использовать аппаратную физиотерапию для восстановления чувствительности.
Хондропротекторы при выраженных дегенеративных процессах в суставе не помогут, поэтому их использование в большинстве случаев бессмысленно. Для снятия боли назначаются противовоспалительные и обезболивающие средства, с их помощью спадает отечность и немного улучшается подвижность. Применяются кортикостероидные препараты путем инъекционного введения непосредственно в сустав.
Хирургическое вмешательство при сахарном диабете возможно только при нормализации уровня сахара. Если диабет скомпенсирован и противопоказаний со стороны сердечно-сосудистой системы и внутренних органов не выявлено, то можно проводить замену сустава. Заключение дает эндокринолог по результатам обследования. При нормализации уровня сахара все процессы заживления у больных диабетом происходят также, как и у здоровых людей, но контроль очень важен не только перед операцией, но и сразу же после нее.
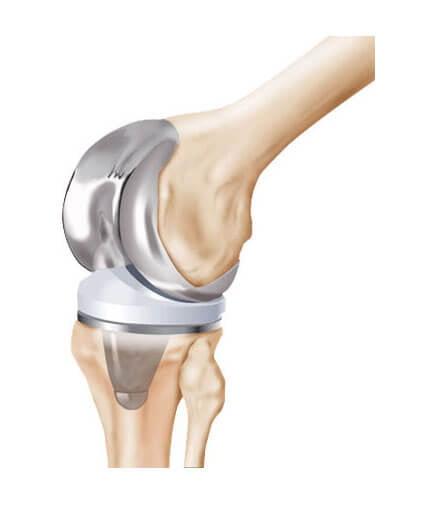
Есть риск отторжения, если у пациента преклонный возраст, заболевание продолжается более 10 лет. Однако современные технологии позволяют свести его к минимуму. Эндопротезирование производится при помощи фиксации на цемент, в котором содержится антибиотик (например, цифуроксим). Частота осложнений при введении данного метода существенно сократилась.
Существенно осложняет процедуру эндопротезирования лишний вес, который часто превышает все нормы при сахарном диабете. Это может стать противопоказанием к операции, поскольку не только затрудняется доступ к суставу, УЗИ-навигация и последующее закрытие тканей, но и ухудшается приживаемость из-за высокой нагрузки. Часты случаи развития ранних инфекций и смещения эндопротеза, велика вероятность, что произойдет перипротезный перелом, повредятся связки сустава, может развиться тромбоз конечности, тромбоэмболия, асептическая нестабильность, вывих головки имплантата.
имею диабетическую остеоартропатию голеностопа, в настоящий момент наблюдается сильная отечность стопы к вечеру, какие препараты предложите для лечения
Добрый день, Ильдар! К сожалению, препараты никакие не предложим, мы не можем лечить пациента удаленно…
Хроническое нарушение усвоения глюкозы и недостаточность гормона инсулина у пациентов вызывает самые разнообразные осложнения. Болезни ног при сахарном диабете развиваются довольно часто. Задача доктора и пациента – свести к минимуму риск возникновения патологий, ведь чем старше человек, тем больше вероятность поражения нижних конечностей.

Почему у диабетиков 1 и 2 типа возникают проблемы с ногами
Так как сахарный диабет дает осложнения на ноги, терапию проводят обязательно, иначе последствия могут быть самыми трагическими (вплоть до ампутации). Большое содержание сахара в крови очень опасно для организма. Глюкоза в нормальной концентрации дает энергию и улучшает процесс жизнедеятельности органов и систем, но при сахарном диабете она, наоборот, забирает силы, разрушая сосудистую и нервную систему.
Ноги находятся далеко от сердца, поэтому больше всего от развития осложнений СД 2 типа страдают именно они. Из-за плохого кровообращения и ежедневных физических нагрузок в стопах протекают патологические процессы. При повышенном уровне гликозилирующих веществ постепенно разрушается миелиновая оболочка нервных волокон, при этом количество нервных импульсов сильно уменьшается.
Еще одним из неприятных осложнений на ноги является сужение кровеносных сосудов. Закупоривание капилляров вызывает тяжелые последствия: кровообращение в тканях ухудшается, сосуды изнашиваются, деформируются, истончаются и разрываются. Питание тканей прекращается, их клетки постепенно отмирают, что чревато гангреной.
К основным причинам осложнений нижних конечностей при СД относят:
- сосудистые патологии, приводящие к гипоксии тканей;
- нейропатию, характеризующуюся снижением чувствительности и онемением ног;
- ожирение, создающее излишнюю нагрузку на кости и мышцы;
- курение и гиподинамию.
Каким поражениям подвержены ноги диабетиков
Чаще всего у пациентов осложнения на ноги при сахарном диабете, связывают с:
- грибком ногтевых пластин и ступней;
- гонартрозом;
- гангреной (некрозом);
- диабетической стопой;
- глубокими незаживающими трещинами;
- диабетической полинейропатией.
Все эти недуги требуют немедленного и адекватного лечения. В запущенной стадии от них крайне сложно избавиться, тем более справиться с их болезненными симптомами.
С этим синдромом знакомо 80% диабетиков 2 типа. Патологические изменения затрагивают костную, нервную, кровеносную систему стоп. Недуг способен привести к формированию язвы тканей, нередко перерождающейся в гангрену.
Развивается синдром диабетической стопы при:
- диабетической нейропатии;
- поражении кровеносных сосудов;
- инфицировании, обычно сопровождающем первые два фактора.
Из выраженных симптомов патологии выделяют:
- постоянную болезненность ног, вызванную деформацией стопы;
- покраснение кожи вокруг раны;
- распухание ног, свидетельствующее о воспалительном процессе;
- отсутствие волос на лодыжках и ступнях;
- огрубение и шелушение кожи;
- онемение конечностей;
- врастание ногтей;
- подошвенные наросты (или бородавки);
- грибок ногтей.

Специалистами доказана зависимость между высоким содержанием сахара в крови и грибком ног. При СД пациенты должны особенно осмотрительно относиться к состоянию кожи на стопах.
К факторам, провоцирующим развитие болезни, относят:
- угнетение иммунитета;
- диабетическую полинейропатию;
- ангиопатию.
За врачебной помощью нужно обращаться, если ухудшение наблюдается в весенне-летний период. При этом отмечается изменение цвета и структуры ногтей на мизинцах и больших пальцах. В дальнейшем, когда грибок размножится и станет атаковать участки, а которых он поселился, кожа стопы начнет краснеть, шелушиться, а между пальцами появятся трещины, постоянно зудящие и незаживающие.
Данное заболевание появляется у больных через 5-10 лет после дебюта сахарного диабета 2 типа. Это поражение нервной системы, которое относят к самым опасным осложнениям при СД любого типа. Патологический процесс начинается из-за кислородного голодания нервных клеток, за питание которых отвечают мелкие капилляры, больше всего подверженные разрушению.
Существует несколько стадий болезни:
- Субклиническая, которую сам пострадавший поначалу может и не заметить. Только невролог после тщательного обследования ставит диагноз, если выявляет снижение чувствительности на температуру, боль, вибрацию.
- Клиническая стадия, характеризующаяся периодическими болевыми ощущениями в ногах онемением конечностей, нарушением чувствительности. При амиотрофической форме пациент жалуется на мышечную слабость и трудности при ходьбе.
- Третья, выраженная стадия, сопровождающаяся появлением язв на коже стоп. У 15 % таких пациентов во избежание осложнений ампутируют пораженные участки.
Этот недуг сопровождается постепенным разрушением, деформированием, истончением гиалинового хряща, размещенного в колене. У пациентов болят ноги, им больно и трудно ходить. Основными провоцирующими факторами, вызывающими артроз, являются сосудистые осложнения.
Кровь диабетика из-за густоты и вязкости медленно перетекает по сосудистому руслу и плохо снабжает клетки питательными элементами и кислородом. Также затрудняется процесс выведения ядов и токсинов, что способствует формированию внутриклеточных отравлений и воспалений.
Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость - Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы, по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до 6 июля могут получить средство - БЕСПЛАТНО!
Кроме этого 85% больных сахарным диабетом страдает ожирением. Дополнительный груз на истонченные коленные суставы и гипоксия хрящей приводит к возникновению гонартроза (артроза коленного сустава).
К одной из распространенных проблем ног при СД считается появление трещин в области пяток. Это далеко не косметический дефект, с которым легко справиться с помощью педикюра. Глубокие незаживающие трещины на ступнях грозят проникновением инфекций и бактерий, что чревато серьезными осложнениями.
При сахарном диабете рано или поздно начинают разрушаться нервные окончания в нижних конечностях, что практически всегда сопровождается повышенным шелушением и сухостью кожи. В результате кожа трескается, появляются раны (чтобы этого не произошло, используйте специальные крема). Если их не начать лечить вовремя, может развиться деформация стопы, гангрена, язва.
Нарушенный обмен веществ отрицательно сказывается на всех органах. По неутешительной медицинской статистике каждый второй пострадавший сталкивается с массой сопутствующих сахарному диабету патологий. Одним из самых тяжелых осложнений при СД является некроз тканей из-за ухудшения кровоциркуляции в тканях (гангрена).
Из основных симптомов патологического процесса можно отметить:
- изменение цвета кожи (синюшность, краснота, потемнение);
- потеря чувствительности стоп;
- острые боли, слабость при ходьбе (пациент жалуется на то, что у него буквально отказывают ноги);
- отечность пораженной конечности;
- пониженная температура в проблемной зоне;
- частые проявления грибковых инфекций.
Лечение нижних конечностей при СД
После постановки диагноза, врач подробно рассказывает, как лечить ноги при сахарном диабете. При появлении диабетической полинейропатии пациенту необходимо:
- оставить пагубные привычки (курение и употребление спиртного при сахарном диабете недопустимо);
- контролировать метаболизм углеводов;
- принимать ингибиторы альдозоредуктазы и ангиопротекторы, корректирующие микроциркуляцию крови и снижающие влияние глюкозы на нервные волокна;
- пить витамины, улучшающие передачу нервных импульсов.
Кроме этого назначаются гемосорбция, плазмаферез, энтеросорбция, противосудорожные препараты, физиотерапевтические процедуры, массажи, ЛФК. Если стопа деформирована, то ортопед подбирает специальную обувь и стельки.
При грибковых поражениях ног врачи рекомендуют применять перекись водорода, Хлоргексидин или антигрибковые кремы мази, лосьоны. Йод, зеленку и марганцовку использовать не рекомендуется. Лечение грибка стоп может длиться около года, в зависимости от степени заболевания и объема поражения кожных покровов и ногтевых пластин.
Лечение артроза коленных суставов базируется на применении:
- хондропротекторов, восстанавливающих хрящевые ткани. Но если болезнь находится в запущенной стадии, и коленный хрящ полностью разрушен, данные препараты не помогут;
- противовоспалительных препаратов, снижающих воспаление, уменьшающих отечность, купирующих болевой синдром;
- препаратах, снижающих вязкость крови и снимающих мышечный спазм.
В запущенных случаях проводится операция. Но до хирургического вмешательства лучше не доводить, так как регенерация тканей у больных сахарным диабетом 1 и 2 типа проходит намного медленней и хуже, чем у обычных людей.
При появлении глубоких незаживающих трещин врачи назначают пациентам специальные кремы, бальзамы, лосьоны, мази, ванночки, компрессы:
- вазелин, увлажняющий, дезинфицирующий, смягчающий кожу. Регулярное применение данного средства после разогревающих ванн позволяет быстро исцелить трещины на стопах;
- пихтовый бальзам – отличное средство, заживляющее глубокие раны. Им обильно смазывают каждую трещину, а сверху накладывают ватный тампон;
- парафиновый компресс делают, растопив немного парафина на водяной бане. Остудив, его наносят на пораженную область, а сверху надевают чистые носки.
При гангрене часто применяется хирургический метод лечения, приводящий к утрате работоспособности и инвалидности. Поэтому при первых симптомах опасной патологии необходимо принимать все возможные меры для ее устранения.
Профилактика болезней ног при диабете
Чтобы поражения ног не развились при сахарном диабете 2 типа, необходимо соблюдать такие меры профилактики:
- приложить максимум усилий для компенсации основного заболевания (сахарного диабета);
- контролировать кровяное давление;
- носить качественную натуральную обувь, подобранную по размеру;
- ежедневно мыть ноги и осматривать ступни на целостность кожных покровов;
- не допускать ожирения, которое намного ухудшает состояние пациента и провоцирует развитие тяжелых осложнений, связанных с ногами;
- не ходить босиком в общественном месте (баня, душ, бассейн, пляж);
- после стрижки ногтей протирать пальцы и ступни спиртом;
- регулярно принимать увеличенные дозы поливитаминов и хондропоекторов для предупреждения артроза суставов.
При сахарном диабете нужно понимать, что легче предупредить развитие осложнений, чем потом их лечить. Своевременное обращение за врачебной помощью, а также выполнение рекомендаций и профилактических мероприятий позволит избежать серьезных последствий и отсрочить возникновение проблем, связанных с нижними конечностями.
Читайте также:


