Вывих коленного сустава не сгибается

- Группа риска
- Гонартроз
- Гонартрит
- Повреждение менисков
- Бурсит
- Киста Бейкера
- Периартрит
- Травмы
- Хондромаляция надколенника
- Подагра
- Самостоятельное купирование боли в колене
- Методы лечения
- Самое важное
- Видео по теме
Пациенты часто обращаются к врачам с жалобой, что болит и не сгибается колено. Это обусловлено тем, что данный сустав ежедневно подвергается высоким нагрузкам. Поэтому вероятность травм, воспалительных и дегенеративных процессов в данной зоне высокая.
Если подвижность колена ограничена, то необходимо выяснить причину. Для этого нужно провести тщательную диагностику, так как патологий, которые могут вызвать дискомфорт, много. Выбор методик лечения зависит от диагноза и особенностей организма.
Группа риска
Причин, почему не сгибается нога и появляется боль в колене, не так уж мало. Но есть категория людей, которые постоянно находятся в зоне риска:
- Избыточный вес. При наличии лишних килограммов нагрузка на коленные суставы увеличивается, поэтому они быстрее разрушаются.
- Регулярные чрезмерные физические нагрузки. В группу риска входят профессиональные спортсмены и люди, которые регулярно выполняют тяжелую физическую работу.
- Женщины старше 45 – 50 лет. У представительниц слабого пола чаще повреждаются связки, чем у мужчин. Кроме того, после 40 – 50 лет начинается климакс, в этот период повышается риск остеопороза (снижение плотности костной ткани).
- Гиподинамия. Если человек ведет пассивный образ жизни, то его мышцы и связки становятся менее гибкими, хуже поддерживают коленный сустав, тогда нагрузка на него повышается, что приводит к различным заболеваниям.
- Анатомические аномалии, например, плоскостопие, разная длина ног, высокий свод стопы и т. д.
Это основные факторы риска, которые могут вызвать заболевания коленного сочленения, вызывающее боль и ограничение его подвижности.
Наиболее распространенные причины проблем с коленом будут описаны далее.
Гонартроз
Артроз колена или гонартроз – это дегенеративно-дистрофическая патология, для которой характерно постепенное разрушение хрящевой прокладки в коленном суставе. На ранней стадии болезнь не удается выявить, так как она имеет стертое течение. Но патологические изменения уже начались, постепенно суставный хрящ истончается, тогда сочленяющиеся поверхности обнажаются и начинают тереться друг о друга. Как следствие, по краям костей появляются остеофиты (костные наросты), а во синовиальной оболочке (внутренняя оболочка сустава) начинается воспалительный процесс.
Артроз колена возникает по таким причинам:
- Травмы колена (перелом, повреждение мениска, разрыв связок).
- Постоянные высокие нагрузки на сустав.
- Лишний вес.
- Патологии строение.
- Варикозная болезнь.
- Инфекционные патологии.
- Врожденная слабость мышц и/или связок.
- Нарушение нервно-мышечной передачи.
- Заболевания эндокринных желез.
Клиническая картина на разных стадиях гонартроза немного отличается. Медики различают 3 степени тяжести патологии:
- I степень – суставный хрящ теряет часть жидкости, на его поверхности появляются микротрещины. Колено пока еще не болит, но ограничивается его двигательная активность. Дискомфорт особенно заметен после пробуждения.
- II степень – хрящевая прокладка становится тоньше, суставная щель сужается. Появляется хруст при движении, колено не сгибается до конца, возникает боль, отек из-за скопления суставной жидкости в полости костного соединения. Болевой синдром умеренный, возникает после физической нагрузки, а в состоянии покоя исчезает.
- III степень – суставный хрящ существенно истончается, появляются остеофиты, начинают разрушаться сочленовные поверхности. Возникает сильная боль, колено не может сгибаться, сильно опухает, становится горячим на ощупь.
На последней стадии боль практически не исчезает, усиливается во время перемены погодных условий.

Гонартрит
Артрит колена – это воспаление костного соединения, которое распространяется на его внутреннюю часть и окружающие ткани. В большинстве случаев патологию диагностируют у пациентов старше 40 лет.
Клиническая картина гонартрита схожа с признаками гонартроза: болевой синдром, специфический хруст при движении пораженной конечностью, невозможность полностью ее сгибать или разгибать. Но при первой патологии болезненность возникает ночью или ранним утром (примерно с 3 до 5 часов). При артрите нарушается подвижность одного или сразу нескольких суставов. Многие пациенты жалуются, что колено настолько сильно отекло, что нога не выпрямляется. Это происходит из-за скопления серозной жидкости. Пораженный участок краснеет, становится горячим.
Дополнительные симптомы разных видов артрита немного отличаются. Например, при ревматоидной форме патологии отек и боль беспокоят практически постоянно, особенно в утреннее время. Септический (бактериальный) гонартрит дополняется сильным отеком, покраснением, повышением температуры тела. Список симптомов артритов разного происхождения дополняется избыточным выделением пота, слабостью, снижением веса, воспалением глаз, псориазом и т. д.
Повреждение менисков
Часто случается так, что колено не разгибается до конца при повреждении хрящевых волокон, которые расположены между большеберцовой и бедренной костью. Это серповидные прокладки, которые смягчают удары, равномерно распределяют нагрузку, стабилизируют костное соединение, защищают суставный хрящ от повреждения.
Мениски чаще всего повреждаются во время профессиональных занятий спортом. Это может быть отрыв хрящевой прокладки, ее растяжение, воспаление, разрыв тела, передних или задних рогов. В момент травмы в колене слышится щелчок, потом появляется сильная боль, поврежденный участок отекает, а нога полностью не разгибается и не сгибается.
Повреждение мениска проявляется такими симптомами:
- резкая боль в области коленного сустава;
- отечность, вызванная скопление жидкости из мелких кровеносных сосудов в полости сустава;
- ограничение подвижности;
- истончение мышц;
- щелчки при сгибании ноги;
- покраснение и местное повышение температуры.
При появлении подобных признаков пострадавшего необходимо срочно доставить к травматологу.
Бурсит
Это состояние, при котором воспалительный процесс локализуется в слизистой сумке коленного сустава (бурса). Каждый коленный сустав имеет 3 бурсы.
В большинстве случаев бурсит возникает на фоне следующих заболеваний и состояний:
- Инфекционные болезни.
- Аутоиммунные патологии.
- Травмы колена.
- Постоянные физические нагрузки на ноги.
- Нарушение обменных процессов.
- Сильная интоксикация организма.
- Нарушение гормонального баланса.
Нередко воспаление синовиальных сумок провоцирует артроз колена или ревматоидный артрит.
При развитии гнойного бурсита все вышеописанные симптомы становятся более выраженными. Кроме того, повышается температура тела, иногда этот показатель достигает критических отметок.
Киста Бейкера
Подколенная или коленная киста – это мягкая, плотная и упругая опухоль, которая размещена в подколенном углублении. Размер образования увеличивается при разгибании ноги, и уменьшается, когда она согнутая.
Патологию чаще всего диагностируют у профессиональных спортсменов, людей, которые часто поднимают тяжести (особенно неподготовленные), пожилых пациентов. Нередко она развивается на фоне гонартроза, ревматизма или ревматоидного артрита. С этой проблемой сталкиваются люди, которые ведут пассивный образ жизни, например, при сидячей работе.
Киста Бейкера проявляется такими симптомами:
- болят ноги в области подколенного углубления, появляется чувство давления;
- возникают проблемы с разгибанием или сгибанием конечности;
- формируется отек;
- появляется плотная круглая опухоль размером от 2 см и более.
Киста формируется при скоплении синовиальной жидкости в полости сустава. Когда ее размер увеличивается, она начинает сжимать нервы и кровеносные сосуды. Тогда возникают застойные процессы и неврологические расстройства. Заболевание может привести к варикозу, остеомиелиту, трофическим язвам и т. д. Когда киста разрывается, ее содержимое попадает в икроножную мышцу, которая воспаляется.
Периартрит
Это группа заболеваний, при которых воспаляются сухожилия, связки и другие мягкие ткани, окружающие коленное сочленение. В группу риска входят женщины старше 40 лет. Вероятность периартрита повышается при переохлаждении колена, постоянных физических нагрузках ног или, наоборот, длительном сидении. Патология может возникнуть на фоне хронического артроза, артрита и других дегенеративно-дистрофических и воспалительных болезней колена. Нередки случаи, когда мягкие ткани вокруг костного соединения воспаляются после травмы.
Болезнь проявляется постоянной болью ноющего характера в пораженной ноге при движении. Также возникает мышечное напряжение, которое не позволяет нормально двигать конечностью. В запущенных случаях болевой синдром появляется во время пассивных движений. При отсутствии терапии боль усиливается, становится постоянной, появляется отек, краснеет и становится горячей кожа на пораженном участке.
Травмы
Одна из частых причин тугоподвижности колена – это ушибы, вывихи, переломы, растяжения. Эти травмы диагностируют у спортсменов и детей.
Если вы заметили, что у вашего ребенка после падения отекло колено и он не может нормально двигать ногой, то следует показать его травматологу. Травмы проявляются болью разной интенсивности, кровоподтеком, при переломе – деформацией и хрустом во время пальпации. При повреждении периферических нервов возникает онемение, покалывание, кожа может побледнеть или посинеть, возникает слабость.
После травмы дискомфорт на пораженном участке не исчезает в течение месяца и более. Срок восстановления сокращается при своевременном, грамотном лечении и соблюдении рекомендаций врача. В противном случае развиваются посттравматические заболевания.
Ситуация, когда нога не разогнется – не редкость после растяжения или разрыва связок. Наружная боковая связка травмируется реже, чем внутренняя. Волокна соединительнотканной структуры разрываются (частично или полностью), когда голень резко и сильно отклоняется внутрь. Растяжение может сочетаться с переломом, тогда растянутая до предела связка тянет за собой часть головки малоберцовой кости.
Внутренняя боковая связка повреждается при внезапном и сильном отклонении голени наружу. Нередко во время этой травмы происходит разрыв медиального (внутренний) мениска и повреждается суставная капсула.
О том, что повреждены связки можно понять по острой боли в области колена, отечности. Спазму мышц, потери способности сгибать или разгибать ногу. А при полном разрыве наблюдается патологическая подвижность на пораженном участке.
Хондромаляция надколенника
Это патология, при которой разрушается хрящ задней поверхности надколенника (коленная чашечка). Тогда дегенеративный процесс переходит на другие элементы бедренно-надколенникового сустава. Степень повреждения хрящевой прокладки отличается: небольшие очаги размягчения или сквозные дефекты с обнажением кости.
Хондромаляция развивается из-за неправильного выполнения определенных физических упражнений (например, приседания), патологий строения ног, прямой травмы, ношения неправильно подобранной обуви, нестабильности надколенника (привычный вывих).
О развитии патологии можно понять по таким симптомам:
- постоянная ноющая боль в колене на начальной стадии;
- дискомфорт после длительного сидения с согнутыми коленями;
- нога не сгибается полностью;
- во время движения слышны щелчки.
На более поздних стадиях симптомы становятся более выраженными, а избавиться от них будет намного сложнее. Поэтому стоит посетить врача при появлении вышеописанных признаков.
Подагра
Это патология обменного характера, при которой в организме накапливаются соли мочевой кислоты. Они оседают в костных соединениях, вызывая их микротравматизацию. Чаще поражается большой палец на ноге, реже – пальцы рук, запястья, локти, колени.
В области костного соединения формируются тофусы (подагрические узелки из кристаллов мочевой кислоты), которые травмируют ткани. Приступ боли возникает в ночное время, появляется резкая боль, колено отекает, краснеет, нога с трудом сгибается и разгибается. Болезненные ощущения могут длиться несколько часов или дней, усиливаясь с каждым новым приступом. Со временем патология приобретает хроническое течение.
Чаще всего подагру провоцирует мясная жирная пища и алкоголь. Приступы могут возникать после частых сильных стрессов. Нередко болезнь сочетается с ожирением, гипертонией, сахарным диабетом.
Самостоятельное купирование боли в колене
При появлении боли в колене и нарушении подвижности сустава рекомендуется посетить врача для проведения осмотра и составления эффективной программы лечения. Не все пациенты понимают, что делать, если пойти к врачу в данный момент не удается, а боль беспокоит. Тогда можно действовать по такому плану:
- Прилягте, старайтесь не двигать пораженной конечностью, подложите под колено небольшой валик. Это поможет уменьшить нагрузку на сустав и остановить распространение отека.
- Приложите к больному колену холодный компресс на 15 – 20 минут.
- Примите обезболивающий препарат на основе ибупрофена, например, МИГ, Нурофен форте, Фаспик.
Если после выполнения этих действий боль не прекращается, и нога не сгибается/разгибается, то нужно все-таки посетить врача.
В домашних условиях можно (и даже нужно) выполнять упражнения для разработки колена. Но делать это можно только после одобрения врача. Перед занятиями рекомендуется приложить на колено согревающий компресс, принять теплый душ или обработать область сустава мазью с согревающим эффектом. Тепло активирует кровоток, тогда мышцы и связки лучше воспримут нагрузку.
Упражнения для разработки колена:
- Сядьте, сначала дотянитесь до больного колена, потом – до пальцев на ногах.
- Лягте на живот, под бедро с пораженной стороны подложите валик, чтобы конечность повисла в воздухе. Плавно выполняйте пружинящие движения вниз.
- Сядьте на краю стула, закиньте больную ногу на здоровую, обхватите первую и медленно, но с усилием тяните назад. При этом пораженная конечность должна преодолевать сопротивление.
- Встаньте, плавно выполняйте полуприседы. Но делайте упражнение очень аккуратно, постепенно увеличивайте амплитуду движений, прислушивайтесь к ощущениям. Если почувствовали боль, то завершите упражнение.
- Сядьте на пол, ноги вытяните вперед, напрягайте колени, не двигая ногами.
- Сядьте на стул, подложите под колени валики, чтобы ноги немного свисали. Потом плавно выпрямите конечность в пораженном суставе, и дайте ей упасть под действием силы тяжести.
Физкультура является важной составляющей комплексного лечения. Выполнять ее нужно регулярно, достаточно 10 минут в день. Комплекс для больного составляет лечащий врач. Сначала упражнения выполняются под его контролем, а потом уже самостоятельно дома. Правильно выполненные упражнения не вызывают резкой боли, поэтому при ее возникновении следует прекратить тренировку, а к колену приложить холод.
Методы лечения
Если нога не сгибается и сильно болит из-за перелома, то нужно вызвать бригаду скорой помощи. До приезда медиков важно обеспечить покой поврежденной конечности.
Госпитализировать больного необходимо, если боль и ограничение подвижности сочетается с повышенной температурой тела.
Для лечения патологий, которые вызывают тугоподвижность колена, применяют такие методы:
- Прием медикаментов. Применяются обезболивающие препараты в форме таблеток, мазей, уколов, НПВС, гормональные средства, миорелаксанты, сосудорасширяющие средства, витаминные препараты и т. д.
- Физиотерапия. Наиболее часто назначаются электрофорез, магнитотерапия, лазерное лечение, рефлексотерапия.
- ЛФК и массаж. Гимнастика позволяет укрепить мускулатуру на поврежденном участке, уменьшить нагрузку на больной сустав, восстановить его подвижность. С помощью массажа удается нормализовать кровоток, тонус мышц, улучшить трофику тканей, запустить процессы регенерации.
В составе комплексной терапии может применяться мануальная терапия, диета, современные методы лечения, например, PRP-терапия, внутрисуставные инъекции гиалуроновой кислоты, липофилинг (лечение стволовыми клетками).
К хирургическому вмешательству врачи прибегают в крайних случаях:
- Сильная и длительная боль в колене.
- Неясная предрасположенность к отекам
- Невозможность нормально двигать ногой в коленном суставе.
- Потеря устойчивости, блокирование движений.
Операцию назначают после МРТ, если подтвердилось подозрение на повреждение структур коленного сустава: мениск, крестообразная связка, хрящи.
Все чаще врачи прибегают к малоинвазивной артроскопии. Во время вмешательства хирург выравнивает колено через небольшой разрез, удаляет или сшивает поврежденные части мениска, хряща или связок.
Операция проводится амбулаторно или в условиях дневного стационара. Нагрузку на колено нужно восстанавливать постепенно. Во время реабилитационного периода пациент должен выполнять ЛФК и проводить профилактику тромбоза.
При тяжелом течении артроза или артрита назначается остеотомия – изменение анатомической оси ноги для облегчения нагрузки на поврежденные участки сустава.
При полном износе коленного сочленения назначается эндопротезирование. Во время хирургического вмешательства поврежденное костное соединение заменяют искусственным из металла, керамики или пластика. Эта операция сложная, грозит многими осложнениями, требует длительной реабилитации, но позволяет полностью восстановить подвижность колена. Срок службы имплантата – от 15 до 20 лет.
Самое важное
Состояние, когда не сгибается колено, требует тщательной диагностики, ведь вызвать подобный симптом могут многие заболевания. Если тугоподвижность сопровождается сильной болью, отеком, повышением температуры, то поспешите обратиться к врачу. Даже при умеренной боли нужно проконсультироваться со специалистом, чтобы быстрее вылечить патологию и восстановить подвижность колена. Для этого нужно провести комплексную терапию: прием медикаментов, физиолечение, ЛФК, массаж и т. д. В запущенных случаях назначается операция. Выровнять колено, и восстановить целостность его компонентов можно с помощью эффективно и малоинвазивной артроскопии. При полном изнашивании сустава проводится эндопротезирование.
Скованность, ограниченность в подвижности коленного сустава – следствие целого ряда факторов. Чаще всего колено плохо сгибается и разгибается из-за нарушений в связочного аппарата или суставных травм, которые не были вылечены до конца.
Диагностирование заболеваний коленных суставов
Установить причины, по которым не сгибается или не разгибается колено, можно после тщательной обследования. Сначала проводится внешний осмотр. Для получения дополнительных сведений о состоянии костной ткани назначается рентгенографическое исследование.
В ряде случаев ограниченность подвижности колена вызвана ревматологическими патологиями. Чтобы исключить этот фактор, больному назначают анализ крови, который в случае воспалительного процесса покажет наличие С-реактивного белка.
Если больной отмечает у себя ограниченность подвижности без дополнительных симптомов, возможна контрактура — потеря способности растягивания связок и сухожилий и одновременное укорачивание продольных мышц. Образование ложных связок мешает суставу и его компонентам полностью выполнять природные функции.
Из аппаратных методов диагностирования наибольшей информативностью обладает магнитно-резонансная томография и артроскопия. Последний метод позволяет проводить хирургические манипуляции.
Почему колено не разгибается и не сгибается
Причины, по которым не разгибается и не сгибается колено до конца, достаточно разнообразны: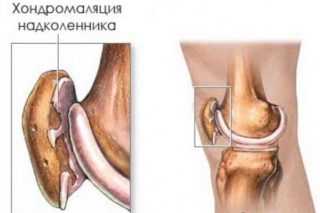
- артрит;
- артроз;
- нарушение целостности менисков, связочного аппарата;
- травматическое поражение колена;
- бурсит;
- хондромаляция надколенника;
- защемление нервов;
- остеохондроз, локализирующийся в поясничном отделе.
Патология коленного сустава имеет дегенеративно-деформирующий характер. В процессе развития заболевания синовиальная жидкость изменяет свой состав, начинается разрушение хрящевой ткани и других суставных элементов.
Скованность сочленения – признак ранней стадии артроза. Начало движения после утреннего пробуждения достаточно болезненное. Неприятные ощущения исчезают после того, как человек пройдет некоторое расстояние. Нередко скованность сопровождается хрустом.
Невозможность разогнуть ногу в колене становится все более выраженной ко второй стадии артроза. Наблюдаются и другие клинические проявления:
- область вокруг колена становится горячей на ощупь, часто приобретает красноватый оттенок;
- при ходьбе четко слышится хруст;
- болевые ощущения становятся постоянными.
Третья стадия артроза сопровождается полным разрушением хряща, из-за чего колено утрачивает возможность выполнять анатомические функции.
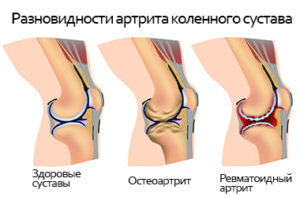
Воспалительный процесс охватывает около- и внутрисуставные области. Любые движения вызывают сильные болевые ощущения. Медицинской практикой отмечается, что они локализируются чаще всего в передней части сустава.
У больных артритом колено не сгибается до конца, дополнительно отмечаются такие клинические признаки:
- хруст во время движений;
- сустав отекает;
- в период покоя ощущается боль;
- повышение местной температуры;
- визуально заметная деформация сочленения.
Мениски состоят из хрящевых волокон. Располагаются между большеберцовой и бедренной костью, выполняют амортизирующую функцию. Помогают распределять нагрузку, стабилизировать сочленение и защищать хрящ от избыточного напряжения. 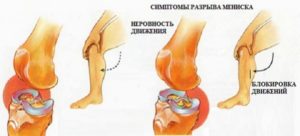
Выделяется несколько видов нарушения целостности менисков:
- отрыв от места, к которому хрящевая ткань прикреплена;
- растяжение;
- воспалительный процесс;
- разрыв тела мениска;
- нарушение целостности задних и/или передних рогов.
В случаях, когда больной отмечает сильные боли или блокировку при попытке разогнуть коленный сустав, можно подозревать растяжение или полный разрыв переднего рога мениска. Причины, по которым не сгибается нога в колене, чаще всего следует искать в повреждениях заднего рога.
Клинические проявления повреждения менисков кроме ограниченности подвижности:
- резкая, острая боль;
- образование выпота;
- атрофия мышечного аппарата;
- отек сочленения;
- щелчок при попытке согнуть ногу;
- повышение местной температуры.
Распространенная среди спортсменов травма бывает нескольких типов: частичный, неполный и полный разрыв связок. Чаще всего повреждается наружная связка, расположенная сбоку. Может сочетаться с полным или частичным отрывом головки малоберцовой кости. Клиническая картина представлена такими явлениями:
- острый болевой синдром;
- ограниченность подвижности;
- отечность;
- патологическая подвижность сустава в случае полного разрыва;
- спазм мышечного аппарата.
Дегенеративно-дистрофическое заболевание сопровождается поражением или полным разрушением хряща, потерей подвижности и деформацией колена. Любые попытки согнуть или разогнуть конечность оканчиваются мучительным приступом боли.
Заболевание протекает в двух формах – острая и хроническая. Медицине до сих пор неизвестна точная причина развития ревматоидного артрита. Однако установлена и экспериментально подтверждена связь между возникновением патологии и вирусными инфекциями. Важную роль играет наследственность. Если в анамнезе близких родственников есть ревматоидный артрит, высока вероятность, что у потомков будет диагностировано это заболевание.
Патология имеет несколько степеней тяжести. Неприятные ощущения отмечаются уже на первой стадии, однако боль и ограниченность возникают исключительно во время и после нагрузки на сочленение.
Иные клинические проявления ревматоидного артрита:
- покраснение кожи в области пострадавшего сочленения;
- отечность, припухлость сустава.
Заболевание возникает из-за отложения солей мочевой кислоты в сумке сустава. Начинается окостенение элементов сустава, со временем они утрачивают природную эластичность, подвижность. Все это сопровождается болевым синдромом.
Боль, возникающая во время сгибания колена – типичный признак подагры. Локализация неприятных ощущений – передняя и задняя часть коленного сустава.
Подагра в коленях диагностируется крайне редко. Чаще всего патологический процесс развивается в более мелких суставах.
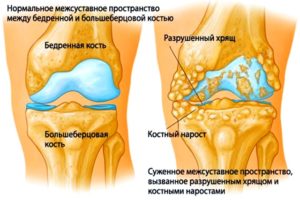
Патологический процесс, при развитии которого больной утрачивает возможность свободно и полностью сгибать сустав, движение сопровождается болью. Клиническая картина деформирующего остеоартроза:
- отдающие в голень и бедро боли;
- натягивание кожи над пораженным суставом;
- утрата сочленением анатомические формы;
- сужение щели между элементами сустава, образование остеофитов (костных наростов).
Правила оказания первой помощи
Первая медицинская помощь необходима в случае нарушения подвижности коленного сустава из-за травмы. В первую очередь фиксируется поврежденный участок. Для этого подойдет эластичный бинт.
Потребуется источник холода для устранения отечности, обезболивающее средство, помогающее снизить вероятность развития болевого шока.
Разгибать или сгибать поврежденное сочленение через силу строго запрещено.
Пострадавшего нужно в максимально короткие сроки доставить в медицинское учреждение.
Лечебная тактика и реабилитация
Суть терапевтической программы определяется заболеванием, ставшим причиной нарушения подвижности. Медикаментозная терапия дополняется физиотерапевтическими процедурами. В ряде случаев проводится оперативное вмешательство.
Хирургические методы – радикальные. К их применению прибегают в крайних случаях. Существует несколько вариантов операций:
- артроскопия;
- частичная замена элемента сустава;
- полная замена сочленения.
Артроскопия — малоинвазивный метод оперативного вмешательства. В области пораженного колена делается от 2 до 3 небольших разрезов для введения инструментов, один из которых оборудован камерой. Врач может с максимальной точностью установить степень поражения сустава и контролировать действия во время операции.
Во время артроскопии удаляют осколки сустава, пораженные патологическим процессом ткани. Провести частичное или полное протезирование этим методом невозможно. Преимущество такого типа операции — короткий период реабилитации – от 14 до 16 дней.
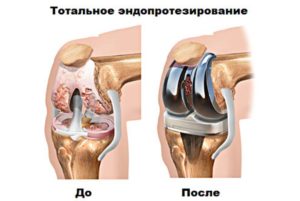
Частичное или полное протезирование показано в тех случаях, когда патологический процесс развился настолько, что не может быть остановлен медикаментами. Результатом вмешательства является восстановление анатомической функциональности коленного сустава.
Приступать к разрабатыванию сустава после перенесенной операции можно исключительно по согласованию с лечащим врачом. Для дополнительного обезболивания назначаются инъекции непосредственно в полость сочленения. Альтернатива – мази, компрессы, оказывающие аналогичный эффект.
Лечебная гимнастика, массаж помогают восстановить кровообращение, укрепить мышечный аппарат, ускоряют возобновление природной подвижности.
На время лечения и реабилитации больному следует выбирать комфортные модели обуви с ортопедическим профилем. Следует уделить внимание рациону питания: в нем должно присутствовать много фруктов, овощей, молочных продуктов. Дополнительными источниками витаминов и микроэлементов являются БАДы.
Читайте также:


