Вытяжение за голеностопный сустав
По статистике, 54% переломов и переломо-вывихов голеностопного сустава случаются в молодом возрасте, когда человеку важно сохранять трудоспособность. Эти травмы относятся к тяжелым повреждениям опорно-двигательного аппарата. Даже при качественном лечении они приводят к инвалидности в 3-12% случаев. Поэтому восстановление функций голеностопного сустава требует тщательного подхода, индивидуального для каждого пациента.
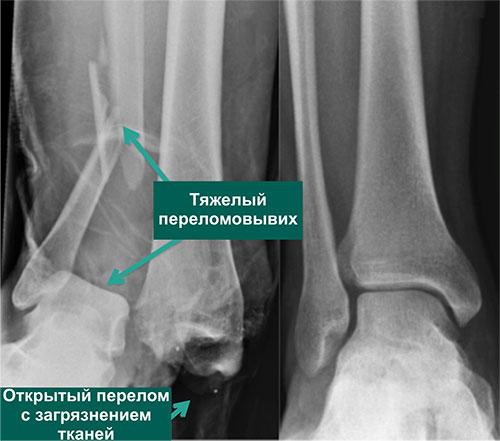
С повреждениями связочного аппарата ситуация аналогична. Голеностоп часто травмируется у спортсменов и молодых, активных людей. У 30-50% из них несвоевременная диагностика или некачественное лечение приводит к хронической нестабильности голеностопного сустава. Она мешает вести активный образ жизни, а со временем и вовсе приводит к инвалидности.
Ранняя диагностика и качественное лечение помогают снизить риск инвалидизации. Более того, повреждения связок, вывихи и переломы гораздо легче лечить вначале, сразу после травмы. При этом шансы восстановить функции голеностопа гораздо выше. А само лечение и реабилитация – менее инвазивны и занимают меньше времени.
Поэтому после травмы лучше сразу же обращаться в хорошую клинику, где применяют самые эффективные алгоритмы диагностики и лечения.
Как восстановить функции голеностопа после травмы
Каким способом врачи будут проводить лечение – зависит от тяжести травмы и характера повреждения сустава. Ведь надрывы связок лечить гораздо легче, чем, к примеру, переломы со смещением или переломо-вывихи. С лечебной тактикой специалисты определяются лишь после обследования пациента, имея полное представление о его состоянии и тяжести травмы.
Для восстановления функций голеностопного сустава используют несколько способов:
- Консервативное лечение. Эффективно при легких травмах, которые не сопровождаются переломами, вывихами и полным разрывом связок. Функции голеностопа восстанавливают с помощью покоя, фиксации эластичным бинтом, обезболивающих и противовоспалительных препаратов, физиопроцедур и ЛФК.
- Гипсовая иммобилизация. Применяют в лечении переломов, при которых нет смещения костных отломком и нестабильности голеностопа. Гипс накладывают и при свежих разрывах и надрывах связок (не позже двух-трех месяцев после травмы). Также гипсовую иммобилизацию используют после остеосинтеза и скелетного вытяжения в качестве завершающего метода лечения.
- Закрытая репозиция с дальнейшей гипсовой иммобилизацией. Применяется при закрытых переломах со смещением. При сопутствующих подвывихах голеностопа ее не рекомендуют использовать из-за высокого риска неудовлетворительного исхода лечения.
- Открытая репозиция с фиксацией погружными конструкциями. Таким путем лечат все открытые и часть закрытых переломов. В некоторых случаях после операции сустав дополнительно фиксируют гипсом.
- Скелетное вытяжение и чрескостный компрессионный остеосинтез. Используются для лечения сложных и застарелых переломов в области голеностопного сустава. Проводится с помощью специальных аппаратов внешней фиксации.
- Хирургическое лечение. Проводится при застарелых повреждениях связок, посттравматическом остеопорозе, тяжелых переломах и переломо-вывихах. Позволяет восстановить функции голеностопа даже тогда, когда другими путями сделать это невозможно.
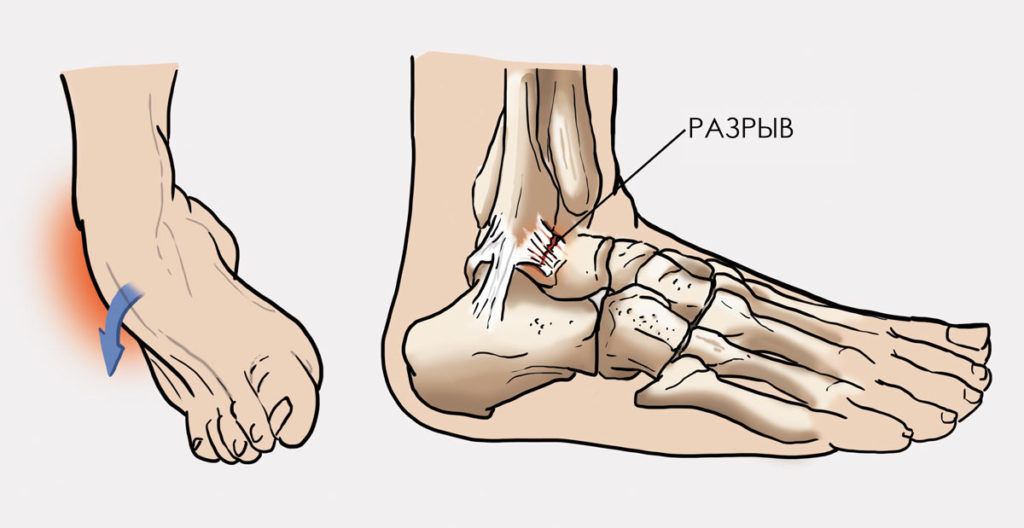
Иммобилизация голеностопа
При полных разрывах и значительных надрывах связок используют гипсовую иммобилизацию или аппараты внешней фиксации. Однако они эффективны только на ранних сроках, пока у человека не успела развиться нестабильность голеностопного сустава. При застарелых травмах, которым больше 2-3 месяцев, эти методы не дают ожидаемого результата.
Если у человека вовремя не обнаружили разрыв связок или он не получил качественного лечения, у него развивается нестабильность голеностопа. В таком случае восстановить функции сустава уже не поможет никакая иммобилизация. И чтобы вернуть трудоспособность, необходимо делать операцию.
Безоперационное лечение переломов
Консервативное лечение возможно лишь когда нет смещения костных фрагментов, а голеностопный сустав остается стабильным. В таком случае больному на 1-2 месяца накладывают гипсовую повязку или предлагают носить ботинок для реабилитационной ходьбы.
Несмотря на доступность и малотравматичность гипсовой иммобилизации она имеет ряд недостатков:
- ограничивает подвижность нижней конечности и затрудняет реабилитацию;
- нарушает периферическое кровообращение;
- вызывает необратимые изменения в нервно-мышечном аппарате голени и стопы.
Чтобы частично нивелировать вред длительной иммобилизации, со второго-третьего дня после наложения гипса человек начинает заниматься лечебной гимнастикой. ЛФК помогает снять отек, улучшить кровообращение в области голеностопа, укрепить мышцы стопы, голени и бедра. А это ускоряет восстановление и препятствует развитию посттравматического остеопороза.
После снятия гипса реабилитация продолжается в течение еще нескольких месяцев. В этот период больному назначают массаж, физиопроцедуры, лечебную физкультуру и т.д. Главная задача этих процедур – укрепить мышцы и связки, улучшить обменные процессы в тканях, нормализовать кровообращение и восстановить функции травмированного сустава.
Закрытая репозиция с дальнейшей гипсовой иммобилизацией
Это распространенный метод лечения, который применяют в основном при переломах лодыжек. Его суть заключается в ручной репозиции костных фрагментов и последующей фиксации голеностопа гипсовой повязкой. Данный метод доступный и малотравматичный, но имеет свои недостатки.
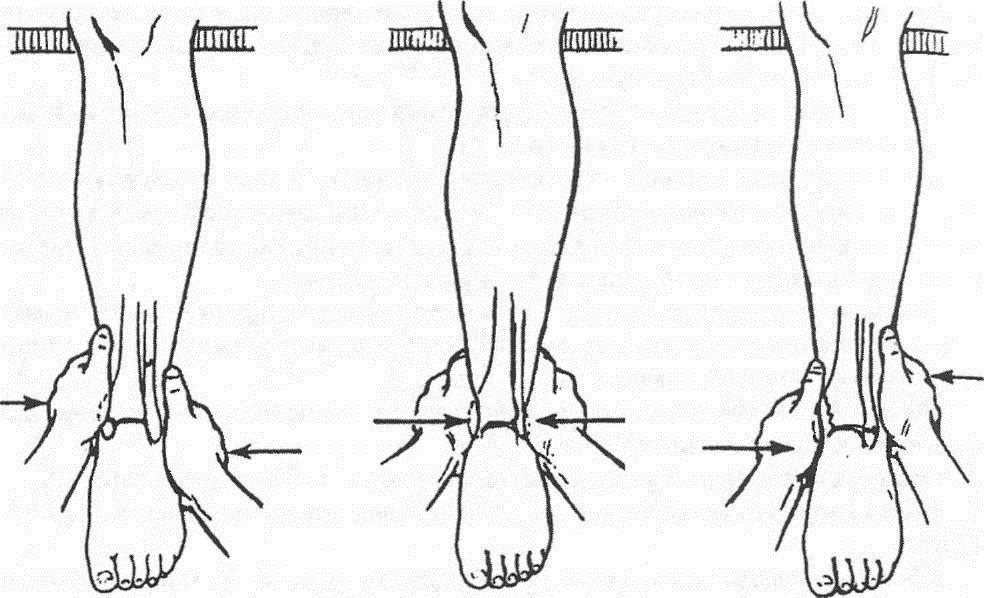
Длительная гипсовая иммобилизация нарушает трофику и ухудшает кровообращение в тканях конечности, вызывая необратимые изменения в нервах и мышцах голени, стопы, голеностопного сустава. Она не обеспечивает достаточно стабильную фиксацию и не гарантирует полную неподвижность отломков. Все это может привести к неправильному сращению костей и образованию ложного сустава.
При сопутствующих вывихах и подвывихах голеностопа закрытую репозицию рекомендуют не использовать. Причина – высокий риск неудовлетворительных результатов лечения.
Самые частые из них:
- послеоперационные контрактуры;
- ложные суставы;
- деформирующий артроз тяжелой степени.
Поэтому многие специалисты предпочитают иной подход к лечению переломов со смещениями. Пациентам трудоспособного возраста они рекомендуют выполнять открытую репозицию с фиксацией костных фрагментов металлоконструкциями. А больным старшей возрастной группы – репозицию под ЭОП-контролем и фиксацию спицами Киршнера.
Открытая репозиция с внутренней фиксацией
Метод применяют для лечения сложных переломов, когда невозможна ручная репозиция отломков и удержание их в нужной позиции с помощью гипса. Чтобы сопоставить костные фрагменты и надежно зафиксировать их, используют погружные элементы и конструкции:
- болты-стяжки;
- винты;
- болты с клеммами-накладками;
- спицы Киршнера;
- болты с гибкой тягой;
- лавсановые ленты и прочее.
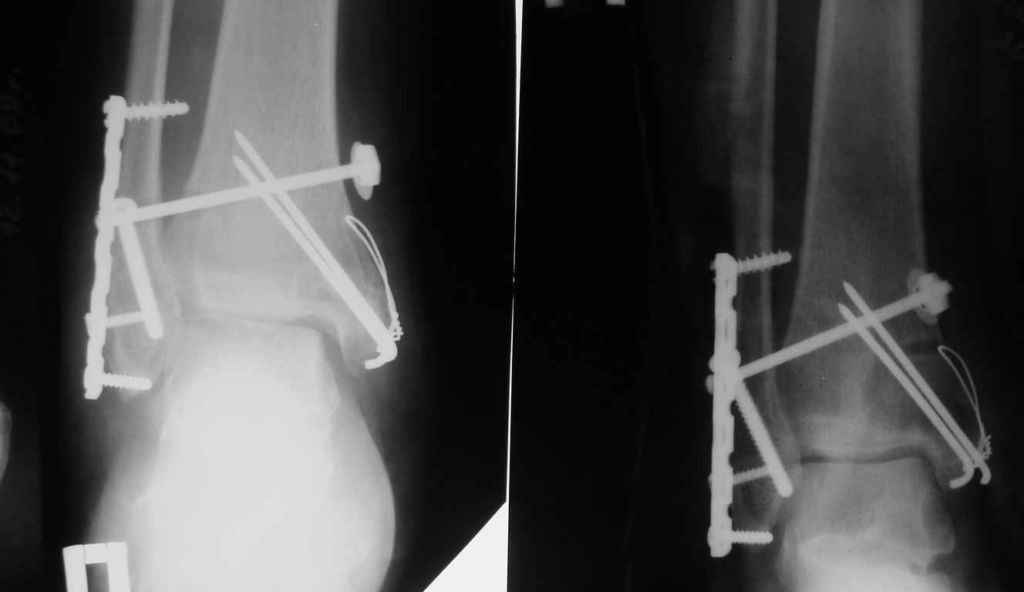
Открытая репозиция обеспечивает одномоментное точное сопоставление отломков и их надежную фиксацию. После операции нередко сохраняется ранняя опороспособность конечности, что позволяет нагружать ее вскоре после операции. И тем не менее многие специалисты уверены, что ни один из методов открытой репозиции не может обеспечить полной неподвижности костных фрагментов. Поэтому после операции пациентам требуется дополнительная гипсовая иммобилизация.
Оперативное сопоставление и фиксация отломков имеет и другие недостатки:
- Травмирование мягких тканей в месте проведения хирургического вмешательства.
- Риск развития инфекционных осложнений.
- Вероятность вторичных смещений отломков из-за несостоятельности фиксаторов.
- Высокая частота развития псевдоартрозов.
В ряде случаев закрытые переломы лучше лечить путем скелетного вытяжения или чрескостного остеосинтеза. Эти методы исключают вмешательство травматолога в естественный процесс заживления. Регенерация ускоряется, поскольку врач не удаляет гематому и не повреждает мышцы, сосуды, надкостницу. А противопоставление отломков и растяжение мягких тканей дополнительно стимулирует регенеративные процессы.
Чрескостный остеосинтез
Сегодня остеосинтез проводят с помощью шарнирно-дистракционных аппаратов и аппаратов для скелетного вытяжения. Методика позволяет надежно зафиксировать костные отломки, что создает идеальные условия для их сращения.

Главное преимущество чрескостного остеосинтеза в том, что он не требует открытого хирургического вмешательства. Недостаток – он не всегда позволяет сопоставить фрагменты костей. Поэтому чрескостный остеосинтез могут комбинировать с операцией. Сначала отломки соединяют хирургическим путем, а зачем кости дополнительно фиксируют аппаратом внешней фиксации.
Реконструктивные операции
С помощью реконструктивных операций лечат застарелые разрывы связок, которые сопровождаются нестабильностью голеностопа. Целостность связок восстанавливают хирургическим путем, после чего сустав фиксируют аппаратом Илизарова. При давности травмы менее 5 месяцев операцию часто делают путем артроскопии. А вот застарелые разрывы требуют открытой реконструкции.
Целостность связок могут восстанавливать:
- местными тканями;
- аллотканями;
- синтетическими эндопротезами.
Пластика местными тканями сопряжена с дополнительной травматизацией донорского участка, поэтому ее выполняют редко. Для восстановления связок чаще используют синтетические ткани или аллосухожилия.
Эндопротезирование и артродез
Операции на голеностопном суставе делают в основном при тяжелом посттравматическом остеопорозе, который сопровождается сильными болями и ограничением подвижности голеностопа.
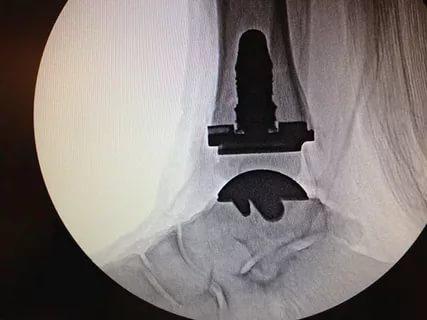
Молодым пациентам чаще выполняют эндопротезирование – замену сустава искусственным эндопротезом. Такая операция позволяет полностью восстановить функции голеностопа. Когда сделать эндопротезирование нет возможности (пожилой возраст, наличие тяжелых сопутствующих заболеваний), больному выполняют артродез – обездвиживание сустава. К этой операции прибегают в крайнем случае.
- Разрывы связок и переломы голеностопа часто случаются в молодом возрасте. Они тяжело поддаются лечению и нередко приводят к инвалидности.
- Свежие травмы лечить намного легче. Чем раньше человек получит медицинскую помощь, тем выше шансы, что функции сустава восстановятся.
- Для лечения травм используют разные методы, начиная консервативным лечением и заканчивая хирургическим.
- Выбор метода лечения зависит от многих факторов. Играет роль тяжесть и давность травмы, нестабильность голеностопа, степень посттравматического остеопороза и т.д.
- Хирургическое вмешательство – радикальный метод лечения. Как правило, операцию делают тогда, когда восстановить функции сустава другими путями невозможно.
Причины растяжения связок голеностопа

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Самые распространенные причины травмирования — спотыкание, подворачивание стопы, падение. В роли провоцирующих факторов выступают:
- ношение обуви на высоких каблуках;
- передвижение по скользкой поверхности;
- занятия активными видами спорта;
- избыточная масса тела;
- гипермобильность суставов;
- предшествующие травмы голеностопа.
Предпосылками к повреждению связок голеностопа становятся предшествующие травмы, воспалительные и дегенеративно-дистрофические суставные патологии, врожденные или приобретенные аномалии строения ног, например, плоскостопие или вальгусная деформация стопы.
Строение и функции голеностопа
Голеностоп формируют три кости:
- Большая берцовая.
- Малая берцовая.
- Таранная (располагается снизу).
Каждая из них соединяется множеством связок, которые объединены в одной из трех групп. Они обеспечивают необходимую подвижность голеностопа и сопротивляемость ежедневным внешним нагрузкам. Но также в укреплении и стабилизации стопы принимают участие мышечные волокна. Они препятствуют возникновению таких проблем, как вывих и разрыв связок голеностопа.
Важно понимать, что малоподвижный образ жизни снижает эластичность соединений. В результате это приводит к тому, что даже незначительные нагрузки провоцируют разрыв связок голеностопного сустава.
Последний, в свою очередь, выполняет следующие функции:
- Сгибательную и разгибательную.
- Обеспечивает подвижность человека.
- Отвечает за выработку синовиальной жидкости.
- Позволяет стопе вращаться.
- Гасит удар при соприкосновении конечности с поверхностью.
- Удерживает равновесие при передвижении по наклонной траектории за счет смещения стопы в плоскости.
Все сказанное свидетельствует в пользу того, что при растяжении связок голеностопа нарушается двигательная активность человека.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! >>>
Ознакомьтесь с отзывами пациентов прошедших лечение за рубежом. Для того чтобы получить информацию о возможности лечения Вашего случая, оставьте нам запрос на лечение по данной ссылке.
Артроз тазобедренного сустава представляет собой заболевание, при котором происходит разрушение костной и хрящевой ткани. По-другому болезнь называется коксартроз. В 70% случаев заболевание появляется в результате естественного старения организма после 40 лет. Молодые люди могут заболеть артрозом после интенсивных спортивных занятий или травм.
Как вылечить тазобедренный сустав
Тазобедренные суставы являются самыми большими сочленениями в организме человека, на них приходится основная нагрузка. Поэтому чаще всего именно они повреждаются, развивается деформирующий артроз. Лечение тазобедренного сустава необходимо проводить как можно раньше, иначе потребуется проведение операции. Кроме того запущенное заболевание грозит ранней инвалидностью.
Причины
Надрыв связок происходит при беге или ходьбе по неровной местности, при ношении высоких каблуков, при занятиях спортом (легкая атлетика, футбол, горнолыжный спорт), в ситуациях, когда до предела повышается нагрузка, которую связки способны выдержать. Они могут повредиться при подворачивании стопы внутрь (большеберцовая, или дельтовидная группа связок) или наружу (малоберцовая группа), чаще всего происходит надрыв наружной группы.
Вывих легкой степени, лечение
При вывихе I степени происходит частичный надрыв волокон, которые входят в состав связок. Появляется небольшой отек, боль при ходьбе, нагрузке на ногу, надавливании на сустав. Несмотря на опухание лодыжки, болевые ощущения, способность сустава к движению сохраняется.
- Воздействие холодом на поврежденный очаг – для этого на 15-20 минут к суставу прикладывают лед, пользуется специальными гипотермическими пакетами, которые покупают в аптеке, или берут обычный пакет с замороженными овощами, бутылку, заполненную снегом и льдом. Такая процедура особенно эффективна в первые часы после травмы;
- Неподвижная фиксация – фиксирование производят с помощью тугой повязки или применяют специальный сапожок – ортез. При отсутствии этих средств подойдет обычный марлевый бинт, платок, шарф, кусок ткани. Иммобилизацию проводят строго под прямым углом, пальцы и пятку оставляют свободными, следят, чтобы повязка не нарушала нормального кровообращения;
- Стопе должен быть обеспечен полный покой, нельзя наступать на ногу, делать любые движения повреждённым суставом.
Через два-три дня, когда стихает острая боль, разрешается применять согревающие компрессы, тёплые ванночки, разогревающие мази, положительное влияние оказывают йодная сетка и парафиновая аппликация.
Лекарственное обезболивание и физиопроцедуры используются при выраженном болевом синдроме, но обычно для снятия боли достаточно иммобилизации и криотерапии. Снимать повязку можно только в том случае, когда даже незначительная нагрузка не вызывает болезненной реакции. Обычно для этого должно пройти две-три недели после повреждения.
Основные причины возникновения
Чаще артроз голеностопа проявляется у людей с лишним весом, спортсменов. Потому как на сустав приходится большая часть нагрузки при ходьбе, беге, силовых тренировках. Он выдерживает определённые нагрузки, но когда нагрузка велика сустав не выдерживает, начинают проявляться симптомы. Он не способен противостоять физическим нагрузкам. Наибольшая нагрузка приходится на ноги, поэтому чаще артроз поражает суставы нижних конечностей.
Причиной высокого риска развития артроза голеностопного сустава у женщин является ходьба на высоких каблуках, вследствие чего на большой палец ноги идёт сильная нагрузка, что даёт начало заболеванию.
Чрезмерные физические нагрузки на голеностоп связаны с занятием спортом. Из-за нагрузок хрящи стареют, теряют эластичность, трескаются. Когда хрящ трескается, в трещине откладываются соли, которые приводят к разрушению.
Артроз голеностопного сустава — заболевание, полученное вследствие тяжёлых травм, избыточного веса. Причины болезненного процесса:
- наследственная предрасположенность;
- врождённое нарушение работы сустава;
- воспаление мелких суставов;
- неправильный обмен веществ;
- диабет;
- анемия;
- отложение солей.
Данные характеристики относятся и к артрозу коленного сустава.
Симптомы артроза голеностопа
Артроз голеностопного сустава, который еще называют крузартрозом, протекает с симптоматикой, типичной для болезни артроз. Набор симптомов и степень их выраженности зависит от стадии развития заболевания. Разрушение хрящевой ткани при артрозе не сопровождается болевыми ощущениями, поскольку в ней нет нервных окончаний. Поэтому 1 степень артроза часто протекает бессимптомно, пациента могут беспокоить повышенная утомляемость, утренняя скованность в суставах и боли в ногах после физических нагрузок. Но поскольку боли умеренные и кратковременные, к врачу обращаются редко.
На 2 стадии симптоматика артроза становится более выраженной:
- боли в суставе возникают при незначительных нагрузках и долго не проходят;
- возможны болевые блокады – сопровождающееся острой болью заклинивание сустава из-за попадания в суставную щель свободного тела;
- движения ногой в пораженном суставе ограничены;
- суставы хрустят;
- возможна отечность тканей, покраснение кожи над суставом, местное повышение температуры, эти признаки указывают на осложнение артроза синовитом;
- прогрессирует гипотрофия мышечной ткани, уменьшается обхват голени;
- из-за ослабления мышц и связок вокруг сустава могут происходить вывихи, подвывихи.
Дегенеративно-дистрофические изменения, которые происходят в суставе при артрозе, необратимы. Когда болезнь вступает в последнюю стадию, суставной хрящ разрушен, а костная ткань подверглась значительным изменениям. Суставные площадки костей уплотнились, по краям выросли костяные шипы – остеофиты. Синовиальная оболочка вырабатывает меньше внутрисуставной жидкости, ее состав и вязкость изменяются из-за воспалительных процессов.
Из-за исчезновения амортизирующей прокладки между костями сустава и уплотнения костной ткани происходит сдавливание мелких кровеносных сосудов, раздражение нервных окончанию. Поэтому даже в состоянии покоя ощущается сильная боль. Поскольку под нагрузкой она увеличивается, пациенты с артрозом голеностопного сустава стараются меньше нагружать больную ногу, походка становится прихрамывающей.
Недостаток естественной смазки, разрастание остеофитов и мышечная слабость приводят к выраженному ограничению объема движений в суставе. Краевые костные разрастания выпячиваются сквозь мягкие ткани, сустав деформируется, ось голени искривляется. Диагностируется выраженное нарушение двигательной и опорной функций ноги.
Какие причины приводят к растяжению?
Первопричина получения травмы голеностопа — это нахождение ноги в неправильном положении, когда она заворачивается во внутреннюю сторону. Есть и другие факторы, которые приводят к растяжению:
- супинация либо высокий свод стопы;
- слаборазвитые мышцы стоп и малоберцовые, что нередко возникает на фоне интенсивных тренировок на другие мышечные группы, когда основное внимание приходится на жим лежа и занятия на тренажерах в ущерб нижним конечностям;
- в противовес предыдущему пункту связки могут слабеть в результате минимальной активности человека, что приводит к их размягчению, когда кости плохо удерживаются вместе;
- диспропорция размера и непропорциональный рост костей;
- нарушение нейромышечного соединения, которое приводит к непроизвольному подворачиванию голеностопа;
- получение незначительного растяжения связок и мышц в прошлом, что делает голеностоп неустойчивым и слабым.
Нередко связки подвержены постоянному растяжению у людей, неправильно совершающих шаги — разворачивающих или подворачивающих стопу внутрь или наружу под большим градусом. Подобная привычка ходить делает голеностопный сустав ослабленным, а связки в конечном итоге неизбежно травмируются.
Артроз голеностопного сустава
Основной причиной развития артроза голеностопного сустава являются травмы. В результате переломов лодыжек, повреждений связок голеностопного сустава запускаются процессы, приводящие к разрушению суставного хряща, что со временем проявляется значительной болью и ограничением движений в суставе. Значительно реже артроз в голеностопе может вызывать ревматоидный артрит, различные инфекции, остеонекроз, а также некоторые виды артропатий.
Артроз голеностопного сустава — достаточно распространенная патология. Бурное развитие хирургии в последние десятилетия, внедрение в практику малоинвазивных операций, разработка новых лекарственных препаратов и методов консервативного лечения позволило врачам значительно улучшить качество жизни пациентов с артрозом и вернуть многих из них к полноценной повседневной деятельности и спорту.
В этой статье мы расскажем вам о причинах и факторах, способствующих развитию артроза голеностопного сустава, о его основных симптомах и способах диагностики. Подробно остановимся на консервативных и оперативных методах лечения этого заболевания, в том числе наиболее современных и малоинвазивных.
Голеностопный сустав образован соединением малоберцовой, большеберцовой и таранной кости. Образно голеностопный сустав можно сравнить с вилкой, сформированной лодыжками, внутри которой находится блок таранной кости.
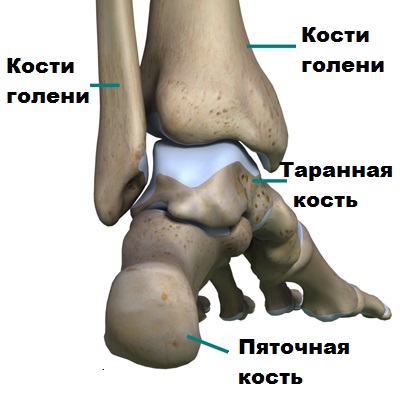
Благодаря такой анатомии голеностопный сустав и стопа функционируют вместе как одно целое, обеспечивая надежную опору телу человека. Стабильность голеностопа создают мощные боковые связки, расположенные по внутренней и наружной поверхности сустава. Связки прочно удерживают кости голени и стопы вместе.
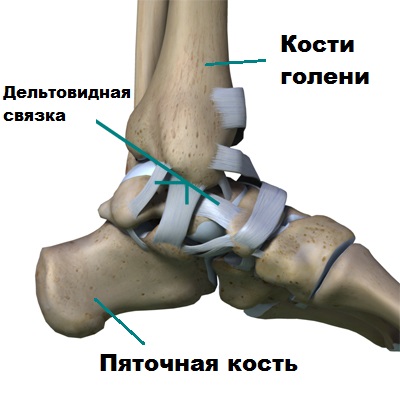
Разрывы связок голеностопа или их постоянные растяжения увеличивают подвижность блока таранной кости в вилке сустава, что со временем приводит к повреждению суставного хряща и развитию артроза.
Суставной хрящ покрывает сочленяющиеся концы таранной кости и лодыжек и обеспечивает плавные и безболезненные движения в суставе. Суставной хрящ по строению очень прочный и гладкий. Для улучшения скольжения костей в суставе, хрящ дополнительно смазывается специальной жидкостью, которая называется синовиальной.
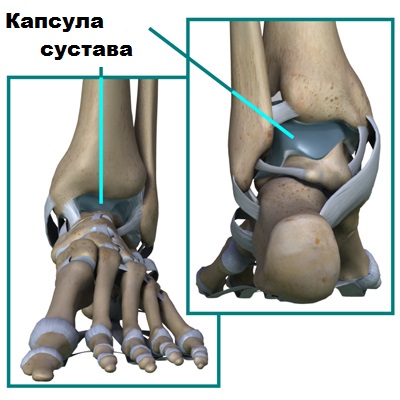
Синовиальную жидкость продуцирует синовиальная оболочка, которая выстилает изнутри капсулу сустава.
Больные обычно предъявляют жалобы на боль в области голеностопа без четкой локализации, которая развивается постепенно и нарастает в зависимости от степени повреждения суставного хряща.

Обычно пациент сообщает врачу о ранее перенесенных травмах и даже операциях на голеностопном суставе. Некоторые больные отмечают наличие у них системных заболеваний, таких как сахарный диабет, аутоиммунные и воспалительные болезни.
На начальных стадиях артроза боли у пациента возникают после длительной нагрузки и проходят в покое.
При выраженном артрозе пациент испытывает нестерпимую боль в покое и даже во сне. Больные могут отмечать щелчки или хруст при движениях. В запущенных случаях артроза обращает на себя внимание деформация голеностопного сустава.
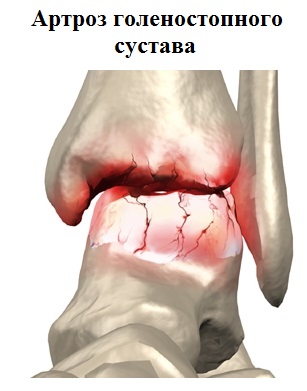
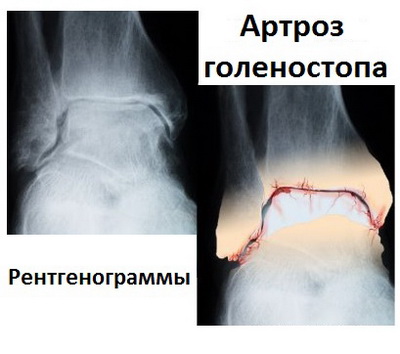
Обычные рентгенограммы дают возможность наилучшим образом увидеть деформацию голеностопного сустава и позволяют оценить стадию артроза. При артрозе суставная щель постепенно сужается, а также формируются разрастания костной ткани (остеофиты) по краям берцовой и таранной кости.
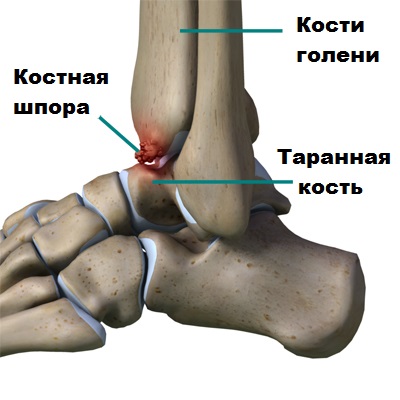
Нередко наряду с остеофитами на снимках выявляются кисты и участки склероза костей. Это свидетельствует о тяжелой степени дегенерации сустава.
Отличным дополнением к рентгенографии, особенно при планировании операции, служит компьютерная томография, позволяющая получить 3D-изображение сустава.
Больному с артрозом голеностопного сустава, особенно на начальных стадиях, необходимо проведение консервативного или безоперационного лечения. Консервативное лечение включает в себя назначение противовоспалительных и обезболивающих препаратов. Также пациенту необходимо изменить свою повседневную физическую активность. Следует ограничить осевую нагрузку на сустав, особенно связанную с бегом и прыжками. Это поможет уменьшить болезненность в области сустава. Также важно подобрать пациенту удобную ортопедическую обувь, изготовить индивидуальные стельки и зафиксировать голеностопный сустав специальной ортезной повязкой.
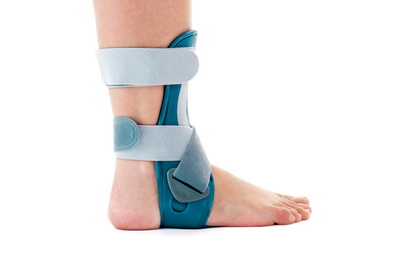
Все эти несложные процедуры позволят разгрузить голеностопный сустав при ходьбе и уменьшить проявления артроза. Применение внутрисуставных инъекций препаратов гиалуроновой кислоты, введение в полость сустава обогащённой тромбоцитами плазмы (PRP), особенно на начальных стадиях артроза, может облегчить симптомы поражения голеностопного сустава.
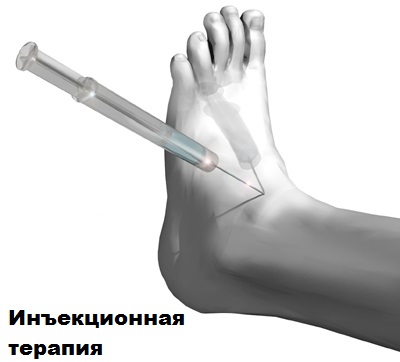
При сильном воспалении допускается введение в полость сустава глюкокортикоидов. Глюкокортикоиды способны значительно уменьшить воспаление и боль в голеностопном суставе.
При отсутствии эффекта от проводимого консервативного лечения, а также при наличии признаков тотального разрушения голеностопного сустава может быть показана операция.
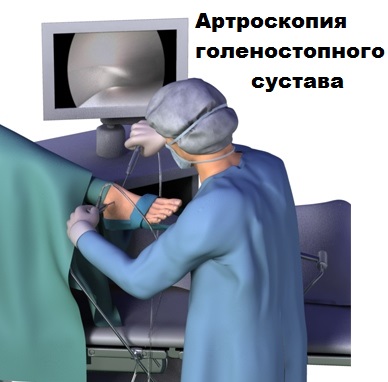
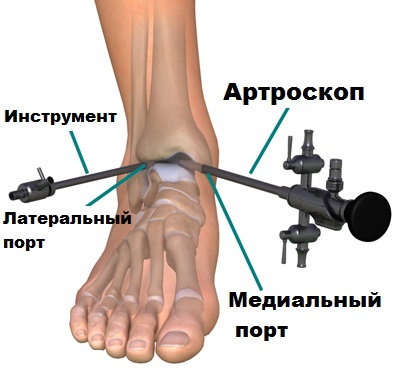
На голеностопном суставе при определенных стадиях артроза могут выполняться малоинвазивные оперативные вмешательства с применением метода артроскопии.
Как говорилось ранее, при артрозе голеностопного сустава по краям костей формируются костные шипы или остеофиты. Крупные остеофиты при движениях в стопе и голеностопе могут соударяться друг с другом и вызвать болевой синдром у пациента. Подобные остеофиты обычно образуются по передней поверхности сустава.
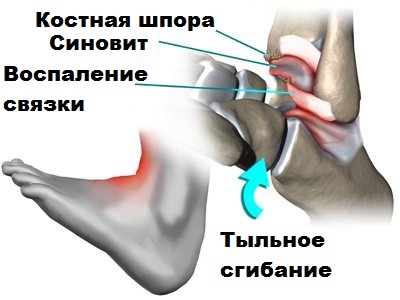
Современное оборудование позволяет нам через прокол кожи ввести в полость голеностопа небольшую видеокамеру и осмотреть сустав изнутри. При выявлении костных разрастаний, остеофитов, с помощью специального костного микро-бора так же через проколы кожи врачи могут удалить лишнюю костную ткань.
Во время операции из полости сустава удаляются свободные хрящевые и костные тела, которые образуются в голеностопном суставе при артрозе и вызывают боли и периодические блокады при движениях.
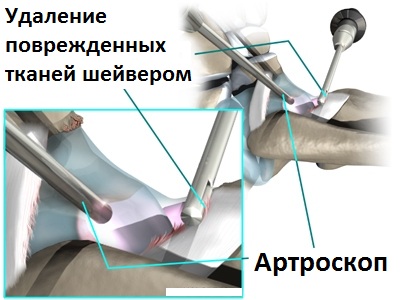
Проведение санационной артроскопии голеностопного сустава в комбинации с последующим введением в его полость препаратов гиалуроновой кислоты может облегчить состояние пациента с артрозом на срок вплоть до 3-5 лет. Операция очень хорошо переносится пациентом и практически не требует нахождения пациента в стационаре.
При тотальном поражении хряща голеностопного сустава (артрозе четвертой стадии), нередко сопровождающимся сильной деформацией сустава, приходится прибегать к операции по артродезу сустава.
Преимуществом артродеза голеностопного сустава является возможность значительного уменьшения выраженности болевого синдрома при артрозе с возвращением больного к нормальной повседневной жизни.
Недостатком артродеза голеностопного сустава является потеря подвижности в нем. Функция голеностопного сустава после артродеза переносится на другие суставы стопы.
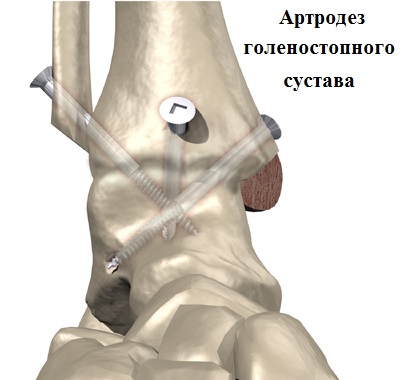
В общем, даже несмотря на то, что голеностопный сустав в результате операции замыкается, долгосрочные результаты подобного хирургического вмешательства, согласно современным исследованиям, более чем хорошие.
Ранее операция по артродезу голеностопного сустава выполнялась открыто, с использованием широких кожных разрезов, иногда даже нескольких, и сопровождалась сильным болевым и отечным синдромом в послеоперационном периоде. Эволюция хирургических технологий закономерно привела к тому, что сегодня операция по артодезированию голеностопного сустава может выполняться малоинвазивно, или артроскопически, через небольшие проколы кожи.
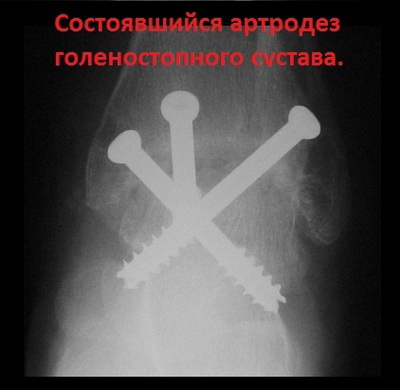
Преимущества артроскопического артродеза голеностопного сустава очевидны. Это и менее выраженный болевой синдром после операции, и более приемлемые, с косметической точки зрения, разрезы, и относительно меньшая травма здоровых мягких тканей во время операции.
Однако артроскопический артродез по сравнению с открытой операцией является гораздо более сложным, с технической точки зрения, вмешательством и требует высокой квалификации хирурга.
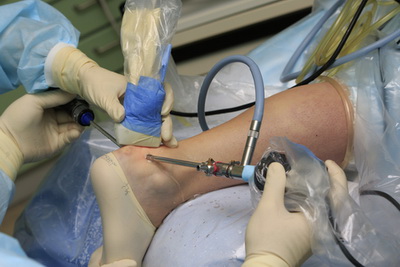
После операции пациенту рекомендуется возвышенное положение конечности и фиксация стопы и нижней трети голени в специальном бандаже. Нагрузка на конечность исключается в течение 8-10 недель.
Клиника травматологии и ортопедии — это центр инновационных технологий, помогающий пациентам со всей России и стран ближнего зарубежья. Мы сотрудничаем с кафедрами лучших медицинских ВУЗов Москвы, а также профессорами клиник Европы. Наша клиника использует новейшие разработки и достижения в области медицины. Специалисты клиники обеспечивают оказание медицинских услуг на самом высоком уровне по специальностям травматология-ортопедия и артрология.
Клиника травматологии и ортопедии оснащена самой современной аппаратурой от компаний с мировым именем.
Для диагностики и проведения лечебных процедур и операций мы используем оборудование экспертного уровня. Стационар клиники состоит из стандартных четырехместных и улучшенных одно- и двухместных палат с опытным и вежливым персоналом.
Клиника травматологии и ортопедии — это высокое качество медицинских услуг и профессионализм специалистов.
Артроскопический артродез голеностопного сустава при тяжелом артрозе
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
- Местная анестезия
- Локальное введение расствора глюкокортикоида (Дипроспан)
PRP-терапия, плазмолифтинг при заболеваниях и травмах голеностопного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Артроскопическое лечение артроза голеностопного сустава — 39500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция, хондропластика, коабляция поврежденных участков хряща при необходимости
- Расходные материалы
* Анализы для операции в стоимость не входят
Артроскопический артродез голеностопного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция
- Расходные материалы
- Импланты (винты и пластины) от ведущих зарубежных производителей
* Анализы для госпитализиации и послеоперационный ортез в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Перевязка, снятие послеоперационных швов
Читайте также:


