Вытяжение ноги при артрозе
Врачи рекомендуют производить вытяжение сустава при запущенной стадии посттравматического коксартроза или дистрофическом поражении коленного сочленения. Аппаратная тракция проводится квалифицированным специалистом. Самостоятельное выполнение процедуры может привести к ухудшению состояния. При болезнях суставов стоит комбинировать технику мобилизации с лечебным массажем и физическими упражнениями.

Тракция сустава: оперативная медицинская процедура
Процесс вытяжения является процедурой мануальной терапии, которая показана при запущенных патологических состояниях опорно-двигательного аппарата. Назначается совместно с приемом хондропротекторов и массажем. Пораженная область подвергается вытяжению для увеличения дистанции между суставными поверхностями и минимизации нагрузки на хрящевую и костную ткань. После проведения процедуры отмечаются следующие улучшения:
- увеличение подвижности сустава;
- снятие болевого синдрома;
- исчезновение мышечного спазма;
- ускорение регенерации хрящей.
При коксартрозе на начальных этапах развития мануальные терапевты проводят манипуляцию — резкое движение для мгновенного и кратковременного купирования симптомов.
Показания к проведению процедуры
Лечащий врач может назначить тракцию при следующих патологических нарушениях в суставах:
- Артроз:
![]()
Врач назначает вытяжку при запущенной стадии болезни.- тазобедренного сустава (ТБС);
- колена.
- Артрит.
- Протрузия межпозвонковых дисков.
- Образование костных выростов.
- Компрессионные корешковые синдромы.
- Начальные стадии болезни Бехтерева.
- Заболевания спинномозговых нервов.
Как проводится вытяжение?
При патологических изменениях в суставной и костной ткани необходимо пройти не менее 4-х циклов лечения. При артрозе тазобедренного и коленного сустава больному назначают 10—12 лечебных сеансов подряд в течение 2-х недель. Затем делают перерыв на 3 месяца, и цикл повторяют. Сокращение интервалов между процедурами проводится только по рекомендации лечащего врача.
Сеансы запрещено проводить в домашних условиях самостоятельно, так как для точного проведения манипуляций необходимо специальное медицинское образование, оборудование и соблюдение правил антисептики. Во время лечения используют аппараты или ручное вытяжение для растягивания суставной сумки и функциональной разгрузки перенапряженных участков. Мышцы также расслабляются, и спазм исчезает.
Квалифицированный специалист проводит лечебный сеанс по следующей схеме:
- Пациент ложится спиной на твердый специальный стол, к которому его пристегивают ремнями.
- С помощью аппарата нога вытягивается вперед и вверх, за счет чего пораженный сустав растягивается по оси туловища.
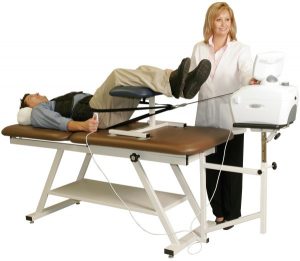
Длительность процедуры зависит от состояния больного.
Процедура может выполняться мануальным терапевтом при помощи массажно-силового воздействия руками, без использования специального оборудования в такой очередности:
- Больной укладывается спиной на твердую ровную кушетку.
- Мануальный терапевт плотно обхватывает ногу и производит расшатывание в разные стороны. Связки и мышцы также вытягиваются и расслабляются, а сустав временно получает свободное пространство.
- Пациент, следуя наставлениям врача, напрягает разные группы мышц нижней конечности, оказывая сопротивление вытяжению.
- Длительность процедуры — 15—20 мин. Интенсивность нажатия может варьироваться.
Согласно статистическим исследованиям, ручная техника более эффективна.
Противопоказания к вытягиванию сустава
Не стоит проводить лечение тракцией при следующих состояниях организма:
- психические заболевания;
- ишемическая болезнь сердца;
- острая дыхательная недостаточность;
- обострение хронических заболеваний;
- внутренние и внешние кровотечения;
- злокачественные новообразования с метастазами;
- возраст более 65—70-ти лет;
- период беременности;
- повышенная хрупкость костной ткани.
Перед применением лечебной процедуры больному показана консультация лечащего врача и сбор анамнеза заболевания и жизни. В периоды обострения воспалительных патологий суставов, которые сопровождаются лихорадкой, предлагается отложить сеанс вытягивания до фазы ремиссии. Ухудшение состояния больного после процедуры свидетельствует о неправильности проведения тракции. Пациенту рекомендуется сменить мануального терапевта.
Своевременное лечение артроза — возможность избежать тяжелых осложнений в виде постоянных болевых синдромов в области колена или полной утраты подвижности сустава.
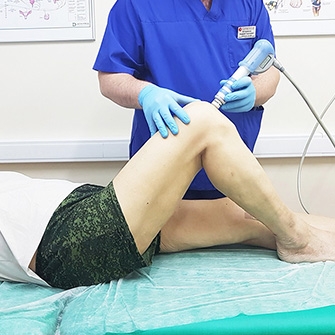
Процедуры ударно-волновой терапии призваны помочь разрушить солевые отложения, снять боль, повысить подвижность сустава, улучшить кровообращение в проблемной зоне.
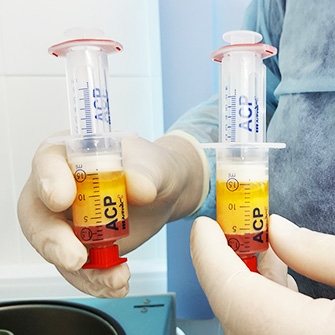
Внутрисуставное введение лекарственных препаратов может быть актуальным для восстановления разрушенного хряща сустава и его смазки, стимулирования регенерации тканей.
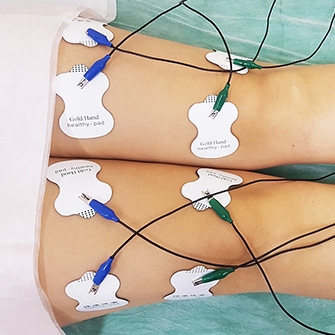
Электростимуляция дает возможность устранить болевые ощущения и восстановить мышечный тонус с помощью воздействия электрическими импульсами.
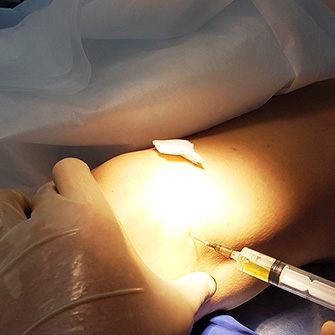
Внутрисуставное ведение лекарственных препаратов непосредственно в патологический очаг призвано помочь ускорить эффект лечения, устранить острые боли, снять отек и воспаление.
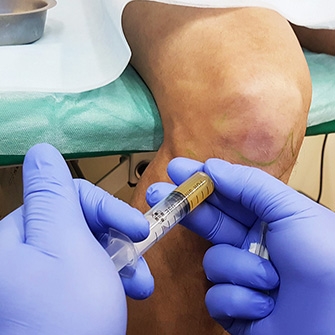
Как это может помочь и в каких случаях может применяться.
Здоровый человек воспринимает способность к ходьбе и бегу как нечто естественное и простое. Но те, кому доводилось сталкиваться с болезнями опорно-двигательного аппарата, знают, сколько жизненных сложностей несет временное или постоянное ограничение подвижности. Между тем каждый второй человек старше 50-ти лет страдает от воспаления суставов, а артроз коленного сустава — одна из главных причин потери трудоспособности у российских женщин и мужчин.
Причины артроза коленного сустава
Это крайне распространенная патология, которая чаще встречается у женщин преклонного возраста, страдающих избыточным весом. Однако порой деформирующий остеоартроз наблюдается и у молодых подтянутых мужчин: толчком к развитию заболевания становится спортивная травма, вызванная избыточными нагрузками в тренажерном зале.
Помимо этого, гонартроз возникает по следующим причинам:
- переломы ног и вывихи коленных суставов;
- травмы менисков;
- воспалительные заболевания суставов (ревматизм, подагра, болезнь Бехтерева и т.д.);
- нарушение обмена веществ;
- врожденная слабость связочного аппарата (гипермобильность суставов);
- наследственная предрасположенность к артрозу коленного сустава.
Гонартроз может развиться у любого из нас — эксперты отмечают, что это следствие (как ни парадоксально) увеличения средней продолжительности жизни населения: наши суставы выходят из строя раньше, чем мы ощущаем себя пожилыми людьми и отказываемся от активности.
Артроз никогда не возникает внезапно. Первый симптом, возникающий задолго до разгара болезни, — незначительные боли в колене при ходьбе, усиливающиеся при подъемах и спусках по лестнице. Неприятные ощущения, как правило, появляются в начале движения, исчезают после непродолжительной прогулки, а после длительной нагрузки на сустав — возвращаются вновь.
Со временем, если артроз не лечить, симптомы усугубляются — боль становится непрерывной, движения в коленном суставе все больше ограничиваются, а колено увеличивается в размерах. Врачи советуют не тянуть с визитом в больницу уже при появлении первых неприятных ощущений. Это позволит обойтись без длительного и дорогостоящего лечения: при развитии заболевания избавиться от него становится все сложнее.
Выделяют три степени артроза коленного сустава:
- 1 степень гонартроза — это промежуток от первых симптомов болезни до появления костных деформаций, которые заметны при осмотре или на рентгеновских снимках. При этом колено может изменить свою форму и в первые месяцы артроза, но за счет скопления жидкости в суставе (это явление называется синовитом). 1 степень гонартроза преимущественно характеризуется болью разной интенсивности, возникающей при движении.
- 2 степень артроза коленного сустава сопровождается неприятными ощущениями при малейших нагрузках, хрустом в колене при ходьбе и приседаниях и уменьшением подвижности сустава. На рентгене видны разрастания костной ткани по краям сустава и сужение суставной щели. Внешне колено при 2 степени гонартроза также выглядит деформированным и увеличенным в размерах.
- При 3 степени гонартроза хрящевой ткани внутри сустава почти не остается, а при тяжелой форме остеоартроза кости срастаются между собой, что приводит к полной обездвиженности больной ноги. Человеку с таким заболеванием сложно принять положение, в котором боль стихает — нарушается сон, а без костыля или палки передвигаться становится невозможно.
Установить степень артроза коленного сустава способен только врач после изучения рентгенограммы: известны случаи, когда слабовыраженные симптомы, характерные для первой степени, сопровождаются далеко зашедшим разрушением внутрисуставного хряща.
Если диагностика выявила гонартроз, необходимо ответственно подойти к предстоящему лечению. Не стоит рассчитывать, что компрессы или мази из ближайшей аптеки позволят решить проблему — эта болезнь требует комплексного подхода и соблюдения рекомендаций специалиста.
Лекарственные препараты важны в лечении гонартроза, особенно в ситуациях, когда требуется экстренно снять симптомы острой боли и уменьшить воспаление. С этой целью врачи назначают нестероидные противовоспалительные средства (НПВС): диклофенак, индометацин, нимесулид и другие. Для борьбы с тяжелым воспалительным процессом назначаются стероиды, а для улучшения состояния хрящевой ткани — хондропротекторы и сосудорасширяющие лекарства. Все эти препараты прописывают как в таблетированной форме, так и в виде кремов, мазей, инъекционных растворов (при любой степени тяжести артроза коленного сустава).
Отдельного упоминания заслуживает метод плазмолифтинга — введение обогащенной тромбоцитами плазмы крови пациента в пораженный артрозом коленный сустав. Эта методика успешно применяется в спортивной медицине, где особое внимание уделяется быстрому восстановлению опорно-двигательного аппарата.
Операционные вмешательства различной степени инвазивности призваны не только облегчить симптомы болезни, но и устранить ее причины.
- Пункция. Чтобы избавиться от лишней жидкости в полости сустава, хирурги прибегают к пункции — такое малоинвазивное вмешательство уменьшает воспаление и восстанавливает подвижность колена.
- Артроскопия. Если артроз требует проведения хирургической операции (обычно — при 2 степени тяжести), она может быть выполнена эндоскопически — эта методика не требует рассечения полости сустава, а все манипуляции осуществляются тонкими гибкими инструментами под контролем микровидеокамеры. Артроскопия подразумевает очистку суставных поверхностей от фрагментов разрушенной хрящевой ткани.
- Околосуставная остеотомия — более травматичное вмешательство. В ходе операции одна из костей, формирующих коленный сустав, распиливается, а затем фиксируется вновь, но уже под другим углом. Такой подход позволяет перераспределить нагрузку на колено, что снижает болевой синдром и повышает подвижность колена. Околосуставная остеотомия применяется обычно при 1 и 2 степени остеоартроза коленного сустава.
- Эндопротезирование подразумевает замену коленного сустава на биосовместимую конструкцию, обеспечивающую прежний объем движений. Это сложное хирургическое вмешательство требует продолжительной реабилитации, поэтому, как правило, на него решаются пациенты с 3 степенью гонартроза.
Но все же любая операция — серьезное испытание для организма, поэтому люди, страдающие артрозом коленного сустава, предпочитают консервативное лечение. Практика показывает, что физиотерапевтические и кинезиологические методы, а также изменение образа жизни приводят к ощутимому улучшению, с минимизацией использования фармацевтических препаратов.
- Ударно-волновая терапия (УВТ) применяется в российских клиниках уже 20 лет. В ходе процедуры врач воздействует на пораженную область аппаратом, генерирующим радиальные акустические волны (2000–4000 импульсов на одну процедуру). Терапевтический эффект достигается за счет активации кровоснабжения в области сустава и стимуляции процессов восстановления костной и хрящевой тканей.
- Миостимуляция подразумевает воздействие на окружающие сустав мышцы импульсами слабого тока, благодаря чему увеличивается подвижность в больной ноге, стихают боли, повышается выносливость к физическим нагрузкам.
- Фонофорез — комбинация ультразвуковой терапии и воздействия лекарственных средств, которая весьма эффективна при гонартрозе. Известно, что в норме через кожу всасывается всего 5–7% препарата в форме мази, геля или крема. При фонофорезе высокочастотные вибрации разогревают ткани коленного сустава и улучшают усваивание лекарства, что дает возможность сэкономить на дорогих медикаментах, получив при этом хороший результат.
- Озонотерапия. Воздействие активным кислородом на ткани обладает противовоспалительным и обезболивающим эффектом, посредством чего при артрозе коленного сустава можно отказаться от приема гормональных препаратов или снизить их дозировку.
Консультация с диетологом и последующее лечение избыточного веса и ожирения — эффективное дополнение основных методов борьбы с артрозами любой локализации. Похудение снимает нагрузку на суставы и облегчает занятия ЛФК у тучных людей. Нередко радикальное лечение ожирения — бариатрическая операция — позволяет снять диагноз у людей, долгие годы страдавших гонартрозом.
Врачи-ортопеды рекомендуют подумать о здоровье коленей еще до того, как вы впервые ощутите боль в этой области. Рекомендации просты: следить за весом, тщательно выбирать подходящую обувь, рационально подходить к физическим тренировкам, заниматься плаванием (оно снимает нагрузку со всех суставов одновременно), избегать переохлаждения ног и отказаться от курения.
Боли в суставах — повсеместная проблема пациентов и молодого, и зрелого возраста, поэтому многие московские клиники предлагают разнообразные услуги по лечению артроза коленного сустава и других заболеваний опорно-двигательного аппарата. Залог победы над гонартрозом — рациональный выбор медицинского учреждения, ведь без грамотного врача и современного оборудования вы рискуете бессмысленно потратить и деньги, и время, тогда как болезнь продолжит прогрессировать. Аргументами в пользу клиники являются приемлемые цены в прейскуранте, ее репутация и отзывы пациентов, месторасположение, арсенал предлагаемых методик и условия обслуживания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-013822 от 27 января 2017 года, выдана Департаментом здравоохранения города Москвы.
Артроз тазобедренных суставов, или коксартроз – хроническое, неуклонно прогрессирующее заболевание, сопровождающееся выраженными болевыми ощущениями и нарушениями подвижности. Лечение коксартроза представляет собой комплекс мер, направленных на облегчение состояния больного и сохранение двигательной функции. Одним из способов снять боль и облегчить нагрузку на сустав является вытяжение тазобедренного сустава при помощи мануальных практик или аппаратной тракции. Хотя эффективность и целесообразность подобных методик признается не всеми представителями медицины, многие пациенты отмечают улучшение состояния после проведения процедур.
Цели и задачи вытяжения тазобедренного сустава при коксартрозе
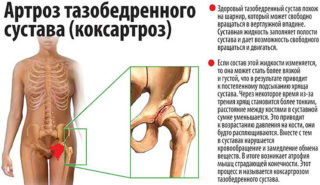
Артроз тазобедренного сустава – заболевание, при котором в суставной ткани происходят дегенеративные процессы, в конечном итоге приводящие к его разрушению. Точные причины возникновения патологии до конца не изучены, однако можно сказать точно, что предрасполагающими факторами для её развития являются:
- травмы суставов;
- аутоиммунные и эндокринные нарушения;
- возрастные изменения плотности костной ткани;
- чрезмерные нагрузки при занятиях спортом и иными видами физической деятельности;
- воспалительные и инфекционные процессы;
- частые переохлаждения;
- системные заболевания соединительной ткани;
- наследственная склонность.
При поражении сустава артрозом снижается количество синовиальной жидкости в суставной полости, а её вязкость увеличивается. Хрящевая поверхность без необходимого количества смазки становится шероховатой, покрывается микротрещинами, а величина суставной щели уменьшается. Трение между суставными поверхностями существенно возрастает, ускоряя истирание хрящевой ткани. С прогрессированием болезни процессы нарастают, давление на сустав увеличивается, приводя к его деформации. Подобные изменения сопровождаются сокращением объема подвижности суставного сочленения, а также выраженным болевым синдромом.
Заболевание тяжелой степени уже не поддается коррекции консервативными методами, и единственным способом облегчить состояние больного и вернуть ему возможность полноценно двигаться становится операция по замещению разрушенного сустава эндопротезом. Однако на ранних стадиях безоперационные методы терапии оказываются эффективными и позволяют замедлить течение болезни. Основным методом лечения коксартроза ранней стадии является медикаментозная терапия, в дополнение к которой назначаются лечебный массаж, ЛФК, физиолечение. Вытяжка тазобедренных суставов при коксартрозе, по мнению некоторых специалистов, является одним из эффективных безоперационных методов облегчения состояния больного.
При помощи мануальных или аппаратных техник конечность в области сустава слегка вытягивается и некоторое время удерживается в таком положении. При подобном вытяжении расстояние между суставными поверхностями слегка увеличивается, а нагрузка на них уменьшается.
Преимущества метода вытяжения суставов при коксартрозе
Специалисты, рекомендующие метод вытяжения для коррекции состояния при коксартрозе, к его преимуществам относят:
- неинвазивность – процедура не требует проникновения в полость сустава и нарушения кожных покровов, при этом исключается риск таких послеоперационных осложнений, как риск инфицирования ран, аллергические реакции на компоненты наркоза и т.д.;
- малое количество противопоказаний;
- эффективность – при коксартрозе легкой степени многие пациенты отмечают облегчение состояния после курса процедур.
Виды процедур и особенности их выполнения
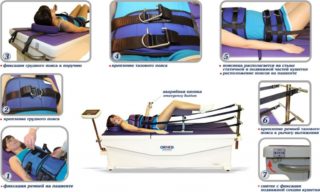
Вытяжение тазобедренного сустава может осуществляться двумя способами:
- при помощи мануальных техник,
- методом аппаратной тракции.
Мануальная терапия чаще всего применяется при посттравматическом коксартрозе. Используются техники манипуляции и мобилизации. Манипуляция – это одно резкое движение, после которого пациент сразу чувствует облегчение, уменьшение нагрузки на сустав и улучшение его подвижности. Мобилизация – мягкое разведение суставных поверхностей путем отведения концов костей друг от друга. Правильно выполняемая мобилизация позволяет устранить мышечный спазм и вернуть подвижность конечности. Для достижения стойкого эффекта требуется, как правило, не менее 4 курсов лечения, включающих в себя от 5 до 10 сеансов.
Аппаратная тракция тазобедренного сустава основана также на принципе отдаления суставных поверхностей друг от друга и уменьшения давления на хрящевую ткань. Процедура производится на специальном столе; при помощи ремней положение тела пациента фиксируется, а затем специальный аппарат производит вытяжение пострадавшей конечности в направлении продольной оси тела. Курс процедур включает от 10 до 12 сеансов, которые проводятся либо ежедневно, либо через день. Ежегодно рекомендуется проводить не менее двух курсов аппаратной тракции. Для усиления эффекта процедуры следует совмещать с лечебным массажем, выполнением специального комплекса упражнений и физиолечением.
Процедуры вытяжения должны осуществляться опытным врачом-ортопедом с учетом всех противопоказаний. Самолечение не только не принесет эффекта, но может стать причиной травмы и существенно усугубить состояние больного.
Противопоказаниями к вытяжению тазобедренного сустава как при помощи мануальных, так и аппаратных техник, считаются:
- незажившие травмы,
- возрастное изменение плотности костной ткани (остеопения и остеопороз),
- воспалительные процессы ревматической природы,
- злокачественные новообразования.

Сравнительно новой методикой, также основанной на принципе вытяжения и разгрузки суставных поверхностей, является постизометрическая релаксация, основанная на активном взаимодействии пациента с врачом. Во время процедуры больной, следуя указаниям специалиста, последовательно напрягает и расслабляет отдельные группы мышц, а врач в этот момент осуществляет вытяжение связок. Метод позволяет снять мышечный спазм в области пораженных сочленений, улучшить подвижность и замедлить процессы разрушения хрящевой ткани.
Дополнением к процедурам вытяжения является комплекс упражнений лечебной физкультуры, позволяющий укрепить мышцы и связки, удерживающие сустав. При коксартрозе все движения гимнастики следует выполнять медленно и плавно, без резких рывков и ускорений. Под запретом оказываются приседания, прыжки, длительная ходьба и бег.
Далеко не все представители официальной медицины признают целесообразность вытяжения тазобедренного сустава при коксартрозе. Мануальные практики оказались сильно дискредитированы непрофессионалами, после сеансов у которых пациенты не получали качественного улучшения состояния, а в отдельных случаях даже получали микротравмы. В связи с этим относиться к выбору мануального терапевта стоит особенно внимательно, учитывая наличие у него медицинского образования, должной квалификации и достаточного опыта работы.
Артроз — заболевание, симптомы которого должен знать каждый. Эта опасная и очень распространенная патология на ранней стадии может быть почти незаметна, однако, прогрессируя, способна причинять нестерпимую боль и даже привести к инвалидности. О том, как этого избежать, поговорим в нашей статье.



Почему возникает артроз и когда следует приступать к его лечению
Остеоартроз, или деформирующий артроз, представляет собой заболевание, которое заключается в разрушении и истончении суставной хрящевой ткани. При этом ткань сустава становится более рыхлой и разрастается, приводя в итоге к появлению костных отростков и воспалению внутри сустава.
На ранней стадии больные испытывают небольшой дискомфорт при движениях, на который могут не обращать внимания. На второй стадии заболевания возникают сильные боли, приводящие к ограничению подвижности сустава. Третья стадия, помимо болей, сопровождается полным или почти полным разрушением суставной хрящевой ткани. Еще несколько десятилетий назад больные с третьей стадией артроза оказывались прикованными к инвалидному креслу. Сегодня возможности медицины значительно расширились, и в случае полной деградации хрящевой ткани пациентам предлагается операция по протезированию.
Если во второй половине ХХ века болезнь диагностировали преимущественно у лиц старше шестидесяти лет, то сейчас исследователи говорят о повышенной заболеваемости уже после сорока. Группа риска довольно обширна: в нее входят не только граждане старше указанного возраста, но и лица, занятые физическим трудом, страдающие избыточным весом, спортсмены, те, кто перенес травмы или имеет генетическую предрасположенность. Заболеванию больше подвержены женщины, нежели мужчины.
Существенно замедлить развитие артроза, помочь сохранить подвижность конечностей и избежать серьезного хирургического вмешательства можно при помощи своевременной терапии — вот почему так важно при первых же симптомах обратиться к ревматологу.
С точки зрения европейской медицины, лечение такого серьезного заболевания, как артроз, требует комплексного подхода с учетом симптоматики на различных стадиях заболевания. В комплекс лечебных мер, кроме приема лекарственных препаратов, включают мероприятия по снижению веса, кинезиотерапии, физиотерапии, а при необходимости назначают хирургическое вмешательство. Программа лечения составляется врачом-ревматологом с учетом локализации болезни, особенностей организма пациента, но обязательно включает в себя целый спектр действий, направленных на борьбу с проявлениями заболевания.
Взгляд же традиционной китайской медицины (ТКМ) на лечение артроза отличается. Основными причинами заболевания, приводящими к истончению и деформации хрящевой ткани, с точки зрения ТКМ, являются нарушения обменных процессов, патологии эндокринной и лимфатической систем, снижение иммунитета. Именно на устранение данных причин и направлено воздействие методов китайской медицины. При этом в случае положительной динамики устраняются и симптомы болезни.
Именно поэтому сегодня все чаще можно встретить мнение специалистов о необходимости сочетания методов западной и восточной медицины [1] .
Первой задачей, возникающей при лечении артроза, становится снятие боли и воспаления в суставе. Для этого назначают нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, кеторолак, пироксикам, диклофенак и их производные — в форме таблеток, инъекций, гелей, мазей или ректальных свечей. Помните, что применение этой группы лекарств лишь снимает основные симптомы недуга. Более того, длительный прием НПВП способен ускорить процесс разрушения хрящей, поэтому применять их необходимо с большой осторожностью и только по назначению врача.
В тяжелых случаях и при низкой эффективности лечения нестероидными противовоспалительными препаратами для устранения боли и воспаления применяют кортикостероиды. Как правило, их вводят в организм в виде инъекций непосредственно в капсулу сустава. Кортикостероиды при длительном применении могут ухудшать состояние хрящей, поэтому назначают их лишь при сильных болях. Как и НПВП, данная группа медикаментов служит для устранения болевых ощущений и воспаления и не замедляет течение артроза.
Хондропротекторы являются одной из самых важных составляющих медикаментозного лечения артроза: они насыщают хрящевые ткани питательными веществами, стимулируя рост клеток. К группе хондропротекторов относится, например, глюкозамин, выпускаемый в форме таблеток или капсул. Не следует ожидать быстрого эффекта от применения хондропротекторов: улучшение состояния хрящей можно заметит лишь после длительного приема препаратов. Кроме того, они не помогут в том случае, если болезнь достигла третьей, самой тяжелой, стадии.
В китайской медицине восстановление здоровья сустава начинается с диагностики, во время которой оценивается общее состояние организма и выявляется первопричина артроза. Затем доктор составляет программу воздействия на биологически активные точки. Комплексное лечение артроза включает в себя следующие методы ТКМ:
При этом основное внимание уделяется иглорефлексотерапии как наиболее эффективному методу лечения в традиционной китайской медицине. Результаты терапии во многом зависят от квалификации специалиста. Находясь в руках умелого врача, пациент в скором времени сможет отметить улучшение самочувствия, сопровождающееся снятием боли, восстановлением подвижности суставов, укреплением иммунитета, нормализацией кровообращения и обмена веществ [2] .
- Пункция (малоинвазивное вмешательство). Применяется и для диагностики заболевания. В суставную капсулу вводят иглу, забирая часть жидкости, — это позволяет получить материал для анализов, снизить нагрузку на капсулу, а при необходимости еще и ввести кортикостероидные препараты непосредственно в очаг воспаления.
- Артроскопия диагностическая. Артроскопия представляет собой введение специального аппарата артроскопа через микроразрезы в коже. Это позволяет тщательно обследовать сустав, а также удалить отделившиеся фрагменты хрящей, устранив причины воспалительного процесса и болей.
- Остеотомия коррегирующая. Суть этой хирургической процедуры заключается в подпиливании костей больного с их последующей фиксацией под другим углом. Операция позволяет снизить нагрузку на сустав и устранить боли на длительный период. Такое радикальное воздействие назначается нечасто — слишком велика нагрузка на организм пациента и слишком продолжителен срок реабилитации.
- Эндопротезирование. В тех случаях, когда иные виды лечения не помогли, а болезнь полностью или почти полностью разрушила суставы, их заменяют протезами из пластика, металла или керамики. Эндопротезирование — тяжелая и дорогостоящая операция, требующая продолжительной реабилитации. Многих пациентов в течение нескольких месяцев после хирургического вмешательства мучают боли. Однако эндопротезирование для больного зачастую является единственной альтернативой перспективы быть обездвиженным. Срок службы современных протезов достигает двадцати лет, и все эти годы пациент сможет жить полноценной жизнью.
Несмотря на общие черты в симптоматике, артроз разных суставов имеет свои признаки и особенности лечения. Например, использование мазей при артрозе тазобедренного сустава неэффективно из-за мышечной и жировой ткани, препятствующей попаданию препарата к месту воспаления. Зато те же мази хорошо показывают себя при нанесении на коленный или локтевой сустав. Давайте рассмотрим, какие симптомы характерны для артроза суставов (голеностопного, коленного, локтевого, плечевого, пальцев рук и тазобедренного) и какое лечение подходит каждому из случаев.
Чтобы избежать возникновения артроза, особенно при наличии предрасположенности, следует придерживаться простых правил: носить удобную обувь, поддерживать физическую активность, соблюдая при этом меру при нагрузках, избегать травм и переохлаждения. Для профилактики заболевания особенно важно поддерживать нормальный вес, ведь каждый лишний килограмм увеличивает нагрузку на суставы.
«Болезненные симптомы при артрозе являются следствием дегенеративно-дистрофических изменений в тканях сустава. При лечении, которое после необходимых диагностических процедур назначают специалисты по китайской медицине, целью является не просто снятие болезненных симптомов, а в первую очередь устранение самих причин возникновения патологии. Обычно прибегают к иглорефлексотерапии — воздействию на 300 активных точек тела очень тонкими стерильными иголками. Дополнительно может быть показан точечный массаж туйна, моксотерапия (прогрев полынными сигарами), а также фитотерапия.
* Лицензия на оказание медицинских услуг №ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.
Читайте также:



