Воздух в коленном суставе
Музыка тела: 4 причины хруста в суставах
Практически каждый сталкивался с хрустом в суставах при движении и не придавал тому значения. Однако если посторонние звуки в суставах сопровождают практически каждое движение и привлекают внимание окружающих, это становится проблемой. Хруст в суставах может возникнуть в любом возрасте, и причины этого явления могут быть разные.
Строение сустава
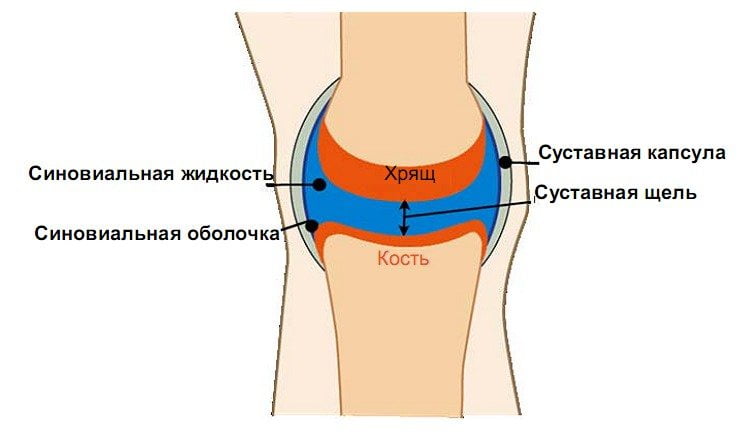
Суставом называется подвижное сочленение костей. Чтобы человек мог легко двигаться, природа покрыла соприкасающиеся концы костей слоем упругого и гладкого хряща. Для идеального скольжения даже при интенсивной работе сустава хрящевые поверхности костей постоянно смачиваются синовиальной жидкостью – смазкой. Кости в суставе удерживаются с помощью суставной сумки. Она делает полость сустава герметичной, защищает его от механических и прочих воздействий.
Иногда суставные поверхности имеют неровности – костные бугры и ямки. Они обеспечивают защиту сустава от противоестественных движений. Рельеф одной кости в суставе идеально соответствует рельефу другой. Точное совпадение формы суставных поверхностей называется конгруэнтностью. Чтобы увеличить конгруэнтность в некоторых суставах, например, коленном, существуют хрящевые прослойки – мениски.
Почему хрустят суставы?
В норме расстояние между суставными поверхностями костей совсем небольшое, капсула сустава надежно удерживает их вместе. Физиологический объем движения в здоровом суставе обычно происходит бесшумно. Причины, которые вызывают посторонние звуки при движении суставов, до конца не известны. Есть лишь предположения о природе их происхождения и влиянии на здоровье.
Причина первая: гипермобильный синдром
В этом случае суставы приобретают необычную гибкость. Большой палец кисти можно привести к предплечью, хорошо гнутся концевые фаланги пальцев, локти и колени как бы выворачиваются наружу.
Хруст в суставах при гипермобильном синдроме – распространенное явление. Объем движения выходит за рамки физиологического, нарушается конгруэнтность суставных поверхностей. Они словно расшатываются друг относительно друга и совершают противоестественные движения, что иногда приводит к характерному щелчку.
У человека с нормально развитой соединительной тканью подобное движение могло бы привести к перерастяжению суставной капсулы, подвывиху и болезненным ощущениям. При гипермобильном синдроме этого не происходит. Коллагеновые волокна, входящие в состав сустава, имеют измененную структуру: они менее прочные и в то же время более эластичные.
Гипермобильный синдром – наследственное нарушение. Чаще всего оно наблюдается у высоких молодых девушек хрупкого телосложения. Степень выраженности синдрома может варьироваться от незначительных проявлений, которые не причиняют вреда здоровью, до опасной патологии соединительной ткани. Так, излишнее растяжение клапанов сердца приводит к порокам, повышенная эластичность апоневроза живота – к хроническим грыжам, аномальная подвижность суставов – к привычным вывихам.
Гимермобильный синдром наблюдается в норме у детей, обеспечивая им
повышенную гибкость. Если у ребенка периодически возникает хруст в суставах
рук и ног, не стоит волноваться. Со временем, когда связочный
аппарат окрепнет, проблема разрешится сама собой.
Причина вторая: несогласованная работа мышц
Нередко суставы хрустят во время массажа, особенно с применением мануальных техник. Распространено мнение, что хруст вызывает вставший на место позвонок или диск. На самом деле это не так: под руками массажиста происходит расслабление мышц, удерживающих в определенном положении суставные поверхности, – при их несогласованном движении и возникает щелчок.
Причина третья: наличие воздуха в полости сустава
Подобно хлопку при вылетании пробки из бутылки шампанского звучать могут и суставы. При движении с максимальной амплитудой суставная щель сильно растягивается, давление в полости сустава падает и воздух, растворенный в синовиальной жидкости, переходит в газообразное состояние, что сопровождается характерным звуком. Этот эффект любят использовать дети и подростки, щелкая пальцами. Со временем безобидная привычка может перейти в нервный тик.
Причина четвертая: патология суставов
Не всегда хруст суставов бывает безобидным. В некоторых случаях его причиной становится патология: артрит, артроз, хондроз. В результате патологических изменений снижается количество или меняется состав суставной жидкости. В итоге повышается трение суставных поверхностей друг о друга, что сопровождается скрипом.
Иногда хруст и щелчки предшествуют блоку сустава, возникает резкая боль, продолжить движение становится невозможно. Это происходит в результате заклинивания между суставными поверхностями кусочков хряща или менисков. Такое состояние требует хирургического вмешательства.
Хруст в суставах: стоит ли беспокоиться?
Если хруст возникает периодически, не причиняет боли и дискомфорта, а движения в суставах сохранены в полном объеме, волноваться не стоит. Устранить посторонние звуки помогут курс массажа, лечебная гимнастика, упражнения для укрепления связочного аппарата и мышц.
Если же помимо неприятных звуков движения причиняют боль, наблюдается отечность и припухание суставов, необходимо обратиться за помощью к врачу-ревматологу, хирургу или травматологу-ортопеду. Для диагностики патологии суставов чаще всего назначают УЗИ, рентгеновское исследование, МРТ или КТ (магнитно-резонансную или компьютерную томографию).
Причины боли в коленном суставе
Вряд ли можно отыскать хоть одного счастливца, которого никогда в жизни не беспокоила боль в коленном суставе. Причин такого явления очень много: от обычного ушиба до тяжелого заболевания всего организма. Обычно болезненность в коленках не вызывает опасения, но, если боль беспокоит человека постоянно или ее интенсивность настолько высокая, что мешает повседневной деятельности, то в обязательном порядке необходимо обратиться за медицинской помощью для установления диагноза и назначения адекватного лечения.

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Коленные сустав – это один из самых крупных и сложно устроенных сочленений организма, кроме того, он каждый день выдерживает колоссальные нагрузки, обусловленные всей массой нашего тела. Чтобы разобраться, почему развивается боль в области колена, необходимо ознакомиться с особенностями анатомического строения коленного сустава.
Коленное сочленение состоит из 3 костей: большеберцовой, бедренной и наколенника, которые укреплены между собой внутрисуставными связками (передняя и задняя крестообразная, латеральная и медиальная, связка наколенника и др.). Суставные поверхности костей покрыты гладким гиалиновым хрящом, который обеспечивает возможность скольжения костей и, соответственно, движений в суставе. Кроме того, хрящевая ткань в суставе дополняет его границы и обеспечивает стабильность сочленения.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Весь сустав покрыт синовиальной оболочкой, внутри которой находится небольшое количество внутрисуставной жидкости, питающей хрящ и снижающей силу трения в полости сустава. Особенностью капсулы коленного сустава можно считать наличие большого количества складок и карманов, а также скоплений жировой клетчатки. Они обеспечивают амортизацию при движениях и укрепляют сочленение, но одновременно могут становиться и очагом возникновения боли при воспалении или повреждении.
Снаружи сустав дополнительно укреплен внесуставными связками и мышцами. Необходимо отметить, что мышечный каркас колена развит недостаточно, благодаря этому сочленение находится поверхностно и склонно к травмированию.
Делая выводы, можно отметить, что, если болит нога в колене, то связан такой симптом может быть с патологией:
- суставных частей костей (опухоль, остеопороз, остеомиелит, остеолиз, асептический некроз);
- хрящевой ткани, которая покрывает костную ткань (остеоартроз);
- капсулы сустава (воспаление, разрывы, ущемления, дегенеративные изменения), ее карманами и складками (бурсит коленного сустава);
- жировых тел Гоффа (воспаление или дегенерация);
- связочного аппарата (травмы, воспалительные и дистрофическими изменениями, кистой оболочек сухожилий, гигромы);
- кровеносных сосудов и нервов;
- мышц, которые укрепляют сустав.
Важно! Большинство заболеваний коленных суставов проявляются похожими симптомами, основным из которых является боль. Но, учитывая различную этиологию и механизмы развития патологии, лечение кардинально отличается. Поэтому очень важно выяснить точную причину болевого синдрома, ведь существуют и заболевания, при которых может понадобиться операция.
Установить точный диагноз поможет выявление факторов риска той или иной болезни, детально собранный анамнез (выяснить наличие травмы колена), детальный осмотр врачом-ортопедом или травматологом, дополнительные методы исследования (рентгенография, МРТ, КТ, УЗИ, термография и др.).
Очень важно учитывать при выяснении причины боли в коленях известные факторы риска некоторых самых распространенных заболеваний, среди которых:
- наследственная предрасположенность к патологии опорно-двигательного аппарата;
- присутствие первичных заболеваний, которые вызывают патологические изменения в коленях (гормональные и метаболические нарушения, врожденные или приобретенные дефекты опорно-двигательного аппарата, очаги хронической инфекции в организме и пр.);
- принадлежность к женскому полу (по статистическим данным женщины чаще, чем мужчины заболевают ревматологическими недугами);
- старший и преклонный возраст;
- избыточная масса тела и ожирение;
- травмы или операции на колене в прошлом;
- постоянные перегрузки колен (профессиональное занятие спортом);
- недостаточно развиты мышцы, которые формируют каркас колена.
Настороженность должны вызвать следующие признаки (особенно у людей с факторами риска):
- ноющая боль в области колена, которая не покидает вас на протяжении более 2 месяцев и появляется в конце дня, после физических нагрузок и не дает уснуть ночью;
- если боль появляется внезапно в покое без видимых на то причин и характеризируется высокой интенсивностью;
- возникновение хруста в коленях при ходьбе;
- болят коленные суставы строго в определенных условиях, например, при разгибании или сгибании;
- если возникают трудности при подъеме по лестнице, периодически возникает подкашивание в коленях, ощущение неустойчивости;
- появляются признаки воспаления: отек, покраснение, натяжение кожи, повышение местной температуры;
- боль становится постоянной и не проходит даже после отдыха, вынуждает человека принимать анальгетики;
- если вы увидели деформацию нижних конечностей, ощущаете ограничение амплитуды движений в суставе;
- если вместе с суставным синдромом присутствуют другие патологические признаки (лихорадка, сыпь на коже, плохое самочувствие и пр.).
При обнаружении у себя хотя бы одного из вышеперечисленных симптомов обязательно обратитесь за медицинской помощью, ведь в противном случае, возможно, вы рискуете не только своим здоровьем, но и жизнью.
Вызывать боль в коленном суставе могут воспалительные поражения структур самого сустава и околосуставных тканей. При этом воспаление может быть инфекционным, аутоиммунным и аллергическим.
Признаки, которые помогают заподозрить воспаление (артрит):
- боль пульсирующего и распирающего характера, интенсивность средняя или высокая, возникает остро, сустав болит даже ночью;
- область сустава отекает, в некоторых случаях это только легкая сглаженность контуров коленного сочленения, а иногда сустав увеличивается в 2 раза в диаметре;
- кожа над коленом краснеет, становится блестящей и натянутой;
- область пораженного сочленения становится горячей на ощупь;
- нарушается функция сочленения из-за боли и отека;
- часто суставной синдром сопровождается общими признаками заболевания (повышение температуры, общее недомогание).
Самые частые воспалительные заболевания коленного сустава:
- ревматоидный артрит,
- ревматический артрит,
- инфекционный артрит (вирусный, бактериальный, грибковый, паразитарный),
- реактивный артрит,
- аллергические поражения сустава,
- синовит (воспаление капсулы сустава),
- бурсит (воспаление сумок и заворотов суставной капсулы),
- воспаление связок и их оболочек (тендинит),
- менископатия (воспаление менисков в колене).
Очень важно установить причину воспаления, ведь лечение кардинально отличается. В одних случаях назначают антибиотики, а в других глюкокортикоидные гормоны и цитостатики.
Учитывая то, что колено находится поверхностно и подвержено различным травмам, то причиной боли могут стать следующие повреждения:
- растяжение или разрыв связок внутри или снаружи колена;
- разрыв капсулы сустава;
- нарушение целостности кровеносных сосудов с развитием гемартроза;
- переломы внутрисуставных частей костей, которые формируют сустав;
- повреждение менисков колена;
- травматический синовит;
- ушиб мягких тканей.
Болевой синдром характерен для всех этих видов повреждений. Причем его интенсивность максимальная в момент нанесения травмы, в дальнейшем боль уменьшается, становится тянущей, но возникает вновь при малейших движениях в суставе. Нарушается опорная и двигательная функция нижней конечности, степень которой зависит от вида травмы и степени тяжести.
Диагностировать травматическое повреждение колена не сложно. Намного сложнее установить его вид. Это сможет сделать только специалист после ряда функциональных диагностических тестов и дополнительных методов исследования (рентгенография, МРТ, КТ, УЗИ).
Пожалуй, это самые распространенные причины развития хронического болевого синдрома в коленях.
Деформирующий остеоартроз коленного сустава (гонартроз) – это самая частая причина боли в колене. Заболевание развивается постепенно на протяжении нескольких лет. Сначала боль появляется в конце рабочего дня, после непривычных перегрузок сустава, в покое она проходит. По мере прогрессирования патологических изменений и дегенерации суставного хряща болевой синдром становится постоянным, часто не дает человеку уснуть, приводит к злоупотреблению обезболивающими препаратами.
При активных и пассивных движениях появляется специфический хруст, развивается ограничение амплитуды движений в суставе и специфические деформации (О- и Х-образные ноги).
Если не предпринимать мер для лечения гонартроза и профилактики его дальнейшего прогрессирования, со временем развивается анкилоз сустава или сочленение утрачивает свою функцию из-за деформаций или интенсивной боли при каждом движении. Это показания для хирургического лечения остеоартроза, эндопротезирования коленного сустава.
Среди других дегенеративных заболеваний колена, которые могут сопровождаться болью, следует отметить:
- остеохондропатию Осгуда-Шлаттера,
- рассекающий остеохондрит,
- кисту Бейкера,
- тендиноз,
- менископатию,
- болезнь Гоффа,
- хондроматоз,
- болезнь Плика,
- дисплазию надмыщелков бедренной кости.
Чтобы правильно лечить боль в коленном суставе, необходимо, в первую очередь, выяснить ее точную причину. Все лечебные мероприятия можно разделить на консервативные и хирургические.
Консервативная терапия включает следующие мероприятия:
- медикаментозное лечение (обезболивающие, нестероидные противовоспалительные, хондропротекторные лекарства);
- физиотерапевтические методы;
- лечебная физкультура;
- массаж и мануальная терапия;
- ношение специальных ортопедических приспособлений (бандажи, ортезы);
- нетрадиционные методы (лечение народными средствами, апитерапия, гирудотерапия, остеопатия и пр.).
Хирургическое лечение назначают только по показаниям. Это последняя стадия гонартроза, деформация коленного сустава, которые делают невозможным его нормальное функционирование, травмы, которые не поддаются консервативному лечению (разрывы связок, менисков и пр.). Применяют как пластические (восстанавливающие) операции, так и протезирование коленного сустава.
К сожалению, мало кто обращает внимание на такой симптом, как боль в колене, до тех пор, пока она не снизит качество жизни человека. Очень часто люди с заболеваниями коленного сустава обращаются за помощью на финальной стадии недуга, когда ничто, кроме операции, не поможет возобновить функцию конечности. Поэтому не стоит игнорировать боль в коленках, ведь вовремя и правильно поставленный диагноз – это уже 50% успеха в лечении.
Гость — 01.10.2016 — 18:31
- ответить
- ответить
Марина — 23.04.2018 — 17:38
Гость — 30.05.2018 — 19:07
Причиной скопление избыточной жидкости в коленном суставе становятся травмы, артрит, синовит, бурсит. Патологическое состояние проявляется болями при ходьбе, ограничением подвижности, отечностью, повышением местной температуры. Для восстановления всех функций колена проводится консервативное лечение. Пациентам назначаются физиопроцедуры, массаж, местные и системные препараты, ЛФК.
Почему появляется избыток жидкости в коленном суставе
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
В суставной сумке колена всегда находится около 3 мл синовиальной жидкости. В норме она вязкая, эластичная, без посторонних примесей. Основные функции синовиальной жидкости — амортизация при ходьбе, питание хрящевых и костных тканей. При развитии патологий ее объем увеличивается. Происходит это за счет появления в синовии свежей крови или темных кровяных сгустков, гнойных масс, фибрина. Спровоцировать изменение состава жидкости могут такие заболевания:
- подагра — ревматическая патология, вызванная отложением кристаллов солей мочевой кислоты;
- ревматоидный, реактивный, инфекционный артрит — воспаление всех структур коленного сустава;
- киста Беккера — грыжа подколенной ямки;
- синовит — воспаление синовиальной оболочки;
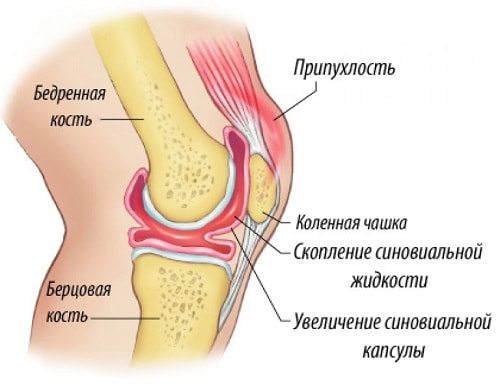
Жидкость накапливается в колене в результате внутрисуставного перелома, вывиха, повреждения менисков, разрывов связок, мышц, сухожилий. К увеличению объема синовия предрасполагают ожирение, низкая двигательная активность, повышенные нагрузки на сустав, эндокринные и метаболические патологии, нарушения кроветворения.
Признаки и симптомы заболевания
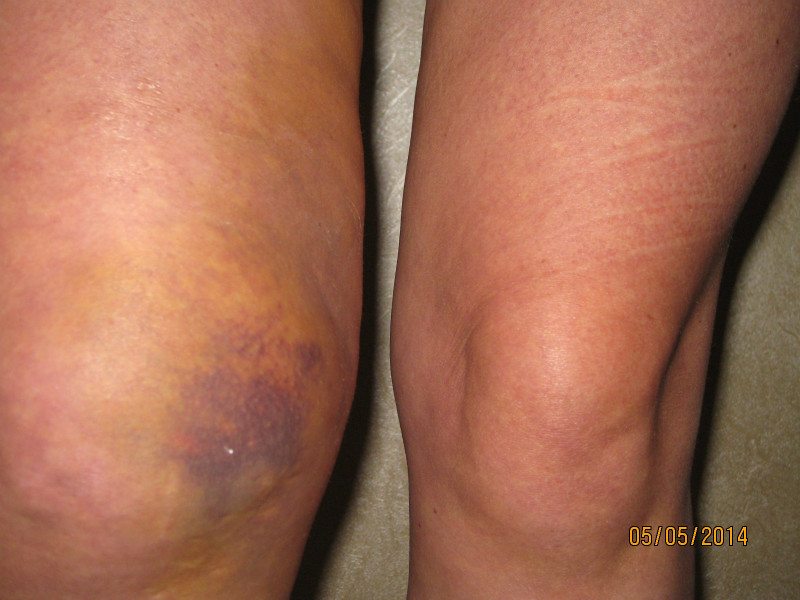
Первым симптомом скопления жидкости в колене становится боль в суставе. Сначала возникают слабые дискомфортные ощущения после долгой прогулки или длительного нахождения на ногах. Постепенно боли усиливаются, могут беспокоить человека даже в состоянии покоя. Появляются и другие признаки патологии:
- колено отекает, увеличивается в размере по сравнению со здоровым суставом;
- кожа краснеет, становится горячей на ощупь при развитии воспаления;
- снижается объем движений.
При синовите в области сумки формируется округлое, небольшое уплотнение. Если на него надавить, то можно ощутить перемещение внутри жидкости (флюктуация). А при остеоартрозе (гонартрозе) во время сгибания или разгибания коленного сустава слышатся щелчки, похрустывание.
Особенно тяжело протекают инфекционные заболевания — артрит, синовит, бурсит. Они сопровождаются симптомами общей интоксикации: температура тела поднимается выше субфебрильных значений (37,1—38,0 °C), возникают озноб, лихорадочное состояние.
К какому врачу идти
Если колено опухло и болит, то целесообразно сразу обращаться к ортопеду-травматологу. Он проведет обследование, изучит результаты диагностики. Ортопед займется дальнейшим лечением больного или направит его к врачу другой специализации, например, к ревматологу или хирургу. Но не станет ошибкой и запись на прием к терапевту. Это врач обладает всеми навыками диагностирования как воспалительных, так и дегенеративно-дистрофических патологий коленного сустава.
Принципы диагностики
Основаниями для выставления первичного диагноза становятся результаты внешнего осмотра пациента, его жалобы, данные анамнеза. Но так как отечность колена может быть спровоцирована различными заболеваниями, то проводится последующая инструментальная и лабораторная диагностика.
Обнаружить избыточную жидкость в коленном суставе можно с помощью МРТ или КТ. Исследования также проводятся для оценки состояния хрящевой прослойки, связок, сухожилий, кровеносных сосудов, нервных стволов. Рентгенография наиболее информативна в выявлении причин повышения объема синовия.

На полученных в двух проекциях изображениях визуализируются изменения костных тканей, происходящие при гонартрозе, тяжелом течении артритов:
- сужение суставной щели;
- образование единичных или множественных остеофитов;
- уплотнение субхондральной зоны.
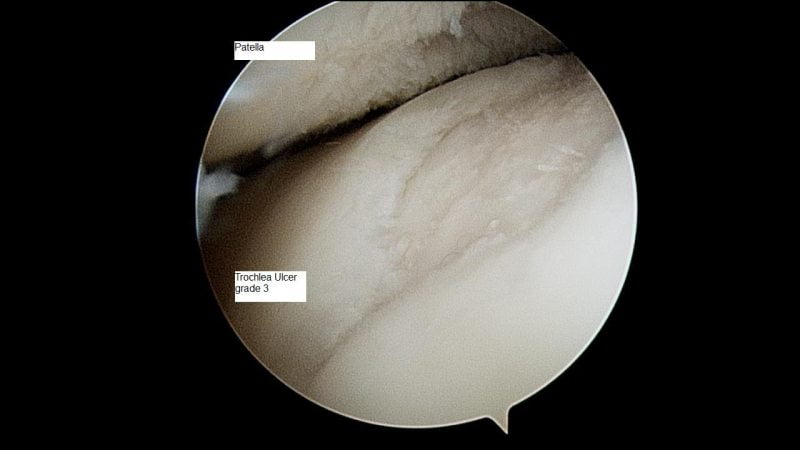
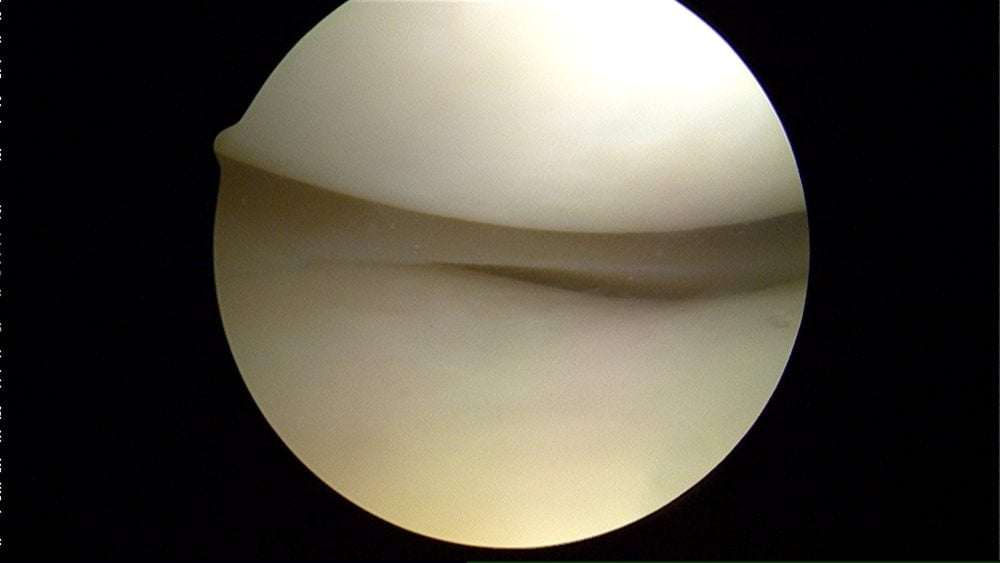
Артроскопия показана для обследования внутренних поверхностей сустава. Через проколы мягких тканей в его полость вводится миниатюрное устройство с видеокамерой. Изображение с нее поступает на экран прибора. При необходимости сразу производится удаление накопившейся жидкости с дальнейшей обработкой антисептическими растворами.
В последнее время все чаще используется пневмоартрография. Это диагностический метод, заключающийся во введении в сустав атмосферного воздуха, углекислого газа или кислорода с последующим выполнением рентгеновских снимков.
После забора пунктата из коленного сустава производится оценка его цвета, вязкости, мутности, количества муциновых (слизистых) сгустков. В норме синовиальная жидкость прозрачная со слегка желтоватым оттенком. При остром или хроническом воспалении сустава ее цвет меняется на желто-зеленый. Такие изменения синовия характерны для ревматоидного, псориатического, реактивного артрита. Жидкость становится более вязкой, густой, плотной в результате травм, при красной волчанке. А любой воспалительный процесс приводит к образованию рыхлых муциновых сгустков. Снижение вязкости синовия отмечается при таких заболеваниях:
- триада Рейтера;
- ревматизм;
- подагрический и псориатический артрит.
При травмах нередко наблюдается гемартроз, или кровоизлияние в суставную полость.
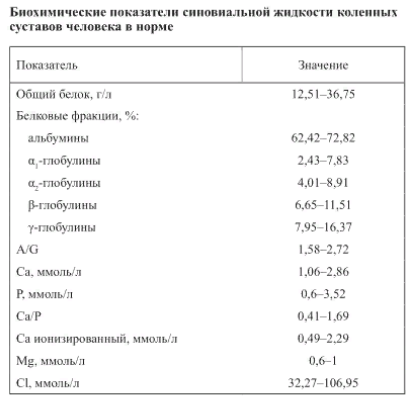
Присутствие в выпоте большого количества белка свидетельствует о высокой проницаемости сосудов, обычно наблюдающейся при асептических травмах. Понижена и его вязкость из-за уменьшения содержания гиалуроновой кислоты.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При хроническом воспалении обнаруживается повышение активности хондрпротеинов, гиалуронидазы, лизоцима — ферментов, ускоряющих разрушение сустава. Если в пунктате был обнаружен гной, то проводятся бактериоскопические или бактериологические исследования. Их результаты позволяют установить вид инфекционных возбудителей, а также их чувствительность к антибиотикам.
Методы лечения
Восстановление физиологичного объема синовиальной жидкости возможно проведением лечения основного заболевания. К терапии практикуется комплексный подход. При необходимости врач удаляет избыточную жидкость, назначает пациентам прием препаратов, посещение физиопроцедур. Травматический синовит требует госпитализации в травматологическое отделение. А при обнаружении гноя в жидкости колена лечение проводится в хирургии.
Если скопление жидкости в коленном суставе вызвано инфекционным процессом, то пациентам назначается прием антибиотиков в течение 2-3 недель. Наиболее часто используются макролиды (Азитромицин, Кларитромицин), цефалоспорины (Цефотаксим, Цефтриаксон), полусинтетические пенициллины, защищенные клавулановой кислотой (Панклав, Амоксиклав).
Также при лечении патологий, сопровождающихся скоплением жидкости в колене, применяются препараты с обезболивающим, противовоспалительным, противоотечным действием.
| Препараты от избыточной жидкости в колене | Наименования лекарственных средств | Терапевтическое действие |
| Нестероидные противовоспалительные средства | Диклофенак, Ибупрофен, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Кеторолак | Купируют воспаление, устраняют боли и отечность, снижают местную температуру |
| Глюкокортикостероиды | Метилпреднизолон, Триамцинолон, Дипроспан, Дексаметазон, Гидрокортизон | Снижают выраженность острого болевого синдрома, уменьшают активность иммунной системы при аутоиммунных заболеваниях |
| Хондропротекторы | Артра, Дона, Структум, Алфлутоп, Терафлекс, Хондроксид | Устраняют боли и воспаление, улучшают качество синовиальной жидкости, укрепляют связки |
| Согревающие мази и гели | Капсикам, Финалгон, Випросал, Апизартрон, Наятокс, Эфкамон | Улучшают кровообращение в колене, устраняют дефицит питательных веществ |
Если в коленном суставе накопилось большое количество жидкости, то перед консервативным лечением выполняется артроцентез. Так называется малоинвазивная процедура, в ходе которой в сустав вводится пункционная игла. Удаление избыточной жидкости осуществляется в асептических условиях под местной анестезией.
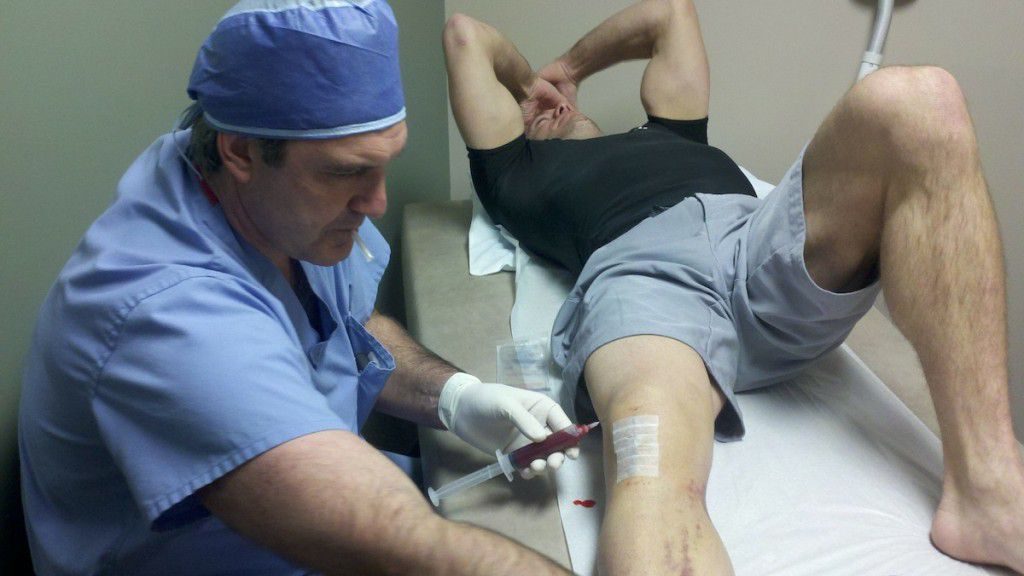
Для обезболивания обычно применяется инъекционный раствор Лидокаина или спрей Дифторэтан. После извлечения жидкости полость сустава обрабатывается растворами с антисептической, противовоспалительной и антибактериальной активностью.
При рецидивирующем течении некоторых заболеваний (ревматоидный артрит, остеоартроз) объем синовия повышается довольно часто. Это происходит и при хроническом синовите. Подобное патологическое состояние сопровождается необратимыми изменениями в синовиальной оболочке и становится показанием для ее частичного или полного иссечения. Операция (синовэктомия) проводится в плановом порядке.
При обнаружении гнойных масс в полости колена пациентам показана иммобилизация. Нога обездвиживается с помощью наложения гипсовой лангетки или применения жесткого ортеза. Больной должен также соблюдать постельный режим в первые дни лечения, обеспечивать конечности возвышенное положение.
Если в колене протекает асептический воспалительный процесс, то для его фиксации чаще используются полужесткие ортезы, например, эластичные бандажи с пластиковыми или металлическими вставками. На этапе реабилитации пациентам показано ношение мягких согревающих наколенников.
Для ускорения выздоровления, повышения эффективности препаратов врачи назначают пациентам ультрафиолетовое облучение, УВЧ-терапию или электрофорез с новокаином. В восстановительный период проводится до 10 сеансов таких физиопроцедур:
- магнитотерапия;
- лазеротерапия;
- ультрафонофорез с хондропротекторами, витаминами группы B;
- аппликации с парафином;
- озокеритолечение.
При хронических синовитах, частом скоплении жидкости в колене при гонартрозе или артрите применяется электрофорез с гиалуронидазой или растворами йодида калия.
После проведения основного лечения, восстановления объема жидкости врач может разрешить использование народных средств для устранения слабых дискомфортных ощущений. Применение растираний, мазей, компрессов также становится хорошей профилактикой рецидивов артрита или гонартроза. Какие народные средства наиболее эффективны:
- емкость из темного стекла наполнить на 1/2 объема свежими измельченными листьями и корнями хрена. Влить по горлышко водку, настаивать 1-2 месяца;
- в ступке смешать по столовой ложке меда и живичного скипидара, добавить частями 100 г медицинского вазелина, хранить мазь в холодильнике.
Врачи рекомендуют заменить кофе ромашковым чаем, настоем из плодов шиповника. При отсутствии воспаления можно регулярно прогревать колено мешочком с горячей морской солью.
Чем грозит скопление жидкости в коленном суставе
Если больной не обращается за медицинской помощью, то повышается вероятность инфицирования выпота. Это приводит к распространению воспаления на фиброзные мембраны и возникновению гнойного артрита, флегмоны мягких тканей, периартрита. В отдельных случаях развивается опасный для жизни человека сепсис.
Меры профилактики
Ортопеды, ревматологи, травматологи рекомендуют исключить из привычного образа жизни все факторы, провоцирующие накопление избыточной жидкости в колене. Это травмоопасные ситуации, малоподвижный образ жизни, повышенные нагрузки на сустав, частые переохлаждения. Необходимо включить в рацион свежие овощи и фрукты, зелень, кисломолочные продукты, уменьшить количество соли, а лучше — полностью отказаться от нее.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Читайте также:


