Внутрисуставные повреждения коленного сустава что это такое
Повреждение коленного сустава весьма распространено как среди профессиональных спортсменов (фигуристов, гимнастов, горнолыжников, футболистов, баскетболистов), так и среди людей, не занимающихся активным спортом. Травму колена можно получить при падении, ударе, столкновении с препятствием, автомобильной аварии.
Виды травм колена
На сегодняшний день единой классификации относительно травмы самого крупного сустава не существует. Повреждение может быть открытым и закрытым, острым и хроническим. Кроме того, выделяют следующие виды травм колена:
- Ушиб.
- Кровоизлияние в суставную полость (гемартроз).
- Повреждение менисков, надколенника, четырёхглавой мышцы бедра и его сухожилия, суставной капсулы, сухожильно-связочного аппарата.
- Внутрисуставные переломы костей.
Из-за особенности профессиональной деятельности у фигуристов и горнолыжников чаще всего встречается изолированная травма внутрисуставных структур колена.
В первые несколько дней после травмы коленного сустава доминируют симптомы реактивного воспаления (боль, отёчность, изменения цвета кожи и нарушение функции), что затрудняет диагностику и соответственно выбор правильного метода лечения. Огромное значение в плане постановки правильного диагноза имеют жалобы пострадавшего и сам механизм получения травмы.
Закрытое повреждение мягких тканей колена принято называть ушибом. Этот диагноз ставится, если есть травма, но при этом отсутствуют какие-либо серьёзные нарушения со стороны сустава или капсульно-связочного аппарата. Степень выраженности ушиба зависит от характера получения травмы, площади и непосредственно локализации повреждённой области.
Для ушиба будут характерны типичные признаки реактивного воспалительного процесса, развивающиеся практически сразу после травмирования. Какие именно симптомы будут преобладать в клинической картине при таком виде травмы колена? К ним относятся:
- Резко выраженная боль, постепенно сменяющаяся на неприятные локальные болезненные ощущения.
- Отёчность и изменения цвета кожных покровов повреждённой области.
- Затруднение выполнение движений травмированной нижней конечностью.
Несмотря на очевидность клинических проявлений, необходимо обязательно проводить рентгенологическое исследование, чтобы исключить более тяжёлую патологию (например, внутрисуставной перелом костей).
Сразу после ушиба рекомендуют приложить холод (лёд, спрей с хлорэтилом, орошение жидким азотом), создать покой повреждённой конечности и наложить давящую повязку или использовать суппорт. В дальнейшем назначают обезболивающие и противовоспалительные мази или гели (Долобене, Лиотон, Траумель).
Активно применяют физиотерапевтические процедуры (ультравысокочастотная терапия, электрофорез с новокаином, фонофорез).
Гемартроз
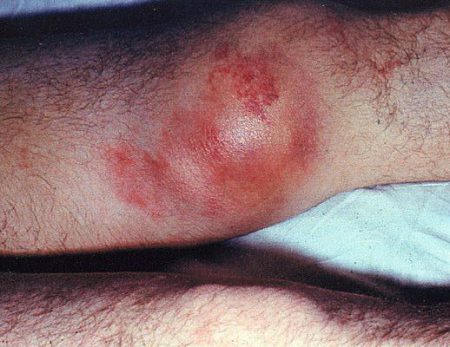
Появление крови в коленном суставе называется гемартрозом. Причиной развития подобного рода кровоизлияния считается повреждение любого суставного компонента колена. Кровь в полости провоцирует реактивное воспаление синовиальной оболочки (травматический синовиит).
Типичные признаки синовиита вследствие гемартроза развиваются достаточно быстро. В течение 1–2 часов наблюдается развёрнутая клиническая картина. К симптомам, указывающим на наличие жидкости в суставной полости, относят:
- Острейшая боль.
- Изменение формы сустава.
- Ограничение объёма активных движений.
- Локальное повышение температуры.
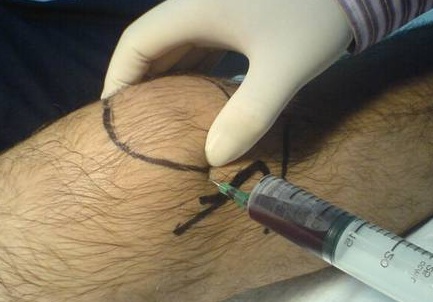
С помощью лабораторных и инструментальных методов диагностики необходимо не только подтвердить скопление жидкости в полости сустава и воспаление синовиальной оболочки, но и определить источник кровотечения и оценить характер повреждений. При подозрении на гемартроз выполняют следующие диагностические исследования и манипуляции :
- Рентгенография.
- Пункция коленного сустава.
- Ультразвуковое обследование.
- Магнитно-резонансная томография.
- Артроскопия.
При такой травме колена лечение начинают с удаления крови и жидкости из суставной полости. Для промывания сустава лучше всего применить артроскопию, которая в этом случае ещё играет и важнейшую диагностическую роль. Затем травмированную ногу фиксируют гипсовым лонгетом или ортезом сроком на 2 недели, но только при отсутствии симптомов, указывающих на другие виды повреждений сустава. Физиотерапевтические процедуры назначают с 5–6 дня:
- Ультравысокочастотная (УВЧ) и сверхвысокочастотная (СВЧ) терапии.
- Магнитотерапия.
- Электрофорез с калием.
- Фонофорез с гепарином.
При повторном скоплении жидкости в суставной полости снова проводят пункцию.
Травма менисков
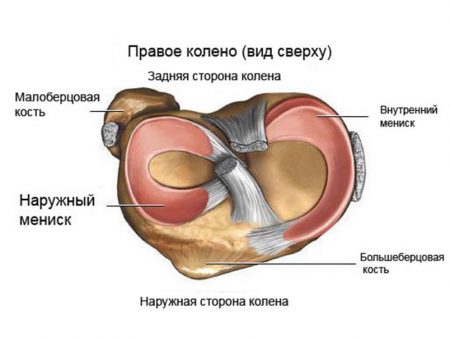
Среди всех повреждений внутрисуставных компонентов колена травма менисков считается самой частой. В большинстве случаев страдает внутренний мениск. Тем не менее разрушение наружной хрящевой прокладки чаще в дальнейшем сказывается на функциональной стабильности коленного сустава.
Травматизация менисков – ахиллесова пята футболистов, лыжников, фигуристов, гимнастов и многих других профессиональных спортсменов, которым приходится выдерживать невероятные физические нагрузки на суставы.
В остром периоде преобладают симптомы реактивного воспаления. В то же время будет наблюдаться локальная боль, отёчность, выраженное ограничение движений, гемартроз или скопление синовиальной жидкости в суставной полости. При одномоментной травматизации наиболее часто возникают ушибы, надрывы, ущемление или раздавливание менисков.
Если обнаружен выпот в суставной полости, то в первую очередь осуществляют пункцию сустава для удаления скопившейся жидкости. Чтобы определиться с характером и степенью тяжести повреждений, проводят ультразвуковое обследование или магнитно-резонансную томографию, а также артроскопию.
После того как был подтверждён диагноз повреждение мениска, лечение исключительно оперативное, направленное на восстановление хрящевой пластинки и удаление нежизнеспособных её фрагментов. На 8–10 день после операции назначают сеансы массажа, электростимуляцию мышц, магнитотерапию и занятия ЛФК.
К трудовой деятельности возвращаются через 1–1,5 месяца, к спортивной – через 2–3 месяца.
Если вы решили приобщиться к когорте профессиональных горнолыжников или фигуристов, то должны уделять особое внимание и следить за состоянием коленных суставов.
Повреждение надколенника
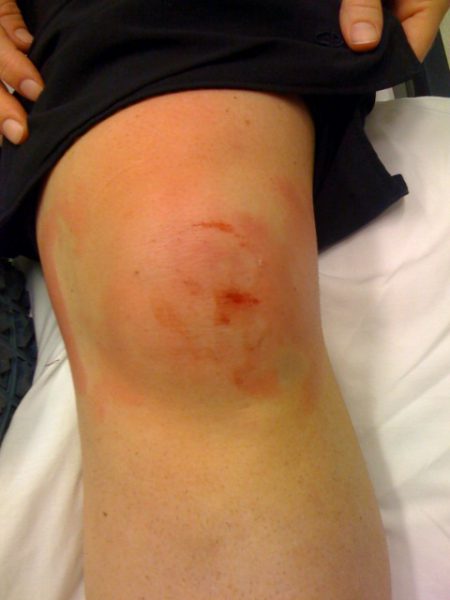
Как правило, при переломах надколенника наблюдается травматизация разгибательного аппарата колена, и определяются внутрисуставные повреждения различного характера. Выделяют следующие виды переломов коленной чашечки:
- Поперечные.
- Краевые.
- Отрывные.
- Трансхондральные (повреждается только хрящевая часть).
Для перелома надколенника будут характерны острая боль, деформация и отёк колена, гемартроз. Травмированная нижняя конечность находится в положении разгибания. При выполнении сгибании возникает резкое усиление боли. Если происходит перелом со смещением, то под кожей можно прощупать фрагменты надколенника. Большинство пострадавших могут ходить, но при этом ощущают достаточно сильную боль.
Подход к диагностике различных видов переломов надколенника аналогичен, как и при травмировании менисков и гемартрозе. Выбор лечения при таких видах травм колена определяется характером повреждения надколенника и разгибательного аппарата сустава.
Консервативное лечение сводится к проведению пункции коленного сустава и наложении гипсовой повязки сроком на 4 недели. Затем после снятия гипса назначают ЛФК, массаж и физиотерапию. Восстановление трудоспособности ожидается через 1,5–2 месяца.
Суть хирургической операции при переломах коленной чашечки сводится не только к соединению отломков костей, но и к восстановлению всех других повреждённых структур сустава, включая капсулу, сухожилия, связки.
Травма капсульно-связочного аппарата колена
При травматизации суставной капсулы и сухожильно-связочного компонента коленного сустава особое значение имеют полные разрывы коллатеральных и крестообразных связок. Чаще всего повышенные физические нагрузки (особенно у фигуристов, гимнастов, лыжников) являются причиной развития подобных травм.
На острой стадии определить разрывы связок бывает достаточно сложно, поскольку резко выражен болевой синдром, наблюдается перенапряжение мышц (гипертонус), ограничение движении в колене, гемартроз. Нередко пациенты обращаются за медицинской помощью уже с застарелыми повреждениями связок и прогрессирующей нестабильностью в коленном суставе.
Чтобы не пропустить травму суставной капсулы и сухожильно-связочного аппарата колена, при наличии характерных клинических симптомов повреждения следует проводить рентгенографию и ультразвуковое исследование или магнитно-резонансную томографию, а при необходимости и артроскопию.
Если определяется жидкость в суставной полости, рекомендуется выполнить пункцию для удаления содержимого. Сшивание разрывов капсулы, сухожилий и связок можно сделать, применив артроскопический метод операции. После хирургического вмешательства используют шарнирный ортез в течение 1,5 месяца. Для скорейшего выздоровления и восстановления назначают занятия ЛФК, сеансы массажа и физиотерапевтические процедуры.
В дальнейшем ношение фиксирующей повязки (суппорт) должно сочетаться с активными занятиями физкультурой, что поможет избежать появления мышечной гипотрофии. Не стоит ограничивать себя в движениях, если на то нет соответствующей рекомендации от лечащего врача.
Травмы коленного сустава – разрыв или растяжение сухожилий, переломы костей (надколенника, большой и малой берцовой кости, бедренной кости), повреждение менисков. Подобные проблемы широко распространены. Травмы часто дифференцируют по степени тяжести – от несильных повреждений тканей до раздробления костей. Получение ушибов коленного сустава обычно происходит при падениях. О травмировании колена может свидетельствовать болевой синдром, отечность тканей, а также ограниченность в подвижности. Обычно повреждение сопровождается кровоизлиянием в полость сустава. Для постановки диагноза используют следующие методы: рентген, ультразвуковая диагностика, артроскопия, компьютерная томография, МРТ. Лечение зависит от локализации и степени повреждения.
Общие сведения
Повреждения колена – занимает лидирующее место среди других травм. Такая позиция связана с особенностями нормальной анатомии (строения) и физиологии (нагрузки) коленного сустава. Большая часть травм появляется при падениях, ударах. Полученные повреждения обычно относятся к легким ушибам, поэтому лечение проводят у травматолога амбулаторно. Также часто колено травмируют спортсмены любители и профессионалы. У них характер повреждений коленного сустава гораздо серьезнее.
Менее часто фиксируют случаи получения травм колена при дорожных авариях, падениях с высоты, а также на производстве. Для больных, которые попали в подобное происшествие характерны повреждения внутри сустава. Они характеризуются тем, что нарушается целостность анатомической структуры. Облегчение симптомов и восстановление строения происходит в травматологическом отделении лечебного учреждения. Помимо травмы коленного сустава может быть и ЧМТ (черепно-мозговая травма), переломы других костей, а также разрывы органов.
Ушиб коленного сустава
Ушиб колена — это повреждение окружающих тканей (кожа, подкожная жировая клетчатка), которое не сопровождается, нарушением анатомического строения. На фоне данной травмы возникает воспаление элементов, которые находятся внутри сустава, а также кровоизлияния. Симптомы часто бывают не так ярко выражены при других повреждениях. Из-за этого диагноз ставится, когда исключают иные травмы. Признаками того, что у пострадавшего ушиб коленного сустава могут быть: ощущение боли, умеренная отечность мягких тканей, небольшой кровоподтек. При этом сохраняется опора, но человек может начать прихрамывать и незначительно ограничиваться в некоторых движениях.
Для определения болезненности проводят пальпацию в области ушиба. Ощупывание костей и связок не должно вызывать приступов боли, а также патологической подвижности. Возможно скопление жидкости, сначала это кровь, а через две, три недели — экссудат. Исключают травмирование структур колена с помощью рентгена. Также используют такие методы исследования, как МРТ, компьютерная томография, ультразвуковая диагностика и артроскопия. Помощь при ушибе колена оказывают в травмпункте. При наличии синовита или крови внутри сустава проводят пункцию. Если у больного легкий ушиб, то основные действия направлены на сохранение покоя. А вот при тяжелых, травматолог накладывает гипс на 2 — 3 недели. Первые два дня рекомендуется прикладывать что-то холодное к месту ушиба, а с третьего дня назначают УВЧ-терапию. Пациент должен посещать врача в назначенное время и следовать его указаниям. При наличие показаний проводят повторный артроцентез. При ушибе коленного сустава нетрудоспособность составляет 2 — 4 недели.
Повреждение связок
В образовании коленного сустава берет участие медиальная и латеральная коллатеральная связка, передняя и задняя крестообразная связка (ПКС, ЗКС). Все травмы данных структур можно разделить на частичные и полные. Поставить предварительный диагноз можно с помощью исследования биомеханических процессов. Болевые ощущения при супинации (выворачивании голени на внешнюю сторону) свидетельствует о повреждении медиальной коллатеральной связки. Если у пациента проблемы с пронацией (подворачивание на внутреннюю сторону), то возможно травмирование латеральной коллатеральной связки.
Повреждения ПКС и ЗКС обычно возникают после прямых ударов, гиперэкстензии (перерастяжение), развороте бедра при фиксированной голени. Такие травмы характерны для спортсменов (баскетболистов, борцов, легкоатлетов). К другим причинам, из-за которых может манифестировать растяжение или разрыв связок — неосторожность в быте, дорожные происшествия, падения с высоты. Во время получения повреждения возникает острая боль.
Разрыв ПКС сопровождается щелчком, чего нет с ЗПС. При подобных травмах наблюдается нестабильность коленного сустава, чувство смещения при ходьбе. При визуальной оценке состояния пациента наблюдается отечность мягких тканей в области колена, кровоизлияние внутрь сустава. Последний симптом может отсутствовать при разрыве задней крестообразной связки. Причина в том, что возможно повреждение смежных структур — задней части капсулы коленного сустава. Из-за этого кровь попадает сначала в подколенную ямку, а потом в пространство между фасциями. При пальпации у больного ярко выражен болевой синдром.
Травмирование медиальной и латеральной коллатеральной связки сопровождается аномальной подвижностью голени в бок, а для ПКС и ЗКС характерно смещение в виде “выдвижного ящика”. Во время острой фазы больному назначают местное обезболивание. Когда пропадает ощущение ярко выраженной боли, сохраняется нестабильность коленного сустава. С целью избегания патологических смещений во время ходьбы, ногу нужно перематывать эластическим бинтом. С течением времени наблюдается постепенное уменьшение мышечной массы за счет атрофии, а также симптомы посттравматического артроза.
При проведении рентгенографии колена наблюдается сужение суставной щели. С помощью МРТ можно узнать о состоянии связок. Лучше всего проводить диагностику путем такой процедуры, как артроскопия. Это малоинвазивный диагностический метод для визуализации структур на экране монитора. Кроме диагностики, артроскопию используют также с целью восстановления целостности связок. Надрывы устраняют путем консервативного лечения. Также проводят артроцентез и накладывают гипс на четыре недели. После врач может назначить лечебную физкультуру и массаж. Если произошел разрыв связок, то его устраняют с помощью операции (сшивание, пластика). Во время реабилитационного периода назначают ряд физиотерапевтических процедур для скорейшего восстановления.
Разрыв соединительной ткани квадрипцеса и части надколенника (собственной связки) может возникать при сильном ударе, а также при одновременном перенапряжении мышц бедра и резком сгибании голени. При травмировании манифестирует резкая и интенсивная боль, нарушается походка (нога рефлекторно подгибается). В полость сустава кровь не попадает. Ощупывание поврежденного участка сопровождается повышенной болезненностью, отсутствует смещение и боль в костях.
Повреждения менисков
Травмирование менисков – одна из популярных проблем с коленным суставом, которая проявляется с большей частотой у спортсменов (футболистов, баскетболистов, легкоатлетов, лыжников). Данная травма не менее часто встречается у людей, которые занимаются танцами, тяжелой работой и артистов. Без предварительного механического воздействия, повреждение менисков может возникать и при артрозе коленного сустава. Характер травм варьируется от небольших надрывов до полных разрывов. Часто повреждение менисков сочетается с травмированием других структур колена.
При диагностике не используют рентген (только с целью исключения других повреждений). В основном назначают артроскопию или МРТ. Редко проводят ультразвуковую диагностику коленного сустава. Лечение назначают исходя из результатов обследования. Небольшие надрывы устраняются с помощью терапии. Более серьезные повреждения устраняются только путем оперативного вмешательства. В качестве возможных операций может быть: сшивание, резекция или полное удаление менисков. Последние проводится редко, из-за повышенного риска возникновения артроза.
Переломы в области коленного сустава
Нарушение целостности надколенника возможно при повреждении передней части колена. При этом возникает острый болевой синдром, проблемы со сгибанием ноги, отечность мягких тканей, кровоизлияние в середину сустава. Диагностика проводится с помощью рентгена колена. Если перелом надколенника без смещения, то лечение консервативное. Ногу иммобилизуют на 6 — 8 недель. При наличии смещения проводят хирургическое вмешательство. Во время реабилитационного периода назначают лечебную физкультуру, физиотерапевтические процедуры, массажи, обезболивание. Полное восстановление наблюдается в течение 2 — 3 месяцев.

Травма коленного сустава – повреждение мягких тканей и костных структур, образующих коленный сустав. Относится к категории часто встречающихся травм. Может значительно различаться по степени тяжести – от легких ушибов до внутрисуставных раздробленных и многооскольчатых переломов. Чаще возникает при падении или ударе по колену. Сопровождается отеком, болью и ограничением движений. Обычно наблюдается гемартроз. Для диагностики используют рентгенографию, УЗИ сустава, артроскопию, КТ, МРТ и другие исследования. Лечебная тактика зависит от вида повреждения.
МКБ-10
- Ушиб коленного сустава
- Повреждение связок
- Повреждения менисков
- Переломы в области коленного сустава
- Цены на лечение
Общие сведения
Травма коленного сустава – одно из самых распространенных повреждений, что обусловлено высокой нагрузкой на этот сегмент и его анатомическими особенностями. Большинство травм легкие, возникают в быту (например, при падении на улице) и подлежат амбулаторному лечению в травмпункте. Кроме того, коленный сустав нередко страдает во время занятий различными видами спорта, при этом тяжесть и характер травм могут сильно варьировать.
Реже в травматологии встречаются повреждения колена в результате падений с высоты, автодорожной и производственной травмы. В таких случаях возрастает процент внутрисуставных переломов с нарушением целостности структур сустава. Лечение обычно осуществляется в условиях травматологического отделения. Возможны сочетания с другими повреждениями: черепно-мозговой травмой, переломами костей туловища и конечностей, а также разрывами полых и паренхиматозных органов.

Ушиб коленного сустава
Ушибом коленного сустава называют повреждение мягких тканей, при котором отсутствуют признаки нарушения целостности каких-либо анатомических структур. Однако на микроскопическом уровне при ушибах страдают не только кожа и подкожная клетчатка, но и внутрисуставные элементы, что обуславливает явления реактивного воспаления, образование гемартроза или синовита. Признаки ушиба неспецифичны и могут выявляться при других травмах, поэтому диагноз выставляют после исключения остальных повреждений.
Пострадавший жалуется на боль. Сустав незначительно либо умеренно отечен, на коже нередко выявляется кровоподтек. Опора обычно сохранена, возможно ограничение движений и легкая хромота. При ощупывании определяется болезненность в зоне ушиба. Пальпация связок и костных элементов безболезненна, признаков патологической подвижности нет. Нередко в суставе скапливается жидкость (в первые дни – кровь, со 2-3 недели – выпот).
Для исключения других травм коленного сустава пострадавшего направляют на рентгенографию. Иногда назначают МРТ, УЗИ, КТ коленного сустава или артроскопию. Лечение осуществляется в травмпункте. При гемартрозе и синовите выполняют пункцию сустава. При легких ушибах рекомендуют покой, при тяжелых ушибах накладывают гипс на 2-3 недели. В первые сутки к колену советуют прикладывать холод, с третьего дня пациентов направляют на УВЧ. Назначают регулярные осмотры, по показаниям проводят повторные пункции. Срок нетрудоспособности колеблется от 2 до 4 недель.
Повреждение связок
Повреждение связок может быть полным либо частичным. Медиальная связка страдает при подворачивании голени кнаружи, латеральная – при подворачивании кнутри. Травмы передней и задней крестообразных связок (ПКС и ЗКС) образуются при прямых ударах и сложном многокомпонентном воздействии, например, переразгибании или развороте бедра при фиксированной голени. Подобные травмы коленного сустава часто выявляются у спортсменов (борцов, хоккеистов, легкоатлетов). В числе других причин – несчастные случаи в быту, ДТП и падения с высоты.
В момент травмы пострадавший чувствует интенсивную боль. Разрыв ПКС часто сопровождается щелчком, при разрыве ЗКС щелчок обычно отсутствует. Пациент жалуется на нестабильность сустава, ощущение смещения голени при движениях. В ходе осмотра выявляется припухлость и гемартроз. При разрыве ЗКС гемартроз может отсутствовать, поскольку при таких травмах иногда одновременно разрывается задняя часть капсулы сустава, кровь изливается в подколенную ямку, а потом распространяется по межфасциальным пространствам.
На рентгенограммах коленного сустава выявляется неравномерность суставной щели. На МРТ коленного сустава определяется нарушение целостности связки. Наиболее информативным диагностическим методом является артроскопическое исследование, позволяющее визуально оценить состояние связки, а в ряде случаев – и восстановить ее целостность. Лечение надрывов обычно консервативное. Выполняют пункцию сустава, накладывают гипс на 3-4 нед., по возможности отклоняя ногу в сторону травмированной связки. В последующем назначают ЛФК и массаж. При разрывах обычно требуется оперативное лечение – сшивание или пластика связки. После восстановления целостности связки назначают физиотерапевтические процедуры, осуществляют реабилитационные мероприятия.
Разрыв сухожилия четырехглавой мышцы и собственной связки надколенника происходит вследствие удара либо резкого сгибания голени при напряженных мышцах бедра. Появляется интенсивная боль и нарушение походки, нога пациента подгибается при ходьбе. Больной не может поднять выпрямленную ногу. Гемартроз отсутствует. Пальпация травмированной области болезненна, признаки патологической подвижности отсутствуют, ощупывание костных структур безболезненно.
Травму коленного сустава диагностируют на основании клинических признаков, при необходимости пациента направляют на МРТ. При надрывах проводят иммобилизацию в течение 3-4 нед., затем назначают физиотерапию, массаж, ЛФК и водные процедуры. При разрывах показано хирургическое вмешательство – шов сухожилия или связки. После операции назначают анальгетики, антибиотики и физиотерапию. Обязательно проводят ЛФК для предотвращения развития контрактуры коленного сустава, сохранения тонуса и силы мышц.
Повреждения менисков
Повреждения менисков – еще одна распространенная травма коленного сустава, часто возникающая у спортсменов (фигуристов, хоккеистов, лыжников, легкоатлетов). Нередко выявляется у танцоров, артистов балета и людей, занятых тяжелым физическим трудом. Без предшествующего травматического воздействия иногда образуется при гонартрозе. Тяжесть травмы коленного сустава может сильно различаться, возможны как небольшие надрывы, так и полные разрывы мениска или размозжения. В ряде случаев наблюдается сочетание с повреждением других структур сустава.
Рентгенография при этой травме коленного сустава неинформативна и выполняется для исключения других повреждений. Для диагностики используется МРТ и артроскопия коленного сустава, реже – УЗИ коленного сустава. Лечебная тактика определяется видом и объемом повреждения. При небольших надрывах проводят консервативную терапию. При обширных разрывах с повторными блокадами, синовитом и болевым синдромом показано хирургическое вмешательство. Операциями выбора являются ушивание и резекция мениска. Полное удаление мениска осуществляют только в крайних случаях (при размозжении, множественных и/или тяжелых разрывах), поскольку после такой операции увеличивается вероятность развития артроза.
Переломы в области коленного сустава
Переломы мыщелков голени и бедра относятся к наиболее тяжелым травмам коленного сустава. Образуются в результате высокоэнергетического воздействия. Обычно сопровождаются повреждением других структур (связок, менисков). Нередко наблюдаются в составе сочетанной травмы. Проявляются острой болью, значительным отеком, гемартрозом и деформацией колена. Движения невозможны. При пальпации иногда определяется крепитация. Лечение, как правило, консервативное: скелетное вытяжение или гипс. При выраженном смещении проводят остеосинтез отломков винтами, пластиной или болтами-стяжками. Пациентам назначают ЛФК и физиотерапевтические процедуры, в восстановительном периоде проводят реабилитационные мероприятия.
Главными стабилизаторами коленного сустава являются следующие связки: в передне-заднем направлении передняя и задняя крестообразные связки, в медиально-латеральном направлении - две боковые - большеберцовая (медиальная) и малоберцовая (латеральная).
Переразгибанию голени препятствуют 3 связки сзади - косая, дугообразная подколенная и поддерживающая дугообразную.
Собственная связка надколенника обеспечивает стабилизацию сустава спереди.
Итак, имеются связки коленного сустава с 4-х сторон и еще 2 внутри него. Надо отметить, что не бывает растяжения связок какого-либо сустава, в том числе и коленного. Бывают повреждения 3-х степеней:
II − частичный неполный разрыв, т.е. обязательно дополнительно с гемартрозом,
III степени − с полным разрывом, т.е. с гемартрозом и патологической подвижностью.
Гемартроз.
Наиболее частой причиной гемартроза коленного сустава является непрямая травма с частичным разравом капсулы коленного сустава из-за полного или частичного повреждения внутрисуставных структур (связки, мениски, внутрисуставные переломы).
Клиника. Отмечается выраженная отечность коленного сустава с выбуханим тканей вокруг надколенника, положительныий симптом баллотации надколенника, болезненность по периметру его со всех сторон.
Рентгенологические снимки обязательны для дифферинциальной диагностики с переломами мыщелков, надколенника и межмыщелкового возвышения.
Лечение. При гемартрозе накладывается задняя гипсовая лонгета (как при переломах надколенника) на 3 недели, аналгетики, физиопроцедуры, НПВС внутрь и наружно, нетрудоспособен 4-6 недель;
Повреждение собственной связки надколенника.Эти повреждения происходят в результате прямой травмы (удар в область собственной связки надколенника, падение на выступающий предмет, или острый край с опорой на областть собственной связки надколенника).
Клиника. Основными симптомами при разрыве собственной связки надколенника являются
· боль и кровоизлияния в области собственной связки надколенника;
· потеря опороспособности ноги, в некоторых случаях возможна ходьба с посторонней помощью;
· невозможность поднять выпрямленную ногу, особенно при внешнем сопротивлении;
· невозможность выпрямить ногу
· определение западения ниже нижнего полюса надколенника при пальпации.
Лечение разрыва собственной связки надколенника только оперативное - восстановление связки (шов в свежем случае и пластика в застарелом).
Повреждение боковых (коллатеральных) связок.
Наиболее часто при травме коленного сустава страдает внутренняя боковая связка. Она начинается от медиального надмыщелка бедра и прикрепляется к медиальной поверхности большеберцовой кости несколько ниже ее суставного края. Часть волокон этой связки вплетается в медиальный мениск. В 0˚ положении сустава связка напрягается, задерживая вращение голени, кроме того, она препятствует отклонению голени кнаружи.
Клиническая картина повреждения боковых связок характеризуется остро возникшими болями, значительным ограничением подвижности сустава, припухлостью на месте повреждения и нередко гемартрозом. Пальпация в проекции коллатеральных связок резко болезненна. Активное коллатеральных связок вызывает усиление боли (при попытке отклонить голень кнутри или кнаружи). При полном разрыве коллатеральных связок появляется возможность наружного отклонения голени. На рентгенограмме в этом положении отчетливо видна клиновидная форма суставной щели. При выпрямлении ноги рука хирурга ощущает удар медиальных мыщелков бедра и большеберцовой кости. При механизме травмы, влекущем разрыв наружнобоковыхсвязок, нередко происходит сдавление противоположного мыщелка большеберцовой кости, и может возникнуть его импресионный (вдавленный) перелом.
При полном разрыве связки и наличии патологической боковой подвижности показана иммобилизация конечности в гипсовой повязке на 6 недель. Применяется изометрическая тренировка мышц бедра, физиотерапия. Если сохраняется нестабильность коленного сустава и болевой синдром, показано оперативное восстановление связки (шов связки, лигаментопластика, лавсанопластика).
Повреждение крестообразных связок.
Нередко наблюдается повреждение крестообразных связок. Они играют большую роль в стабилизации коленного сустава. При выпрямленной ноге крестообразные связки напрягаются вместе с боковыми, значительно способствуют ротации голени. Передняя крестообразная связка ограничивает смещение проксимального метаэпифиза большеберцовой кости кпереди, а задняя предупреждает переразгибание в коленном суставе. Чаще повреждается передняя крестообразная связка. Нередко это сочетается с повреждением боковых связок и менисков.
Наиболее характерный механизм травмы - резкая ротация бедра внутрь, отведение голени и переразгибание в коленном суставе. В остром периоде диагностировать разрыв крестообразной связки трудно, так как преобладают симптомы, свойственные многим внутрисуставным повреждениям: гемартроз, резкая боль, нарушение опороспособности конечности. После регресса острых явлений удается выявить избыточную ротацию голени внутрь, неустойчивость коленного сустава при ходьбе и характерные для повреждения крестообразных связок симптомы "переднего выдвижного ящика" при повреждении передней крестообразной связи и симптом "заднего выдвижного ящика" при разрыве задней крестообразной связки. Данные симптомы могут быть слабо выражены и в норме, а так же при атрофии мышц, расслаблении связочного аппарата и т. п. Поэтому, чтобы не ошибиться, необходимо проводить сравнительное исследование обеих ног. При частичных разрывах крестообразных связок указанные симптомы могут отсутствовать или быть слабо выражены.
Лечение. При полном разрыве связки показана операция. В ранние сроки (обычно случайная находка при оперативном лечении по поводу внутрисуставого перелома мыщелков бедра или голени) удобно применить первичный шов или реинсерцию связки. Для восстановления крестообразных связок в поздние сроки производят лигаментопластику, чаще всего, с использованием артроскопа. Однако при этом надо учитывать, что это крайне травматичная для сустава операция, требующая сложной индивидуальной реабилитационной программы для достижения адекватного результата. Поэтому ее выполнение целесообразно у пациентов, чья профессия предъявляет высокие требования к стабильности сустава (спортсмены, танцовщицы и танцовщики, хореографы и т.д.), а также при явлениях нестабильности коленного сустава, нарушающих повседневную жизнь пациента. У большинства остальных пациентов стабильность в коленном суставе достигается укреплением четырехглавой мышцы бедра.
Повреждения менисков.
Повреждения менисков коленного сустава встречаются довольно часто при закрытых повреждениях коленного сустава и составляют 57-77%. Возникают они вследствие непрямой травмы, чаще у спортсменов, танцоров и балерин в возрасте от 18 до 30 лет. Внутренний мениск менее подвижен, чем наружный, вследствие более прочного сращения с капсулой сустава и краем суставной поверхности большеберцовой кости, поэтому он повреждается значительно чаще наружного. Наиболее частым механизмом травмы является ротация (поворот) туловища кнутри при фиксированной стопе и одновременном разгибании ноги в коленном суставе. При таком механизме травмы внутренний мениск попадает между суставными поверхностями бедренной и большеберцовой кости, ущемляется и раздавливается или разрывается.
Клиника. В остром периоде травмы возможен гемартроз, но только при паракапсулярных отрывах мениска. Установить диагноз сразу после травмы сложно. Однако тщательно собранные анамнестические данные, характерный механизм травмы, блокада сустава, вызываемая ущемлением поврежденного мениска между суставными поверхностями, снижение функции поврежденной ноги помогает поставить диагноз внутрисуставного повреждения. Иногда блокада исчезает, как только больной инстинктивно прижимает ладонью больное место (симптом "ладони"). В сложных случаях решающим для установления диагноза является исследование коленного сустава с помощью магниторезонансной томографии (МРТ).
Спустя 2-3-6 месяцев после травмы выявляется целый ряд характерных симптомов, которые дают возможность точно установить клинический диагноз имющегося повреждения
Со временем развивается гипотрофия четырехглавой мышцы бедра. На этом фоне при поднятии выпрямленной ноги под кожей отчетливо контурирует портняжная мышца (симптом Чаклина).
При повреждении внутреннего мениска на внутренней поверхности коленного сустава может появиться зона повышенной (чаще), сниженой болевой чувствительности или ее инверсия (симптом Турнера).
Весьма характерен симптом Байкова усиление боли при надавливании на поврежденный мениск и форсированном разгибании коленного сустава.
Многие больные указывают на усиление боли в суставе при ходьбе по лестнице вниз и при сидении по-турецки, щелкающий звук во время приседания (Перельман).
Приведение выпрямленной голени, пассивно лежащей на руке врача, вызывает усиление болей в области внутреннего мениска, а отведение усиливает боль при разрыве наружного мениска.
Симптом "щелчка" Чаклина. При движении в коленном суставе с наружной стороны голень как будто перекатывается через препятствие в области наружного мениска, при этом ощущается щелчок.
Болезненный валик по линии суставной щели часто наблюдается после повторных ущемлений, что связано с реактивным синовитом.
Симптомом усиления болей в локальной точке при попытке больного присесть на корточки "по-турецки". Симптом характерен для разрыва заднего рога.
Симптом "калоши" Перельмана. Усиление болей в локальной точке при движениях конечностью, имитирующих надевание калоши - ротационные движения голенью и стопой.
Симптом Штеймана-Бухарда. Появление болей при наружной или внутренней ротации голени, согнутой под углом 90°, в той точке, где при пальпации выявлялась локальная болезненность.
Симптом Штеймана-Бухарда: появление болей при наружной или внутренней ротации голени, согнутой под углом 90°, в той точке, где при пальпации выявлялась локальная болезненность.
Для уточнения диагноза применяются различные дополнительные методы диагностики, но только ЯМРТ и артроскопия могут дать точное подтверждение или исключение диагноза. Однако, проведение рентгенографического исследования является обязательным для исключения других внутрисуставных повреждений.
Лечение. В острых случаях необходим покой, что достигается иммобилизацией конечности задней гипсовой шиной и постельным режимом. Через 2-3 дня назначают тепло, массаж. Спустя две недели острые явления проходят.
В тех случаях, когда больной доставлен в больницу с блокадой коленного сустава, показана пункция сустава, удаление жидкости и введение 25-30 мл 1% раствора новокаина. После того, как наступила анестезия, вправляют ущемленную часть мениска: ногу сгибают в коленном суставе в положении ротации голени кнаружи и отведения. Затем проводят резкое разгибание голени с одновременной внутренней ротацией ее. При этом ущемившаяся часть мениска становится на свое место, явления блокады сустава исчезают, движения делаются свободными.
Если блокады коленного сустава повторяются, а болевой синдром не уменьшается и специальные исследования подтверждают разрыв мениска необходимо оперативное лечение. Операция заключается в ревизии коленного сустава и удалении поврежденного мениска. Трудоспособность восстанавливается через 1-1,5 месяца. В последние годы отдается предпочтение удалению только поврежденной части мениска с использованием артроскопа. Период восстановления трудоспособности при этом укорачивается в несколько раз.
Болезнь Гоффа. Прямая травма передней поверхности коленного сустава нередко приводит к повреждению и кровоизлиянию в жировое тело (тело Гоффа) крыловидной складки, расположенной между надколенником и передним краем большеберцовой кости (под собственной связкой надколенника). В результате травмы жировая ткань гипертрофируется и фиброзно склерозируется. В суставе появляется выпот. По обе стороны собственной связки надколенника имеется ограниченная болезненность, припухлость. Движения в коленном суставе становятся болезненными. Увеличение и фиброзно измененное тело Гоффа нередко ущемляются, вызывая резкую боль, блокаду сустава, как при повреждении мениска и болезни Кенига, а в дальнейшем - и явления хронического синовита. Для дифференцировки с повреждение менисков производят сгибательные и разгибательные движения в коленном суставе с одномоментным надавливанием на собственную связку надколенника и на область менисков. При повреждении менисков боль локализуется по соответствующей боковой поверхности, а при повреждении тела Гоффа – по передней поверхности коленного сустава в области связки надколенника.
Лечение. В свежих случаях лечение сводится к покою. Накладывают заднюю гипсовую лонгету на 3 недели, затем (при необходимости) назначают ФТЛ и ЛФК. Если сохраняется умеренный болевой синдром и признаки болезни Гоффа в жировое тело, параартикулярно вводится суспензия ГКС (дипроспан, кеналог и т.д.). Если болезнь перешла в хроническое состояние с болями, частыми ущемлениями и явлениями блокады сустава, сопровождающимися серозным выпотом, показано оперативное лечение - удаление перерожденного жирового тела. Дальнейшее ведение больного, как после менискоктомии.
Последнее изменение этой страницы: 2016-08-26; Нарушение авторского права страницы
Читайте также:


